早期:後極部白色病灶

真菌性眼內炎(念珠菌、麴菌等)
1. 什麼是真菌性眼內炎?
Section titled “1. 什麼是真菌性眼內炎?”真菌性眼內炎(fungal endophthalmitis)是各種真菌進入眼內引起眼內炎症並導致視力障礙的疾病。分為從眼外感染灶血行轉移的內源性(血行性眼內炎)和由手術或外傷引發的外源性。大多數為內源性,外源性罕見。它佔感染性葡萄膜炎的一部分1)。
主要致病菌為念珠菌屬(大多數)、麴菌屬和鐮刀菌屬。念珠菌血症患者中報告有眼內病變,但頻率因定義和篩查方法而異。與細菌性眼內炎不同,它進展相對緩慢,同時在眼底形成明顯的局灶性病變,因此容易延誤診斷。內源性真菌性眼內炎可雙眼發病6)。
如果病程延長,會發生廣泛的視網膜壞死性改變,治療後視力預後不良。如果發生牽引性視網膜剝離,需要手術,但視力預後通常較差。早期發現和早期治療是視力預後的關鍵。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”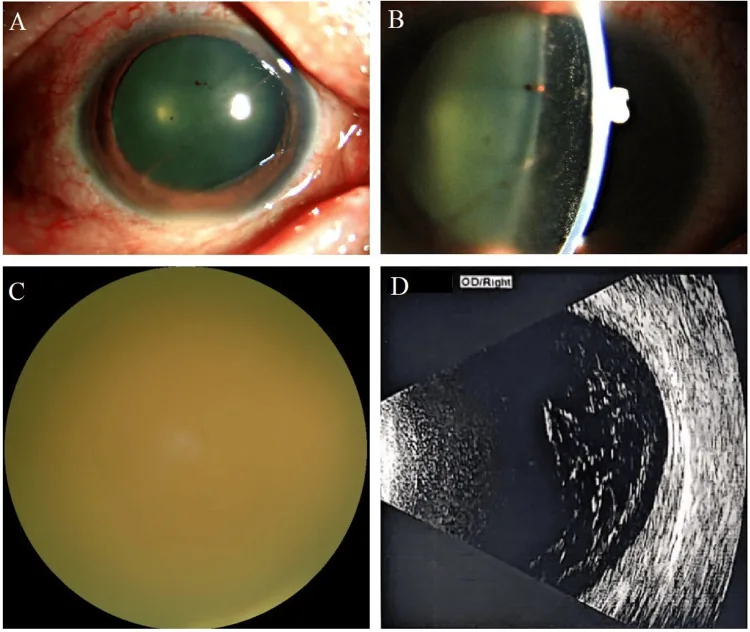
由於真菌性眼內炎繼發於真菌血症,發燒是必然出現的。眼部早期症狀包括飛蚊症、視力模糊和輕度視力下降,客觀表現為微塵狀玻璃體混濁。隨著病情進展,出現畏光、眼痛和嚴重視力下降。約30%的內源性病例為雙眼性,無症狀的對側眼也可能存在病變。
分期眼底所見
Section titled “分期眼底所見”中期:玻璃體混濁(真菌球)
多發性病灶:白色病灶增大、多發。
羽毛狀玻璃體混濁(真菌球):玻璃體內形成真菌團塊的特徵性表現。
進展:視力下降、霧視加重。
前房炎症:出現纖維蛋白和炎症細胞聚集。
晚期:瀰漫性混濁和增殖
與細菌性眼內炎的比較
Section titled “與細菌性眼內炎的比較”與快速進展的細菌性眼內炎(數小時至數天)不同,真菌性眼內炎在數週至數月內緩慢進展,同時在眼底形成清晰的局灶性病變。靜脈輸液史、發熱、免疫抑制狀態等全身背景對鑑別也很重要。
3. 原因和風險因素
Section titled “3. 原因和風險因素”| 類別 | 風險因子 |
|---|---|
| 醫源性(最重要) | IVH(中心靜脈營養)、腹部大手術、尿管導管、免疫抑制劑、抗腫瘤藥物、長期類固醇、放射治療後 |
| 基礎疾病 | 惡性腫瘤末期、骨髓/器官移植、血液惡性腫瘤(白血病、惡性淋巴瘤)、愛滋病、嚴重感染、糖尿病、膠原病、心臟病 |
| 其他 | 外傷、營養不良、高齡 |
| 外源性(罕見) | 眼內手術後、眼外傷後 |
IVH(中心靜脈營養)是最重要的危險因子。皮膚常在酵母菌經由中心靜脈導管引起全身感染,導致念珠菌血症。念珠菌血症患者已有眼內病變的報告,IDSA 2016指引建議早期進行眼科評估2,3)。
IDSA 2016指引建議在念珠菌血症治療開始後早期進行眼科評估2)。
念珠菌血症患者即使無症狀也可能發現眼內病變,IDSA 2016指引建議在治療開始後早期進行眼科評估2)。然而,關於篩檢對象和眼內炎的定義仍有爭議,需根據全身狀況和眼部症狀由內科和眼科共同判斷6)。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”除了「三徵候(飛蚊症 + IVH病史 + 發燒)」,確認特徵性眼底表現(後極部小圓形白色病灶、真菌球、瀰漫性玻璃體混濁)也很重要。與細菌性眼內炎不同,其進展相對緩慢,有助於鑑別。常在IVH停止後一段時間才發病。
| 檢查方法 | 檢體 | 特點 |
|---|---|---|
| 真菌培養 | 動脈血、導管尖端、玻璃體液 | 鑑定致病菌和藥物敏感性試驗所必需。可確診,但需要時間才能得到結果。 |
| β-D-葡聚糖 | 血清 | 深部真菌病的高靈敏度篩檢指標。培養陰性病例也可檢出。 |
| 念珠菌抗原(CAND-TEC) | 血清 | 念珠菌特異性 |
| 麴菌抗原(GM試驗) | 血清、BAL | 麴菌特異性。對嗜中性白血球減少患者有用。 |
| PAS染色 | 玻璃體、前房水、組織 | 染色真菌細胞壁多醣 |
| Grocott染色 | 玻璃體、前房水、組織 | 對確認真菌菌絲效果優異 |
| Fungiflora Y®染色 | 組織 | 螢光染色法 |
| PCR(真菌) | 前房水、玻璃體液 | 靈敏度和特異性高,微量檢體也有用。嘗試用於鑑定致病菌。 |
眼科影像檢查
Section titled “眼科影像檢查”- 眼底照片:後極部小圓形白色病灶、真菌球(羽毛狀局部玻璃體混濁)、瀰漫性玻璃體混濁。
- OCT:穿破色素上皮的隆起病變、視網膜下液。
- 眼科超音波(B掃描):確認玻璃體混濁程度、膜形成及牽引性變化。
- 細菌性眼內炎:數小時至數天內快速進展。強烈的發炎反應(前房蓄膿、劇烈眼痛)。
- 弓漿蟲視網膜炎:局部病灶、衛星病灶、視網膜脈絡膜疤痕。
- 類肉瘤病:肉芽腫性葡萄膜炎、全身表現、ACE升高。
- 眼內淋巴瘤(偽裝症候群):復發性玻璃體炎、治療抵抗、年長者。
- 糖尿病視網膜病變:糖尿病史、視網膜新生血管、增殖膜。
細菌性眼內炎在數小時至數天內快速進展,表現為強烈的發炎反應(前房蓄膿、劇烈眼痛)。而真菌性眼內炎在數週至數月內緩慢進展,特徵為邊界相對清晰的後極部白色病灶或真菌球。有無IVH使用史、發燒、白血球減少等全身風險因素也是重要的鑑別點。
5. 標準治療方法
Section titled “5. 標準治療方法”去除感染源(最優先)
Section titled “去除感染源(最優先)”特別是當IVH為感染源時,應立即拔除導管。只要感染源持續存在,抗真菌藥物可能無法充分發揮效果。
全身抗真菌藥物治療
Section titled “全身抗真菌藥物治療”從內科治療(全身給藥)開始,在觀察治療反應的同時決定方案。開始治療後1-2週內視網膜浸潤灶逐漸縮小,即使轉為口服藥物後也應持續治療直至病灶完全疤痕化。通常需要用藥3週至3個月。
念珠菌性眼內炎(首選):
- Fluconazole(Diflucan®/Prodif®):靜脈注射200~400 mg/日1)。眼內移行性高,為念珠菌眼內炎的標準治療。水溶性,能良好地進入前房水和玻璃體腔,對白色念珠菌特別有效。
- 重症病例/fluconazole抗藥菌株:微脂體兩性黴素B(L-AmB)2)。
麴菌眼內炎:
- Voriconazole(Vfend®):麴菌症的重要全身性抗黴菌藥,從靜脈注射轉為口服4)。預期有眼內移行性,但需注意視覺症狀和肝功能障礙。
- Micafungin(Fungard®):50~150 mg/日(靜脈滴注,每日一次)1)。對麴菌症有效。
抗黴菌藥物一覽
Section titled “抗黴菌藥物一覽”| 類別 | 學名(商品名) | 用法與用量 | 主要副作用 |
|---|---|---|---|
| 多烯類 | Amphotericin B(Fungizone®) | 靜脈滴注0.75 mg/kg/日。玻璃體內注射5 µg/0.1 mL(仿單標示外使用) | 肝腎毒性、貧血、骨髓抑制 |
| 三唑類 | Fluconazole(Diflucan®) | 200~400 mg/日靜脈注射或口服。腎功能不全時減量 | 肝功能異常(肝酵素升高) |
| 三唑類 | 伊曲康唑(伊曲唑®) | 100~200 mg/日 口服。對念珠菌屬和麴菌屬有抗菌譜。 | 肝功能障礙 |
| 三唑類 | 伏立康唑(威凡®) | 靜脈注射→口服轉換。對絲狀真菌(鐮刀菌、麴菌等)有效。 | 肝功能障礙、視覺障礙(可逆性,見仿單) |
| 棘白菌素類 | 米卡芬淨(米開民®) | 靜脈輸注 50~150 mg/日(每日一次)。對麴菌病有效。 | 肝功能障礙、急性腎衰竭 |
玻璃體內注射(仿單外)
Section titled “玻璃體內注射(仿單外)”- 兩性黴素B:5 µg/0.1 mL 玻璃體內注射。用於黃斑部病變或重症病例的考慮 1)。
- 伏立康唑:100 µg/0.1 mL 玻璃體內注射。在絲狀真菌眼內炎的病例系列中已有使用經驗報告 5)。
對於全身治療反應不佳或眼內增殖性變化已進展的病例,在與其他科別協商後,如有可能應進行玻璃體手術。當玻璃體混濁進展時,應在早期診斷後積極進行玻璃體手術。
- 適應症包括真菌球形成、增殖膜或合併牽引性視網膜剝離的病例。
- 手術中可在灌注液中添加氟康唑 10–20 µg/mL(仿單標示外使用)。
雖然因眼內炎的嚴重度、致病菌種類和治療反應性而異,但全身治療開始後1–2週內視網膜浸潤灶開始逐漸縮小。轉為口服後應持續用藥直至病灶完全瘢痕化,通常需要3週至3個月的用藥。需要玻璃體手術的病例,術後仍需繼續使用抗真菌藥物。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”內因性眼內炎的形成
Section titled “內因性眼內炎的形成”念珠菌屬(尤其是白色念珠菌)是皮膚和胃腸道的常在菌,由於使用IVH、長期使用抗生素或免疫抑制狀態,可突破腸黏膜屏障或經由中心靜脈導管進入血流。一旦發生真菌血症,真菌經血行到達脈絡膜微血管並建立感染。
病變進展順序:
脈絡膜真菌定植 → 穿過視網膜色素上皮侵入內視網膜 → 視網膜炎形成 → 擴散至玻璃體腔 → 真菌球形成 → 炎症增殖膜形成 → 牽引性視網膜剝離
免疫反應與宿主因素
Section titled “免疫反應與宿主因素”在免疫功能正常的宿主中,真菌性眼內炎進展相對緩慢,在眼底形成清晰的局部病灶。相反,在嗜中性球減少、愛滋病或移植後免疫抑制狀態下,病情進展迅速,麴菌和鐮刀菌等絲狀真菌更容易致病 6)。
抗藥性與感受性試驗
Section titled “抗藥性與感受性試驗”對於氟康唑抗藥的Candida glabrata和Candida krusei,根據藥物感受性試驗(最低抑菌濃度:MIC測定)選擇抗真菌藥物非常重要2,7)。
影響預後的因素
Section titled “影響預後的因素”內源性真菌性眼內炎可能雙眼發病。若病程延長,會導致廣泛的視網膜壞死性變化,治療後的視力預後不佳。全身狀況不佳的患者,真菌血症難以控制,眼部症狀可能反覆發作。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”玻璃體內注射伏立康唑的有效性
Section titled “玻璃體內注射伏立康唑的有效性”在由絲狀真菌(麴菌、鐮刀菌)引起的眼內炎中,玻璃體內注射伏立康唑(100 µg/0.1 mL)單獨或合併全身用藥的經驗已在病例系列中報告5)。期待未來劑量最佳化數據的累積。
ICU患者篩檢的成本效益
Section titled “ICU患者篩檢的成本效益”關於對念珠菌血症患者進行常規眼科篩檢,系統性回顧討論了其有用性以及過度診斷和介入的可能性8)。如何標準化包括無症狀病例在內的評估對象、時機和定義是未來的課題。
抗真菌藥感受性試驗的應用
Section titled “抗真菌藥感受性試驗的應用”為了應對氟康唑抗藥的念珠菌屬,基於培養鑑定和MIC的個體化治療的重要性日益增加2,7)。當可獲得眼內檢體時,應將培養和分子診斷與全身檢查相結合以鑑定致病菌。
8. 參考文獻
Section titled “8. 參考文獻”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696(真菌性眼内炎の項).
- Pappas PG, Kauffman CA, Andes DR, et al. Clinical Practice Guideline for the Management of Candidiasis: 2016 Update by the Infectious Diseases Society of America. Clin Infect Dis. 2016;62(4):e1-e50. doi:10.1093/cid/civ933. PMID:26679628.
- Oude Lashof AM, Rothova A, Sobel JD, et al. Ocular manifestations of candidemia. Clin Infect Dis. 2011;53(3):262-268.
- Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice Guidelines for the Diagnosis and Management of Aspergillosis: 2016 Update by the IDSA. Clin Infect Dis. 2016;63(4):e1-e60. doi:10.1093/cid/ciw326. PMID:27365388.
- Sharma S, Padhi TR, Basu S, et al. Endophthalmitis caused by filamentous fungi: treatment outcomes and intravitreal voriconazole. Ophthalmology. 2014;121(3):673-678.
- Lingappan A, Wykoff CC, Albini TA, et al. Endogenous fungal endophthalmitis: causative organisms, management strategies, and visual acuity outcomes. Am J Ophthalmol. 2012;153(1):162-166.
- Riddell J 4th, Comer GM, Kauffman CA. Treatment of endogenous fungal endophthalmitis: focus on new antifungal agents. Clin Infect Dis. 2011;52(5):648-653.
- Breazzano MP, Day HR Jr, Bloch KC, et al. Utility of Ophthalmologic Screening for Patients With Candida Bloodstream Infections: A Systematic Review. JAMA Ophthalmol. 2019;137(6):698-710. doi:10.1001/jamaophthalmol.2019.0733. PMID:30998819.
