เยื่อบุตาอักเสบจากเชื้อรา คือการอักเสบภายในลูกตาที่เกิดจากเชื้อราต่างๆ เคลื่อนย้ายเข้าสู่ตา โดยส่วนใหญ่เป็นชนิดภายในร่างกาย (แพร่กระจายทางกระแสเลือด)
ในผู้ป่วยที่มีเชื้อราแคนดิดาในกระแสเลือด มีรายงานรอยโรคภายในตาด้วยความถี่ที่แน่นอน และผู้ป่วยที่ได้รับสารอาหารทางหลอดเลือดดำส่วนกลาง (IVH) เป็นกลุ่มเสี่ยงที่สำคัญ
เมื่อมีสามสัญญาณ: “จุดลอย + ประวัติ IVH + ไข้” ให้สงสัยโรคนี้อย่างจริงจัง
การกำจัดแหล่งติดเชื้อทันที (เช่น สายสวน IVH) เป็นขั้นตอนแรกของการรักษา
ทางเลือกแรกสำหรับเยื่อบุตาอักเสบ จากเชื้อแคนดิดาคือ ฟลูโคนาโซล (Diflucan®) ฉีดเข้าเส้นเลือด 200-400 มก./วัน1) สำหรับเชื้อราแอสเปอร์จิลลัส ให้ใช้ โวริโคนาโซล (Vfend®) หรือ ไมคาฟังจิน (Fungard®)
หากตอบสนองต่อการรักษาด้วยยาไม่ดีหรือมีการลุกลามของ proliferative ให้ทำการผ่าตัดน้ำวุ้นตา
การรักษาจะดำเนินต่อไปจนกว่ารอยโรคจะดีขึ้นและเกิดแผลเป็น หากล่าช้า การพยากรณ์โรคทางสายตาไม่ดี6)
เยื่อบุตาอักเสบจากเชื้อรา (fungal endophthalmitis) เป็นโรคที่เชื้อราต่างๆ เคลื่อนย้ายเข้าสู่ลูกตาทำให้เกิดการอักเสบภายในลูกตาและความบกพร่องทางการมองเห็น แบ่งเป็นชนิด ภายในร่างกาย (hematogenous endophthalmitis) ซึ่งแพร่กระจายทางกระแสเลือดจากจุดติดเชื้อนอกตา และชนิด ภายนอกร่างกาย ซึ่งเกิดขึ้นหลังการผ่าตัดหรือการบาดเจ็บ ส่วนใหญ่เป็นชนิดภายในร่างกาย ในขณะที่ชนิดภายนอกร่างกายพบได้น้อย เป็นส่วนหนึ่งของม่านตาอักเสบติดเชื้อ 1)
เชื้อก่อโรคหลักคือสกุล Candida (ส่วนใหญ่), สกุล Aspergillus และสกุล Fusarium ในผู้ป่วยที่มีเชื้อราแคนดิดาในกระแสเลือด มีรายงานรอยโรคภายในตา แต่ความถี่แตกต่างกันมากตามคำจำกัดความและวิธีการคัดกรอง แตกต่างจากเยื่อบุตาอักเสบจากแบคทีเรีย โรคนี้ดำเนินไปค่อนข้างช้าในขณะที่สร้างรอยโรคโฟกัสที่ชัดเจนที่จอตา ทำให้การวินิจฉัยล่าช้าได้ง่าย ในเยื่อบุตาอักเสบจากเชื้อราชนิดภายในร่างกาย อาจเกิดในตาทั้งสองข้าง6)
หากเป็นเป็นเวลานาน จะทำให้เกิดการเปลี่ยนแปลงเนื้อตายของจอตาอย่างกว้างขวาง และการพยากรณ์โรคทางสายตาหลังการรักษาไม่ดี หากเกิดจอตาลอกแบบ traction จำเป็นต้องผ่าตัด แต่การพยากรณ์โรคทางสายตามักไม่ดี การตรวจพบแต่เนิ่นๆ และการรักษาแต่เนิ่นๆ เป็นกุญแจสำคัญต่อการพยากรณ์โรคทางสายตา
Q
อาการใดที่ควรทำให้เราสงสัยเยื่อบุตาอักเสบจากเชื้อรา?
A
เมื่อมีสามสัญญาณ: “ภาพลอย (floaters) + ประวัติการให้อาหารทางหลอดเลือดดำส่วนกลาง (IVH) + ไข้” ให้สงสัยภาวะติดเชื้อราที่ลูกตาอย่างมาก ภาพลอย ตาพร่า และสายตาลดลงเป็นอาการเริ่มแรกที่พบบ่อย ในผู้ป่วยที่มีไข้ระหว่างการจัดการ IVH หรือได้รับการวินิจฉัยว่ามีเชื้อราแคนดิดาในกระแสเลือด ควรพิจารณาประเมินทางจักษุวิทยาตั้งแต่เนิ่นๆ 2)
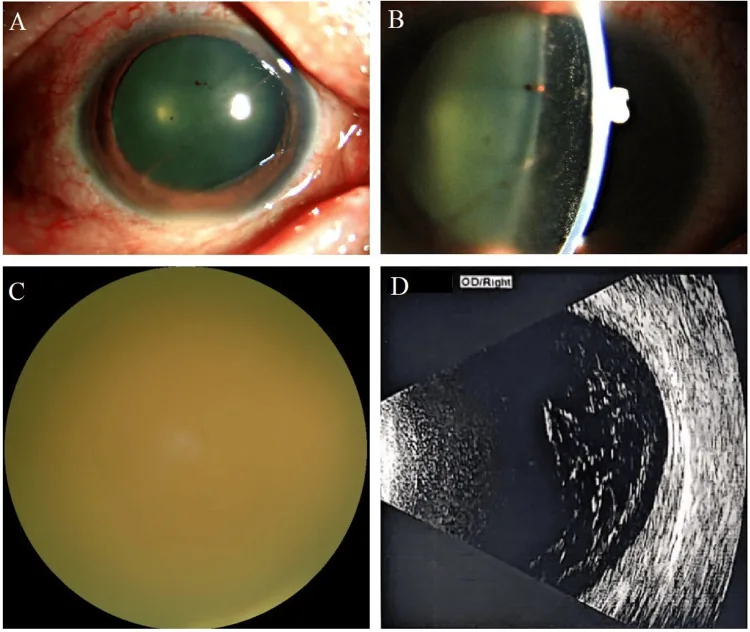
ภาพทางคลินิกของภาวะติดเชื้อราที่ลูกตา แสดงให้เห็นการคั่งของเลือดที่เลนส์ปรับเลนส์ (ciliary injection) การอักเสบในช่องหน้าม่านตา ความขุ่นของวุ้นตา และความขุ่นภายในวุ้นตาในการตรวจ B-scan Wang N, et al. Endogenous Fungal Endophthalmitis Following Eyebrow Tattooing: A Case Report. Cureus. 2025. Figure 2. PM
CI D: PMC12553984. License: CC BY.
ภาพถ่ายส่วนหน้าด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp) แสดงการคั่งของเลือดที่เลนส์ปรับเลนส์ เซลล์อักเสบในช่องหน้าม่านตา และ flare ภาพถ่ายจอประสาทตา แสดงการมองเห็น จอประสาทตา ไม่ดีเนื่องจากความขุ่นของวุ้นตา อย่างรุนแรง และการตรวจ B-scan ยืนยันความขุ่นอย่างกว้างขวางภายในวุ้นตา
เนื่องจากภาวะติดเชื้อราที่ลูกตาเกิดขึ้นหลังจากเชื้อราในกระแสเลือด (fungemia) ไข้จึงเป็นสิ่งที่ต้องมี ในระยะเริ่มแรกของอาการทางตา จะมีภาพลอย ตาพร่า และสายตาลดลงเล็กน้อย ซึ่งตรวจพบได้โดยการตรวจพบความขุ่นของวุ้นตา ละเอียดคล้ายฝุ่น เมื่อดำเนินไป จะกลายเป็นกลัวแสง ปวดตา และสายตาลดลงอย่างรุนแรง 30% ของกรณีที่เกิดจากภายในเป็นสองตา และอาจมีรอยโรคแฝงในตาอีกข้างที่ไม่มีอาการ
ระยะเริ่มแรก: รอยโรคสีขาวที่ขั้วหลัง
รอยโรคสีขาวกลมเล็ก : เกิดขึ้นเดี่ยวหรือหลายจุดที่ขั้วหลัง ขอบเขตค่อนข้างชัดเจน
จุดเลือดออกเล็ก : บางครั้งมีเลือดออกแบบจุดเล็กๆ รอบรอยโรคร่วมด้วย
ผลการตรวจ OCT : ภาพนูนทะลุผ่านชั้นเยื่อบุผิวรงควัตถุเป็นลักษณะเฉพาะ
อาการ : ส่วนใหญ่เป็นภาพลอย ตาพร่า เล็กน้อย และสายตาลดลงเล็กน้อย ดำเนินไปค่อนข้างช้า
ระยะกลาง: ความขุ่นของวุ้นตา (ก้อนเชื้อรา)
รอยโรคหลายจุด : รอยโรคสีขาวมีขนาดใหญ่ขึ้นและเกิดหลายจุด
ความขุ่นในน้ำวุ้นตา ลักษณะคล้ายขนนก (fungus ball) : ลักษณะเฉพาะที่พบก้อนเชื้อราในน้ำวุ้นตา
การดำเนินโรค : การมองเห็น ลดลงและตาพร่า มัวแย่ลง
การอักเสบในช่องหน้าตา : มีการสะสมของไฟบรินและเซลล์อักเสบ
ระยะปลาย: ความขุ่นกระจายและการเจริญ proliferative
ความขุ่นในน้ำวุ้นตา กระจายหนาแน่น : มองเห็นจอตาได้ยาก
แกรนูโลมาแบบ exudative : เกิดในคอรอยด์ และจอตา ยื่นเข้าไปในน้ำวุ้นตา
เยื่อ proliferative → จอตาลอกแบบ traction : การฟื้นฟูการมองเห็น ทำได้ยาก
ภาวะแทรกซ้อนของส่วนหน้าตา : ไฟบรินในช่องหน้า, ม่านตาติด หลัง, เส้นเลือดงอกที่ม่านตา → ต้อหินทุติยภูมิ
แตกต่างจากเยื่อบุตาอักเสบจากแบคทีเรีย ที่ดำเนินโรคเร็ว (ภายในชั่วโมงถึงวัน) เยื่อบุตาอักเสบจากเชื้อราดำเนินโรคช้าเป็นสัปดาห์ถึงเดือน โดยเกิดรอยโรคชัดเจนที่จอตา ประวัติการใช้สายน้ำเกลือทางหลอดเลือดดำ ไข้ และภาวะกดภูมิคุ้มกันก็มีความสำคัญในการวินิจฉัยแยกโรค
หมวดหมู่ ปัจจัยเสี่ยง จากแพทย์ (สำคัญที่สุด) IVH (การให้อาหารทางหลอดเลือดดำส่วนกลาง) - การผ่าตัดช่องท้องใหญ่ - สายสวนท่อไต - ยากดภูมิคุ้มกัน - ยาต้านเนื้องอก - สเตียรอยด์ ระยะยาว - หลังการฉายรังสี โรคประจำตัว มะเร็งระยะสุดท้าย - การปลูกถ่ายไขกระดูก/อวัยวะ - มะเร็งเม็ดเลือด (ลูคีเมีย, มะเร็งต่อมน้ำเหลือง) - เอดส์ - การติดเชื้อรุนแรง - เบาหวาน - โรคคอลลาเจน - โรคหัวใจ อื่นๆ การบาดเจ็บ - ภาวะทุพโภชนาการ - อายุมาก จากภายนอก (พบน้อย) หลังการผ่าตัดลูกตา - หลังการบาดเจ็บที่ตา
IVH (การให้อาหารทางหลอดเลือดดำส่วนกลาง) เป็นปัจจัยเสี่ยงที่สำคัญที่สุด ยีสต์ประจำถิ่นบนผิวหนังทำให้เกิดการติดเชื้อทั่วร่างกายผ่านทางสายสวนหลอดเลือดดำส่วนกลาง นำไปสู่ภาวะเชื้อราแคนดิดาในกระแสเลือด มีรายงานรอยโรคภายในลูกตาในผู้ป่วยเชื้อราแคนดิดาในกระแสเลือด และแนวทางปฏิบัติ IDSA 2016 แนะนำให้ประเมินทางจักษุวิทยาตั้งแต่เนิ่นๆ 2,3)
แนวทางปฏิบัติ IDSA 2016 แนะนำให้ประเมินทางจักษุวิทยาตั้งแต่เนิ่นๆ หลังจากเริ่มการรักษาภาวะเชื้อราแคนดิดาในกระแสเลือด 2)
Q
ผู้ป่วยเชื้อราแคนดิดาในกระแสเลือดจำเป็นต้องพบจักษุแพทย์เสมอหรือไม่?
A
รอยโรคภายในลูกตาอาจพบได้ในผู้ป่วยเชื้อราแคนดิดาในกระแสเลือดแม้ไม่มีอาการ และแนวทางปฏิบัติ IDSA 2016 แนะนำให้ประเมินทางจักษุวิทยาตั้งแต่เนิ่นๆ หลังจากเริ่มการรักษา 2) ในทางกลับกัน ยังมีการถกเถียงเกี่ยวกับกลุ่มเป้าหมายในการคัดกรองและคำจำกัดความของเยื่อบุตาอักเสบ และการตัดสินใจจะทำร่วมกันระหว่างอายุรกรรมและจักษุวิทยาโดยพิจารณาจากสภาพร่างกายโดยรวมและอาการทางตา 6)
นอกจาก “สามอาการ (จุดลอยในตา + ประวัติ IVH + ไข้)” การยืนยันลักษณะเฉพาะของจอตา (รอยโรคสีขาวกลมเล็กที่ขั้วหลัง, ก้อนเชื้อรา, ความขุ่นของวุ้นตา กระจาย) เป็นสิ่งสำคัญ แตกต่างจากเยื่อบุตาอักเสบจากแบคทีเรีย ซึ่งดำเนินไปค่อนข้างช้า ช่วยในการวินิจฉัยแยกโรค มักเกิดขึ้นหลังจากหยุด IVH ไปสักระยะ
วิธีการตรวจ สิ่งส่งตรวจ ลักษณะเฉพาะ การเพาะเชื้อรา เลือดแดง ปลายสายสวน น้ำวุ้นตา จำเป็นสำหรับการระบุเชื้อก่อโรคและการทดสอบความไวต่อยา ถือเป็นการวินิจฉัยที่แน่นอน แต่ต้องใช้เวลาในการทราบผล บีตา-ดี-กลูแคน ซีรั่ม ตัวบ่งชี้คัดกรองที่มีความไวสูงสำหรับโรคเชื้อราในเนื้อเยื่อลึก สามารถตรวจพบได้แม้ในกรณีที่เพาะเชื้อให้ผลลบ แอนติเจนแคนดิดา (CAND-TEC) ซีรั่ม จำเพาะต่อแคนดิดา แอนติเจนแอสเปอร์จิลลัส (การทดสอบ GM) ซีรั่ม, น้ำล้างหลอดลม จำเพาะต่อแอสเปอร์จิลลัส มีประโยชน์ในผู้ป่วยที่มีภาวะนิวโทรพีเนีย การย้อมสี PAS วุ้นตา , น้ำในช่องหน้าตา, เนื้อเยื่อย้อมโพลีแซ็กคาไรด์ผนังเซลล์เชื้อรา การย้อมสี Grocott วุ้นตา , น้ำในช่องหน้าตา, เนื้อเยื่อดีเยี่ยมในการยืนยันเส้นใยเชื้อรา การย้อมสี Fungiflora Y® เนื้อเยื่อ วิธีการย้อมสีเรืองแสง PCR (เชื้อรา) น้ำในช่องหน้าตา, น้ำวุ้นตา ความไวและความจำเพาะสูง มีประโยชน์แม้กับตัวอย่างปริมาณน้อย กำลังพยายามระบุเชื้อก่อโรค
ภาพถ่ายจอตา : รอยโรคสีขาวกลมเล็กที่ขั้วหลัง, ก้อนเชื้อรา (ความขุ่นวุ้นตา เฉพาะที่คล้ายขนนก), ความขุ่นวุ้นตา แบบกระจาย.OCT อัลตราซาวนด์ตา (B-scan)ความขุ่นของวุ้นตา การเกิดเยื่อ และการเปลี่ยนแปลงแบบดึงรั้ง
เยื่อบุตาอักเสบจากแบคทีเรีย ปวดตา อย่างรุนแรง)จอประสาทตา อักเสบจากทอกโซพลาสมาซาร์คอยโดซิส ม่านตาอักเสบ แบบแกรนูโลมา, อาการทางระบบ, ACE สูงลิมโฟมาในลูกตา (กลุ่มอาการหน้ากาก) : วุ้นตา อักเสบเป็นซ้ำ, ดื้อต่อการรักษา, ผู้สูงอายุจอประสาทตาเสื่อมจากเบาหวาน
Q
จะแยกแยะระหว่างแบคทีเรียและเชื้อราได้อย่างไร?
A
เยื่อบุตาอักเสบจากแบคทีเรีย ดำเนินไปอย่างรวดเร็วภายในชั่วโมงถึงวัน และแสดงอาการอักเสบรุนแรง (หนองในช่องหน้าตา, ปวดตา อย่างรุนแรง) ในทางตรงกันข้าม เยื่อบุตาอักเสบจากเชื้อราดำเนินไปอย่างช้าๆ ภายในสัปดาห์ถึงเดือน โดยมีลักษณะเฉพาะคือรอยโรคสีขาวที่ขั้วหลังของตา ขอบเขตค่อนข้างชัดเจน และก้อนเชื้อรา ประวัติการใช้สายสวนหลอดเลือดดำ ไข้ เม็ดเลือดขาวต่ำ และปัจจัยเสี่ยงทางระบบอื่นๆ ก็เป็นจุดแยกโรคที่สำคัญ
โดยเฉพาะอย่างยิ่งเมื่อแหล่งติดเชื้อคือสายสวนหลอดเลือดดำ ต้องถอดสายสวนออกทันที ตราบใดที่แหล่งติดเชื้อยังคงอยู่ ผลของยาต้านเชื้อราจะไม่เพียงพอ
เริ่มต้นด้วยการรักษาทางการแพทย์ (ให้ทางระบบ) และตัดสินใจแนวทางการรักษาในขณะที่สังเกตการตอบสนองต่อการรักษา หลังจากเริ่มการรักษา 1-2 สัปดาห์ รอยแทรกซึมในจอประสาทตา จะเริ่มเล็กลงเรื่อยๆ และให้การรักษาต่อไปจนกว่ารอยโรคจะกลายเป็นแผลเป็นสมบูรณ์แม้หลังจากเปลี่ยนเป็นยากิน โดยปกติต้องใช้ยานาน 3 สัปดาห์ถึง 3 เดือน
เยื่อบุตาอักเสบ จากแคนดิดา (ทางเลือกแรก)
ฟลูโคนาโซล (Diflucan®/Prodif®) : 200–400 มก./วัน ทางหลอดเลือดดำ1) มีการซึมผ่านเข้าสู่ลูกตาสูง เป็นการรักษามาตรฐานสำหรับเยื่อบุตาอักเสบ จากเชื้อ Candida ละลายน้ำได้ ซึมผ่านเข้าสู่ aqueous humor และ vitreous ได้ดี มีประสิทธิภาพโดยเฉพาะต่อ Candida albicansกรณีรุนแรง/สายพันธุ์ดื้อฟลูโคนาโซล: Amphotericin B ชนิดไลโปโซม (L-AmB)2)
เยื่อบุตาอักเสบ จากเชื้อ Aspergillus
โวริโคนาโซล (Vfend®) : ยาต้านเชื้อราสำหรับโรคแอสเปอร์จิลโลซิสที่สำคัญ ให้ทางหลอดเลือดดำแล้วเปลี่ยนเป็นรับประทาน4) คาดว่าซึมผ่านเข้าสู่ลูกตาได้ แต่ต้องระวังอาการทางตาและความผิดปกติของตับไมคาฟังจิน (Fungard®) : 50–150 มก./วัน (หยดทางหลอดเลือดดำ วันละครั้ง)1) มีประสิทธิภาพสำหรับโรคแอสเปอร์จิลโลซิส
กลุ่มยา ชื่อสามัญ (ชื่อการค้า) ขนาดและวิธีใช้ ผลข้างเคียงหลัก โพลีอีน แอมโฟเทอริซิน บี (Fungizone®) หยดทางหลอดเลือดดำ 0.75 มก./กก./วัน ฉีดเข้าวุ้นตา 5 ไมโครกรัม/0.1 มล. (นอกเหนือสิทธิประโยชน์) พิษต่อตับ/ไต โลหิตจาง กดการทำงานของไขกระดูก ไตรอะโซล ฟลูโคนาโซล (Diflucan®) 200–400 มก./วัน ทางหลอดเลือดดำหรือรับประทาน ลดขนาดในผู้ป่วยไตวาย ความผิดปกติของตับ (เอนไซม์ตับสูงขึ้น) ไตรอะโซล อิทราโคนาโซล (อิทริโซล®) 100–200 มก./วัน รับประทาน ครอบคลุมเชื้อ Candida spp. และ Aspergillus ความผิดปกติของตับ ไตรอะโซล โวริโคนาโซล (วีเฟนด์®) ฉีดเข้าหลอดเลือดดำแล้วเปลี่ยนเป็นรับประทาน มีประสิทธิภาพต่อเชื้อราเส้นใย (Fusarium, Aspergillus ฯลฯ) ความผิดปกติของตับ, ความผิดปกติทางการมองเห็น ( reversible ตามเอกสารกำกับยา) แคนดิน ไมคาฟังจิน (ฟังการ์ด®) หยดเข้าหลอดเลือดดำ 50–150 มก./วัน (วันละครั้ง) มีประสิทธิภาพต่อโรคแอสเปอร์จิลโลซิส ความผิดปกติของตับ, ไตวายเฉียบพลัน
การฉีด amphotericin B (5 ไมโครกรัม/0.1 มล.) และ voriconazole (100 ไมโครกรัม/0.1 มล.) เข้าแก้วตาเป็นการรักษาที่ไม่ครอบคลุมโดยประกัน1) พิจารณาเฉพาะในกรณีรอยโรคที่จอประสาทตา หรือเมื่อให้ยาทางระบบได้ยาก ต้องอธิบายให้ผู้ป่วยเข้าใจและได้รับความยินยอม ปฏิบัติตามขั้นตอนการพิจารณาจริยธรรมของสถานพยาบาล
Amphotericin B : 5 ไมโครกรัม/0.1 มล. ฉีดเข้าแก้วตา พิจารณาในรอยโรคจอตาและกรณีรุนแรง 1) Voriconazole : 100 ไมโครกรัม/0.1 มล. ฉีดเข้าแก้วตา มีรายงานประสบการณ์การใช้ในชุดผู้ป่วยเยื่อบุตาอักเสบจากเชื้อราเส้นใย 5)
ในกรณีที่ไม่ตอบสนองต่อการรักษาทั่วร่างกาย หรือเมื่อมีการเปลี่ยนแปลงแบบเพิ่มจำนวนภายในลูกตาที่ลุกลามแล้ว ให้ทำการผ่าตัดแก้วตาหลังจากปรึกษากับแผนกอื่น ๆ หากเป็นไปได้ หากแก้วตาขุ่นมัวมากขึ้น ควรผ่าตัดแก้วตาอย่างจริงจังหลังการวินิจฉัยแต่เนิ่น ๆ
กรณีที่มีการเกิด fungus ball, เยื่อ增生, และจอตาลอกแบบดึงรั้งเป็นข้อบ่งชี้
อาจเติม fluconazole 10-20 ไมโครกรัม/มล. ลงในน้ำยาล้างระหว่างผ่าตัด (นอกประกัน)
Q
การรักษาใช้เวลานานเท่าใด?
A
แม้จะแตกต่างกันไปตามความรุนแรงของเยื่อบุตาอักเสบ ชนิดของเชื้อก่อโรค และการตอบสนองต่อการรักษา แต่รอยโรคแทรกซึมในจอตาจะเริ่มหดตัวลงทีละน้อยภายใน 1-2 สัปดาห์หลังจากเริ่มการรักษาทั่วร่างกาย หลังจากเปลี่ยนเป็นยากิน ให้รักษาต่อไปจนกว่ารอยโรคจะกลายเป็นแผลเป็นอย่างสมบูรณ์ และโดยปกติต้องใช้ยา 3 สัปดาห์ถึง 3 เดือน ในกรณีที่ต้องผ่าตัดแก้วตา จำเป็นต้องให้ยาต้านเชื้อราต่อเนื่องหลังผ่าตัด
Candida (โดยเฉพาะ Candida albicans) ที่อาศัยอยู่ตามผิวหนังและทางเดินอาหาร จะทะลุผ่าน barrier เยื่อบุลำไส้หรือเข้าสู่กระแสเลือดผ่านทางสายสวนหลอดเลือดดำส่วนกลาง เนื่องจากการใช้สารอาหารทางหลอดเลือดดำทั้งหมด การใช้ยาปฏิชีวนะเป็นเวลานาน และภาวะกดภูมิคุ้มกัน เมื่อเกิด fungemia เชื้อราจะไปถึงหลอดเลือดฝอยคอรอยด์ ทางกระแสเลือดและเกิดการติดเชื้อ
ลำดับการลุกลามของรอยโรค :
การตั้งรกรากของเชื้อราที่คอรอยด์ → การเจาะทะลุ retinal pigment epithelium และบุกรุกเข้าสู่จอตาชั้นใน → การเกิดจอตาอักเสบ → การแพร่กระจายสู่ช่องแก้วตา → การเกิด fungus ball → การเกิดเยื่อ增生อักเสบ → จอตาลอกแบบดึงรั้ง
ในโฮสต์ที่มีการทำงานของภูมิคุ้มกันปกติ เยื่อบุตาอักเสบจากเชื้อราจะดำเนินไปค่อนข้างช้าและเกิดรอยโรคโฟกัสที่ชัดเจนที่จอตา ในทางกลับกัน ในภาวะนิวโทรพีเนีย เอดส์ และภาวะกดภูมิคุ้มกันหลังปลูกถ่าย โรคจะดำเนินไปอย่างรวดเร็ว และเชื้อราเส้นใย เช่น Aspergillus และ Fusarium จะเกิดได้ง่ายขึ้น 6)
ใน Candida glabrata และ Candida krusei ที่ดื้อต่อฟลูโคนาโซล การเลือกยาต้านเชื้อราตามการทดสอบความไว (การวัดความเข้มข้นต่ำสุดที่ยับยั้งการเจริญ: MIC) มีความสำคัญ 2,7)
เยื่อบุตาอักเสบจากเชื้อราภายในร่างกายสามารถเกิดขึ้นได้ทั้งสองข้าง หากเป็นเป็นเวลานาน จะทำให้เกิดการเปลี่ยนแปลงแบบเนื้อตายของจอประสาทตา อย่างกว้างขวาง และการพยากรณ์โรคทางสายตาหลังการรักษาจะไม่ดี ในผู้ป่วยที่มีสภาพร่างกายไม่ดี การควบคุมเชื้อราในกระแสเลือดทำได้ยาก และอาการทางตาอาจเกิดขึ้นซ้ำ
ในเยื่อบุตาอักเสบจากเชื้อราเส้นใย (Aspergillus, Fusarium) มีรายงานการใช้โวริโคนาโซลเข้าช่องว่างแก้วตา (100 ไมโครกรัม/0.1 มล.) เพียงอย่างเดียวหรือร่วมกับการให้ทางระบบในชุดผู้ป่วย 5) คาดว่าจะมีการสะสมข้อมูลการปรับขนาดยาในอนาคต
เกี่ยวกับการคัดกรองทางจักษุวิทยาแบบเดียวกันสำหรับผู้ป่วยที่มีเชื้อราแคนดิดาในกระแสเลือด การทบทวนอย่างเป็นระบบได้อภิปรายถึงประโยชน์และความเป็นไปได้ของการวินิจฉัยเกินและการแทรกแซง 8) วิธีการกำหนดมาตรฐานของวัตถุ เวลา และคำจำกัดความของการประเมินรวมถึงกรณีที่ไม่มีอาการเป็นความท้าทายในอนาคต
เพื่อรับมือกับสายพันธุ์ Candida ที่ดื้อต่อฟลูโคนาโซล ความสำคัญของการรักษาเฉพาะบุคคลโดยอาศัยการเพาะเชื้อและ MIC เพิ่มขึ้น 2,7) หากได้ตัวอย่างจากภายในตา จะใช้การเพาะเชื้อหรือการวินิจฉัยระดับโมเลกุลร่วมกับการตรวจทางระบบเพื่อระบุเชื้อก่อโรค
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696(真菌性眼内炎の項).
Pappas PG, Kauffman CA, Andes DR, et al. Clinical Practice Guideline for the Management of Candidiasis: 2016 Update by the Infectious Diseases Society of America. Clin Infect Dis. 2016;62(4):e1-e50. doi:10.1093/cid/civ933. PMID:26679628.
Oude Lashof AM, Rothova A, Sobel JD, et al. Ocular manifestations of candidemia. Clin Infect Dis. 2011;53(3):262-268.
Patterson TF, Thompson GR 3rd, Denning DW, et al. Practice Guidelines for the Diagnosis and Management of Aspergillosis: 2016 Update by the IDSA. Clin Infect Dis. 2016;63(4):e1-e60. doi:10.1093/cid/ciw326. PMID:27365388.
Sharma S, Padhi TR, Basu S, et al. Endophthalmitis caused by filamentous fungi: treatment outcomes and intravitreal voriconazole. Ophthalmology. 2014;121(3):673-678.
Lingappan A, Wykoff CC, Albini TA, et al. Endogenous fungal endophthalmitis: causative organisms, management strategies, and visual acuity outcomes. Am J Ophthalmol. 2012;153(1):162-166.
Riddell J 4th, Comer GM, Kauffman CA. Treatment of endogenous fungal endophthalmitis: focus on new antifungal agents. Clin Infect Dis. 2011;52(5):648-653.
Breazzano MP, Day HR Jr, Bloch KC, et al. Utility of Ophthalmologic Screening for Patients With Candida Bloodstream Infections: A Systematic Review. JAMA Ophthalmol. 2019;137(6):698-710. doi:10.1001/jamaophthalmol.2019.0733. PMID:30998819.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต