เยื่อบุตาอักเสบจากแบคทีเรีย ภายในร่างกายเป็นการติดเชื้อรุนแรงที่แบคทีเรียแพร่กระจายผ่านกระแสเลือดจากจุดติดเชื้อในอวัยวะอื่น (เช่น ฝีในตับ) เข้าสู่ภายในดวงตาไม่เกิดในคนที่มีสุขภาพดี แต่มักเกิดในผู้ป่วยที่มีภูมิคุ้มกันบกพร่องซึ่งมีโรคประจำตัว เช่น เบาหวาน ฝีในตับ เนื้องอกมะเร็ง หรือได้รับการรักษาด้วยยากดภูมิคุ้มกัน
เชื้อก่อโรคหลักคือ Klebsiella pneumoniae (บาซิลลัสปอดบวม) ซึ่งคิดเป็นมากกว่า 80% ของฝีในตับในเอเชีย ยุโรป และอเมริกาตั้งแต่ทศวรรษ 1990 ผู้ป่วยฝีในตับ 3–8% เกิดเยื่อบุตาอักเสบ
มากกว่า 80% ของกรณีเกิดในตาข้างเดียว หากเชื้อก่อโรคเป็นบาซิลลัสแกรมลบ การดำเนินโรคจะเร็วมากและการพยากรณ์โรคไม่ดี
การรักษาคือเริ่มทันทีด้วยสามทางพร้อมกัน: ① ฉีดยาปฏิชีวนะเข้าแก้วตา ② หยอดตาบ่อยๆ ③ การรักษาทั่วร่างกาย โดยไม่รอผลตรวจ
ในกรณีที่ไม่ตอบสนองต่อการรักษาด้วยยาหรือดำเนินโรคเร็ว จำเป็นต้องผ่าตัดแก้วตาอย่างเร่งด่วน แต่มักทำได้ยากเนื่องจากสภาพร่างกายโดยรวมไม่ดี
ความล่าช้าในการรักษาส่งผลโดยตรงต่อการพยากรณ์การมองเห็น ดังนั้นการตอบสนองทันทีเมื่อสงสัยเยื่อบุตาอักเสบ จึงสำคัญที่สุด
เยื่อบุตาอักเสบจากแบคทีเรีย (bacterial endophthalmitis) เป็นโรคอักเสบภายในดวงตาที่เกิดจากแบคทีเรียเข้าสู่ดวงตา แบ่งตามเส้นทางการติดเชื้อเป็นภายนอกและภายใน ชนิดภายนอกเกิดหลังการผ่าตัดตา การฉีดเข้าแก้วตา หรือการบาดเจ็บทะลุ โดยแบคทีเรียแกรมบวก (เช่น สแตฟิโลค็อกคัสที่สร้าง coagulase ลบ เอนเทอโรค็อกคัส) เป็นเชื้อหลัก ในทางตรงกันข้าม เยื่อบุตาอักเสบจากแบคทีเรีย ภายในร่างกายคอรอยด์ มักเกิดหลังภาวะติดเชื้อในกระแสเลือด (แบคทีเรียในเลือด) โดยบาซิลลัสแกรมลบเป็นเชื้อหลัก
โดยทั่วไป เยื่อบุตาอักเสบจากแบคทีเรีย ดำเนินโรคเร็วกว่าชนิดเชื้อรา และในชนิดภายในที่เกิดจากบาซิลลัสแกรมลบ การดำเนินโรคเร็วมากและการพยากรณ์โรคไม่ดี แนวทางการรักษาม่านตาอักเสบ จัดให้เป็นหนึ่งในเยื่อบุตาอักเสบ ติดเชื้อ โดยจำแนกตามจุลินทรีย์ก่อโรค (แบคทีเรีย/เชื้อรา) และเส้นทางการติดเชื้อ (ภายนอก/ภายใน)1)
เยื่อบุตาอักเสบจากแบคทีเรีย ภายในร่างกายไม่เกิดในคนที่มีสุขภาพดี ผู้ป่วยมักมีโรคประจำตัวหรือปัจจัยเสี่ยง มักเกิดในผู้สูงอายุ ผู้ป่วยเบาหวาน ฝีในอวัยวะ (ปอด ตับ ไต) และผู้ที่ได้รับการรักษาด้วยยากดภูมิคุ้มกัน
ในจำนวนนี้ ฝีในตับ เป็นโรคพื้นฐานที่สำคัญที่สุดที่มีความเสี่ยงสูงสุดในการเกิดเยื่อบุตาอักเสบ (endophthalmitis) ในอดีต เชื้อก่อโรคหลักของฝีในตับคือ Escherichia coli แต่ตั้งแต่ทศวรรษ 1990 เป็นต้นมา Klebsiella pneumoniae (บาซิลลัสปอดบวม) กลายเป็นสาเหตุของฝีในตับ มากกว่า 80% ในเอเชียตะวันออกเฉียงใต้ ยุโรป อเมริกา และญี่ปุ่น ในฝีในตับที่เกิดจาก Klebsiella pneumoniae พบว่า 3–8% มีภาวะเยื่อบุตาอักเสบ ร่วมด้วย จึงต้องให้ความสนใจเป็นพิเศษกับเยื่อบุตาอักเสบ จากภายในที่เกิดจากเชื้อนี้ นอกจากนี้ มากกว่า 80% ของผู้ป่วยเป็นข้างเดียว
ในการทบทวนอย่างเป็นระบบจาก 342 ราย พบว่าการกระจายของเชื้อก่อโรคเยื่อบุตาอักเสบ จากภายในแตกต่างกันระหว่างเอเชียและตะวันตก โดยบาซิลลัสแกรมลบ (โดยเฉพาะ Klebsiella pneumoniae ) พบเด่นในเอเชีย2)
โรคพื้นฐานและปัจจัยเสี่ยงหลัก หมายเหตุ ฝีในตับ (พบบ่อยที่สุด) Klebsiella pneumoniae >80%, อัตราการเกิดเยื่อบุตาอักเสบ 3–8%การติดเชื้อทางเดินปัสสาวะ ผ่านภาวะแบคทีเรียในเลือดจากบาซิลลัสแกรมลบ ฝีในปอด แพร่กระจายทางเลือดโดยตรงจากฝี เยื่อบุหัวใจอักเสบติดเชื้อ เยื่อบุตาอักเสบจากแบคทีเรีย แกรมบวก เช่น Staphylococcus aureus เยื่อหุ้มสมองอักเสบ เกิดตามหลังการติดเชื้อทั่วร่างกายรุนแรง เนื้องอกมะเร็ง ภูมิคุ้มกันบกพร่องและการให้เคมีบำบัดเป็นปัจจัยพื้นฐาน โรคเบาหวาน ความผิดปกติของนิวโทรฟิลจากภาวะน้ำตาลในเลือดสูง การรักษาด้วยสเตียรอยด์ และยากดภูมิคุ้มกัน การทำงานของระบบป้องกันร่างกายลดลงโดยทั่วไป โรคคอลลาเจน ความไวต่อการติดเชื้อจากโรคและยารักษา
Q
เยื่อบุตาอักเสบภายในและภายนอกแตกต่างกันอย่างไร?
A
ความแตกต่างที่สำคัญคือเส้นทางการติดเชื้อและเชื้อก่อโรค เยื่อบุตาอักเสบ ภายนอกเกิดจากการบุกรุกโดยตรงเข้าสู่ดวงตา เช่น การผ่าตัด การบาดเจ็บ หรือการฉีดเข้าแก้วตา โดยเชื้อหลักคือแบคทีเรียแกรมบวก (เช่น สแตฟิโลค็อกคัสที่สร้างโคแอกูเลสลบ เอนเทอโรค็อกคัส) ส่วนเยื่อบุตาอักเสบ ภายในเกิดจากแบคทีเรียจากจุดติดเชื้อในอวัยวะอื่น (เช่น ฝีในตับ การติดเชื้อทางเดินปัสสาวะ) ผ่านกระแสเลือดไปยังจอตาและคอรอยด์ โดยเชื้อหลักคือแท่งแกรมลบ (เช่น Klebsiella pneumoniae) ในกรณีภายนอกมีประวัติการผ่าตัดหรือการบาดเจ็บชัดเจน ส่วนกรณีภายในจะมีอาการติดเชื้อทั่วร่างกาย เช่น ไข้ เกิดขึ้นก่อน
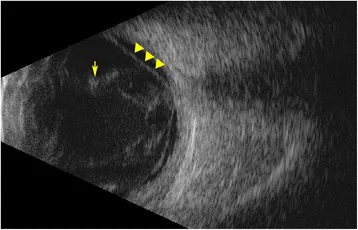
ภาพอัลตราซาวนด์ B-mode ของลูกตาในเยื่อบุตาอักเสบจากแบคทีเรียภายใน พบความขุ่นสะท้อนเสียงสูงในแก้วตาและเยื่อสะท้อนเสียง Sadiq MA, et al. Endogenous endophthalmitis: diagnosis, management, and prognosis. J Ophthalmic Inflamm Infect. 2015. Figure 3. PM
CI D: PMC4630262. License: CC BY.
ในอัลตราซาวนด์ B-mode ของลูกตา พบความขุ่นสะท้อนเสียงสูงกระจายในช่องแก้วตา บ่งชี้การอักเสบของแก้วตาอย่างรุนแรงและสารคัดหลั่ง นอกจากนี้ยังพบเส้นเยื่อสะท้อนเสียงสูง ซึ่งบ่งชี้จอตาลอกในกรณีรุนแรง
ในเยื่อบุตาอักเสบ ภายใน อาการติดเชื้อทั่วร่างกายจะปรากฏก่อนหรือพร้อมกับอาการทางตา พบระดับโปรแคลซิโทนิน (PCT) สูงขึ้น ซึ่งเป็นเครื่องหมายของการติดเชื้อแบคทีเรียรุนแรง จำนวนเม็ดเลือดขาวเพิ่มขึ้น และ CRP สูง หากมีโรคเบาหวานเป็นโรคพื้นเดิม จะพบน้ำตาลในเลือดสูงและ HbA1c สูง หากสภาพทั่วไปแย่มาก ผู้ป่วยอาจไม่รับรู้หรือไม่สามารถบอกอาการทางตาได้
ไข้และอ่อนเพลียทั่วร่างกาย (อาการแสดงของการติดเชื้อที่แน่นอน)
PCT สูงขึ้น (เครื่องหมายของการติดเชื้อแบคทีเรียรุนแรง)
จำนวนเม็ดเลือดขาวเพิ่มขึ้นและ CRP สูง (เครื่องหมายของการอักเสบเฉียบพลัน)
น้ำตาลในเลือดสูงและ HbA1c สูง (พบในผู้ป่วยที่มีโรคเบาหวานร่วม)
อาการเริ่มแรกที่ผู้ป่วยรับรู้ได้คือ จุดลอยในตา (floaters) ตาพร่า และสายตาแย่ลง ในระยะเฉียบพลัน นอกจากสายตาแย่ลงและกลัวแสงแล้ว ผู้ป่วยจะรู้สึก ปวดตา
ระยะเฉียบพลัน: ตั้งแต่เริ่มมีอาการไม่กี่ชั่วโมงถึงไม่กี่วัน
หนังตาบวมแดง : ในรายที่รุนแรง ผู้ป่วยไม่สามารถลืมตาได้เอง
เยื่อบุตา และเยื่อบุตา ส่วนปรับเลนส์มีเลือดคั่งชัดเจนเยื่อบุตา บวมน้ำและเลือดออกใต้เยื่อบุตา
การอักเสบในช่องหน้าตา : มีลักษณะเด่นคือมีเซลล์อักเสบชัดเจน มีการสะสมของไฟบริน มีหนองในช่องหน้า และมีเลือดออกในช่องหน้า
ความขุ่นในวุ้นตา : เนื่องจากความขุ่นหนาทึบ ทำให้ไม่สามารถมองเห็นจอตาได้เลย (ยืนยันด้วยอัลตราซาวนด์)
ระยะลุกลาม: การอักเสบกระจายไปทั่วลูกตา
การเกิดฝีในวุ้นตา : ในรายที่มีการเกิดฝี มักจะลุกลามไปสู่ภาวะตาอักเสบทั้งลูกตา (panoftalmitis) ซึ่งพยากรณ์โรคแย่มาก
ความเสียหายต่อจอตาและประสาทตา : การอุดตันของหลอดเลือดจอตา จอตาตาย และการฝ่อของประสาทตา ทำให้สูญเสียสายตาอย่างถาวร1)
การกระจายไปยังเนื้อเยื่อรอบตา : การอักเสบอาจกระจายไปยังเนื้อเยื่อเบ้าตา ทำให้ตาโปนและการเคลื่อนไหวตาผิดปกติ
ความจำเป็นในการผ่าตัดฉุกเฉิน : ในรายที่ลุกลามเป็นตาอักเสบทั้งลูกตา จำเป็นต้องได้รับการผ่าตัดอย่างเร่งด่วน
สำหรับผู้ป่วยที่เข้ารับการรักษาในโรงพยาบาลด้วยการติดเชื้อทั่วร่างกาย (เช่น ฝีในตับ ภาวะติดเชื้อในกระแสเลือด) ที่มีอาการ “ลอยตัว มองเห็นไม่ชัด การมองเห็น ลดลง” หรือแม้แต่ในกรณีที่สติบกพร่องและไม่สามารถบอกอาการทางตาได้ ควรคำนึงถึงภาวะเยื่อบุตาอักเสบ (endophthalmitis) ร่วมด้วย การตรวจคัดกรองทางตาอย่างสม่ำเสมอในผู้ป่วยที่เข้ารับการรักษาด้วยฝีในตับจะช่วยให้พยากรณ์โรคด้านการมองเห็น ดีขึ้น
Q
จุดที่ควรสงสัยภาวะเยื่อบุตาอักเสบเมื่อมีอาการปวดตาและมีไข้คืออะไร?
A
เมื่อมี “อาการติดเชื้อทั่วร่างกาย เช่น ไข้ อ่อนเพลีย” และ “ปวดตา ตาแดง การมองเห็น ลดลงอย่างรวดเร็ว” เกิดขึ้นพร้อมกัน ให้สงสัยภาวะเยื่อบุตาอักเสบ จากภายใน (endogenous endophthalmitis) อย่างมาก โดยเฉพาะในผู้ป่วยที่มีปัจจัยเสี่ยง เช่น เบาหวาน ฝีในตับ เนื้องอกมะเร็ง การรักษาด้วยยากดภูมิคุ้มกัน หากมีอาการทางตาร่วมกับไข้ จำเป็นต้องพบจักษุแพทย์ฉุกเฉิน หากมีหนองในช่องหน้าลูกตา (hypopyon) ความขุ่นในวุ้นตา (vitreous opacity) และเปลือกตาบวม โอกาสเป็นเยื่อบุตาอักเสบ สูงมาก หลักการคือเริ่มการรักษาโดยไม่รอผลตรวจ1)
เชื้อก่อโรคหลักของเยื่อบุตาอักเสบจากแบคทีเรีย ภายในคือ แบคทีเรียแกรมลบรูปแท่ง
Klebsiella pneumoniae (ไคลบ์ซีเอลลา นิวโมเนีย)เยื่อบุตาอักเสบ จากภายในที่เกิดจากฝีในตับ ตั้งแต่ปี 1990 เป็นต้นมา เพิ่มขึ้นอย่างมากในเอเชีย (รวมถึงเอเชียตะวันออกเฉียงใต้และญี่ปุ่น) คิดเป็นมากกว่า 80% ของเชื้อก่อโรคฝีในตับ ในฝีในตับจากเชื้อนี้ 3-8% เกิดเยื่อบุตาอักเสบ Escherichia coli (อีโคไล)Pseudomonas aeruginosa (ซูโดโมแนส)
นอกจากนี้ยังมีรายงานเยื่อบุตาอักเสบ แบบแพร่กระจายจาก Staphylococcus aureus (สแตฟิโลค็อกคัส ออเรียส) ซึ่งอาจเกิดหลังการติดเชื้อทั่วร่างกายจากแบคทีเรียแกรมบวก เช่น เยื่อบุหัวใจอักเสบติดเชื้อ1)
เป็นที่ทราบกันว่าอุบัติการณ์ของเยื่อบุตาอักเสบ ที่เกี่ยวข้องกับฝีในตับจาก Klebsiella pneumoniae ในเอเชียสูงกว่าในยุโรปและอเมริกา3) และในทางปฏิบัติทางคลินิกในเอเชียตะวันออก จำเป็นต้องวินิจฉัยโดยคำนึงถึงเยื่อบุตาอักเสบ จากภายในจากเชื้อนี้
ในการเกิดเยื่อบุตาอักเสบ จากภายใน นอกเหนือจากจุดติดเชื้อปฐมภูมิ (ฝีในตับ การติดเชื้อทางเดินปัสสาวะ ฯลฯ) มักมีปัจจัยความไวต่อการติดเชื้อจากฝ่ายโฮสต์ร่วมด้วย
เบาหวาน : ระดับน้ำตาลในเลือดสูงทำให้การทำงานของนิวโทรฟิลผิดปกติและภูมิคุ้มกันลดลง ส่งเสริมการติดเชื้อเนื้องอกมะเร็ง : ภาวะกดภูมิคุ้มกันจากตัวเนื้องอกเอง การกดไขกระดูกหลังเคมีบำบัดหรือรังสีรักษาโรคคอลลาเจน : เพิ่มความไวต่อการติดเชื้อเนื่องจากทั้งกิจกรรมของโรคและยากดภูมิคุ้มกันการใช้สเตียรอยด์ ระยะยาวและการรักษาด้วยยากดภูมิคุ้มกัน : การทำงานของทีเซลล์ลดลงและการทำงานของนิวโทรฟิลผิดปกติอายุมาก : การทำงานของระบบภูมิคุ้มกันโดยรวมลดลงตามอายุ (โดยเฉพาะภูมิคุ้มกันแบบฮิวเมอรัลและเซลลูลาร์)
เมื่อสงสัยว่าเป็นเยื่อบุตาอักเสบ ภายใน (endogenous endophthalmitis) หลักการคือ ให้ความสำคัญกับการรักษาโดยไม่รอผลการตรวจ เนื่องจากการติดเชื้อเฉียบพลันสามารถแย่ลงอย่างรวดเร็วภายในไม่กี่ชั่วโมง การเก็บของเหลวภายในลูกตาและการให้ยาปฏิชีวนะจึงเริ่มพร้อมกันทันทีที่สงสัยว่าเป็นเยื่อบุตาอักเสบ จากประวัติและอาการทางคลินิก
การตรวจที่สำคัญที่สุดสำหรับการวินิจฉัยที่แน่นอนคือ การตรวจสเมียร์และเพาะเชื้อของเหลวภายในลูกตา (aqueous humor และ vitreous humor)
การตรวจสเมียร์ (ย้อมแกรม ฯลฯ) : มีประโยชน์สำหรับการวินิจฉัย早期 สามารถระบุชนิดของเชื้อก่อโรค (แกรมบวกหรือลบ) ได้อย่างรวดเร็วการเพาะเชื้อ : จำเป็นสำหรับการระบุเชื้อก่อโรคและการทดสอบความไวต่อยาปฏิชีวนะ อัตราการตรวจพบเชื้อใน vitreous humor สูงกว่าใน aqueous humorPCR (การตรวจหาสารพันธุกรรม) : สามารถตรวจพบ DNA ของเชื้อก่อโรคได้แม้ในกรณีที่เพาะเชื้อให้ผลลบ และเริ่มแพร่หลายมากขึ้นในไม่กี่ปีที่ผ่านมา
การตรวจ วัตถุประสงค์ อัลตราซาวนด์โหมด B จำเป็นเมื่อความขุ่นของ vitreous humor ขัดขวางการมองเห็น จอประสาทตา เพื่อยืนยันการมีอยู่และขอบเขตของฝีใน vitreous humor การเพาะเชื้อจากเลือด จำเป็นเพื่อยืนยันเยื่อบุตาอักเสบ จากภายในและระบุเชื้อก่อโรค 1) ซีรั่ม β-D-กลูแคน มีประโยชน์ในการแยกเยื่อบุตาอักเสบจากเชื้อรา 1) จำนวนเม็ดเลือดขาว, CRP , PCT ติดตามความรุนแรงของการติดเชื้อทั่วร่างกาย ระดับน้ำตาลในเลือด, HbA1c ประเมินโรคพื้นฐาน (เบาหวาน) CT ทรวงอกและช่องท้อง ค้นหาจุดติดเชื้อปฐมภูมิ (ฝีในตับ, ฝีในปอด ฯลฯ) คลื่นเสียงสะท้อนหัวใจ แยกเยื่อบุหัวใจอักเสบติดเชื้อ
เยื่อบุตาอักเสบ จากภายในต้องแยกจากโรคต่อไปนี้
การแยกจากม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลัน : แม้จะมีลักษณะคล้ายกันคือมีหนองในช่องหน้าตาและไฟบริน แต่แตกต่างกันในประเด็นต่อไปนี้
ภาวะม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลันพบได้น้อยในผู้สูงอายุ
ในภาวะม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลัน อาการเปลือกตาบวมและเยื่อบุตา บวมเกิดขึ้นได้น้อย
ในภาวะม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลัน การมองเห็น ไม่ลดลงถึงระดับเห็นมือหรือรับรู้แสง
ในภาวะม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลัน อย่างน้อยสามารถมองเห็นจานประสาทตา ได้ (ไม่สามารถมองเห็นได้ในเยื่อบุตาอักเสบ จากภายในเนื่องจากขุ่นของวุ้นตา )
ในเยื่อบุตาอักเสบ จากภายใน อาการติดเชื้อทั่วร่างกาย เช่น ไข้ จะเกิดขึ้นก่อน
เยื่อบุตาอักเสบ จากภายนอกการฉีดยาเข้าวุ้นตา ที่ชัดเจน1)
เยื่อบุตาอักเสบจากเชื้อรา 1)
เยื่อบุตาอักเสบจากแบคทีเรีย ชนิดช้า (เรื้อรัง)ต้อกระจก 1 เดือนขึ้นไปจาก Cutibacterium acnes มีลักษณะเฉพาะคือม่านตา และซิลิอารีบอดี อักเสบเรื้อรังและหนองในช่องหน้าตากำเริบซ้ำ1)
Q
การมีหนองในช่องหน้าตาหมายถึงเยื่อบุตาอักเสบเสมอไปหรือไม่?
A
หนองในช่องหน้าเป็นลักษณะเฉพาะของเยื่อบุตาอักเสบ แต่ก็เกิดขึ้นในม่านตาอักเสบ ส่วนหน้าชนิดเฉียบพลัน (ที่สัมพันธ์กับ HLA-B27, โรคเบห์เซ็ต) การลุกลามของกระจกตา อักเสบติดเชื้อ และม่านตาอักเสบ จากเบาหวาน จุดที่ใช้แยกคือ ① ประวัติการผ่าตัด/การบาดเจ็บ (แยกจากเยื่อบุตาอักเสบ จากภายนอก) ② มีอาการติดเชื้อทั่วร่างกาย เช่น ไข้ (แยกจากเยื่อบุตาอักเสบ จากภายใน) ③ ระดับของเปลือกตาบวมและเยื่อบุตา บวม ④ ความลึกของความขุ่นในวุ้นตา และการมองเห็น อวัยวะภายในตา ⑤ ความเร็วของการมองเห็น ลดลง ในเยื่อบุตาอักเสบ จะมีอาการทั่วร่างกายร่วมกับวุ้นตา ขุ่นมากและการมองเห็น ลดลงอย่างรวดเร็ว หากสงสัย ให้เริ่มการรักษาโดยไม่รอผลตรวจ1) .
เมื่อสงสัยเยื่อบุตาอักเสบ ให้เริ่ม การให้ยาปฏิชีวนะพร้อมกันสามทาง ทันทีโดยไม่รอการระบุเชื้อก่อโรค สามทางได้แก่ ① การฉีดเข้าวุ้นตา ② การหยอดยาปฏิชีวนะบ่อยครั้ง ③ การให้ทั่วร่างกาย (ทางหลอดเลือดดำ) จำเป็นต้องประสานงานกับอายุรแพทย์ (ระบบทางเดินอาหาร, โรคติดเชื้อ) เพื่อรักษาจุดติดเชื้อปฐมภูมิ (เช่น ฝีในตับ) ควบคู่กันไป1) .
ช่องทางการให้ยา ยา (ชื่อการค้า) ขนาดและวิธีใช้ หมายเหตุ การฉีดเข้าแก้วตา ① ยาฉีด Vancomycin Hydrochloride 1 มก./0.1 มล. ฉีดเข้าแก้วตา ไม่ครอบคลุมโดยประกัน การฉีดเข้าแก้วตา ② ยาฉีด Ceftazidime (Modacin®) 2 มก./0.1 มล. ฉีดเข้าแก้วตา ไม่ครอบคลุมโดยประกัน ให้พร้อมกันหรือทันทีหลังจาก ① ยาหยอดตา ① ยาหยอดตา Levofloxacin (Cravit®) 1.5% หยอดตา 6 ครั้งต่อวัน หยอดตาต่อเนื่องบ่อยครั้ง ยาหยอดตา ② ยาหยอดตา Cefmenoxime (Bestron®) 0.5% หยอดตา 6 ครั้งต่อวัน ใช้สลับกับ ① ยาหยอดตา ③ ยาหยอดตา betamethasone (Rinderon®) 0.1% หยอดตา 6 ครั้งต่อวัน ใช้ร่วมกันเพื่อระงับการอักเสบ การให้ทางระบบ ① ยาฉีด imipenem/cilastatin (Tienam®) 1 กรัม วันละ 2 ครั้ง หยดเข้าหลอดเลือดดำ นาน 5 วัน Carbapenem ครอบคลุมกว้าง การให้ทางระบบ ② ยาเม็ด levofloxacin (Cravit®) 500 มก. 1 เม็ด วันละ 1 ครั้ง รับประทาน นาน 5 วัน ใช้ร่วมกับการให้ทางระบบ ①
สำหรับการให้ทางระบบ บางครั้งเลือกใช้ยาปฏิชีวนะครอบคลุมกว้าง เช่น cefozopran (Firstcin®) ซึ่งเป็น cephalosporin รุ่นที่ 4 หลังจากทราบผลความไวของยาแล้ว ให้เปลี่ยนไปใช้ยาปฏิชีวนะที่จำเพาะเจาะจงมากขึ้น หากพบแบคทีเรียแกรมลบรูปแท่ง (เช่น Klebsiella pneumoniae ) ให้เลือกยาที่เหมาะสมที่สุดจากกลุ่ม carbapenem, fluoroquinolone หรือ cephalosporin รุ่นที่ 3-4 ตามรูปแบบความไว
การฉีด vancomycin และ ceftazidime เข้าแก้วตาในปัจจุบันเป็นวิธีการรักษาที่ยังไม่ครอบคลุมโดยประกัน หากดำเนินการในกรณีติดเชื้อที่ตาอย่างรุนแรงและเร่งด่วน ต้องได้รับคำอธิบายและความยินยอมอย่างเพียงพอจากผู้ป่วยและครอบครัว การตัดสินใจขั้นสุดท้ายเกี่ยวกับการรักษาควรปรึกษาแพทย์ผู้ดูแล (จักษุแพทย์หรือแพทย์โรคติดเชื้อ) เสมอ
เมื่อสงสัยว่ามีภาวะเยื่อบุตาอักเสบ (จากการประเมินทางคลินิก) ให้ดำเนินการดังต่อไปนี้พร้อมกัน
เก็บตัวอย่างของเหลวในลูกตา (อารมณ์ขันน้ำและวุ้นตา ) → ย้อมสี เพาะเชื้อ PCR
เริ่มการรักษาแบบสามทางพร้อมกันโดยไม่รอผลตรวจ (① ฉีดเข้าวุ้นตา + ② หยอดตาบ่อยครั้ง + ③ ให้ยาทางระบบ)
ตรวจร่างกายอย่างละเอียดและรักษาจุดติดเชื้อปฐมภูมิร่วมกับอายุรศาสตร์ (เช่น ระบายฝีในตับ)
เมื่อทราบผลความไวของยาแล้ว ให้เปลี่ยนเป็นยาปฏิชีวนะที่จำเพาะมากขึ้น
ในกรณีที่ไม่ตอบสนองต่อการรักษาด้วยยาหรือลุกลาม ให้เปลี่ยนไปผ่าตัดวุ้นตา ทันที
ในกรณีที่ไม่ตอบสนองต่อการรักษาด้วยยา ควรทำการผ่าตัดวุ้นตา โดยเร็วที่สุดเท่าที่สภาพร่างกายโดยรวมจะเอื้ออำนวย การผ่าตัดวุ้นตา จะกำจัดวุ้นตา ที่เป็นสื่อกลางของการติดเชื้อออกทางกายภาพ และมีผลในการนำยาปฏิชีวนะเข้าสู่ลูกตาโดยตรง แนวทางการรักษาม่านตาอักเสบ แนะนำให้ผ่าตัดวุ้นตา ตั้งแต่เนิ่นๆ ภายใต้การให้น้ำยาปฏิชีวนะในกรณีที่ลุกลามเร็ว มีวุ้นตา ขุ่นจนมองไม่เห็นจอประสาทตา หรือมีฝีใต้จอประสาทตา 1) .
ข้อบ่งชี้ : กรณีไม่ตอบสนองต่อการรักษาด้วยยา กรณีมองไม่เห็นจอประสาทตา กรณีมีฝีใต้จอประสาทตา เทคนิค : การผ่าตัดวุ้นตา ร่วมกับการตัดเลนส์แก้วตา /การนำเลนส์แก้วตาเทียม /ถุงเลนส์ออกหากจำเป็นน้ำยาล้าง : ใช้น้ำยาล้างผสมยาปฏิชีวนะ (เช่น แวนโคมัยซิน)ข้อจำกัด : ความท้าทายคือมักไม่สามารถผ่าตัดได้เนื่องจากสภาพร่างกายโดยรวมไม่ดี (ระหว่างการจัดการภาวะติดเชื้อในกระแสเลือด)
Q
ยาปฏิชีวนะออกฤทธิ์เร็วหรือไม่?
A
เมื่อยังไม่ทราบเชื้อก่อโรค ให้ให้การรักษาแบบสามทางพร้อมกันด้วยยาปฏิชีวนะครอบคลุมกว้าง เมื่อทราบผลความไวของยาแล้ว ให้เปลี่ยนเป็นยาที่จำเพาะมากขึ้นเพื่อเพิ่มประสิทธิภาพ อย่างไรก็ตาม เยื่อบุตาอักเสบจากแบคทีเรีย แกรมลบรูปแท่ง (เช่น Klebsiella pneumoniae ) ลุกลามเร็วมาก (เป็นชั่วโมง) และการหยอดตาเพียงอย่างเดียวไม่เพียงพอเนื่องจากการซึมผ่านเข้าสู่ลูกตาไม่ดี ดังนั้นต้องฉีดเข้าวุ้นตา และให้ยาทางระบบร่วมกัน หากการมองไม่เห็นจอประสาทตา ไม่ดีขึ้นด้วยการรักษาด้วยยาหรือแย่ลง ให้พิจารณาเปลี่ยนไปผ่าตัดวุ้นตา ทันที1) .
เยื่อบุตาอักเสบจากแบคทีเรีย ภายในเกิดเมื่อแบคทีเรียจากจุดติดเชื้อในอวัยวะอื่น (เช่น ฝีในตับ การติดเชื้อทางเดินปัสสาวะ) เข้าสู่กระแสเลือดและแพร่กระจายทางเลือดไปยังคอรอยด์ และจอประสาทตา เมื่อแบคทีเรียเกาะที่เตียงเส้นเลือดฝอยคอรอยด์ ปฏิกิริยาการอักเสบเฉพาะที่จะดำเนินไปอย่างรวดเร็ว ลุกลามจากคอริโอเรตินอักเสบไปสู่วุ้นตา อักเสบ
มักเกิดในผู้ที่มีภูมิคุ้มกันบกพร่องซึ่งมีโรคประจำตัว เช่น เนื้องอกร้าย เบาหวาน โรคคอลลาเจน หรือการใช้ยากดภูมิคุ้มกัน ในผู้ป่วยเหล่านี้ การกำจัดแบคทีเรียในเลือดลดลง ทำให้เกิดการติดเชื้อในลูกตา ได้ง่าย
เมื่อเชื้อก่อโรคเป็นแบคทีเรียแกรมลบรูปแท่ง (เช่น Klebsiella pneumoniae , Escherichia coli , Pseudomonas aeruginosa ) การดำเนินโรคจะเร็วเป็นพิเศษ เอนโดท็อกซิน (ไลโปโพลีแซ็กคาไรด์ LPS) ของแบคทีเรียแกรมลบกระตุ้นการตอบสนองการอักเสบที่รุนแรงในเนื้อเยื่อลูกตา ขยายสัญญาณการอักเสบ ซึ่งเป็นปัจจัยหลักของการเสื่อมลงอย่างรวดเร็ว ด้วยกลไกนี้ การพยากรณ์โรคจึงมักแย่กว่าเยื่อบุตาอักเสบ จากภายนอก (ซึ่งส่วนใหญ่เกิดจากแบคทีเรียแกรมบวก)
เกิดแบคทีเรียในเลือดจากจุดติดเชื้อปฐมภูมิ
แบคทีเรียเกาะที่เส้นเลือดฝอยคอรอยด์ → เกิดคอรอยด์ อักเสบและคอริโอเรตินอักเสบ
การอักเสบลุกลามไปยังจอประสาทตา และช่องวุ้นตา → วุ้นตา ขุ่นอย่างรวดเร็วและวุ้นตา อักเสบ
กรณีลุกลาม: เกิดฝีในวุ้นตา → ลุกลามไปยังตาขาว และเนื้อเยื่อเบ้าตา (เยื่อบุตาอักเสบ ทั้งลูกตา)
ปัจจัยพยากรณ์การมองเห็น ไม่ดี ได้แก่ การอุดตันของหลอดเลือดจอประสาทตา จอประสาทตา ตาย และฝ่อของเส้นประสาทตา 1) หากการรักษาล่าช้า กรณีที่ไม่มีการรับรู้แสงไม่ใช่เรื่องหายาก และความเร็วในการเริ่มรักษาสัมพันธ์โดยตรงกับการพยากรณ์โรค
การพยากรณ์การมองเห็น ของเยื่อบุตาอักเสบจากแบคทีเรีย ภายในโดยทั่วไปไม่ดี เมื่อเชื้อก่อโรคเป็นแบคทีเรียแกรมลบรูปแท่ง การดำเนินโรคจะเร็วเป็นพิเศษและการพยากรณ์โรคแย่กว่า การเริ่มรักษาที่ล่าช้าสัมพันธ์โดยตรงกับผลลัพธ์การมองเห็น แม้หลังการรักษา มักมีผลตกค้าง เช่น ฝ่อของเส้นประสาทตา จอประสาทตา ตาย และหลอดเลือดจอประสาทตา ขาว ทำให้การพยากรณ์การมองเห็น ไม่ดีในหลายกรณี 1) หลังหาย อาจเกิดเส้นเลือดใหม่ในคอรอยด์ และโรคจุดรับภาพ 1)
ในการทบทวนอย่างเป็นระบบจาก 342 ราย พบว่าส่วนใหญ่มีระดับสายตาสุดท้ายที่ 20/200 (0.1) หรือต่ำกว่า และมีเพียงบางรายเท่านั้นที่สามารถรักษาระดับสายตาที่เหมาะสมได้ 2) การศึกษาปัจจัยพยากรณ์โรคของเยื่อบุตาอักเสบ ที่เกี่ยวข้องกับฝีในตับจากเชื้อ Klebsiella pneumoniae รายงานว่าระดับสายตาครั้งแรกและระดับความขุ่นของวุ้นตา ในครั้งแรกเป็นตัวทำนายหลักของระดับสายตาสุดท้าย 3)
ในรายที่เกิดฝีในวุ้นตา หรือลุกลามเป็นเยื่อบุตาอักเสบ ทั่วลูกตา อาจจำเป็นต้องตัดลูกตาทิ้ง
ในระยะยาว การจัดการโรคพื้นเดิมอย่างเหมาะสม (ฝีในตับ เบาหวาน เนื้องอกมะเร็ง ฯลฯ) เป็นสิ่งจำเป็นทั้งในการป้องกันการกลับเป็นซ้ำและการพยากรณ์ชีวิต การรักษาจุดติดเชื้อปฐมภูมิอย่างต่อเนื่องผ่านความร่วมมือแบบสหสาขากับอายุรศาสตร์และโรคติดเชื้อส่งผลดีต่อการพยากรณ์ทางจักษุวิทยา ทางจักษุวิทยา การติดตามจอประสาทตา และจุดรับภาพหลังผ่าตัดด้วยการตรวจอวัยวะภายในตาเป็นระยะและการตรวจ OCT มีความสำคัญ
จำเป็นต้องแบ่งปันระหว่างผู้ป่วยและทีมแพทย์ว่าการวินิจฉัยอย่างเร่งด่วนและการรักษาจุดติดเชื้อปฐมภูมิพร้อมกันผ่านความร่วมมือแบบสหสาขา (จักษุวิทยา อายุรศาสตร์ โรคติดเชื้อ) มีความสำคัญที่สุดในการปรับปรุงทั้งการพยากรณ์ทางสายตาและชีวิต 4) 5)
日本眼炎症学会/日本眼科学会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696(「14. 眼内炎」節).
Jackson TL, Paraskevopoulos T, Georgalas I. Systematic review of 342 cases of endogenous bacterial endophthalmitis. Surv Ophthalmol. 2014;59(6):627-635.
Ang M, Jap A, Chee SP. Prognostic factors and outcomes in endogenous Klebsiella pneumoniae endophthalmitis. Am J Ophthalmol. 2011;151(2):338-344.
Durand ML. Bacterial and fungal endophthalmitis. Clin Microbiol Rev. 2017;30(3):597-613.
Sadiq MA, Hassan M, Agarwal A, et al. Endogenous endophthalmitis: diagnosis, management, and prognosis. J Ophthalmic Inflamm Infect. 2015;5:32.