ม่านตาอักเสบจากวัณโรคเกิดจากการติดเชื้อในลูกตา ด้วยเชื้อวัณโรคหรือปฏิกิริยาภูมิคุ้มกัน
รอยโรคทั่วไปสามประการหลักคือ หลอดเลือดดำจอประสาทตา อักเสบชนิดอุดตัน วัณโรคมิลิอารีของคอรอยด์ และวัณโรคก้อน โดยม่านตาอักเสบ ส่วนหลังเป็นรูปแบบทางคลินิกที่พบบ่อยที่สุด
การตรวจพบเชื้อวัณโรคในลูกตาทำได้ยาก การวินิจฉัยทำโดยการรวมสี่องค์ประกอบ: ① ผลตรวจอวัยวะภายในลูกตาที่จำเพาะ ② หลักฐานหรือประวัติการติดเชื้อวัณโรคทั้งร่างกาย ③ ปฏิกิริยาภูมิคุ้มกันต่อวัณโรค (การทดสอบทูเบอร์คูลิน/IGRA) ④ ประสิทธิภาพของการรักษาด้วยยาต้านวัณโรค3)
ภาพทางคลินิกมีความหลากหลายมาก ต้องแยกจากโรคหลายชนิด เช่น ซาร์คอยโดซิส และทอกโซพลาสมา
การรักษาหลักคือการรักษาแบบผสมผสานด้วยยา RIPE 4 ชนิด (ระยะเข้มข้น 2 เดือน + ระยะบำรุงรักษา ≥4 เดือน) โดยใช้คอร์ติโคสเตียรอยด์ เสริม
ต้องตรวจคัดกรองวัณโรคแฝงก่อนให้ยาชีวภาพ
ม่านตาอักเสบจากวัณโรค (tubercular uveitis; TB-uveitis) เป็นภาวะที่เชื้อวัณโรค (Mycobacterium tuberculosis; Mtb) ไปถึงภายในลูกตาทางกระแสเลือด ทำให้เกิดการอักเสบส่วนใหญ่ที่จอประสาทตา และคอรอยด์ การตรวจพบเชื้อวัณโรคโดยตรงในลูกตาแทบเป็นไปไม่ได้ ในทางคลินิก การวินิจฉัยเน้นการตรวจทางภูมิคุ้มกันและการตอบสนองต่อการรักษาด้วยยาต้านวัณโรค การมีม่านตาอักเสบ ที่ตอบสนองดีต่อการรักษาด้วยยาต้านวัณโรคชนิดเดียวเป็นสิ่งสำคัญทางคลินิกมากกว่าการพิสูจน์เชื้อ
สัดส่วนของม่านตาอักเสบจากวัณโรคในกลุ่มม่านตาอักเสบติดเชื้อ รายงานประมาณ 1.4%3) ในประเทศที่มีความชุกสูง เช่น อินเดียและอินโดนีเซีย คิดเป็น 22.9-48.0% ของม่านตาอักเสบติดเชื้อ 1) ความชุกในผู้ป่วยม่านตาอักเสบ ทั้งหมดในศูนย์ตติยภูมิทั่วโลกรายงาน 0.2-10.5%2) ในญี่ปุ่น อัตราการเกิดวัณโรคก็สูงกว่าเมื่อเทียบกับประเทศพัฒนาแล้วตะวันตก โดยเฉพาะในเมืองใหญ่ ด้วยการเพิ่มขึ้นของนักเดินทางจากประเทศที่มีความชุกสูง เช่น จีน อินเดีย และเอเชียตะวันออกเฉียงใต้ โรคนี้ควรคำนึงถึงเสมอในการวินิจฉัยแยกโรคม่านตาอักเสบ
ความบกพร่องทางการมองเห็น จากม่านตาอักเสบจากวัณโรคอาจรุนแรง รายงานว่าประมาณหนึ่งในสามของผู้ป่วยมีสายตาที่ดีที่สุดน้อยกว่า 3/601) ภาวะจอประสาทตา บวมน้ำและต้อหินทุติยภูมิ เกิดขึ้นในประมาณ 30% ของผู้ป่วย1) พบได้น้อยที่ม่านตาอักเสบ จะเกิดร่วมกับวัณโรคปอดระยะลุกลาม และหลายกรณีมีผลตรวจปอดจำกัดหรือไม่มีเลย
Q
ม่านตาอักเสบจากวัณโรคพบบ่อยแค่ไหนในญี่ปุ่น?
A
ประมาณว่าคิดเป็นประมาณ 1.4% ของม่านตาอักเสบติดเชื้อ ทั้งหมด3) เนื่องจากวัณโรคตาเกิดขึ้นได้แม้ไม่มีรอยโรคปอดระยะลุกลาม หากมีหลักฐานทางภูมิคุ้มกัน เช่น IGRA บวก ควรสงสัยวัณโรคตาโดยไม่คำนึงถึงการมีหรือไม่มีรอยโรคปอด
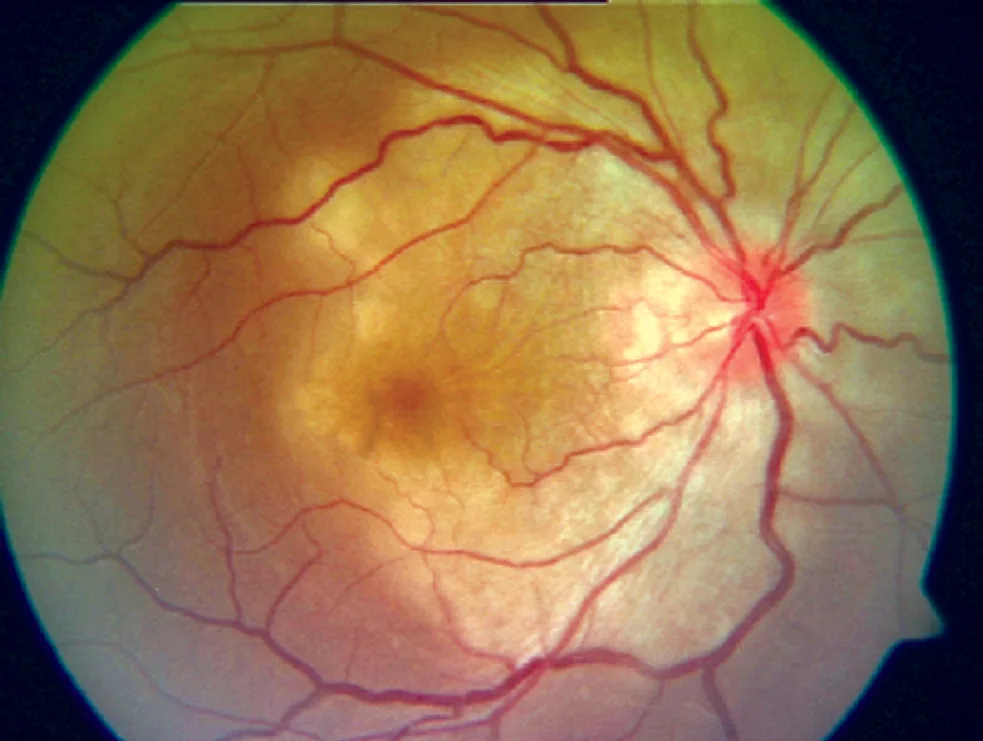
ภาพถ่ายจอประสาทตาของม่านตาอักเสบจากวัณโรค Wikimedia Commons. License: CC BY-SA.
ภาพถ่ายจอประสาทตา ของวัณโรคตาแสดงรอยโรคแบบก้อนหลายจุดรอบขั้วประสาทตาจนถึงขั้วหลัง สอดคล้องกับ “วัณโรคมิลิอารีของคอรอยด์ ” ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
อาการแตกต่างกันไปตามตำแหน่งและความรุนแรงของการอักเสบ
การมองเห็น ลดลงม่านตาอักเสบ ส่วนหลังหรือจอประสาทตา บวมน้ำ มักเป็นแบบค่อยเป็นค่อยไปจุดลอยในตา : เกิดจากความขุ่นของวุ้นตา เนื่องจากวุ้นตา อักเสบตามัว : เนื่องจากการอักเสบในช่องหน้าหรือความขุ่นของวุ้นตา ตาแดง ม่านตาอักเสบ ส่วนหน้าหรือเยื่อบุตาอักเสบ ปวดตา เยื่อบุตาอักเสบ หรือการอักเสบส่วนหน้าเฉียบพลัน
ม่านตาอักเสบจากวัณโรคสามารถแสดงเป็นม่านตาอักเสบ ส่วนหน้า ส่วนกลาง ส่วนหลัง หรือแบบทั่วทั้งลูกตา1) ม่านตาอักเสบ ส่วนหลังเป็นรูปแบบทางคลินิกที่พบบ่อยที่สุด
SUN (Standardized Uveitis Nomenclature) 2021 กำหนดฟีโนไทป์ 5 แบบที่มีความสัมพันธ์อย่างมากกับม่านตาอักเสบจากวัณโรค4)
ม่านตาอักเสบ ส่วนหน้าที่มีก้อนที่ม่านตา คอรอยด์ อักเสบแบบเซอร์พิจิเนียส (serpiginous-like choroiditis)ก้อนคอรอยด์ (วัณโรค)
วัณโรคระบบที่ยัง active + คอรอยด์ อักเสบหลายจุด
จอประสาทตา อักเสบชนิดอุดตัน
วัณโรคคอรอยด์
วัณโรคคอรอยด์ ชนิด miliary : จุดขาวเหลืองเล็กๆ กระจายใต้จอประสาทตา ก้อนขนาด 1/2 ถึง 1/6 เท่าของเส้นผ่านศูนย์กลาง papilla มีลักษณะเป็นคอรอยด์ อักเสบหลายจุด มักเป็นสองข้าง พบบ่อยเมื่อภูมิคุ้มกันเซลล์ต่ำ เช่น ในเอดส์ ปฏิกิริยาทูเบอร์คูลินมักเป็นลบ
ก้อนวัณโรคคอรอยด์ : ก้อนสีขาวเหลืองขนาดเท่า papilla หรือใหญ่กว่า เกิดขึ้นใกล้ขั้วหลัง เป็น granuloma ประกอบด้วยเซลล์ epithelioid และเซลล์ยักษ์ Langhans ร่วมกับเนื้อตายแบบ caseous พบได้น้อยมาก
จอประสาทตาอักเสบและคอรอยด์อักเสบ
จอประสาทตา เส้นเลือดดำอักเสบชนิดอุดตันวุ้นตา ซ้ำๆ (คล้ายโรคอีลส์ ) และขยายบริเวณที่ไม่มีการไหลเวียนอย่างรวดเร็ว พบจอประสาทตา ตกเลือดและเส้นเลือดดำมีปลอกสีขาว
คอรอยด์ อักเสบแบบ serpentineวุ้นตา อักเสบ ใน SUN 2021 แนะนำให้เริ่มการรักษาวัณโรค (ATT) โดยมีเพียง IGRA บวกหนึ่งข้อ 2)
จอประสาทตา บวมน้ำชนิด cystoidpapillitis , optic neuritis : เกิดเป็นภาวะแทรกซ้อนของการอักเสบส่วนหลัง
ในม่านตาอักเสบ ส่วนหน้า การอักเสบแบบ granulomatous เป็นลักษณะเฉพาะ พบ corneal precipitates แบบไขมัน (mutton fat KP), ก้อน Koeppe และ Busacca ที่ม่านตา , และ posterior synechiae แบบกว้าง 1) ในส่วนกลาง อาจพบความขุ่นในวุ้นตา แบบ snowball และ exudate ที่ pars plana (snowbank)
ด้านล่างเป็นสรุปผลการตรวจตามตำแหน่งรอยโรค:
ตำแหน่ง ลักษณะที่พบบ่อย ส่วนหน้า ก้อนม่านตา (Koeppe และ Busacca), KP แบบไขมัน, หนองในช่องหน้าตา, วุ้นตา อักเสบส่วนหน้า ส่วนกลาง ความขุ่นของวุ้นตา แบบก้อนหิมะ, snow bank, ปลอกหุ้มหลอดเลือดจอประสาทตา ส่วนปลาย, แกรนูโลมาส่วนปลายส่วนหลัง/ทั้งหมด วัณโรคมิลิอารีของคอรอยด์ , วัณโรคมา, ฝีใต้จอประสาทตา , คอรอยด์ อักเสบแบบแผนที่, จอประสาทตา บวมน้ำแบบถุงน้ำ จอประสาทตา อักเสบ/หลอดเลือดอักเสบปุ่มประสาทตาอักเสบร่วมจอประสาทตา อักเสบ, เส้นประสาทตา อักเสบ, หลอดเลือดดำอักเสบแบบอุดตัน ชนิดรุนแรง เยื่อบุตาอักเสบ ภายในลูกตา, ลูกตาอักเสบทั้งหมด
Q
รูปแบบทางคลินิกที่พบบ่อยที่สุดของม่านตาอักเสบจากวัณโรคคืออะไร?
A
ม่านตาอักเสบ ส่วนหลังเป็นรูปแบบทางคลินิกที่พบบ่อยที่สุด ผลการตรวจที่พบโดยทั่วไป ได้แก่ ก้อนวัณโรคที่คอรอยด์ , คอรอยด์ อักเสบแบบคดเคี้ยว, และหลอดเลือดจอประสาทตาอักเสบ แบบอุดตัน 1) .
เชื้อวัณโรคไปถึงภายในลูกตา (ส่วนใหญ่คือคอรอยด์ ) ผ่านทางการแพร่กระจายทางเลือดจากจุดติดเชื้อปฐมภูมิในปอด ทำให้เกิดการอักเสบ คอรอยด์ มีปริมาณเลือดสูงและความดันออกซิเจนบางส่วนสูง จึงเป็นสภาพแวดล้อมที่เหมาะสมต่อการตั้งรกรากของเชื้อ มีการเสนอสามกลไกการเกิดโรค 1) .
การติดเชื้อโดยตรงจากเชื้อวัณโรค : เชื้อที่ไปถึงเนื้อเยื่อตาทางเลือดทำให้เกิดการอักเสบโดยตรง สอดคล้องกับวัณโรคมิลิอารีและวัณโรคมาปฏิกิริยาภูมิคุ้มกัน (ในกรณีที่ไม่มีเชื้อ) : การตอบสนองทางภูมิคุ้มกันที่มากเกินไปต่อแอนติเจนวัณโรคนอกตากระตุ้นให้เกิดการอักเสบภายในลูกตา สามารถเกิดขึ้นได้แม้ไม่มีเชื้อมีชีวิตในตา หลอดเลือดจอประสาทตาอักเสบ เชื่อว่าเกิดจากกลไกนี้ปฏิกิริยาภูมิต้านตนเอง : ปฏิกิริยาข้ามระหว่างแอนติเจนวัณโรคและแอนติเจนจอประสาทตา (การเลียนแบบโมเลกุล) อาจเหนี่ยวนำให้เกิดภูมิต้านตนเองต่อจอประสาทตา 1) ใน TB-ม่านตาอักเสบ ชนิด active และ latent อัตราการตรวจพบแอนติบอดีต่อจอประสาทตา (ARA) ในซีรัมสูงกว่าคนปกติ
ปัจจัยเสี่ยง:
ภาวะภูมิคุ้มกันบกพร่อง : โรคเอดส์ การใช้ยากดภูมิคุ้มกัน ผู้สูงอายุการอาศัยหรือมีประวัติเดินทางไปพื้นที่ที่มีวัณโรคชุกสูง : ประวัติเดินทางไปจีน อินเดีย เอเชียตะวันออกเฉียงใต้วัณโรคแฝง + การใช้ยาชีววัตถุ : ยายับยั้ง TNF -α มีความเสี่ยงในการกระตุ้นวัณโรคแฝง1) ประวัติต้องโทษหรืออยู่ในสถานสงเคราะห์ : ความเสี่ยงสูงต่อการสัมผัสวัณโรคในสภาพแวดล้อมปิด
ยาชีววัตถุ
ก่อนการใช้ยาชีววัตถุ เช่น ยายับยั้ง TNF -α ต้องตรวจคัดกรองวัณโรคแฝง (เอกซเรย์ปอด การทดสอบทูเบอร์คูลิน หรือ IGRA) หากพบวัณโรคแฝง ให้รักษาด้วยยาป้องกันวัณโรคก่อนการใช้ยา1) หากวินิจฉัยผิดว่าเป็นม่านตาอักเสบที่ไม่ติดเชื้อ และให้สเตียรอยด์ ยากดภูมิคุ้มกัน หรือยาชีววัตถุ อาจทำให้เกิดวัณโรคทั่วร่างกายอย่างรุนแรง
ตามแนวทางการรักษาม่านตาอักเสบ การวินิจฉัยม่านตาอักเสบจากวัณโรคจะทำเมื่อมีองค์ประกอบ 4 ประการต่อไปนี้3)
ผลการตรวจอวัยวะภายในตาที่มีลักษณะเฉพาะ
หลักฐานหรือประวัติการติดเชื้อวัณโรคทั่วร่างกาย
ปฏิกิริยาภูมิคุ้มกันวัณโรคบวก (การทดสอบทูเบอร์คูลิน/IGRA)
ประสิทธิผลของการรักษาด้วยยาต้านวัณโรค (การทดสอบการรักษา)
เนื่องจากไม่ค่อยพบเชื้อวัณโรคภายในดวงตา การรักษาในกรณีส่วนใหญ่จึงขึ้นอยู่กับการวินิจฉัยโดยสันนิษฐาน หากอาการอักเสบทุเลาลงหรือแย่ลง (ปฏิกิริยาต่อยา) หลังจากเริ่มรับประทานไอโซไนอะซิดประมาณหนึ่งสัปดาห์ ถือว่ามีประสิทธิภาพ หากไม่มีผลหลังจากหนึ่งเดือน ถือว่าไม่ได้ผลและหยุดยา
วิธีการตรวจ ลักษณะเฉพาะ ข้อควรระวัง ปฏิกิริยาทูเบอร์คูลิน ปฏิกิริยาภูมิแพ้ชนิดที่ 4 ต่อเชื้อวัณโรค ได้รับผลกระทบจากการฉีดวัคซีน BCG; ให้ผลลบในวัณโรคแพร่กระจายและเอดส์ QFT (QuantiFERON® TB Gold Plus) วัดการผลิตอินเตอร์เฟียรอน-γ จากลิมโฟไซต์ที CD4/CD8 ที่ถูกกระตุ้น ไม่ได้รับผลกระทบจาก BCG ให้ผลบวกในกรณีติดเชื้อแฝงด้วย T-SPOT® วิธี ELISPOT มีประโยชน์ในการตรวจหาการติดเชื้อวัณโรคในอดีต มีข้อจำกัดเช่นเดียวกับการทดสอบการปล่อยอินเตอร์เฟียรอน-γ
การตรวจ QuantiFERON® TB Gold Plus (QFT-plus) วัดอินเตอร์เฟอรอนแกมมาที่หลั่งจากลิมโฟไซต์ที CD4+ และ CD8+ ที่ไวต่อเชื้อ Mycobacterium tuberculosis จึงสามารถประเมินได้โดยไม่ได้รับผลกระทบจากการฉีดวัคซีน BCG การรวมการทดสอบทูเบอร์คูลินและ IGRA ช่วยเพิ่มความไวในการวินิจฉัยวัณโรคตา 9)
ในระหว่างการใช้ยากดภูมิคุ้มกัน การทดสอบทูเบอร์คูลินและ IGRA อาจให้ผลลบปลอม หากเป็นไปได้ ควรตรวจก่อนเริ่มการกดภูมิคุ้มกัน ในประเทศที่ไม่มีการระบาด สัดส่วนของม่านตาอักเสบ ที่ไม่ทราบสาเหตุในผู้ป่วย IGRA บวกสูงกว่าผู้ป่วย IGRA ลบอย่างมีนัยสำคัญ (59% เทียบกับ 39%) 1)
การตรวจ PCR โดยใช้น้ำในลูกตา ( aqueous humor และ vitreous) มีประโยชน์ โดยเฉพาะ PCR แบบ real-time (เช่น ลำดับ IS6110) อย่างไรก็ตาม ในการทบทวนอย่างเป็นระบบ อัตราการให้ผลบวกของ PCR อยู่ที่เพียง 55% 1) ในประเทศที่มีความชุกสูง เช่น อินเดีย อัตราการให้ผลบวกอาจสูงถึง 70% เมื่อใช้ไพรเมอร์ MPB64 1) การตรวจ PCR น้ำในลูกตาถือเป็นการตรวจเสริม
เอกซเรย์ทรวงอก : การตรวจที่จำเป็น ควรตรวจหารอยโรคเก่าด้วยCT ทรวงอก : สามารถตรวจพบรอยโรคแบบก้อนหรือโพรงแม้ว่าเอกซเรย์จะปกติการถ่ายภาพหลอดเลือดด้วยฟลูออเรสซีน : มีประโยชน์ในการประเมินวัณโรคมิลิอารีของคอรอยด์ และตรวจหาบริเวณที่ไม่มีการไหลเวียนเลือด
กลุ่มศึกษา Collaborative Ocular Tuberculosis Study (COTS) เสนออัลกอริทึมตามฟีโนไทป์ (คอรอยด์ อักเสบแบบเซอร์พิจิโนซา/ทูเบอร์คูโลมา/คอรอยด์ อักเสบหลายจุด/จอประสาทตา อักเสบแบบหลอดเลือดอุดตัน) และพื้นที่ระบาด/ไม่ระบาด 2) สำหรับคอรอยด์ อักเสบแบบเซอร์พิจิโนซาและทูเบอร์คูโลมา แนะนำให้เริ่ม ATT หากผล IGRA หรือ TST บวกเพียง一项 อัลกอริทึมนี้มีเกณฑ์ที่แตกต่างกันสำหรับประเทศที่ระบาดและไม่ระบาด ทำให้ง่ายต่อการประยุกต์ใช้ทางคลินิก
ซาร์คอยโดซิส ซาร์คอยโดซิส และให้สเตียรอยด์ เป็นเวลานานอาจทำให้เกิดการติดเชื้อร้ายแรงโรคเบห์เซ็ท : ต้องแยกโรคเมื่อมีจอประสาทตา อักเสบจากหลอดเลือดโรค VKH (Vogt-Koyanagi-Harada) : ต้องแยกโรคเมื่อมีจอประสาทตาลอก แบบเซรุ่มทั้งสองข้างหรือคอรอยด์หนา โรคทอกโซพลาสมา : อาจมีลักษณะทางคลินิกคล้ายกันเมื่อมีจอประสาทตา อักเสบหรือวุ้นตา เสื่อม 9) ซิฟิลิส : ต้องแยกออกว่าเป็นสาเหตุของม่านตาอักเสบ จากการติดเชื้อ
Q
การทดสอบทูเบอร์คูลินหรือ QFT ที่เป็นบวกสามารถยืนยันวัณโรคตาได้หรือไม่?
A
IGRA หรือการทดสอบทูเบอร์คูลินที่เป็นบวกบ่งชี้ถึงการตอบสนองทางภูมิคุ้มกันต่อเชื้อวัณโรค แต่อาจเป็นบวกได้ในกรณีติดเชื้อแฝง ดังนั้นจึงไม่สามารถยืนยันวัณโรคตาได้ การวินิจฉัยทำโดยการรวมกันของลักษณะทางตาที่พบโดยทั่วไป การแยกโรคอื่นออก และการตอบสนองต่อการรักษา1) 2)
Q
ควรตรวจสอบอะไรก่อนเริ่มใช้ยาชีววัตถุ?
A
ก่อนให้ยาชีววัตถุ เช่น ยายับยั้ง TNF -α จำเป็นต้องคัดกรองวัณโรคแฝงด้วยการเอกซเรย์ปอดและการทดสอบทูเบอร์คูลินหรือ IGRA1) หากวัณโรคแฝงเป็นบวก ควรให้เคมีบำบัดป้องกันอย่างน้อยหนึ่งเดือนก่อนเริ่มยาชีววัตถุ แม้ว่าการคัดกรองจะเป็นลบ ก็ต้องระวังการกลับมาเป็นซ้ำของวัณโรคในระหว่างการรักษา
การรักษาหลักของม่านตาอักเสบจากวัณโรคคือการรักษาด้วยยาต้านวัณโรคหลายชนิดร่วมกัน (ATT)1) มีรายงานว่า ATT ช่วยลดอัตราการกลับเป็นซ้ำได้ประมาณ 75%2)
สูตร RIPE 4 ชนิดร่วมกัน :
ระยะการรักษา ระยะเวลา ยา ขนาดยาที่ใช้ทั่วไป ระยะเข้มข้น 2 เดือน ไอโซไนอะซิด (INH) + ไรแฟมพิซิน (RFP) + ไพราซินาไมด์ (PZA) + อีแธมบูทอล (EB ) INH 300 มก./วัน, RFP 450 มก./วัน, EB 750 มก./วัน, PZA 1.5 กรัม/วัน ระยะบำรุงรักษา 4 เดือนขึ้นไป INH + RFP ต่อเนื่องตามข้างต้น
ตัวอย่างการสั่งจ่ายยาด้วยชื่อการค้า: ยาเม็ด Iskotin (INH 100mg) 3 เม็ด แบ่งรับประทาน 3 ครั้ง, ยาแคปซูล Rifadin (RFP 150mg) 3 แคปซูล ครั้งเดียวก่อนอาหารเช้า, ยาเม็ด Etambutol (EB 250mg) 3 เม็ด ครั้งเดียวตอนเช้า เพื่อป้องกันปลายประสาทอักเสบ ให้ใช้ยาแคปซูลวิตามินบีรวม B50 (VB6) ร่วมด้วย ตั้งแต่ปี 2008 Fabutin (Rifabutin) ได้รับการอนุมัติเช่นกัน ทำให้มีทางเลือกเพิ่มเติมในการรักษาแบบผสมหลายยา 3)
ระยะเวลาการรักษาต่อเนื่องขั้นต่ำ 6 เดือนเป็นมาตรฐาน และในกรณีรุนแรงหรือตอบสนองต่ำ อาจขยายเป็น 9-12 เดือน 1) ในการทดสอบการรักษา หากการอักเสบลดลงหรือกำเริบขึ้นประมาณ 1 สัปดาห์หลังจากเริ่ม ATT ถือว่าได้ผล หากไม่มีผลภายใน 1 เดือน ถือว่าไม่ได้ผลและหยุดยา หากได้ผล ให้เพิ่มยาเช่น rifampicin
เกณฑ์การเริ่ม ATT ตาม COTS 2) :
คอรอยด์ อักเสบแบบเซอร์พิจิโนซา / วัณโรคเทียม: สามารถเริ่ม ATT ได้หากมีผลบวกเพียง 1 รายการจาก IGRA/TSTรูปแบบทางคลินิกอื่นๆ: ตัดสินใจโดยพิจารณาจากภาพทางคลินิก การตรวจทางภูมิคุ้มกัน และผลการถ่ายภาพร่วมกัน
การใช้ร่วมกับ ATT มีประสิทธิภาพในการควบคุมการอักเสบส่วนหลัง โดยปกติเริ่มพร้อมกันหรือทันทีหลังจากเริ่ม ATT และค่อยๆ ลดขนาดลงในช่วง 4-6 สัปดาห์ สำหรับคอรอยด์ อักเสบแบบเซอร์พิจิโนซา แนวทางของ COTS แนะนำให้ใช้คอร์ติโคสเตียรอยด์ ชนิดรับประทานร่วมหรือทันทีหลังจากเริ่มการรักษา 2) การฉีด triamcinolone acetonide ใต้เยื่อหุ้ม Tenon (Kenacort-A®) ก็เป็นทางเลือก แต่ควรทำหลังจากประเมินประสิทธิภาพของยาต้านวัณโรคแล้ว ในกรณีเรื้อรังหรือกลับเป็นซ้ำ ให้พิจารณาเพิ่มยากดภูมิคุ้มกัน 2)
เส้นเลือดใหม่ในคอรอยด์ (CNV )เลือดออกในน้ำวุ้นตา / จอประสาทตาลอก แบบดึงรั้ง : อาจต้องผ่าตัดน้ำวุ้นตา (vitrectomy)บริเวณที่ไม่มีการไหลเวียนเลือด เนื่องจากหลอดเลือดอักเสบชนิดอุดตันฟลูออเรสซีน ให้ทำการจี้ด้วยเลเซอร์ หากปล่อยไว้ อาจลุกลามเป็นเส้นเลือดใหม่ในจอประสาทตา เลือดออกในน้ำวุ้นตา และจอประสาทตา ผิดปกติแบบเพิ่มจำนวน
Q
ต้องรับประทานยาต้านวัณโรคนานเท่าใด?
A
มาตรฐานคือรวม 6 เดือน: 2 เดือนระยะเข้มข้น + 4 เดือนระยะบำรุงรักษา ในกรณีรุนแรงหรือตอบสนองต่ำ ให้ขยายเป็น 9–12 เดือน 1) ระหว่างการรักษา จำเป็นต้องตรวจการทำงานของสายตาเป็นประจำ (โดยเฉพาะการติดตามพิษต่อเส้นประสาทตา ของเอแทมบูทอล)
เอแทมบูทอลอาจทำให้เกิดโรคเส้นประสาทตา (การมองเห็น ลดลง, จุดบอดในลานสายตา, ความผิดปกติของการมองเห็นสี ) จำเป็นต้องตรวจการทำงานของสายตาเป็นประจำ
ไอโซไนอะซิดก็มีรายงานว่าเกี่ยวข้องกับโรคเส้นประสาทตา และประสาทตาอักเสบหลังลูกตา แต่ความถี่ต่ำกว่าเอแทมบูทอล
แนะนำให้ติดตามการมองเห็น และการมองเห็น สีก่อนและระหว่างการรักษา
พยาธิสรีรวิทยาของม่านตาอักเสบจากวัณโรคมีความซับซ้อน เกี่ยวข้องทั้งการติดเชื้อโดยตรงและกลไกทางภูมิคุ้มกัน 1)
เชื้อวัณโรคแพร่กระจายทางเลือดจากจุดติดเชื้อปฐมภูมิในปอดไปยังเนื้อเยื่อตา คอรอยด์ มีปริมาณเลือดสูงและความดันออกซิเจนบางส่วนสูง จึงเป็นสภาพแวดล้อมที่เหมาะสมต่อการตั้งรกรากของเชื้อ ทางจุลกายวิภาค เกิดแกรนูโลมาที่ประกอบด้วยเซลล์เยื่อบุผิวและเซลล์ยักษ์หลายนิวเคลียสแลงฮันส์ การอักเสบแบบแกรนูโลมาที่มีเนื้อตายแบบเนยแข็งเป็นภาพจุลกายวิภาคของวัณโรคคอรอยด์ ในวัณโรคมิลิอารี เมื่อมีภาวะภูมิคุ้มกันบกพร่องระดับเซลล์เช่นเอดส์ เชื้อจำนวนมากไหลเข้าและเกิดก้อนคอรอยด์ ขนาด 1/2 ถึง 1/6 ของเส้นผ่านศูนย์กลางจานประสาทตา กระจายตัว
ในการติดเชื้อวัณโรค เยื่อบุผิวสีจอประสาทตา (RPE ) เหนี่ยวนำการตอบสนองภูมิคุ้มกันโดยกำเนิดที่เด่นด้วย IFN-α/β แม้ไม่มีเชื้อมีชีวิตในลูกตา ปฏิกิริยาภูมิคุ้มกันที่มากเกินไปต่อแอนติเจนวัณโรคอาจทำให้เกิดการอักเสบภายในลูกตา หลอดเลือดจอประสาทตาอักเสบ เชื่อว่าเกิดจากปฏิกิริยาภูมิคุ้มกันต่อโปรตีนส่วนประกอบของเชื้อวัณโรค
ในการทบทวนของ Putera และคณะ (2024) ได้แสดงให้เห็นถึงความเป็นไปได้ในการแบ่งชั้น TB-uveitis ที่มีกิจกรรมสูงโดยอาศัยความผิดปกติของทีเซลล์ควบคุม (Treg) และการแสดงออกของยีนที่ถูกกระตุ้นด้วยอินเตอร์เฟียรอนชนิดที่ 1 (ISG) ลายเซ็น C1q + IFN ชนิดที่ 1 กำลังได้รับความสนใจในฐานะเครื่องหมายช่วยวินิจฉัย 1)
มีการเสนอถึงบทบาทของปฏิกิริยาภูมิต้านตนเองจากการเลียนแบบโมเลกุลระหว่างแอนติเจนวัณโรคและแอนติเจนจอประสาทตา การกระตุ้นปฏิกิริยาภูมิต้านตนเองต่อจอประสาทตา (การตอบสนองของทีเซลล์ต่อ IRBP) อาจคงไว้และเสริมการอักเสบภายในลูกตา 1) ใน TB-uveitis ที่มีกิจกรรมและแฝง มีรายงานอัตราการตรวจพบแอนติบอดีต่อจอประสาทตา (ARA) ในซีรัมสูงกว่าคนปกติ
นอกเหนือจากการรักษาด้วย ATT แบบดั้งเดิม กำลังมีการศึกษาแนวทางการปรับการตอบสนองทางภูมิคุ้มกันของโฮสต์ ท่ามกลางการเพิ่มขึ้นของวัณโรคดื้อยา ยาหลายชนิดที่คัดเลือกเป็น HDT กำลังถูกประเมินในสาขาวัณโรคปอด และการประยุกต์ใช้กับม่านตาอักเสบจากวัณโรคก็กำลังได้รับความสนใจเช่นกัน 1) การแบ่งชั้นกิจกรรมของโรคโดยใช้ลายเซ็น ISG อาจช่วยเพิ่มความแม่นยำในการตัดสินใจบ่งชี้ ATT ในอนาคต
Putera และคณะ (2024) รายงานว่ารูปแบบการแสดงออกของยีนที่ถูกกระตุ้นด้วยอินเตอร์เฟียรอนชนิดที่ 1 (ISG) อาจสามารถแบ่งชั้นม่านตาอักเสบจากวัณโรคที่มีกิจกรรมสูงได้ 1) การรวมกันของ C1q และลายเซ็น IFN ชนิดที่ 1 ถือว่ามีแนวโน้มเป็นเครื่องหมายช่วยวินิจฉัย และอาจช่วยเพิ่มความแม่นยำในการตัดสินใจบ่งชี้ ATT ในอนาคต
กลุ่ม COTS กำลังดำเนินการทบทวนเกณฑ์การจัดการ ATT อย่างต่อเนื่องโดยอาศัยข้อมูลจากหลายศูนย์ 2) แนวทางการใช้ยากดภูมิคุ้มกันที่ไม่ใช่สเตียรอยด์ สำหรับกรณีที่เรื้อรังและกลับเป็นซ้ำซึ่งต้องการการรักษาด้วยยากดภูมิคุ้มกันก็กำลังถูกพัฒนาขึ้นเช่นกัน
Faneli และคณะ (2026) รายงานผู้ป่วยวัณโรคตาส่วนหลัง 6 ราย 5) รวมถึงลักษณะทางคลินิกที่หลากหลาย: คอรอยด์ แกรนูโลมา, คอรอยด์ อักเสบหลายจุด, คอรอยด์ อักเสบแบบเซอร์พิจิโนซา, และจอประสาทตา อักเสบชนิดอุดตัน ทุกรายการอักเสบสงบลงด้วยการรักษาด้วย RIPE ร่วมกับสเตียรอยด์ สี่รายมีประวัติต้องโทษในเรือนจำ และพบความผิดปกติในปอดเพียง 3 ราย ในหนึ่งรายที่มีภาวะแทรกซ้อนเส้นเลือดใหม่ในคอรอยด์ ได้เพิ่มการรักษาด้วย anti-VEGF
Hou และคณะ (2025) รายงานกรณีชายอายุ 36 ปีที่สงสัยวัณโรคตาซึ่งมีลักษณะคล้ายจอประสาทตา อักเสบจากภูมิต้านตนเองอย่างมาก 6) หลังจากแย่ลงด้วยสเตียรอยด์ การมองเห็น และโครงสร้างจุดภาพชัด ดีขึ้นอย่างมีนัยสำคัญหลังจากรักษาด้วย ATT เพียงอย่างเดียวเป็นเวลาหนึ่งเดือน
Babalola และคณะ (2025) รายงานกรณีวัณโรคตาผิดปกติในเด็กชายอายุ 15 ปีที่มีฝ่อของเส้นประสาทตา ทั้งสองข้างและเยื่อเหนือจอประสาทตา 7) ประวัติวัณโรคในครอบครัวและการมีก้อนในคอรอยด์ เป็นเบาะแสสำหรับการวินิจฉัยโดยสันนิษฐาน
การปรับปรุงเทคนิค PCR แบบเรียลไทม์สำหรับของเหลวในลูกตาช่วยเพิ่มอัตราการให้ผลบวกเมื่อใช้ไพรเมอร์ MPB64 การสร้างอัลกอริทึมการวินิจฉัยแบบไม่รุกรานที่รวมการถ่ายภาพหลายรูปแบบและ IGRA ก็กำลังดำเนินการเช่นกัน Bruzzone และคณะ (2024) รายงานกรณีที่ QFT-plus ให้ผลบวกหลังจากทดสอบ PPD ให้ผลลบสองครั้ง นำไปสู่การวินิจฉัย choroiditis หลายจุดจากวัณโรค ซึ่งแสดงให้เห็นถึงความสำคัญของการทำ IGRA ก่อนเริ่มการกดภูมิคุ้มกัน 8)
Putera I, Schrijver B, ten Berge JCEM, et al. The immune response in tubercular uveitis and its implications for treatment. Prog Retin Eye Res. 2024;101:101289.
Agrawal R, Testi I, Mahajan S, et al. Collaborative Ocular Tuberculosis Study Consensus Guidelines on the Management of Tubercular Uveitis—Report 1. Ophthalmology. 2021;128(2):266-276.
日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635-696(結核性ぶどう膜炎の項).
Jabs DA, Belfort R Jr, Bodaghi B, et al. Classification Criteria for Tubercular Uveitis. Am J Ophthalmol. 2021;228:142-151.
Faneli AC, Souza GM, Neto PFS, et al. Chasing shadows: case series of six posterior segment manifestations of ocular tuberculosis. AME Case Rep. 2026;10:50.
Hou SM, Liu Q, Zhang XH, et al. Presumed ocular tuberculosis masquerading as autoimmune retinopathy. Am J Ophthalmol Case Rep. 2025;38:102296.
Babalola YO. Bilateral optic atrophy and epiretinal membranes: an atypical presentation of ocular tuberculosis. Niger Med J. 2025;66(1):389-393.
Bruzzone F, Plebani M, Koryllou A, et al. The importance of QuantiFERON Gold Plus test for the diagnosis of presumed ocular tuberculosis. Klin Monatsbl Augenheilkd. 2024;241:432-434.
Bromeo AJ, Lerit SJ, Arcinue C. Ocular tuberculosis masquerading as atypical ocular toxoplasmosis. GMS Ophthalmol Cases. 2023;13:Doc19.
Gupta A, Bansal R, Gupta V, et al. Ocular signs predictive of tubercular uveitis. Am J Ophthalmol. 2020;205:72-80.