脈絡膜結核
脈絡膜粟粒結核:黄白色小滲出斑が網膜下に散在する。1/2〜1/6乳頭径の結節が多巣性脈絡膜炎の様相を呈する。通常は両眼性で、AIDS等の細胞性免疫低下時に好発する。ツベルクリン反応は陰性となることが多い。
脈絡膜結核腫:後極部近傍に形成される乳頭大以上の黄白色腫瘤。類上皮細胞やLanghans巨細胞からなる肉芽腫で、乾酪壊死を伴う。きわめてまれな病変である。

結核性ぶどう膜炎(tubercular uveitis; TB-uveitis)は、結核菌(Mycobacterium tuberculosis; Mtb)が血行性に眼内へ達し、網膜・脈絡膜を主体に炎症を引き起こした病態である。眼内から結核菌を直接検出することはほぼ不可能であり、臨床的には免疫学的検査や抗結核薬への治療反応を重視して診断する。抗結核薬単独投与が著効するぶどう膜炎の存在は、菌体証明以上に重要な臨床所見である。
感染性ぶどう膜炎中の結核性ぶどう膜炎が占める割合は約1.4%と報告されている3)。インドやインドネシアなどアジア高蔓延国では感染性ぶどう膜炎の22.9〜48.0%を占める1)。全ぶどう膜炎患者における有病率は世界の三次医療機関で0.2〜10.5%と報告されている2)。わが国でも欧米先進国と比較して結核罹患率が高く、特に大都市での罹患率が高い。中国・インド・東南アジアなど結核高蔓延国からの渡航者の増加に伴い、ぶどう膜炎の鑑別において常に念頭に置くべき疾患である。
結核性ぶどう膜炎の視覚障害は重篤となりうる。約3分の1の患者で最良視力が3/60未満であったとの報告がある1)。ぶどう膜黄斑浮腫や続発緑内障は約30%の患者に生じる1)。活動性の肺結核にぶどう膜炎が合併することはまれとされ、肺所見が限定的または認められない症例も多い。
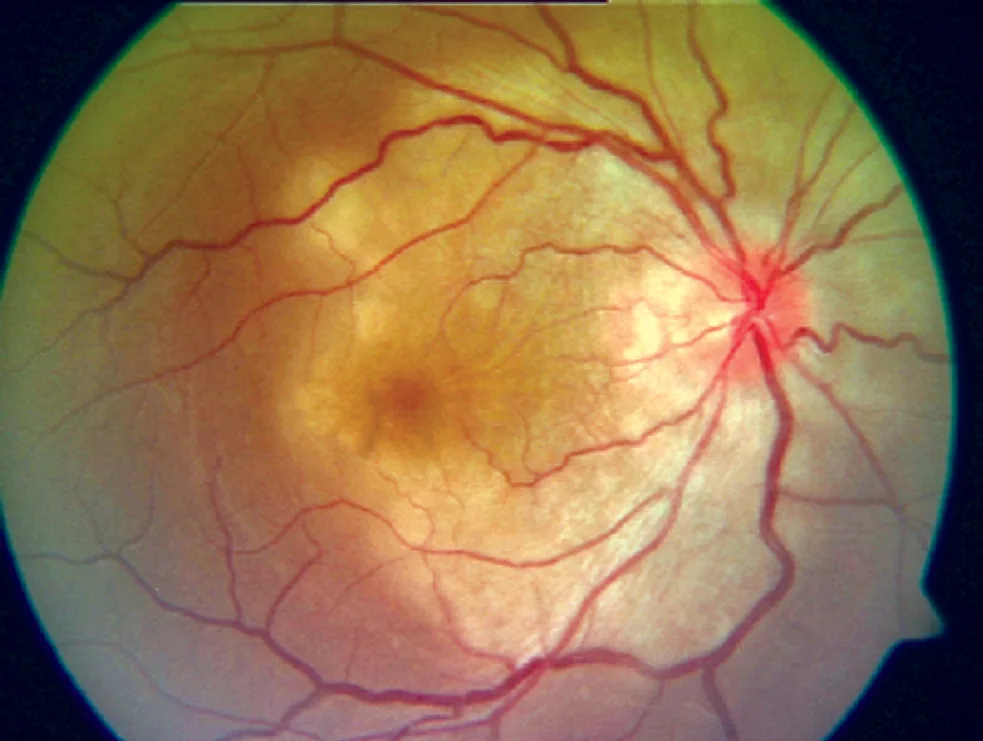
症状は炎症の部位と重症度により異なる。
結核性ぶどう膜炎は前部・中間部・後部・汎ぶどう膜炎のいずれの型も呈しうる1)。後部ぶどう膜炎が最も頻度の高い臨床型である。
SUN(Standardized Uveitis Nomenclature)2021は、結核性ぶどう膜炎と強い関連を示す5つの表現型を定めた4)。
脈絡膜結核
脈絡膜粟粒結核:黄白色小滲出斑が網膜下に散在する。1/2〜1/6乳頭径の結節が多巣性脈絡膜炎の様相を呈する。通常は両眼性で、AIDS等の細胞性免疫低下時に好発する。ツベルクリン反応は陰性となることが多い。
脈絡膜結核腫:後極部近傍に形成される乳頭大以上の黄白色腫瘤。類上皮細胞やLanghans巨細胞からなる肉芽腫で、乾酪壊死を伴う。きわめてまれな病変である。
網膜血管炎・脈絡膜炎
前部ぶどう膜炎では肉芽腫性炎症が特徴的である。豚脂様角膜後面沈着物(mutton fat KP)、虹彩Koeppe結節・Busacca結節、広基底虹彩後癒着を認める1)。中間部では雪玉状硝子体混濁(snowball)や毛様体扁平部の滲出物(snowbank)を呈することがある。
以下に病変部位別所見をまとめる。
| 部位 | 代表的所見 |
|---|---|
| 前部 | 虹彩結節(KoeppeおよびBusacca結節)、豚脂様KP、前房蓄膿、前部硝子体炎 |
| 中間部 | 雪玉状硝子体混濁、snow bank、周辺網膜血管鞘形成、周辺肉芽腫 |
| 後部・汎 | 脈絡膜粟粒結核、結核腫、網膜下膿瘍、地図状脈絡膜炎、嚢胞様黄斑浮腫 |
| 網膜炎・血管炎 | 乳頭網膜炎、視神経炎、閉塞性静脈炎 |
| 重症型 | 眼内炎、全眼球炎 |
結核菌は肺の初感染巣から血行播種によって眼内(主に脈絡膜)へ達し、炎症を引き起こす。脈絡膜は高い血流量と酸素分圧を有するため、菌の定着に適した環境である。発症機序は以下の3つが提唱されている1)。
リスク要因:
ぶどう膜炎診療ガイドラインでは、以下の4要素を満たした場合に結核性ぶどう膜炎と診断する3)。
眼内から結核菌を検出できることはまれであるため、大多数の症例では推定診断に基づいて治療が行われる。イソニアジド内服開始後1週間前後で炎症の消退または増悪(薬剤に対する何かの反応)がみられれば有効と判断する。1か月で効果がない場合は無効とみなし中止する。
| 検査法 | 特徴 | 注意点 |
|---|---|---|
| ツベルクリン反応 | 結核菌に対するIV型アレルギー反応 | BCG接種の影響を受ける;粟粒結核・AIDS例では陰性 |
| QFT(QuantiFERON® TB Gold Plus) | 感作CD4/CD8陽性Tリンパ球のインターフェロンγ産生を測定。BCGの影響なし | 潜伏感染も陽性となる |
| T-SPOT® | ELISPOT法。結核既感染の検出に有用 | インターフェロンγ遊離試験と同様の限界がある |
QuantiFERON® TB Gold Plus(QFT-plus)は、結核菌に対する感作CD4陽性Tリンパ球のほか感作CD8陽性Tリンパ球の細胞性免疫反応により分泌されたインターフェロンγを測定するため、BCG接種の影響を受けずに判定可能である。ツ反とIGRAを組み合わせることで、眼結核診断の感度が向上する9)。
免疫抑制薬投与中はツ反・IGRAが偽陰性となりうる。可能であれば免疫抑制開始前に検査する。非蔓延国では、IGRA陽性ぶどう膜炎患者において原因不明の割合が陰性者より有意に高い(59% vs 39%)とされる1)。
眼内液(前房水・硝子体液)を用いたPCR検査が実施される。リアルタイムPCR法(IS6110配列など)が有用であるが、系統的レビューにおけるPCR陽性率は55%にとどまる1)。インドなどの高蔓延国ではMPB64プライマーを用いた場合に陽性率が最大70%に達する1)。眼内液PCRは補助的検査と位置づけられる。
Collaborative Ocular Tuberculosis Study(COTS)グループは、表現型別(蛇行状脈絡膜炎/結核腫/多巣性脈絡膜炎/血管閉塞性網膜炎)×流行地/非流行地で判定するアルゴリズムを提唱している2)。蛇行状脈絡膜炎と結核腫では、IGRA/TST 1項目陽性のみでATT開始を推奨している。このアルゴリズムは流行国と非流行国で閾値を変えており、臨床応用しやすい構成となっている。
IGRAやツ反陽性は結核菌への免疫反応を示すが、潜伏感染でも陽性となるため、眼結核の確定にはならない。典型的な眼所見の存在、他疾患の除外、治療反応を総合して診断する1)2)。
TNF-α阻害薬等の生物学的製剤投与前には、胸部X線・ツ反またはIGRAによる潜在性結核スクリーニングが必須である1)。潜在性結核が陽性の場合は、生物学的製剤開始前に少なくとも1か月の予防的化学療法を行う。スクリーニング陰性でも投与中の結核再活性化に注意が必要である。
結核性ぶどう膜炎の治療の主軸は多剤併用抗結核薬療法(ATT)である1)。ATTにより再発率が約75%減少することが報告されている2)。
RIPE 4剤併用レジメン:
| 治療期 | 期間 | 薬剤 | 代表的な用量 |
|---|---|---|---|
| 強化期 | 2か月 | イソニアジド(INH)+リファンピシン(RFP)+ピラジナミド(PZA)+エタンブトール(EB) | INH 300mg/日、RFP 450mg/日、EB 750mg/日、PZA 1.5g/日 |
| 維持期 | 4か月以上 | INH+RFP | 上記を継続 |
商品名での処方例として、イスコチン錠(INH 100mg)3錠分3、リファジン(RFP 150mg)3カプセル分1朝食前、エサンプトール錠(EB 250mg)3錠分1朝を使用する。末梢神経炎予防としてビタメジン配合カプセルB50(VB6)を併用する。2008年よりファブチン(リファブチン)も認可されており、多剤併用療法の選択肢に加わっている3)。
治療継続期間は最低6か月が標準であり、重症例・低反応例では9〜12か月に延長することがある1)。治療試験として、ATT開始後1週間前後で炎症の消退または増悪がみられれば有効と判断する。1か月で効果がない場合は無効として中止する。有効であればリファンピシンなどの薬剤を追加する。
COTSのATT開始基準2):
ATTとの併用で後部炎症の制御に有効である。通常、ATT開始と同時またはその直後に開始し、4〜6週間かけて漸減する。蛇行状脈絡膜炎に対してはCOTSガイドラインで経口副腎皮質ステロイドの開始時〜直後併用が推奨されている2)。テノン嚢下トリアムシノロンアセトニド(ケナコルト-A®)注入も選択肢となるが、抗結核薬の有効性を判定してからの施行が望ましい。遷延化・再発例では免疫抑制薬の追加が検討される2)。
標準的には強化期2か月+維持期4か月の計6か月である。重症例・低反応例では9〜12か月に延長する1)。治療中は定期的な視機能検査(特にエタンブトールの視神経毒性のモニタリング)が必須である。
結核性ぶどう膜炎の病態は、直接感染と免疫介在性メカニズムの双方が関与する複合的なものである1)。
結核菌は肺の初感染巣から血行性に眼組織へ播種される。脈絡膜は高い血流量と酸素分圧を有するため、菌の定着に適した環境である。組織学的には類上皮細胞やLanghans多核巨細胞からなる肉芽腫が形成される。乾酪壊死を伴う肉芽腫性炎症が脈絡膜結核腫の組織像である。粟粒結核ではAIDSなど細胞性免疫不全時に結核菌が大量流入し、1/2〜1/6乳頭径の脈絡膜結節が散在する。
結核菌感染では網膜色素上皮(RPE)がIFN-α/β優位の自然免疫応答を誘導する。眼内に生菌が存在しない場合でも、結核菌抗原に対する過剰な免疫反応が眼内炎症を引き起こしうる。網膜血管炎は結核菌の構成蛋白に対する免疫反応により発症すると考えられている。
Puteraら(2024)のレビューでは、制御性T細胞(Treg)の機能異常と、1型インターフェロン刺激遺伝子(ISG)発現による高活動性TB-uveitis層別化の可能性が示された。C1q+1型IFNシグネチャーが診断補助マーカーとして注目されている1)。
結核菌抗原と網膜抗原の分子模倣(antigenic mimicry)による自己免疫反応の関与が提唱されている。抗網膜自己免疫反応(IRBP T細胞応答)の活性化が眼内炎症を維持・増強する可能性がある1)。活動性および潜伏性のTB-uveitisでは血清中の抗網膜抗体(ARA)陽性率が健常者より高いことが報告されている。
従来のATTに加え、宿主の免疫応答を調整するアプローチが研究されている。薬剤耐性結核の増加を背景に、肺結核領域で複数のHDT候補薬が検討されており、結核性ぶどう膜炎への応用も注目されている1)。ISGシグネチャーによる疾患活動性層別化が将来的なATT適応判断の精度向上につながる可能性がある。
Puteraら(2024)は、ISG(型1インターフェロン刺激遺伝子)の発現パターンが高活動性TB-uveitisを層別化する可能性を報告した1)。C1qと型1 IFNシグネチャーの組み合わせが診断補助マーカーとして有望とされ、将来的にATT適応判断の精度向上につながる可能性がある。
COTSグループは、多施設データに基づくATT管理基準の継続的見直しを行っている2)。特に免疫抑制治療を必要とする遷延化・再発例に対するステロイド以外の免疫抑制薬使用指針も整備されつつある。
Faneliら(2026)は、6症例の後部眼結核を報告した5)。脈絡膜肉芽腫・多巣性脈絡膜炎・蛇行状脈絡膜炎・閉塞性網膜血管炎という多彩な臨床型が含まれ、全例でRIPE療法+ステロイド併用により炎症の鎮静化が得られた。4例に服役歴があり、肺所見は3例でのみ認められた。脈絡膜新生血管を合併した1例では抗VEGF療法が追加された。
Houら(2025)は、推定眼結核が自己免疫性網膜症に酷似した36歳男性の症例を報告した6)。ステロイド投与で悪化した後、ATT単独療法1か月で視力と黄斑構造が著明に改善した。
Babalolaら(2025)は、15歳男児の両眼性視神経萎縮と網膜前膜を伴う非典型的な眼結核症例を報告した7)。家族内結核歴と脈絡膜結節の存在が推定診断の手がかりとなった。
眼内液のリアルタイムPCR技術の改良により、MPB64プライマーを用いた場合の陽性率が向上している。マルチモーダルイメージングとIGRAの組み合わせによる非侵襲的診断アルゴリズムの確立も進んでいる。Bruzzoneら(2024)は、2回のツ反陰性後にQFT-plusが陽性となり、結核性多巣性脈絡膜炎の診断に至った症例を報告し、免疫抑制開始前のIGRA実施の重要性を示した8)。