
感染性ぶどう膜炎
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 感染性ぶどう膜炎とは
Section titled “1. 感染性ぶどう膜炎とは”ぶどう膜炎(uveitis)は眼内炎症の総称であり、病因による分類では「外因性(感染性)ぶどう膜炎」と「内因性(非感染性)ぶどう膜炎」に大別される。感染性ぶどう膜炎(infectious uveitis)は、細菌・ウイルス・真菌・寄生虫などの病原体が直接または免疫介在機序によって眼内炎症を引き起こすものを指す。ぶどう膜炎の年間新規発症患者数は10万人あたり17〜52人、有病率は10万人あたり38〜714人とされている1,16)。
日本眼炎症学会が2002年に実施した疫学調査(3,060例)では、感染性ぶどう膜炎は全体の**約16%**を占めた1,7)。このうちヘルペス性虹彩炎3.6%、細菌性眼内炎3.8%、急性網膜壊死(ARN)1.3%、眼トキソプラズマ症1.1%、眼トキソカラ症1.1%、CMV網膜炎0.8%、HTLV-1関連ぶどう膜炎1.0%などが主要疾患として挙げられている。一方、国際的にはトキソプラズマ症や結核性ぶどう膜炎が発展途上国で感染性の50%以上を占めるとされており2,13)、地域差が顕著である8)。
感染性ぶどう膜炎の原因同定が重要な理由は、治療戦略が非感染性と根本的に異なるためである。非感染性には免疫抑制(ステロイド・免疫調節薬)が主体となるが、感染性ではまず病原体への特異的治療が不可欠であり、不用意なステロイド投与は病勢を急激に悪化させる危険がある。
2-1. 部位による分類
Section titled “2-1. 部位による分類”ぶどう膜炎は炎症の主座により以下の4型に分けられる(SUN Working Group分類):
| 分類 | 部位 | 代表疾患(感染性) |
|---|---|---|
| 前部ぶどう膜炎 | 虹彩・毛様体(虹彩炎、虹彩毛様体炎) | HSV/VZV虹彩炎、CMV前部ぶどう膜炎、ライム病 |
| 中間部ぶどう膜炎 | 硝子体・毛様体扁平部 | HTLV-1関連ぶどう膜炎、ライム病 |
| 後部ぶどう膜炎 | 網脈絡膜・硝子体後部 | CMV網膜炎、眼トキソプラズマ症、眼トキソカラ症 |
| 汎ぶどう膜炎 | 全層 | ARN、結核性、梅毒性、真菌性眼内炎 |
2-2. 病原体による分類
Section titled “2-2. 病原体による分類”感染性ぶどう膜炎は病原体の種類により4群に分類される。
ヘルペスウイルスファミリー(HHV-1〜8)が最多であり、特にHSV-1/2・VZV・CMV・HTLV-1が臨床上重要である。宿主の免疫能に応じて多彩な臨床像を呈し、免疫正常者ではHSV/VZVによる前部ぶどう膜炎・ARNが、免疫不全者ではCMV網膜炎・PORNが典型的である。
結核菌(Mycobacterium tuberculosis)・梅毒トレポネーマ(Treponema pallidum)・バルトネラ(猫ひっかき病)・ライム病ボレリアなどが主要病原体。内因性細菌性眼内炎ではグラム陰性桿菌(大腸菌・クレブシエラなど)が多く、進行が速く予後不良である。
カンジダ・アスペルギルス・クリプトコッカスなどが内因性感染を起こし、易感染性宿主(中心静脈カテーテル留置・免疫抑制・HIV感染)に発症する。特にカンジダ血症後の眼内炎が問題となる。
眼トキソプラズマ症(Toxoplasma gondii)と眼トキソカラ症(Toxocara canis/cati)が代表疾患。トキソプラズマは成人後天感染でも再活性化し、リンパ節腫脹・後天網脈絡膜炎をきたす。
2-3. 感染経路による分類
Section titled “2-3. 感染経路による分類”| 分類 | 感染経路 | 代表疾患 |
|---|---|---|
| 内因性(endogenous) | 血行性散布(他臓器→眼) | 細菌性眼内炎、真菌性眼内炎、結核、梅毒、CMV網膜炎 |
| 外因性(exogenous) | 直接侵入(外傷・手術) | 術後感染性眼内炎、外傷後眼内炎 |
3. ウイルス性ぶどう膜炎の概観
Section titled “3. ウイルス性ぶどう膜炎の概観”ぶどう膜・網膜・硝子体の炎症にウイルスが関与するものをウイルス性ぶどう膜炎と呼ぶ。ヒトヘルペスウイルス(HHV)は網膜組織への親和性が強く、眼部にさまざまな疾患を生じる。ウイルス性ぶどう膜炎は、ウイルスによる直接的な毒性と免疫反応により惹起される炎症が、宿主の免疫能に応じて多彩な臨床像を呈することが特徴である。眼内液を用いたPCRによる網羅的検索が可能となったことで、診断率は大きく向上した。
3-1. ヘルペスウイルス系統の病原体と眼病変
Section titled “3-1. ヘルペスウイルス系統の病原体と眼病変”| ウイルス | 免疫正常者の眼病変 | 免疫不全者の眼病変 |
|---|---|---|
| HSV-1/2(HHV-1/2) | ヘルペス虹彩毛様体炎、ARN | PORN(まれ) |
| VZV(HHV-3) | 眼部帯状疱疹、ヘルペス虹彩毛様体炎、ARN | PORN |
| CMV(HHV-5) | 角膜内皮炎、CMV前部ぶどう膜炎 | CMV網膜炎、免疫回復ぶどう膜炎(IRU) |
| EBV(HHV-4) | 軽度ぶどう膜炎(まれ) | ARN類似病変(まれ) |
| HTLV-1 | 中間部〜汎ぶどう膜炎(ベール状硝子体混濁) | 同左(重症化) |
| 風疹ウイルス | Fuchs虹彩異色性虹彩毛様体炎との関連 | ─ |
3-2. 急性網膜壊死(ARN)
Section titled “3-2. 急性網膜壊死(ARN)”ARNは色素性角膜後面沈着物を伴う急性虹彩毛様体炎で発症し、眼底周辺部に黄白色顆粒状病変が急速に融合拡大する壊死性網膜炎である。VZVが最多(重症例も多い)、次いでHSV-1/2が病因となる。網膜裂孔を伴う裂孔原性網膜剥離が高率(約75%)に発症し、視力予後は不良である18)。
日本眼炎症学会ARN診断基準(確定診断群):
- 初期眼所見:①前房細胞または豚脂様KP、②1つまたは複数の黄白色病変(周辺部)、③網膜動脈炎、④視神経乳頭発赤、⑤炎症性硝子体混濁、⑥眼圧上昇のうち①と②が必須
- 経過項目:急速な円周方向拡大・網膜裂孔/網膜剥離・血管閉塞・視神経萎縮・抗ヘルペス薬反応のうち1項目以上
- 眼内液検査:前房水または硝子体液のPCRでHSV-1、HSV-2、VZVのいずれかが陽性
臨床診断群(眼内液検査を要しない)は初期所見①②に加え、③〜⑥から2項目と経過項目1項目を満たす場合に診断可能である。
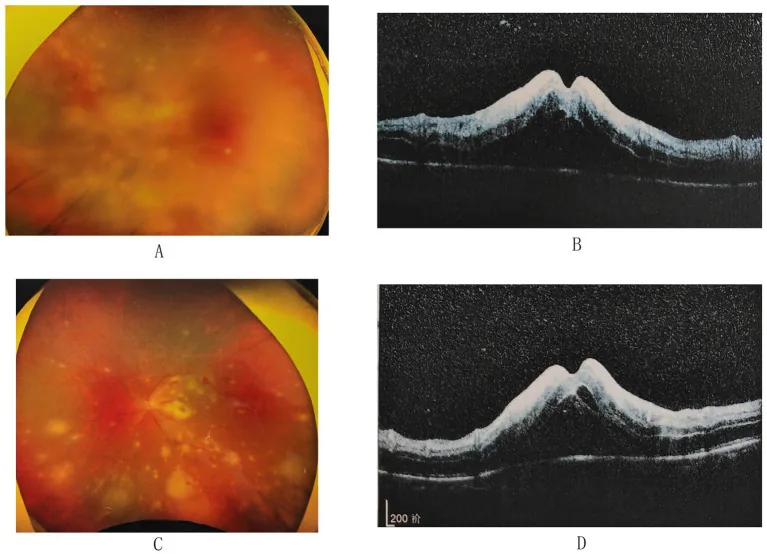
3-3. CMV網膜炎
Section titled “3-3. CMV網膜炎”CMVはAIDSを中心とした免疫不全患者に発症する日和見感染であり、CD4陽性T細胞数が50〜100/µLまで低下したAIDS患者に多く発症する20)。病型は①周辺部顆粒型(白色顆粒を伴う扇型病巣)、②後極部血管炎型(出血と浮腫)、③樹氷状血管炎型(大血管中心の白輯化)の3型があり、臨床上は混在することが多い。免疫回復に伴う免疫回復ぶどう膜炎(IRU)も重要な合併症であり15)、抗レトロウイルス療法開始後の眼科管理が必要である。
3-4. HTLV-1関連ぶどう膜炎(HAU)
Section titled “3-4. HTLV-1関連ぶどう膜炎(HAU)”HTLV-1のキャリアの**約0.1%**に発症し、九州・沖縄を中心とした地域に多い12)。白色顆粒状KP、虹彩結節、ベール状・索状・顆粒状の硝子体混濁、網膜血管周囲の白色顆粒付着が特徴的所見である。甲状腺機能亢進症を高頻度に合併する。視力予後は比較的良好であるが、ステロイドへの反応後に減量・中止で再燃することがある。
3-5. 風疹ウイルスとFuchs虹彩異色性虹彩毛様体炎
Section titled “3-5. 風疹ウイルスとFuchs虹彩異色性虹彩毛様体炎”Fuchs虹彩異色性虹彩毛様体炎(虹彩異色・虹彩毛様体炎・白内障の3主徴)は風疹ウイルスとの関連が示唆されている。先天風疹症候群では妊娠3か月以内の経胎盤感染により、salt-and-pepper様眼底所見を呈する網脈絡膜炎が発症する。
4. 細菌性ぶどう膜炎の概観
Section titled “4. 細菌性ぶどう膜炎の概観”4-1. 結核性ぶどう膜炎
Section titled “4-1. 結核性ぶどう膜炎”結核菌(Mycobacterium tuberculosis)による眼内炎症は直接感染と免疫介在性(過敏反応)の2機序が関与する。臨床病型は多彩であり、脈絡膜肉芽腫(結節)・漿液性網膜剥離・散弾様脈絡膜炎・血管炎型・汎ぶどう膜炎など様々な形態をとる。
診断にはIGRA(QuantiFERON®-TBゴールドプラスまたはT-スポット®-TB)が有用であり、ツベルクリン反応は高齢者・AIDSなどの細胞性免疫低下例で陰性となることに注意する。結核性ぶどう膜炎の視力予後については、最良矯正視力が3/60未満となる例が約1/3に達すると報告されている3)。SUN Working Group(2021年)が提唱する結核性ぶどう膜炎の病型基準には①虹彩結節を伴う前部ぶどう膜炎、②蛇行性様脈絡膜炎、③脈絡膜結節(結核腫)、④活動性全身結核例の多巣性脈絡膜炎、⑤閉塞性網膜血管炎が含まれる5)。インドおよびインドネシアでは感染性ぶどう膜炎の約22.9〜48.0%が結核性とされており3,14)、結核高蔓延地域での重要性は特に高い。
4-2. 梅毒性ぶどう膜炎
Section titled “4-2. 梅毒性ぶどう膜炎”梅毒トレポネーマ(Treponema pallidum)による眼内炎症は「偉大なる模倣者(great mimicker)」と称され、前部・後部・汎ぶどう膜炎いずれの形態もとりうる。近年は男性同性愛者(MSM)を中心に世界的な再増加がみられており、HIV共感染例では約2倍の眼梅毒リスクがある4)。世界全体で年間約570〜600万例(15〜49歳)の新規梅毒感染が報告されており4)、梅毒患者の約1〜1.5%に眼病変が生じるとされる4,10)。
診断は血清学的検査(TPHA・RPR/VDRL)で行い、TP抗原法と非TP法の組み合わせで解釈する。治療は神経梅毒に準じてベンジルペニシリンG(アクアシリン®)24百万単位/日を10〜14日間静注が第一選択であり、セフトリアキソン静注が代替選択肢となる。ヤーリッシュ・ヘルクスハイマー反応(治療後24時間以内の発熱・炎症増悪)に注意が必要である。
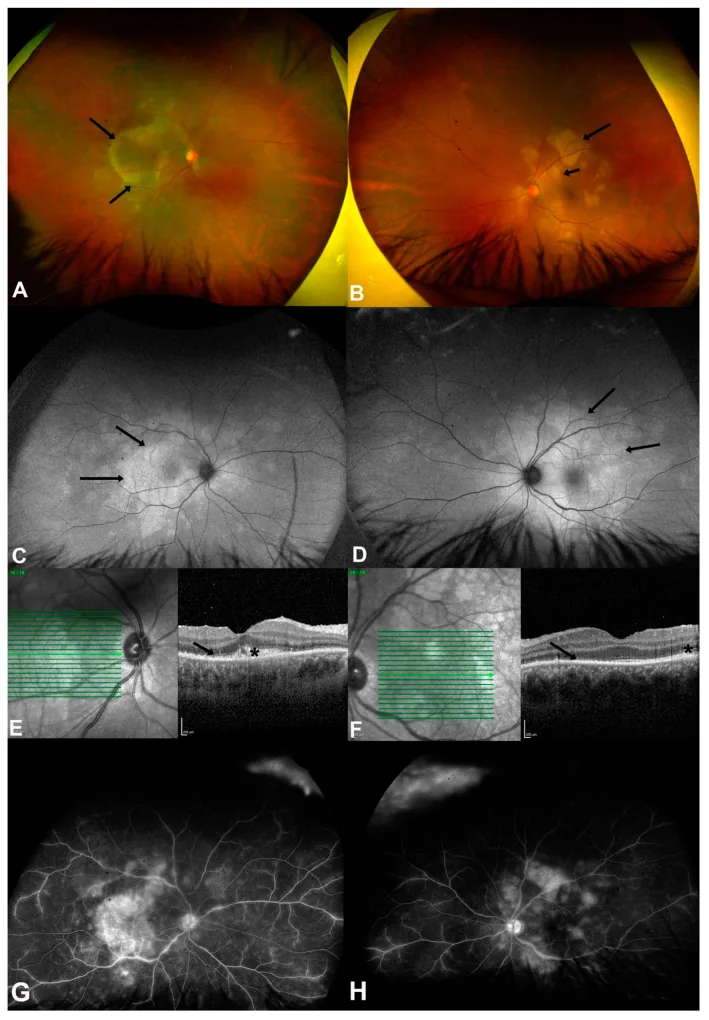
4-3. 猫ひっかき病(バルトネラ感染)
Section titled “4-3. 猫ひっかき病(バルトネラ感染)”Bartonella henselaeによる感染で、ネコとの接触歴が重要な問診事項となる。眼底所見として神経乳頭炎(macular star所見)・黄斑部星状白斑・漿液性網膜剥離が特徴的であり、後部ぶどう膜炎の形態をとることが多い。抗Bartonella henselae抗体価の測定で診断し、アジスロマイシン・ドキシサイクリン・リファンピシンによる抗菌治療を行う。
4-4. ライム病
Section titled “4-4. ライム病”マダニを媒介とするBorrelia属スピロヘータの感染症であり、第2〜3病期に多彩な眼病変(ぶどう膜炎・網膜血管炎・視神経炎・角膜炎など)が出現する。慢性遊走性紅斑が第1病期の特徴的皮疹であり、マダニ咬傷歴が診断の手がかりとなる。ELISAによる血清IgM抗体価上昇で診断し、ペニシリン系またはテトラサイクリン系抗菌薬で治療する。梅毒・サルコイドーシスとの鑑別を要する。
4-5. ハンセン病(らい菌)
Section titled “4-5. ハンセン病(らい菌)”らい菌(Mycobacterium leprae)による慢性肉芽腫性感染症で、眼病変は7〜8割(近年の新規患者では3〜4割)に発症するとされてきた。慢性肉芽腫性前部ぶどう膜炎が主体で、虹彩真珠(iris pearl)・虹彩萎縮・小瞳孔・テント状周辺虹彩前癒着が特徴的所見。多剤併用療法(リファンピシン・ジアミノジフェニルスルホン・クロファジミン)でぶどう膜炎を伴う場合はステロイド点眼を追加する。
4-6. 内因性細菌性眼内炎
Section titled “4-6. 内因性細菌性眼内炎”他臓器感染(肝膿瘍・心内膜炎・肺炎など)から血行性に眼内に感染が伝播する内因性細菌性眼内炎は、グラム陰性桿菌(クレブシエラ・大腸菌など)が主な起炎菌であり、予後は極めて不良である。外因性(術後)のグラム陽性球菌感染と比較して進行が速く、全身の感染源検索・治療が必須である。
5. 真菌性ぶどう膜炎の概観
Section titled “5. 真菌性ぶどう膜炎の概観”真菌性眼内炎は内因性感染が大部分を占め、カンジダ(Candida spp.)が最多であり、アスペルギルス・クリプトコッカスも重要な病原体である。
主なリスク因子:
- 中心静脈栄養(IVH)・留置カテーテル
- 長期広域抗菌薬使用
- 免疫抑制(HIV感染・臓器移植・悪性腫瘍・化学療法)
- 糖尿病
- 静脈麻薬使用
真菌性眼内炎では白色球状または綿花状の硝子体混濁(「塊状混濁」)が特徴的であり、細菌性眼内炎と比べ進行が遅い。初期は無症状か軽度の飛蚊症のみで見逃されやすく、進行すると充血・眼痛・汎ぶどう膜炎が出現する。内因性真菌性眼内炎の**30%**が両眼に発症する8)。
診断は血液/カテーテル先端培養・β-D-グルカン・カンジダ抗原測定および硝子体培養で行い、治療は抗真菌薬(ボリコナゾール・アムホテリシンB・フルコナゾール)投与と硝子体切除術の組み合わせが基本となる。
6. 寄生虫性ぶどう膜炎の概観
Section titled “6. 寄生虫性ぶどう膜炎の概観”6-1. 眼トキソプラズマ症
Section titled “6-1. 眼トキソプラズマ症”Toxoplasma gondii(細胞内寄生性原虫)は世界人口の約1/3が感染しているといわれ、日本人成人の抗体陽性率は**20〜30%**とされる11)。ネコ科を終宿主とし、ネコの糞便からのオーシスト経口摂取または加熱不十分な肉の摂取で感染する。
眼トキソプラズマ症はぶどう膜炎の原因疾患の**約1%**を占める11)。後天感染の眼底所見は周辺部の境界不鮮明な白色〜乳白色の滲出性網脲絡膜炎であり、陳旧性瘢痕病巣に接する「衛星病巣(satellite lesion)」が再発時の特徴的所見となる。前房炎症・硝子体混濁(「霧中のヘッドライト headlights in the fog」)を伴う。先天感染では両黄斑部に中心部厌白色線維性増殖と色素沈着を伴う瘢痕病巣がみられる。
診断は特徴的な眼所見と血清抗体価(IgG・IgM)の測定が主体となる。Q値(Goldmann-Witmer比)やPCRによる眼内液検査も有用である。治療はスピラマイシン酢酸エステル(アセチルスピラマイシン)あるいはクリンダマイシン1.2 g/日を4〜6週間内服し、滲出病変のコントロール目的でステロイド0.5 mg/kg/日を併用する。
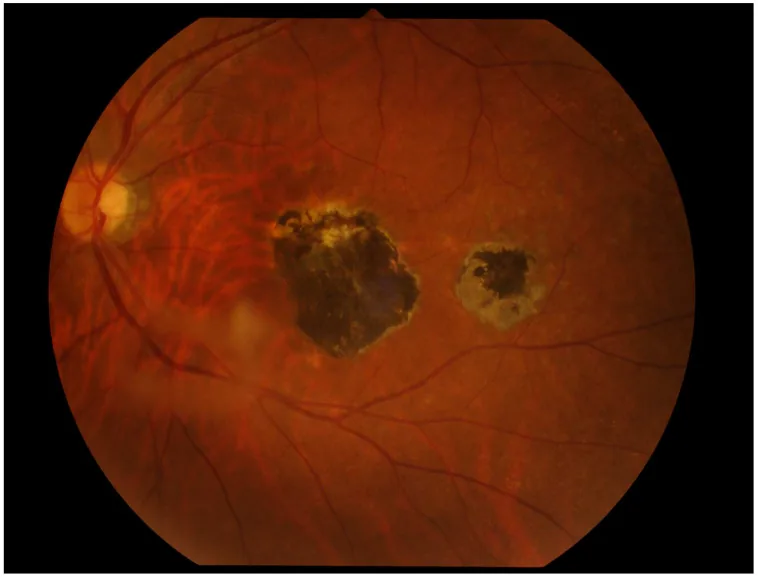
6-2. 眼トキソカラ症
Section titled “6-2. 眼トキソカラ症”イヌ回虫(Toxocara canis)またはネコ回虫(Toxocara cati)の幼虫移行症であり、片眼性が多い。眼内炎型・後極部腫瘤型・周辺部腫瘤型(最多)の3病型があり、強い硝子体混濁・網膜剥離をきたすことがある。ELISA(Toxocara CHECK®等)による血清抗体検索と特徴的眼所見で診断する。治療は駆虫薬(ジエチルカルバマジン)内服・ステロイド内服に加え、冷凍凝固・レーザー凝固・硝子体手術が適応となりうる。
7. 診断戦略
Section titled “7. 診断戦略”7-1. 病歴聴取の要点
Section titled “7-1. 病歴聴取の要点”感染性ぶどう膜炎の診断には系統的な問診が不可欠である:
- 年齢・性別:CMV網膜炎はAIDS患者(20〜40代男性に多い)、HAUは九州・沖縄在住者
- 地域・渡航歴:結核高蔓延地域(東南アジア・アフリカ等)への渡航歴
- 動物接触歴:ネコ(トキソプラズマ・バルトネラ)、イヌ(トキソカラ)
- 食事歴:生肉・生魚食(トキソプラズマ)
- 性行為歴・HIV検査歴:梅毒・CMV
- 免疫抑制状態:HIV・悪性腫瘍・臓器移植・免疫抑制薬使用
- IVH・カテーテル歴:真菌性眼内炎
- 過去の帯状疱疹・口唇ヘルペス歴:VZV・HSV虹彩炎
7-2. 眼所見による鑑別
Section titled “7-2. 眼所見による鑑別”| 所見 | 示唆される感染性疾患 |
|---|---|
| 豚脂様KP(mutton-fat KP) | HSV/VZV虹彩炎、ARN、結核性ぶどう膜炎 |
| 高眼圧(眼圧≥25 mmHg)を伴う前部ぶどう膜炎 | HSV/VZV虹彩炎、CMV前部ぶどう膜炎 |
| 周辺部融合性白色壊死病巣 | ARN(VZV/HSV) |
| 後極部出血を伴う白色浸潤 | CMV網膜炎(血管炎型) |
| 塊状硝子体混濁(増大傾向) | 真菌性眼内炎 |
| ベール状・索状硝子体混濁 | HTLV-1関連ぶどう膜炎 |
| 陳旧性瘢痕+衛星病巣 | 眼トキソプラズマ症 |
| 周辺部白色腫瘤+硝子体索状物 | 眼トキソカラ症 |
| 肉芽腫性虹彩炎+脈絡膜肉芽腫 | 結核性ぶどう膜炎、梅毒性 |
| 神経乳頭炎+黄斑部星状白斑 | 猫ひっかき病(バルトネラ) |
7-3. 全身検査
Section titled “7-3. 全身検査”| 検査 | 対象疾患 |
|---|---|
| 血清TPHA・RPR/VDRL | 梅毒性ぶどう膜炎 |
| IGRA(QuantiFERON・T-スポット) | 結核性ぶどう膜炎 |
| CMV抗原血症(C7-HRP法)・CMV-PCR | CMV網膜炎 |
| 抗HTLV-1抗体 | HTLV-1関連ぶどう膜炎 |
| 抗HIV抗体・CD4カウント | CMV/PORN/眼梅毒 |
| β-D-グルカン・カンジダ抗原 | 真菌性眼内炎 |
| 抗Toxoplasma IgG/IgM | 眼トキソプラズマ症 |
| 抗Toxocara抗体(ELISA) | 眼トキソカラ症 |
| 抗Bartonella henselae抗体 | 猫ひっかき病 |
| 血液培養・心臓超音波 | 内因性細菌性眼内炎 |
7-4. 眼内液検査(前房水・硝子体液)
Section titled “7-4. 眼内液検査(前房水・硝子体液)”眼内液を用いた検査は感染性ぶどう膜炎の診断において最も重要な確定手段であり、前房穿刺(前房水採取)または硝子体手術(硝子体液採取)により検体を得る9)。
前房水または硝子体液からDNAを抽出し、各病原体のDNAをPCR法で検出する。マルチプレックスリアルタイムPCRにより少量検体で複数ウイルスを網羅的に検索でき、ARNの鑑別診断に特に有用である19)。
感染性ぶどう膜炎キット(先進医療):HSV-1/2、VZV、CMV、EBV、HHV-6/7、HTLV-1、Toxoplasma gondii DNA等を一度に検索可能であり、複数病原体の同時感染や難治例の診断に活用される。ただし、CMV網膜炎の初期(前房内炎症細胞が出現する前)にはPCRで検出されないことがあるため注意する。
Goldmann-Witmer比(Q値・抗体率)
Section titled “Goldmann-Witmer比(Q値・抗体率)”眼内での病原体特異的抗体産生の有無を検出する方法であり、以下の計算式で算出する:
Q値 =(眼内液ウイルス抗体値 ÷ 眼内液中IgG量)÷(血清ウイルス抗体値 ÷ 血清中IgG量)
- Q値 >1:眼内での局所抗体産生の可能性あり
- Q値 ≥6:有意な局所抗体産生が確認され、当該ウイルスを病因と同定可能
Q値は発症10日以内の早期には眼内抗体産生が不十分なため過小評価となる点に注意する。血清抗体価のみでは病因診断はできない(成人の多くは既感染のため陽性)6)。
眼内液PCR使い分けフロー
Section titled “眼内液PCR使い分けフロー”眼内炎症患者 ├─ ウイルス性疑い(高眼圧・前房炎症・壊死性網膜炎) │ → 前房水PCR(HSV/VZV/CMV)+ Q値 ← 第一選択 │ ─ 前房水で陰性かつ壊死性病変 → 硝子体液PCR │ ─ 免疫不全者 → マルチプレックスPCR(先進医療) ├─ 寄生虫疑い(衛星病巣・周辺部腫瘤) │ → 眼内液Q値(Toxoplasma)または眼内液PCR ├─ 真菌疑い(塊状混濁・リスク因子あり) │ → 硝子体液培養 + β-D-グルカン(血液) └─ 細菌疑い(急速進行・IVH歴) → 硝子体液グラム染色・培養(至急)8. 治療の原則
Section titled “8. 治療の原則”8-1. 病原体別の特異的治療
Section titled “8-1. 病原体別の特異的治療”| 病原体 | 第一選択治療 | 補足 |
|---|---|---|
| HSV(ARN・虹彩炎) | ACV 10 mg/kg×3回 静注 2週→VACV 1,000 mg×3回/日 内服 | 抗炎症にステロイド点眼・静注を併用 |
| VZV(ARN・虹彩炎) | ACV 10〜15 mg/kg×3回 静注 + VACV 内服 | PORNはCMV治療に準ずる |
| CMV(網膜炎) | GCV 5 mg/kg×2回 静注 2〜3週(導入)→VGCV 900 mg×2回/日 内服(維持) | 免疫能回復が根治療法 |
| CMV(前部ぶどう膜炎) | GCVゲル0.15%点眼(73%の専門家が第一選択)±VGCV内服 | 慢性経過には12か月の維持治療も考慮(73%の専門家がGCVゲル0.15%を選択)2) |
| 結核 | INH・RFP・PZA・EMBの4剤(標準6か月レジメン) | ステロイドを適宜併用 |
| 梅毒 | ベンジルペニシリンG 24百万単位/日 静注 10〜14日 | ヘルクスハイマー反応に注意 |
| 真菌(カンジダ) | ボリコナゾールまたはアムホテリシンB ± 硝子体切除術 | β-D-グルカン指標でモニタリング |
| トキソプラズマ | アセチルスピラマイシン+ステロイド or クリンダマイシン | 妊婦に注意(スピラマイシン使用) |
| トキソカラ | ジエチルカルバマジン+ステロイド | レーザー・硝子体手術の適応検討 |
| ライム病 | アモキシシリン or ドキシサイクリン 3週間 | 眼病変にはステロイド点眼を追加 |
| ハンセン病 | MDT(リファンピシン・DDS・クロファジミン) | らい反応時はステロイド必要 |
8-2. ステロイドの適切な使用
Section titled “8-2. ステロイドの適切な使用”感染性ぶどう膜炎においてステロイドを使用する場合は、必ず抗病原体治療を先行・並行させる。ステロイドの役割は炎症による二次的な組織障害を軽減することであり、ARN・トキソプラズマ症・結核性ぶどう膜炎・ハンセン病ぶどう膜炎など多くの感染性ぶどう膜炎で適切な病原体治療との組み合わせで使用される。
一方、CMV網膜炎(純粋な日和見感染)では基礎疾患(AIDS)の治療による免疫能の改善が根治療法であり、ステロイドは基本的に使用しない。
8-3. 散瞳薬・眼圧管理
Section titled “8-3. 散瞳薬・眼圧管理”虹彩後癒着の予防のため、前眼部炎症に対してはトロピカミド・フェニレフリン点眼(1〜6回/日)を用いる。高眼圧(HSV/VZV虹彩炎・CMV前部ぶどう膜炎では眼圧上昇が特徴的)に対しては炭酸脱水酵素阻害薬・β遮断薬などの眼圧降下薬を選択するが、プロスタグランジン関連薬は炎症増悪のリスクがあり使用に注意する。
9. 免疫抑制状態別の危険度マトリクス
Section titled “9. 免疫抑制状態別の危険度マトリクス”| 背景 | 特に注意すべき病原体 | 優先検査 |
|---|---|---|
| HIV感染(CD4 50/µL未満) | CMV(網膜炎・ARN・PORN)、真菌(クリプトコッカス)、梅毒 | 眼内液PCR(マルチプレックス)・CMV抗原・β-D-グルカン |
| 固形臓器移植後・免疫抑制薬使用 | CMV、真菌(アスペルギルス・カンジダ)、EBV | CMV-PCR・β-D-グルカン・血液培養 |
| 悪性腫瘍・化学療法後 | 真菌(カンジダ・アスペルギルス)、CMV | β-D-グルカン・血液培養 |
| 長期IVH・カテーテル留置 | カンジダ眼内炎 | β-D-グルカン・血液培養(眼科コンサルトは必須) |
| 結核高リスク(渡航・接触歴) | 結核(脈絡膜肉芽腫・血管炎型) | IGRA・胸部CT |
| MSM(男性同性愛者)・HIV+ | 梅毒(眼梅毒は約1〜1.5%)、CMV | TPHA・RPR・HIV検査 |
| 免疫正常者(中年以上) | HSV/VZV虹彩炎・ARN | 前房水PCR・Q値 |
| 小児・ペット接触歴 | トキソカラ・トキソプラズマ | 血清抗体(ELISA) |
10. よくある質問
Section titled “10. よくある質問”まず病原体同定のための眼内液PCRを速やかに行い、病原体が判明次第、特異的治療薬を開始します。ステロイドを急激に中断すると炎症の反跳が起こる可能性があるため、抗病原体治療開始後に慎重に減量します。特に結核性ぶどう膜炎でステロイド単独投与が行われた場合、潜在性結核の再燃・播種のリスクが高まっているため、呼吸器内科との連携のもとで全身精査(胸部CT・IGRA)を緊急に行います。
治療終了後も、トキソプラズマは萎縮瘢痕化病巣の中に薬剤抵抗性のシストとして残存します。免疫力の低下や妊娠をきっかけに約5〜30%の症例で再発します。頻繁に再発する患者にはトリメトプリム-スルファメトキサゾールによる長期予防投与が検討される場合があります。妊娠中はトキソプラズマ抗体陰性の妊婦が初感染を起こした場合、胎児への垂直感染(約40%)リスクがあるため、猫の糞便・土壌接触や生肉摂取を避けるよう指導します。
11. 関連記事
Section titled “11. 関連記事”ウイルス性ぶどう膜炎
Section titled “ウイルス性ぶどう膜炎”細菌性・その他の感染性ぶどう膜炎
Section titled “細菌性・その他の感染性ぶどう膜炎”- 日本眼炎症学会ぶどう膜炎診療ガイドライン作成委員会. ぶどう膜炎診療ガイドライン. 日眼会誌. 2019;123(6):635–702.
- Thng ZX, Putera I, Testi I, et al. The Infectious Uveitis Treatment Algorithm Network (TITAN) Report 2—global current practice patterns for the management of Cytomegalovirus anterior uveitis. Eye. 2023. https://doi.org/10.1038/s41433-023-02503-3
- Putera I, Schrijver B, ten Berge JCEM, et al. The immune response in tubercular uveitis and its implications for treatment: From anti-tubercular treatment to host-directed therapies. Prog Retin Eye Res. 2023;95:101173.
- Chauhan K, Fonollosa A, Giralt L, et al. Demystifying Ocular Syphilis – A Major Review. Ocul Immunol Inflamm. 2023. https://doi.org/10.1080/09273948.2023.2217246
- Jabs DA, et al. Standardization of Uveitis Nomenclature (SUN) Working Group. Classification Criteria for Tubercular Uveitis. Am J Ophthalmol. 2021;228:142–149.
- 八代成子. ウイルス性ぶどう膜炎の診断と治療. 眼科. 2007;49:1193–1198.
- 大野重昭. ぶどう膜炎の疫学と分類. 日眼会誌. 2019;123(6).
- Tsirouki T, Dastiridou A, Symeon CI, et al. A focus on the epidemiology of uveitis. Ocul Immunol Inflamm. 2018;26(1):2–16.
- 慶野博. 感染性ぶどう膜炎の眼内液診断. 臨床眼科. 2019.
- Oliver SE, Aubin M, Atwell L, et al. Ocular Syphilis — Eight Jurisdictions, United States, 2014–2015. MMWR Morb Mortal Wkly Rep. 2016;65:1185–1188.
- 岡田アナベルあやめ. 眼トキソプラズマ症の診断と治療. 眼科. 2018.
- 中尾久美子. HTLV-1関連ぶどう膜炎の疫学と治療. 日本臨床. 2020.
- La Distia Nora R, et al. Infectious uveitis etiology in developing vs. developed countries. Curr Opin Ophthalmol. 2021.
- Agrawal R, et al. Collaborative Ocular Tuberculosis Study (COTS)—Report 1. Ophthalmology. 2019;126(11):1566–1577.
- 八代成子. CMV網膜炎・免疫回復ぶどう膜炎の管理. 眼科. 2007.
- Kempen JH, et al. The prevalence of uveitis in the United States. Arch Ophthalmol. 2004;122(4):543–557.
- Groen-Hakan F, et al. Diagnostic value of aqueous humor analysis for uveitis. Ocul Immunol Inflamm. 2020.
- 堤雅幸. 急性網膜壊死診断基準(日本眼炎症学会). 日眼会誌. 2020.
- 蕪城俊克. 眼内液PCRによるウイルス性ぶどう膜炎診断. 眼科. 2021.
- Bodaghi B, et al. Blindness prevention in HIV patients: CMV retinitis management update. Prog Retin Eye Res. 2023.
