① 結膜充血

目が赤い(充血)ときの考えられる原因まとめ
1. 目が赤い(充血)とは
Section titled “1. 目が赤い(充血)とは”目の充血(発赤)は眼科外来で最も多い主訴の一つである。眼表面の血管拡張・出血によって生じ、軽症のアレルギー性結膜炎やドライアイから、急性閉塞隅角緑内障発作・角膜潰瘍・眼内炎といった視力を脅かす重篤疾患まで、その原因は多岐にわたる1)。
欧米の一般内科・眼科のレビューによれば、充血の原因として最も多いのは感染性またはアレルギー性の結膜炎であり、次いでドライアイ・外傷・コンタクトレンズ(CL)関連疾患が続く1)。一方で、毛様充血を伴う疾患(虹彩毛様体炎・急性緑内障発作・角膜炎)は全体の充血患者の中では少数派であるが、見逃した場合の視力予後が深刻であるため、緊急性の鑑別が特に重要である。
充血のパターンと随伴症状(眼痛・視力変化・分泌物の性状・コンタクトレンズ使用)を系統的に確認することで、緊急度の高い疾患を効率よく絞り込むことができる。本記事では充血の解剖学的分類に基づく鑑別と受診緊急度の判断を中心に解説する。
2. 充血の種類(解剖学的分類)
Section titled “2. 充血の種類(解剖学的分類)”充血は発生部位と深さによって4つのパターンに分類される。この分類が原因疾患の鑑別において最も重要な第一歩となる。
② 毛様充血(毛様体充血)
発生機序:前毛様体動脈(深層血管)の拡張
特徴:角膜輪部(角膜の縁)に強い青紫色の充血。眼球を動かしても充血部分は移動しない。深部炎症を反映する。
示唆する疾患:急性閉塞隅角緑内障発作、前眼部ぶどう膜炎(虹彩毛様体炎)、角膜炎・角膜潰瘍
重要性:緊急性の高い疾患を強く示唆する
③ 強膜充血
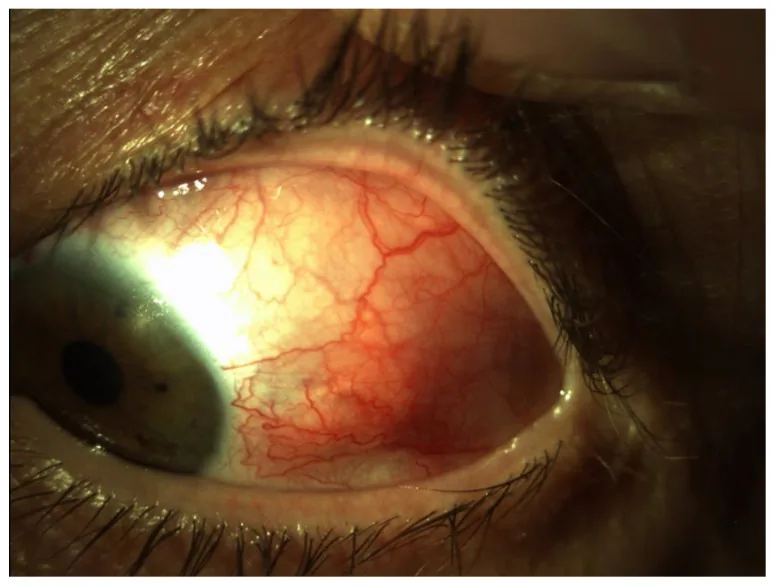
発生機序:強膜内血管の充血(自己免疫性機序が多い)
特徴:局在性の深い暗赤色充血。眼圧迫で消失しない。強膜炎は高度な眼痛を伴う。上強膜炎は疼痛が軽度。
示唆する疾患:前部強膜炎・上強膜炎。関節リウマチ・乾癬・炎症性腸疾患などの全身疾患との合併が多い。
エピネフリン点眼テスト:結膜充血は消退するが、強膜炎は消退しない。
④ 結膜下出血
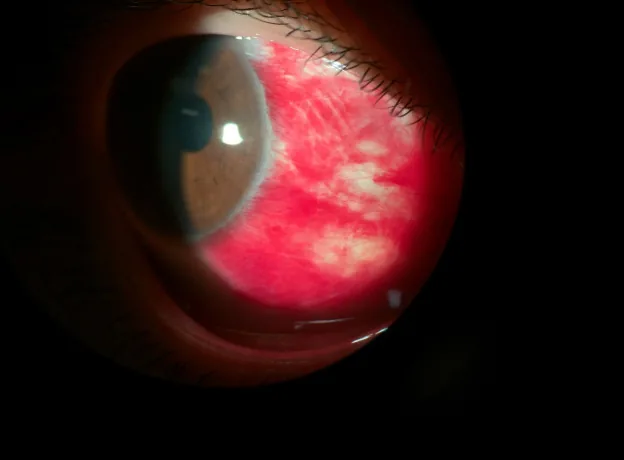
発生機序:結膜下血管の破綻(血液が結膜と強膜の間に貯留)
特徴:限局性の鮮紅色・境界明瞭な出血。びまん性ではなく「べたっとした」赤みが特徴。視力低下・眼痛は伴わないことが多い。
示唆する疾患・誘因:高血圧・抗凝固薬・咳嗽・くしゃみ・外傷。通常1〜2週間で自然吸収される6)。
注意:痛み・視力低下を伴う場合は外傷・眼球穿孔を除外する。
| 充血タイプ | 部位・色調 | 眼球移動 | 緊急度 | 代表疾患 |
|---|---|---|---|---|
| 結膜充血 | 円蓋部強い・鮮赤色 | 充血部分が移動する | 低〜中 | 結膜炎・ドライアイ |
| 毛様充血 | 輪部強い・青紫色 | 移動しない | 高 | 緑内障発作・虹彩炎・角膜炎 |
| 強膜充血 | 局在性・暗赤色 | 移動しない | 中〜高 | 強膜炎・上強膜炎 |
| 結膜下出血 | 限局性・鮮紅色 | — | 低(痛みなしの場合) | 高血圧・抗凝固薬・咳嗽 |
| 混合性 | 輪部+結膜全体 | 一部移動 | 高 | 角膜炎・重症ぶどう膜炎1) |
3. 充血の主な原因(鑑別疾患)
Section titled “3. 充血の主な原因(鑑別疾患)”| 疾患 | 充血タイプ | 主な随伴症状 | 緊急度 |
|---|---|---|---|
| 細菌性結膜炎 | 結膜充血 | 膿性分泌物・眼瞼結膜の充血 | 低〜中 |
| ウイルス性結膜炎(EKC等) | 結膜充血 | 水様分泌物・耳前リンパ節腫脹・高感染性2) | 低〜中 |
| アレルギー性結膜炎 | 結膜充血 | 眼痒感・粘稠分泌物・鼻炎 | 低 |
| ドライアイ | 結膜充血 | 異物感・乾燥感・慢性的な軽度充血 | 低 |
| コンタクトレンズ関連 | 結膜〜混合性充血 | 眼痛・異物感・角膜浸潤3) | 中〜高 |
| 急性閉塞隅角緑内障発作 | 毛様充血 | 激烈な眼痛・頭痛・嘔気・霧視・眼圧急上昇 | 最緊急 |
| 前眼部ぶどう膜炎(虹彩毛様体炎) | 毛様充血 | 眼痛・羞明・縮瞳・前房フレア | 高 |
| 感染性角膜炎・角膜潰瘍 | 毛様〜混合性充血 | 眼痛・視力低下・角膜白色浸潤4) | 高 |
| 強膜炎 | 強膜充血 | 高度の眼痛・全身疾患の合併 | 中〜高 |
| 上強膜炎 | 強膜充血 | 軽度疼痛・局在性充血・再発傾向 | 低〜中 |
| 結膜下出血 | 結膜下出血 | 痛みなし・視力変化なし(通常)6) | 低 |
| 化学外傷 | 結膜〜全層充血 | 激痛・流涙・角膜混濁 | 最緊急5) |
| 翼状片・瞼裂斑 | 結膜充血(局在) | 慢性的な軽度充血・異物感 | 低 |
感染性結膜炎の鑑別
Section titled “感染性結膜炎の鑑別”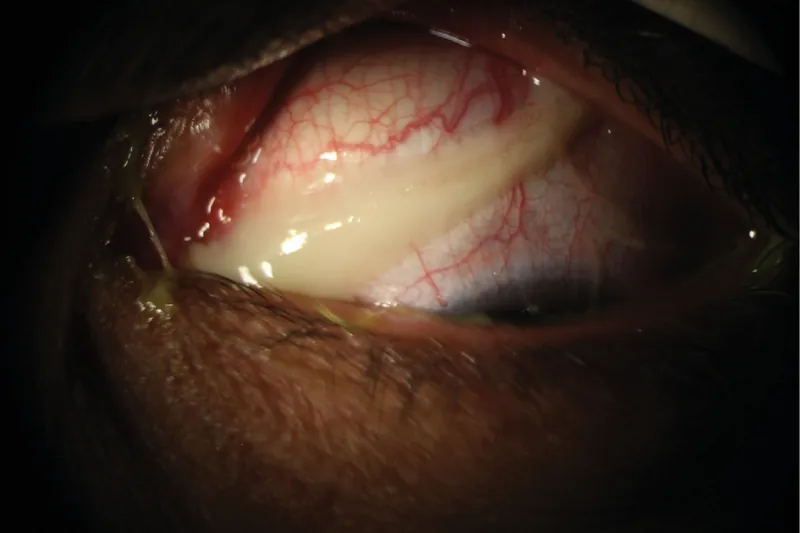
分泌物の性状が鑑別に有用である。
- 水様性分泌物:ウイルス性(アデノウイルス・ヘルペス)を示唆。流行性角結膜炎(EKC)はアデノウイルスによる高感染性疾患であり、院内感染防止が重要である2)。発症から2週間は学校・職場への登校・出勤を避ける指導が必要である。
- 膿性分泌物:細菌性(黄色ブドウ球菌・肺炎球菌・淋菌等)を示唆。レボフロキサシン0.5%点眼液やトブラマイシン点眼などの抗菌点眼薬で治療する。淋菌性は特に急速に進行し、角膜穿孔のリスクがある。
- 粘稠性・糸状分泌物:アレルギー性(春季カタル含む)を示唆。抗アレルギー点眼薬・抗ヒスタミン点眼薬を用いる。
コンタクトレンズ関連疾患
Section titled “コンタクトレンズ関連疾患”CL装用者の充血は、非装用者に比べて細菌性角膜炎・緑膿菌角膜潰瘍・アカントアメーバ角膜炎のリスクが高い3)。オーストラリアの大規模疫学研究では、CLによる微生物性角膜炎の年間発生率はソフトCL装用者で10万人当たり約25例と報告されている3)。連続装用は使い捨てCLと比較してリスクが10倍以上高まる3)。
アデノウイルス結膜炎の迅速診断
Section titled “アデノウイルス結膜炎の迅速診断”RPS Adeno Detector(アデノウイルス抗原迅速検査)は感度89%・特異度94%で迅速診断が可能であり、院内感染予防に有用である2)。EKCが疑われる場合は患者を隔離し、使用器具を消毒する。
4. 問診と鑑別のポイント
Section titled “4. 問診と鑑別のポイント”充血患者の評価では、以下の5点を系統的に確認することで原因疾患を絞り込める。
- 発症様式:急性発症(感染・外傷・緑内障発作)か、慢性・反復性か(ドライアイ・アレルギー)
- 分泌物の性状:水様性(ウイルス性)・膿性(細菌性)・粘稠(アレルギー性)・なし(ドライアイ・毛様充血疾患)
- 眼痛・羞明の有無:あり→毛様充血疾患(角膜炎・虹彩炎・緑内障発作・強膜炎)の可能性。なし→結膜炎・ドライアイが多い
- 視力変化の有無:あり→緊急性が高い。角膜炎・緑内障発作・虹彩炎・化学外傷を疑う1)
- コンタクトレンズ使用歴:あり→角膜感染リスクを考慮3)
| 随伴症状 | 示唆される疾患 | 緊急度 |
|---|---|---|
| 激烈な眼痛+頭痛+嘔気 | 急性閉塞隅角緑内障発作 | 最緊急 |
| 眼痛+視力低下+角膜白点 | 感染性角膜炎 | 高 |
| 眼痛+羞明+縮瞳 | 前眼部ぶどう膜炎 | 高 |
| 眼痛(高度)+局在性充血 | 強膜炎 | 中〜高 |
| 化学物質曝露歴 | 化学外傷 | 最緊急 |
| 膿性分泌物 | 細菌性結膜炎 | 中 |
| 水様分泌物+耳前リンパ節腫脹 | ウイルス性結膜炎(EKC) | 中 |
| 眼痒感+粘稠分泌物 | アレルギー性結膜炎 | 低 |
| 異物感+乾燥感(慢性) | ドライアイ | 低 |
| 無症状・痛みなし(限局性赤み) | 結膜下出血6) | 低 |
また、以下の全身疾患・服薬歴も問診時に確認する。
- 関節リウマチ・乾癬・炎症性腸疾患:強膜炎・ぶどう膜炎のリスク
- 抗凝固薬(ワルファリン・直接経口抗凝固薬):結膜下出血の誘因6)
- ステロイド薬の長期使用:感染性眼疾患・緑内障リスク
- HLA-B27関連疾患(強直性脊椎炎等):前眼部ぶどう膜炎(虹彩毛様体炎)との強い関連
直ちにコンタクトレンズを外す。レンズを外した後も眼痛・視力低下・角膜の白みが続く場合は同日中に眼科を受診する。コンタクトレンズ装用中の充血は細菌性または緑膿菌性の角膜感染が起きている可能性があり、放置すると角膜穿孔に至ることがある3)。ソフトコンタクトレンズの長時間装用・使い捨てレンズの連続装用はリスクをさらに高める。眼科受診まで市販の目薬で対処しようとすることは、適切な抗菌薬治療の開始を遅らせるため推奨しない。
5. 受診のタイミングと緊急度の目安
Section titled “5. 受診のタイミングと緊急度の目安”| 緊急度 | 目安 | 症状・状況 | 主な疾患 |
|---|---|---|---|
| 最緊急(直ちに受診) | 数時間以内 | 激烈な眼痛+頭痛+嘔気+霧視 | 急性閉塞隅角緑内障発作 |
| 最緊急(直ちに受診) | 受傷直後 | 化学物質曝露(洗眼しながら受診) | 化学外傷5) |
| 最緊急(直ちに受診) | 当日 | 充血+視力低下+角膜白点 | 感染性角膜炎・角膜潰瘍4) |
| 高(当日〜翌日) | 当日 | 毛様充血+眼痛+羞明 | 前眼部ぶどう膜炎 |
| 高(当日〜翌日) | 当日 | CL装用中の充血+痛み3) | CL関連角膜炎 |
| 中(2〜3日以内) | 早め | 毛様充血(痛み中等度)・局在性深い充血 | 上強膜炎・軽度強膜炎 |
| 低(経過観察可) | 1〜2週間 | 限局性・痛みなし・視力変化なし | 結膜下出血6) |
| 低(経過観察可) | 1〜2週間 | 軽度の眼痒・水様分泌物・視力変化なし | 軽度アレルギー性結膜炎 |
化学外傷の初期対応
Section titled “化学外傷の初期対応”化学物質が眼に入った場合は、受診前に15分以上の大量水道水洗眼を行う5)。アルカリ性物質(カビ取り剤・セメント・石灰・漂白剤)は脂肪の鹸化反応によって組織深部まで浸透し、角膜実質・前房にまで達するため特に重篤である。洗眼しながら救急受診する。眼科受診時にpH確認(目標pH 7.0〜7.4)を行う5)。
6. 充血の病態生理
Section titled “6. 充血の病態生理”結膜充血の機序
Section titled “結膜充血の機序”結膜の表在性血管(動脈・静脈・毛細血管)が炎症メディエーター(ヒスタミン・プロスタグランジン・サイトカイン)やアレルゲンによって拡張する。アレルギー性結膜炎ではIgE介在性のマスト細胞脱顆粒によりヒスタミンが大量放出され、即時型の血管拡張・眼痒感が生じる。ドライアイでは涙液不安定による摩擦・乾燥刺激が持続的な軽度炎症を引き起こし、結膜充血が遷延する。TFOS DEWS IIの病態生理レポートでは、涙液高浸透圧が角膜・結膜上皮に炎症サイトカインを誘導し、慢性的な充血・異物感の悪循環をつくることが報告されている9)。
毛様充血の機序
Section titled “毛様充血の機序”前毛様体動脈(強膜を貫いて毛様体・虹彩・角膜を供給する深層血管)の拡張によって生じる。虹彩・毛様体・角膜の炎症・刺激を直接反映するため、重篤な前眼部病変の客観的指標となる。急性緑内障発作では、眼圧の急激な上昇(60〜80 mmHg)が角膜浮腫・虹彩根部の虚血を引き起こし、強い毛様充血と角膜上皮浮腫(霧視の原因)が生じる。
強膜充血の機序
Section titled “強膜充血の機序”強膜炎の多くは自己免疫性機序(特に関節リウマチに合併する壊死性強膜炎)で生じる。強膜内の血管は炎症によって拡張・充血し、隣接血管との吻合が乏しいため局在性の暗赤色充血となる。上強膜炎は強膜表面の上強膜組織に限局し、強膜炎より予後良好であるが再発傾向がある。エピネフリン(アドレナリン)点眼試験では、結膜・上強膜充血は血管収縮で消退するが、深在性の強膜炎は消退しない。この特性を鑑別に用いることがある。
結膜下出血の機序
Section titled “結膜下出血の機序”コンジャンクティバ下の小血管が物理的・圧力的な負荷(咳嗽・くしゃみ・いきみ・重量物挙上)や高血圧・抗凝固薬の影響で破綻し、結膜下腔に血液が貯留する。凝固因子の外在性経路によりすみやかに血餅形成が起こるため、大量出血には至らないことが多い。自然吸収には通常1〜2週間を要する6)。高血圧の存在を示すサインとなる場合があるため、繰り返す場合は内科的評価が推奨される6)。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”アデノウイルス迅速診断の進歩
Section titled “アデノウイルス迅速診断の進歩”RPS Adeno Detectorをはじめとするアデノウイルス抗原迅速検査は、EKCの院内感染防止に有効であり、偽陰性率の改善を目指した次世代診断ツールの開発が進んでいる2)。感染性結膜炎と非感染性結膜炎の迅速鑑別は、不要な抗菌薬処方を減らす観点からも重要性が高まっている。
充血・ドライアイ鑑別へのAI応用
Section titled “充血・ドライアイ鑑別へのAI応用”眼表面画像の機械学習解析(深層学習)により、充血の種類・重症度を自動分類する研究が報告されている7)。スマートフォンのカメラを用いた非侵襲的な眼表面評価ツールの開発も進んでおり、プライマリケアや遠隔医療での活用が期待される。
新規抗アレルギー点眼薬の開発
Section titled “新規抗アレルギー点眼薬の開発”春季カタル・アトピー性角結膜炎等の重症アレルギー性結膜疾患に対し、既存の抗ヒスタミン薬・抗アレルギー薬では効果不十分な例への対応として、タクロリムス点眼液の保険適用拡大やオマリズマブを含む生物学的製剤の眼科的応用が検討されている8)。アレルギー性結膜疾患診療ガイドライン(第3版)では、重症例へのシクロスポリン点眼・タクロリムス点眼の位置づけが整理されている8)。
TFOS DEWS IIIの知見とドライアイ関連充血
Section titled “TFOS DEWS IIIの知見とドライアイ関連充血”TFOS DEWS II病態生理レポートでは、涙液高浸透圧・涙液膜不安定性が角膜・結膜の炎症カスケードを駆動し、神経感作・眼表面障害の慢性化が充血・不快感の遷延につながることが示されている9)。ドライアイ由来の充血に対する新規治療標的として、MUC5ACムチン分泌促進薬(3%ジクアホソルナトリウム点眼液)や抗炎症点眼薬(シクロスポリン点眼)の有効性に関するエビデンスが蓄積されている。
8. 参考文献
Section titled “8. 参考文献”-
Cronau H, Kankanala RR, Mauger T. Diagnosis and management of red eye in primary care. Am Fam Physician. 2010;81(2):137-144.
-
Sambursky R, Tauber S, Schirra F, et al. The RPS adeno detector for diagnosing adenoviral conjunctivitis. Ophthalmology. 2006;113(10):1758-1764.
-
Stapleton F, Keay L, Edwards K, et al. The incidence of contact lens-related microbial keratitis in Australia. Ophthalmology. 2008;115(10):1655-1662.
-
Austin A, Lietman T, Rose-Nussbaumer J. Update on the management of infectious keratitis. Ophthalmology. 2017;124(11):1678-1689.
-
Wagoner MD. Chemical injuries of the eye: current concepts in pathophysiology and therapy. Surv Ophthalmol. 1997;41(4):275-313.
-
Tarlan B, Kiratli H. Subconjunctival hemorrhage: risk factors and potential indicators. Clin Ophthalmol. 2013;7:1163-1170.
-
Gulshan V, Peng L, Coram M, et al. Development and validation of a deep learning algorithm for detection of diabetic retinopathy in retinal fundus photographs. JAMA. 2016;316(22):2402-2410.
-
日本眼科アレルギー学会. アレルギー性結膜疾患診療ガイドライン(第3版). 日眼会誌. 2021;125(8):741-785.
-
Bron AJ, de Paiva CS, Chauhan SK, et al. TFOS DEWS II pathophysiology report. Ocul Surf. 2017;15(3):438-510.
