ชนิดคาตาร์รัล
เยื่อบุตาแดง: มีเลือดคั่งทั้งเยื่อบุตาลูกตาและเยื่อบุตาเปลือกตา รุนแรงที่สุดบริเวณรอยพับเยื่อบุตา
ขี้ตาเป็นหนองปนเมือก: ลักษณะเฉพาะของเยื่อบุตาอักเสบจากแบคทีเรีย
ไม่มีฟอลลิเคิลหรือปุ่ม: พบในเยื่อบุตาอักเสบจากเชื้อสแตฟิโลค็อกคัส

เยื่อบุตาอักเสบ (conjunctivitis) เป็นคำรวมสำหรับการอักเสบของเยื่อบุตา มีลักษณะเด่นคือตาแดงและบวมจากการขยายตัวของหลอดเลือดเยื่อบุตา มักมีขี้ตาร่วมด้วย ความชุกของโรคแตกต่างกันไปตามสาเหตุ อายุ และฤดูกาล
เยื่อบุตาอักเสบแบ่งใหญ่เป็นชนิดติดเชื้อและไม่ติดเชื้อ
ในบรรดาเยื่อบุตาอักเสบติดเชื้อ เยื่อบุตาอักเสบจากไวรัสชนิดรุนแรง (EKC) ไข้คอหอยร่วมกับเยื่อบุตาอักเสบ (PCF) และ เยื่อบุตาอักเสบเลือดออกเฉียบพลัน (AHC) ได้รับการติดตามสถานการณ์การระบาดผ่านระบบเฝ้าระวังโรคติดต่อของกระทรวงสาธารณสุข
ในช่วงไม่กี่ปีที่ผ่านมา เยื่อบุตาอักเสบได้รับความสนใจในฐานะอาการทางตาของโรค COVID-19 อุบัติการณ์โดยรวมของเยื่อบุตาอักเสบในผู้ป่วยที่เข้ารับการรักษาในโรงพยาบาลอยู่ที่ประมาณ 5.9% และเพิ่มขึ้นเป็น 12.7% ในผู้ป่วยหนัก4)
เยื่อบุตาอักเสบติดเชื้อ (จากไวรัสหรือแบคทีเรีย) แพร่เชื้อสู่ผู้อื่นผ่านการสัมผัส โดยเฉพาะ adenovirus มีความเสี่ยงในการแพร่เชื้อสูงถึง 10–50% ในขณะที่เยื่อบุตาอักเสบจากภูมิแพ้ไม่ติดเชื้อและไม่แพร่กระจาย ดูรายละเอียดใน 「สาเหตุและปัจจัยเสี่ยง」
อาการที่รับรู้ได้ทั่วไปของเยื่อบุตาอักเสบมีดังนี้
ลักษณะของขี้ตาเป็นเบาะแสสำคัญในการคาดเดาสาเหตุ
| สาเหตุ | ลักษณะขี้ตา |
|---|---|
| โกโนค็อกคัส | ปริมาณมาก สีเหลือง มีหนองล้วน |
| Streptococcus pneumoniae, Haemophilus influenzae | ปริมาณมาก สีขาวเหลือง มีหนองปนน้ำเหลือง |
| เชื้อสแตฟิโลค็อกคัส | ปริมาณมาก สีเทาขาว |
| อะดีโนไวรัส | ปริมาณมาก มีน้ำเหลืองและไฟบริน |
| ภูมิแพ้ | ปริมาณปานกลาง มีไฟบริน |
อาการแสดงทางคลินิกของเยื่อบุตาอักเสบมีความหลากหลาย ขึ้นอยู่กับสาเหตุและพยาธิสภาพ
ชนิดคาตาร์รัล
เยื่อบุตาแดง: มีเลือดคั่งทั้งเยื่อบุตาลูกตาและเยื่อบุตาเปลือกตา รุนแรงที่สุดบริเวณรอยพับเยื่อบุตา
ขี้ตาเป็นหนองปนเมือก: ลักษณะเฉพาะของเยื่อบุตาอักเสบจากแบคทีเรีย
ไม่มีฟอลลิเคิลหรือปุ่ม: พบในเยื่อบุตาอักเสบจากเชื้อสแตฟิโลค็อกคัส
ชนิดมีฟอลลิเคิล
ฟอลลิเคิลที่เยื่อบุตา: ฟอลลิเคิลน้ำเหลืองที่มีเซลล์บีเป็นหลัก พบบ่อยบริเวณรอยพับเยื่อบุตาล่าง
ขี้ตาเป็นน้ำเหลือง: ลักษณะเฉพาะของเยื่อบุตาอักเสบจากไวรัส
ต่อมน้ำเหลืองหน้าหูโต: พบในการติดเชื้ออะดีโนไวรัสและคลามีเดีย
ชนิดมีหนอง
ขี้ตาหนองปริมาณมาก: ขี้ตาลักษณะครีมสีเหลืองที่ไหลล้นออกจากขอบเปลือกตา
เปลือกตาบวมและเยื่อบุตาบวมน้ำ: สะท้อนถึงการอักเสบรุนแรง
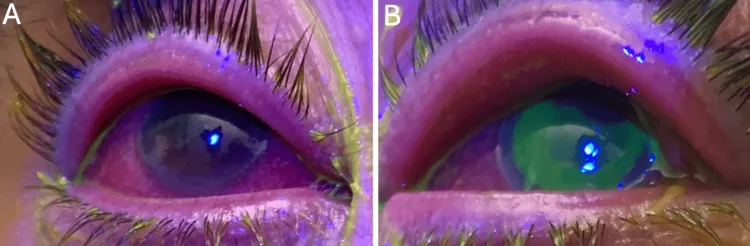
ความเสี่ยงต่อการทะลุของกระจกตา: พบเฉพาะในเยื่อบุตาอักเสบจากหนองใน
ผลการตรวจที่สำคัญอื่นๆ:
เยื่อบุตาอักเสบที่เกี่ยวข้องกับโรคโควิด-19 (COVID-19) จะพบปฏิกิริยาฟอลลิเคิล เยื่อบุตาบวมน้ำ และน้ำตาไหลแบบใส3) นอกจากนี้ยังมีรายงานการอักเสบแบบเยื่อเทียมและเลือดออกใต้เยื่อบุตา3)
ลักษณะของขี้ตาช่วยให้สันนิษฐานสาเหตุได้ ขี้ตาเป็นหนองสีเหลืองครีมปริมาณมากบ่งชี้ถึงหนองใน (gonococcus) ขี้ตาเป็นหนองปนน้ำเหลืองสีเหลืองขาวบ่งชี้ถึงเชื้อนิวโมคอคคัส (pneumococcus) หรือ Haemophilus influenzae ส่วนขี้ตาเป็นน้ำมีลักษณะเป็นเส้นใย (serofibrinous) บ่งชี้ถึงอะดีโนไวรัส (adenovirus) อย่างไรก็ตาม จำเป็นต้องตรวจวินิจฉัยทางจุลชีววิทยาเพื่อการวินิจฉัยที่แน่นอน
เยื่อบุตาอักเสบจากแบคทีเรียมีแนวโน้มของเชื้อก่อโรคที่แตกต่างกันไปตามช่วงอายุที่เกิดโรค
| ช่วงอายุ | เชื้อก่อโรคหลัก |
|---|---|
| ทารกแรกเกิด | โกโนค็อกคัส・คลามีเดีย・ไวรัสเฮอร์ปีส์ซิมเพล็กซ์ |
| ทารกและเด็กเล็ก | Haemophilus influenzae・นิวโมค็อกคัส・Moraxella |
| ผู้ใหญ่ | สแตฟิโลค็อกคัส (Staphylococcus) |
| ผู้สูงอายุ | สแตฟิโลค็อกคัส・นิวโมค็อกคัส・คอรีนีแบคทีเรียม |
ในช่วงไม่กี่ปีที่ผ่านมา เชื้อดื้อยา เช่น เชื้อสแตฟิโลค็อกคัสออเรียสที่ดื้อต่อเมธิซิลลิน (MRSA) เชื้อนิวโมค็อกคัสที่ดื้อต่อเพนนิซิลลิน (PRSP) และเชื้อ Haemophilus influenzae ที่ดื้อยา (BLNAR) มีแนวโน้มเพิ่มขึ้น ส่งผลให้เยื่อบุตาอักเสบบางกรณีรักษาได้ยาก
เชื้อโกโนค็อกคัส เป็นแบคทีเรียชนิดเดียวที่สามารถติดเชื้อที่เยื่อบุกระจกตาที่ปกติได้ และเมื่อการอักเสบลามไปถึงกระจกตา อาจทำให้กระจกตาทะลุได้ ในผู้ใหญ่ โรคนี้เกิดจากการติดเชื้อทางเพศสัมพันธ์ ในญี่ปุ่น มีรายงานว่าเชื้อโกโนค็อกคัสที่ดื้อต่อฟลูออโรควิโนโลนมีสัดส่วนเกิน 80%2)
ไวรัสหลักสามกลุ่มที่ทำให้เกิดเยื่อบุตาอักเสบมีดังนี้
เยื่อบุตาอักเสบจากการติดเชื้อ Chlamydia trachomatis แบ่งออกเป็นสองประเภทหลัก ได้แก่ ทราโคมา และเยื่อบุตาอักเสบชนิดอินคลูชัน (inclusion conjunctivitis) ประเภทที่พบในญี่ปุ่นปัจจุบันคือเยื่อบุตาอักเสบชนิดอินคลูชัน ซึ่งเป็นการติดเชื้อที่เยื่อบุตาที่เกี่ยวข้องกับการติดเชื้อทางเพศสัมพันธ์ ควรสงสัยการติดเชื้อคลามีเดียเมื่อมีเยื่อบุตาอักเสบชนิดฟอลลิเคิล (follicular conjunctivitis) ที่ยืดเยื้อและไม่ตอบสนองต่อยาปฏิชีวนะ (ฟอลลิเคิลมีขนาดใหญ่) คลามีเดียสามารถเพิ่มจำนวนได้เฉพาะภายในเซลล์เท่านั้น จึงต้องใช้ระยะเวลารักษาที่ยาวนาน
เป็นปฏิกิริยาการแพ้ชนิดที่ 1 ต่อสารก่อภูมิแพ้ชั่วคราว (เช่น ละอองเกสรดอกไม้) หรือสารก่อภูมิแพ้ถาวร (เช่น ไรฝุ่นในบ้าน) ประวัติปัจจุบันหรือในอดีตของโรคภูมิแพ้ (กลาก, หอบหืด, ลมพิษ, เยื่อจมูกอักเสบ) เป็นปัจจัยเสี่ยง พบได้บ่อยในช่วงฤดูใบไม้ผลิถึงฤดูร้อน
โรคเยื่อบุตาอักเสบในทารกแรกเกิดส่วนใหญ่เกิดจากการติดเชื้อจากช่องคลอด (การติดเชื้อแนวตั้ง) มีลักษณะเฉพาะเกี่ยวกับจุลชีพก่อโรคและระยะเวลาก่อนเกิดอาการ หนองในแท้ก่อโรคภายใน 1–3 วันหลังคลอด หนองในเทียม 3–10 วัน และโมรักเซลลา 7–10 วันขึ้นไป เยื่อบุตาอักเสบจากหนองในแท้มีความเสี่ยงสูงต่อการทะลุกระจกตา
ในประเทศญี่ปุ่น มีการป้องกันดวงตาทารกแรกเกิดด้วยยาหยอดฟลูออโรควิโนโลน แต่มีรายงานการติดเชื้อแบบ breakthrough จากหนองในแท้ที่ดื้อยาฟลูออโรควิโนโลน2)
ภาวะเลือดคั่งของเยื่อบุตาอาจเกิดขึ้นเป็นอาการย่อยของโรคติดเชื้อทั่วร่างกาย พบในโรคหัด หัดเยอรมัน โรคคาวาซากิ ไข้เลือดออกเดงกี ซึ่งไม่จำเป็นต้องรักษาด้วยยาหยอดตา ในโรคคาวาซากิ ภาวะเยื่อบุตาอักเสบไม่มีหนองแบบสองข้าง (แบบหลีกเลี่ยงลิมบัส) เป็นหนึ่งในเกณฑ์การวินิจฉัย7)
เยื่อบุตาอักเสบเป็นอาการทางตาที่พบบ่อยที่สุดของ COVID-196) ตัวรับ ACE-2 ของ SARS-CoV-2 แสดงออกบนกระจกตาและเยื่อบุตา ทำให้ผิวตากลายเป็นเป้าหมายของการติดเชื้อได้3) มีรายงานกรณีที่เยื่อบุตาอักเสบปรากฏเป็นอาการเดียวของ COVID-193)
การใส่คอนแทคเลนส์เป็นสาเหตุของเยื่อบุตาอักเสบชนิดปุ่มขนาดยักษ์ (CL-GPC) เลนส์สัมผัสกับเยื่อบุตาเปลือกตาบนอย่างต่อเนื่อง ทำให้เกิดการระคายเคือง นำไปสู่การอักเสบและปุ่มขนาดยักษ์ นอกจากนี้ การปนเปื้อนของเลนส์หรือน้ำยาล้างเลนส์เป็นความเสี่ยงต่อเยื่อบุตาอักเสบติดเชื้อ ดังนั้นการดูแลเลนส์อย่างเหมาะสมจึงสำคัญ
การวินิจฉัยโรคเยื่อบุตาอักเสบอาศัยอาการทางคลินิกและการตรวจทางจุลชีววิทยา
การตรวจทางจุลชีววิทยาเพื่อตรวจหาจุลชีพก่อโรคเป็นหัวใจสำคัญของการวินิจฉัย8)
คลามัยเดียวินิจฉัยด้วยวิธีอิมมูโนฟลูออเรสเซนซ์หรือ PCR จากสิ่งขูดเยื่อบุตา หากได้รับการวินิจฉัยการติดเชื้อคลามัยเดียจากแผนกอื่นแล้ว ก็ไม่จำเป็นต้องตรวจซ้ำที่แผนกจักษุอีก สำหรับไวรัสเริม (HSV) วิธีอิมมูโนฟลูออเรสเซนซ์และ PCR มีประโยชน์ แต่อาจมีไวรัสถูกขับออกมาในน้ำตาโดยไม่มีอาการ ดังนั้นผลบวกอาจไม่ได้สะท้อนถึงการก่อโรคเสมอไป
อาการแสดงทางคลินิกต่อไปนี้เป็นประโยชน์ในการวินิจฉัยแยกโรคเยื่อบุตาอักเสบติดเชื้อ
| สาเหตุ | ลักษณะที่พบที่เยื่อบุตา | ระยะฟักตัว | ต่อมน้ำเหลืองหน้ารูหู |
|---|---|---|---|
| อะดีโนไวรัส (EKC) | ชนิดฟอลลิเคิลเฉียบพลัน (รุนแรง) | ประมาณ 7 วัน | มี |
| อะดีโนไวรัส (PCF) | ชนิดฟอลลิเคิลเฉียบพลัน (เล็กน้อย) | ประมาณ 7 วัน | มี |
| เอนเทอโรไวรัส (AHC) | เลือดออกเฉียบพลัน | ครึ่งวันถึง 1 วัน | มี |
| แบคทีเรีย | แบบคาทาร์รัล | ไม่แน่นอน | ไม่มี |
| คลามัยเดีย | ฟอลลิคูลาร์กึ่งเฉียบพลัน | ไม่แน่นอน | มี |
การรักษาเยื่อบุตาอักเสบจะเลือกตามสาเหตุ หลักการพื้นฐานคือการกำหนดวิธีการรักษาตามการวินิจฉัยที่ถูกต้อง
การรักษาเริ่มต้นเป็นการรักษาเชิงประจักษ์ และปรับเปลี่ยนยาตามผลการเพาะเชื้อ
ยาหยอดตาต้านแบคทีเรียมักออกฤทธิ์ภายในไม่กี่วัน และโรคจะหายภายในประมาณ 1 สัปดาห์ หากอาการยืดเยื้อ ให้พิจารณาเชื้อดื้อยา การติดเชื้อคลามัยเดีย เยื่อบุตาอักเสบจากภูมิแพ้ หรือท่อน้ำตาอักเสบ
เล็กน้อยถึงปานกลาง
ยาหยอดตาต้านฮิสตามีน: Olopatadine (Patanol®), epinastine (Alesion®), levocabastine (Livostin®) เป็นต้น
ยาคงสภาพเซลล์แมสต์: โซเดียมโครโมกลิเกต (Intal®) เป็นต้น การใช้ป้องกันก่อนฤดูเกสรดอกไม้มีประสิทธิภาพ
รุนแรง
ยาหยอดตาสเตียรอยด์: ใช้ในขนาดต่ำและระยะเวลาสั้น ระวังความเสี่ยงต่อความดันลูกตาสูง/โรคต้อหิน
ยาหยอดตาไซโคลสปอรีน: ใช้ในกรณีรุนแรงเช่นโรคเยื่อบุตาอักเสบจากภูมิแพ้ชนิดฤดูใบไม้ผลิ
การรักษาโรคต้นเหตุเป็นพื้นฐาน การอักเสบของเยื่อบุตาใช้ยาหยอดตาสเตียรอยด์ (dexamethasone 4–6 ครั้ง/วัน หรือ fluorometholone 3 ครั้ง/วัน) เยื่อเทียมจะถูกเอาออกอย่างระมัดระวังด้วยคีมหากทำให้เกิดความเสียหายต่อเยื่อบุกระจกตา ควรระวังเพื่อลดการบาดเจ็บและเลือดออกของเยื่อบุตา ในเยื่อบุตาอักเสบชนิด ligneous หากเกี่ยวข้องกับกรด tranexamic การหยุดยาจะทำให้อาการดีขึ้น5)
ไม่มียาต้านไวรัสที่ได้ผลกับ adenovirus บางครั้งอาจใช้ยาหยอดตาปฏิชีวนะเพื่อป้องกันการติดเชื้อซ้ำ แต่ไม่แนะนำให้ใช้เป็นประจำ ส่วนใหญ่หายได้เองใน 1–2 สัปดาห์ หากเกิด MSI (รอยแทรกซึมใต้เยื่อบุกระจกตาหลายตำแหน่ง) ยาหยอดตาสเตียรอยด์ได้ผล
เยื่อบุตาเป็นเยื่อเมือกบางๆ ที่มีหลอดเลือดมาก ประกอบด้วยเยื่อบุผิวแบบสความัสชนิดไม่สร้างเคราตินหลายชั้น ปกคลุมผิวด้านในของเปลือกตาและตาขาวส่วนหน้า เมือก (MUC-5AC) ที่หลั่งจากเซลล์ก๊อบเล็ตของเยื่อบุตาช่วยรักษาความคงตัวของชั้นน้ำตา ชั้นเนื้อเยื่อแท้มีต่อมน้ำตาขนาดเล็ก (ต่อมเคราเซอ ต่อมวูล์ฟริง) กระจายอยู่และหลั่งน้ำตา
ปฏิกิริยาภูมิแพ้ชนิดที่ 1 เป็นกลไกพื้นฐาน เมื่อสารก่อภูมิแพ้เชื่อมขวางกับตัวรับ IgE บนผิวเซลล์ แมสต์เซลล์ของเยื่อบุตาจะถูกกระตุ้น ปล่อยฮิสตามีน ลิวโคไตรอีน พรอสตาแกลนดิน และไซโตไคน์ สารเหล่านี้เพิ่มการซึมผ่านของหลอดเลือด ทำให้เกิดบวมน้ำ และการแทรกซึมของอีโอซิโนฟิลและนิวโทรฟิล
เยื่อเทียมเป็นแผ่นเยื่อที่ประกอบด้วยไฟบริน นิวโทรฟิล และสารคัดหลั่งจากการอักเสบ เกิดขึ้นบนผิวเยื่อบุตาจากการอักเสบรุนแรง เยื่อบุตาอักเสบแบบลิกเนียสเกิดจากการขาดพลาสมิโนเจนชนิดที่ 1 ซึ่งมีสาเหตุจากการกลายพันธุ์ของยีน PLG แบบด้อย 5) พลาสมิโนเจนเป็นสารตั้งต้นของพลาสมิน ซึ่งเป็นเอนไซม์หลักในการละลายไฟบริน การขาดพลาสมิโนเจนทำให้การกำจัดไฟบรินบนผิวเยื่อเมือกบกพร่อง ส่งผลให้เกิดเยื่อเทียมหนาคล้ายเนื้อไม้ (woody) 5)
SARS-CoV-2 ใช้ตัวรับ ACE-2 เพื่อเข้าสู่เซลล์เจ้าบ้าน ตัวรับ ACE-2 มีการแสดงออกบนกระจกตาและเยื่อบุตาด้วย 3) ทำให้ผิวตาสามารถเป็นเป้าหมายของการติดเชื้อได้ นอกจากนี้ยังมีรายงานว่าไวรัสสามารถถูกขับออกทางทางเดินหายใจผ่านทางท่อน้ำตา-จมูก 3) ความถี่สูงของเยื่อบุตาอักเสบในผู้ป่วย COVID-19 ระดับรุนแรงอาจสะท้อนถึงการแพร่กระจายของพายุไซโตไคน์ทั่วร่างกายมายังผิวตา 4)
การทดลองระยะที่ 3 INVIGORATE (แบบไขว้ อำพรางสี่ทาง) ในผู้ป่วยเยื่อบุตาอักเสบจากภูมิแพ้ตามฤดูกาลรายงานว่ายาหยอดตา reproxalap 0.25% ช่วยให้คะแนนอาการคัน (ผลต่างเฉลี่ย -0.50, p < 0.001) และคะแนนภาวะเลือดคั่งของเยื่อบุตา (ผลต่างเฉลี่ย -0.14, p < 0.001) ดีขึ้นอย่างมีนัยสำคัญเมื่อเทียบกับ vehicle1) Reproxalap เป็นยาที่มีกลไกการออกฤทธิ์แบบใหม่โดยจับกับ aldehydes ที่มีปฏิกิริยา (RASP) ทางเคมี และปรับเปลี่ยนทางอ้อมต่อการทำงานต้นน้ำของกระบวนการอักเสบ เช่น NF-κB และ inflammasome1) เนื่องจากรายงานอาการไม่พึงประสงค์ต่ออย.สหรัฐฯ (FDA) ถึง 45% สำหรับยาต้านฮิสตามีนที่มีอยู่ในปัจจุบันคือ “การรักษาล้มเหลว” จึงคาดหวังว่า reproxalap จะเป็นทางเลือกการรักษาใหม่1)
รายงานจากประเทศญี่ปุ่นพบเยื่อบุตาอักเสบจากหนองในในทารกแรกเกิดที่เกิดจาก Neisseria gonorrhoeae ดื้อยาฟลูออโรควิโนโลน (MIC ของ levofloxacin 12 μg/mL)2) ผู้ป่วยเกิดโรคแม้ได้รับการหยอดตา levofloxacin เพื่อป้องกัน และหายขาดด้วย cefotaxime ทางหลอดเลือดดำร่วมกับ azithromycin รับประทาน2) การวิเคราะห์จีโนมทั้งหมดยืนยันการกลายพันธุ์แบบ missense ในยีน gyrA และ parC2) แม้หลายประเทศในยุโรปจะหยุดการป้องกันตาทารกแรกเกิดเป็นประจำแต่ไม่พบรายงานการเพิ่มขึ้นของเยื่อบุตาอักเสบจากหนองใน2) จึงมีการเสนอให้เพิ่มการคัดกรองมารดาและปรับโครงสร้างกลยุทธ์การป้องกันใหม่
การวิเคราะห์อภิมานจาก 11 การศึกษา จำนวน 2,308 ราย พบว่าผู้ป่วย COVID-19 ที่มีอาการรุนแรงมีอุบัติการณ์ของเยื่อบุตาอักเสบสูงกว่าอย่างมีนัยสำคัญ (OR 2.4, 95%CI 1.4–4.0, p = 0.002)4) ความสัมพันธ์นี้พบทั้งในชาวเอเชีย (OR 2.5) และประชากรในภูมิภาคเมดิเตอร์เรเนียนยุโรป (OR 2.3)4) จำเป็นต้องมีการศึกษาไปข้างหน้าเพิ่มเติมเพื่อประเมินว่าเยื่อบุตาอักเสบสามารถเป็นตัวบ่งชี้ความรุนแรงของ COVID-19 ได้หรือไม่
มีรายงานว่าผู้ป่วยเยื่อบุตาอักเสบชนิดลิกเนียสที่เกิดช้าซึ่งมีภาวะโพรงสมองคั่งน้ำแต่กำเนิดร่วมด้วย อาการหายไปชั่วคราวหลังใช้ยาหยอดตา tacrolimus 0.01% ร่วมกับเซรั่มตนเอง 20% และพลาสมาแช่แข็งสด (FFP) หยอดตา และการตัดออกโดยการผ่าตัด5) การหยอดตา plasminogen และการฉีดเข้าหลอดเลือดดำสามารถใช้ได้ในบางพื้นที่ และถือเป็นทางเลือกการรักษาที่มีแนวโน้มดีในอนาคต5)