ชนิดแอคติโนมัยสีส (พบบ่อยที่สุด)
เชื้อสาเหตุ: Actinomyces israelii
เชื้อราเส้นใยแกรมบวกชนิดไม่ใช้ออกซิเจน ปรับตัวได้ดีที่สุดกับสภาพแวดล้อมไร้ออกซิเจนในท่อน้ำตา และสร้างเม็ดกำมะถัน นิ่วในท่อน้ำตาเกิดจากการสะสมของแคลเซียมบนโคโลนีของแอคติโนมัยสีท

ท่อน้ำตาอักเสบ (canaliculitis) คือการอักเสบติดเชื้อเรื้อรังที่เกิดขึ้นในท่อน้ำตา (บนและล่าง) ซึ่งเป็นส่วนประกอบของระบบท่อน้ำตา เชื้อสาเหตุส่วนใหญ่คือ Actinomyces israelii ซึ่งสร้างก้อนเชื้อ (concretion/dacryolith) ภายในท่อน้ำตา พบได้น้อยจากแบคทีเรีย เช่น Propionibacterium, สเตรปโตค็อกคัส หรือเชื้อรา (Aspergillus, Candida)
ระบบท่อน้ำตาเป็นโครงสร้างต่อเนื่องตามลำดับ: รูน้ำตา → ท่อน้ำตา (บนและล่าง) → ท่อน้ำตาร่วม → ถุงน้ำตา → ท่อน้ำตาจมูก และท่อน้ำตาอักเสบคือการติดเชื้อที่จำกัดเฉพาะในท่อน้ำตาภายในระบบนี้ พบได้บ่อยในท่อน้ำตาล่าง และพบมากในหญิงวัยกลางคนและสูงอายุ
ผู้ป่วยมักมาคลินิกจักษุด้วยอาการเยื่อบุตาอักเสบข้างเดียวที่รักษายาก และอาจต้องใช้เวลาในการวินิจฉัยและรักษาที่เหมาะสม การสังเกตการเปลี่ยนแปลงลักษณะเฉพาะของรูน้ำตา (ขยาย แดง มีสารคัดหลั่งออกมา) เป็นกุญแจสำคัญในการวินิจฉัยตั้งแต่แรกเริ่ม
ชนิดแอคติโนมัยสีส (พบบ่อยที่สุด)
เชื้อสาเหตุ: Actinomyces israelii
เชื้อราเส้นใยแกรมบวกชนิดไม่ใช้ออกซิเจน ปรับตัวได้ดีที่สุดกับสภาพแวดล้อมไร้ออกซิเจนในท่อน้ำตา และสร้างเม็ดกำมะถัน นิ่วในท่อน้ำตาเกิดจากการสะสมของแคลเซียมบนโคโลนีของแอคติโนมัยสีท
แบคทีเรีย
เชื้อก่อโรค: Propionibacterium, Nocardia, สเตรปโตค็อกคัส, สแตฟิโลค็อกคัส ออเรียส, ซูโดโมแนส แอรูจิโนซา
Nocardia จัดเป็นแอคติโนมัยสีทชนิดใช้ออกซิเจน Fusobacterium เป็นแบคทีเรียชนิดไม่ใช้ออกซิเจน และสามารถก่อให้เกิดนิ่วในท่อน้ำตาได้เช่นกัน
เชื้อรา
เชื้อก่อโรค: Aspergillus, Candida
พบได้น้อยแต่มักดื้อต่อการรักษา อาจจำเป็นต้องเพิ่มยาต้านเชื้อรา (เช่น ยาหยอดพิมาริซิน)
อาการหลักคือ ตาแดงข้างเดียว มีขี้ตา และน้ำตาไหล มักสงสัยเมื่อได้รับการวินิจฉัยว่าเป็นเยื่อบุตาอักเสบเรื้อรังและไม่ดีขึ้นด้วยยาหยอดยาปฏิชีวนะ ลักษณะเฉพาะคือ รอยบุ๋มน้ำตาแดงและขยายออก (ลักษณะเหมือนถูกเจาะ) และเมื่อกดที่รอยบุ๋มน้ำตา จะมีหนองหรือสารคัดหลั่งคล้ายเม็ดกำมะถันถูกขับออกมา การกดให้สารคัดหลั่งออกมานี้เป็นกุญแจสำคัญในการวินิจฉัย
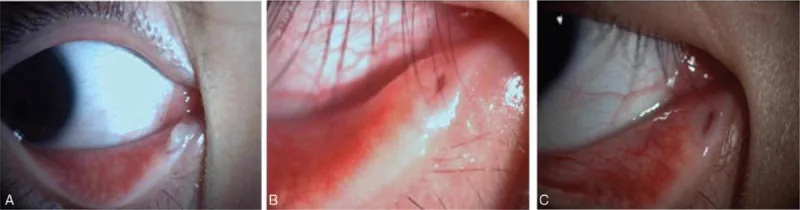
อาการหลักคือ ตาแดง มีขี้ตา และน้ำตาไหล ซึ่งคล้ายกับเยื่อบุตาอักเสบเรื้อรังข้างเดียว ในกรณีส่วนใหญ่ รอยโรคจะเกิดที่ท่อน้ำตาล่าง ในระยะแรกจะได้รับยาหยอดยาปฏิชีวนะเหมือนเยื่อบุตาอักเสบเรื้อรัง แต่ไม่ดีขึ้นและมักมีอาการดื้อต่อการรักษา
| ลักษณะที่พบ | รายละเอียด | ความสำคัญทางคลินิก |
|---|---|---|
| การขยายของจุดน้ำตา (ลักษณะเหมือนถูกเจาะ) | จุดน้ำตาขยายใหญ่และมีรอยแดง | ลักษณะที่พบได้ชัดเจนที่สุด ทำให้สงสัยท่อน้ำตาอักเสบ |
| อาการบวมรอบจุดน้ำตา | อาการบวมเป็นแนวตามแนวท่อน้ำตา | บ่งชี้ว่ามีการอักเสบหรือก้อนเชื้อราภายในท่อน้ำตา |
| มีสารคัดหลั่งเมื่อกด | เมื่อกดจุดน้ำตา จะมีสารคัดหลั่งเป็นหนองหรือคล้ายเม็ดกำมะถันออกมา | ลักษณะเฉพาะของโรค (pathognomonic) |
| การอักเสบของเยื่อบุตาส่วนเปลือกตา | มีเลือดคั่ง หนาตัว และปุ่ม增生 | ภาพเยื่อบุตาอักเสบที่ดื้อต่อการรักษา |
การขับถ่ายสารคล้ายเม็ดกำมะถันเมื่อกดที่จุดน้ำตาเป็นลักษณะเฉพาะที่มีความจำเพาะสูงต่อท่อน้ำตาอักเสบ และหากยืนยันพบลักษณะนี้ การวินิจฉัยทางคลินิกก็แทบจะแน่นอน
ก้อนแบคทีเรียที่สังเกตได้ด้วยตาเปล่าเป็นสารเม็ดสีเหลืองถึงขาว เป็นโคโลนีของแอคติโนมัยซีตที่มีการสะสมของเกลือแคลเซียม ชื่อ “กำมะถัน” ตั้งตามสีและรูปร่างภายนอก ไม่ใช่กำมะถันจริงๆ ภายใต้กล้องจุลทรรศน์จะเห็นโครงสร้างหนาแน่นของเส้นใยแอคติโนมัยซีต
สารคล้ายนิ่งที่เกิดจากเม็ดกำมะถันค้างอยู่และเติบโตภายในท่อน้ำตา การมีนิ่งจากเชื้ออยู่ในท่อน้ำตาทำให้เกิดการอักเสบเรื้อรังต่อเนื่อง และเป็นสาเหตุที่ไม่หายขาดด้วยยาปฏิชีวนะเพียงอย่างเดียว
พบบ่อยในหญิงวัยกลางคนและสูงอายุ โดยมักมาพบแพทย์ที่แผนกผู้ป่วยนอกด้วยอาการเยื่อบุตาอักเสบเรื้อรังข้างเดียวที่รักษายาก เป็นที่ทราบกันว่ามักเกิดที่ท่อน้ำตาส่วนล่าง แม้ข้อมูลประชากรที่ชัดเจนจะมีจำกัด แต่การแยกความแตกต่างระหว่างเยื่อบุตาอักเสบเรื้อรังและท่อน้ำตาอักเสบเป็นสิ่งสำคัญในผู้ป่วยที่มีอาการหลักคือน้ำตาไหลและขี้ตา
ในกรณีที่มีการอุดตันของท่อน้ำตา มักพบนิ่ง (dacryolith) ร่วมภายในท่อน้ำตาในอัตราสูง ตามแนวทางการปฏิบัติงานส่องกล้องท่อน้ำตา ระบุว่านิ่งในถุงน้ำตาพบร่วมใน 7.5% ของกรณีท่อน้ำตาจมูกอุดตัน 1) ซึ่งบ่งชี้ว่าอาจมีปัจจัยโน้มนำให้เกิดนิ่งได้ทั่วทั้งระบบท่อน้ำตา
มีกรณีที่ปลั๊กจุดน้ำตาที่ใช้รักษาตาแห้งเลื่อนหลุดเข้าไปในท่อน้ำตา ทำให้เกิดปฏิกิริยาสิ่งแปลกปลอมและการอักเสบซึ่งนำไปสู่ท่อน้ำตาอักเสบ 1) หากผู้ป่วยที่มีประวัติใส่ปลั๊กจุดน้ำตามีอาการเยื่อบุตาอักเสบเรื้อรังที่รักษายาก ควรคำนึงถึงท่อน้ำตาอักเสบจากการเลื่อนหลุดของปลั๊ก
หากเยื่อบุตาอักเสบเรื้อรังข้างเดียวยังคงอยู่ ควรสงสัยท่อน้ำตาอักเสบอย่างจริงจัง ขั้นตอนการวินิจฉัยในผู้ป่วยนอกแสดงไว้ด้านล่าง
ขั้นตอนที่ 1: การตรวจดูจุดน้ำตาด้วยตา ตรวจสอบว่ามีรอยแดงหรือขยาย (ลักษณะเหมือนถูกเจาะ) ที่จุดน้ำตาหรือไม่
ขั้นตอนที่ 2: การทดสอบกดจุดน้ำตา กดจุดน้ำตาตามแนวท่อน้ำตาและตรวจดูการขับของสารคัดหลั่ง หากมีสารคัดหลั่งเป็นหนองหรือคล้ายเม็ดกำมะถัน การวินิจฉัยทางคลินิกของท่อน้ำตาอักเสบก็ได้รับการยืนยัน
ขั้นตอนที่ 3: การล้างท่อน้ำตา ทำการล้างท่อน้ำตา ในท่อน้ำตาอักเสบ มักไม่พบการอุดตันของท่อน้ำตา ในถุงน้ำตาอักเสบ มักมีการอุดตันของท่อน้ำตา ดังนั้นการตรวจสอบความ通畅จึงมีประโยชน์ในการวินิจฉัยแยกโรค
ขั้นตอนที่ 4: การตรวจทางจุลชีววิทยา เก็บสารคัดหลั่งที่เป็นหนองจากท่อน้ำตาและทำการย้อมแกรม ตรวจสเมียร์ด้วยกล้องจุลทรรศน์ และเพาะเชื้อแบบไม่ใช้ออกซิเจนเพื่อระบุเชื้อก่อโรค
| การตรวจ | วิธีการ/การประเมิน | ความสำคัญ |
|---|---|---|
| การย้อมแกรม | แกรมบวก เส้นใยแตกแขนง (ลักษณะของแอคติโนไมซีส) | สามารถประมาณการติดเชื้อแอคติโนไมซีสได้อย่างรวดเร็ว |
| การเพาะเชื้อแบบไม่ใช้ออกซิเจน | การเพาะเชื้อภายใต้สภาวะไร้ออกซิเจน | แอคติโนไมซีสเป็นเชื้อที่ไม่ต้องการออกซิเจน จึงต้องเพาะแบบไม่ใช้ออกซิเจน |
| การเพาะเชื้อแบบใช้ออกซิเจน | การเพาะเชื้อปกติ | การตรวจหา Nocardia, Candida, Aspergillus เป็นต้น |
ผลการย้อมสีตรงจากเชื้อ Actinomyces มีลักษณะเฉพาะ โดยการพบเส้นใยแตกแขนงติดสีแกรมบวกทำให้สามารถวินิจฉัยเบื้องต้นของท่อน้ำตาอักเสบจากเชื้อ Actinomyces ได้
การส่องกล้องท่อน้ำตา (dacryoendoscopy) ช่วยให้เห็นก้อนหินน้ำตาและรอยโรคอักเสบภายในท่อน้ำตาได้โดยตรง มีประโยชน์ในการระบุตำแหน่งและขนาดที่แน่นอนของก้อนหิน และยืนยันการนำออกได้หมด 1) การนำก้อนหินออกภายใต้การนำของการส่องกล้องท่อน้ำตาช่วยให้ผ่าตัดภายใต้การมองเห็นโดยตรง ซึ่งช่วยป้องกันการกลับเป็นซ้ำหลังผ่าตัด 2)
| โรคที่ต้องแยก | ลักษณะเด่น | การล้างท่อน้ำตา | จุดที่ใช้แยก |
|---|---|---|---|
| ท่อน้ำตาอักเสบ | รูน้ำตาขยาย, มีเม็ดกำมะถันออกมา, บวมเป็นเส้น | ผ่านได้ | เยื่อบุตาอักเสบข้างเดียวที่ดื้อรักษา + ลักษณะที่รูน้ำตา |
| ถุงน้ำตาอักเสบ | บวมบริเวณถุงน้ำตา, มีหนองไหลย้อนกลับมากเมื่อกดถุงน้ำตา | อุดตัน | ท่อน้ำตาอุดตันและบวมบริเวณถุงน้ำตาเป็นหลัก |
| เยื่อบุตาอักเสบเรื้อรัง | เยื่อบุตาหนังตาคั่งเลือดและหนาตัว | ปกติ | มักเป็นสองตา ไม่พบลักษณะที่จุดน้ำตา |
| ก้อนไขมันที่เปลือกตา | ก้อนใต้ผิวหนังเปลือกตาไม่เจ็บ | ปกติ | ก้อนที่กลางเปลือกตา ไม่พบลักษณะที่จุดน้ำตา |
ท่อน้ำตาอักเสบมีลักษณะบวมรอบจุดน้ำตาและจุดน้ำตาขยาย และการล้างท่อน้ำตามักไม่พบการอุดตัน ในทางตรงกันข้าม ถุงน้ำตาอักเสบมีลักษณะบวมบริเวณถุงน้ำตา (ใต้หัวตาด้านใน) และเมื่อกดถุงน้ำตาจะมีหนองไหลย้อนออกจากจุดน้ำตาจำนวนมาก และการล้างท่อน้ำตาจะพบการอุดตัน การมีหรือไม่มีลักษณะเฉพาะที่จุดน้ำตา (ขยาย, มีสารคัดหลั่งเมื่อกด) เป็นจุดแยกที่สำคัญที่สุด
การกำจัดก้อนแบคทีเรีย (นิ่วแบคทีเรีย) ภายในท่อน้ำตาออกให้หมดโดยวิธีทางกายภาพเป็นพื้นฐานของการรักษา นิ่วแบคทีเรียมีโครงสร้างก้อนแน่นที่ยาปฏิชีวนะซึมผ่านได้ยาก ดังนั้นการใช้ยาหยอดตาปฏิชีวนะเพียงอย่างเดียวไม่สามารถกำจัดก้อนและไม่ทำให้หายขาด การผ่าตัดเปิดและขูดเป็นสิ่งจำเป็น
ขั้นตอนที่ 1: การผ่าตัดเปิดท่อน้ำตาและกำจัดก้อนแบคทีเรีย
ทำการผ่าตัดเปิดท่อน้ำตาภายใต้ยาชาเฉพาะที่
ใช้ curette ขูดเอาสิ่งที่อยู่ภายใน canaliculus ออกให้หมด และกำจัดก้อนเชื้อราและนิ่วในท่อน้ำตาออกให้หมด การกำจัดให้หมดเป็นสิ่งสำคัญที่สุดเนื่องจากการเหลืออยู่ของก้อนเชื้อราเป็นสาเหตุหลักของการกลับเป็นซ้ำ
เมื่อใช้กล้องส่องท่อน้ำตา สามารถนำนิ่วในท่อน้ำตาออกและยืนยันการกำจัดออกหมดภายใต้การมองเห็นโดยตรง1)
ขั้นตอนที่ 2: ยาหยอดตาปฏิชีวนะหลังผ่าตัดและการล้าง canaliculus
ให้ยาหยอดตากลุ่ม quinolone รุ่นใหม่ต่อเนื่องหลังผ่าตัด
ให้ยาหยอดตา levofloxacin 0.5% (Cravit®) วันละ 4-6 ครั้ง การล้าง canaliculus ด้วยยาหยอดตากลุ่ม quinolone รุ่นใหม่ก็มีประโยชน์ในการดูแลหลังผ่าตัด
ในกรณี canaliculitis จากเชื้อรา ให้พิจารณาเพิ่มยาต้านเชื้อรา (เช่น ยาหยอดตา pimaricin)
ขั้นตอนที่ 3: ยาปฏิชีวนะทั้งร่างกายและการติดตามผล
ในกรณี actinomycosis ให้ penicillin ทั้งร่างกายเป็นเวลาหลายสัปดาห์
ให้ amoxicillin 250-500 มก. (Sawacillin® เป็นต้น) วันละ 3 ครั้งเป็นเวลาหลายสัปดาห์ หลังผ่าตัด ให้ล้างท่อน้ำตาซ้ำๆ เพื่อป้องกันการกลับเป็นซ้ำ ปรับยาปฏิชีวนะตามความเหมาะสมโดยพิจารณาจากผลเพาะเชื้อ
การผ่า canaliculus (canaliculotomy)
การกำจัดก้อนเชื้อราออกให้หมดเป็นสิ่งสำคัญที่สุด การเหลือของก้อนเชื้อราเนื่องจากการตัดออกไม่สมบูรณ์เป็นสาเหตุหลักของการกลับเป็นซ้ำ
การนำนิ่วเชื้อราออกภายใต้การส่องกล้องท่อน้ำตา
การใช้กล้องส่องท่อน้ำตาช่วยให้สามารถนำนิ่วเชื้อราออกได้ขณะสังเกตตำแหน่งที่แน่นอนโดยตรง สามารถยืนยันการนำออกได้หมด และถือว่ามีประโยชน์ในการป้องกันการกลับเป็นซ้ำ2)
การจัดการกับปลั๊กจุดน้ำตาที่เคลื่อนย้าย
หากสาเหตุเกิดจากการเคลื่อนย้ายของปลั๊กจุดน้ำตา ให้พยายามนำออกโดยการกรีดจุดน้ำตาหรือขับออกไปยังโพรงจมูกภายใต้การส่องกล้องท่อน้ำตา1)
| ยา | ขนาดและวิธีใช้ | ข้อบ่งใช้ |
|---|---|---|
| ยาหยอดตาเลโวฟลอกซาซิน 0.5% (คราวิท®) | 4-6 ครั้งต่อวัน | ต่อเนื่องหลังผ่าตัด, ล้างท่อน้ำตา |
| แคปซูลอะม็อกซีซิลลิน 250 มก. (ซาวาซิลลิน® ฯลฯ) | 3 ครั้งต่อวันเป็นเวลาหลายสัปดาห์ | การติดเชื้อแอคติโนมัยซิส (ให้ทั่วร่างกาย) |
| พิมาริซิน ยาหยอดตา (นาตามัยซิน ยาหยอดตา) | 4-6 ครั้งต่อวัน | เชื้อรา (เมื่อจำเป็น) |
การกลับเป็นซ้ำเนื่องจากการนำก้อนเชื้อราออกไม่หมด ให้รักษาด้วยการผ่าตัดซ้ำ (กรีดและขูด) หากการอุดตันของท่อน้ำตาเป็นมากขึ้น อาจต้องใส่ท่อน้ำตาหรือทำ DCR (การผ่าตัดเชื่อมต่อถุงน้ำตากับโพรงจมูก)
โดยปกติแล้วไม่หายด้วยยาหยอดตาเพียงอย่างเดียว ก้อนเชื้อรา (นิ่วเชื้อรา) ที่ก่อตัวภายในท่อน้ำตามีโครงสร้างหนาแน่น ทำให้ยาปฏิชีวนะเข้าถึงแบคทีเรียภายในก้อนได้ยาก การกรีดท่อน้ำตาภายใต้ยาชาเฉพาะที่และการนำก้อนเชื้อราออกทางกายภาพอย่างสมบูรณ์ด้วยช้อนขูดคมเป็นพื้นฐานของการรักษา หลังผ่าตัด การใช้ยาหยอดตาปฏิชีวนะ (ฟลูออโรควิโนโลน) ร่วมกับการให้ยาทางระบบ (เพนิซิลลินสำหรับเชื้อแอคติโนมัยซีส) ช่วยเพิ่มอัตราการหาย
หากนำก้อนเชื้อราออกได้หมด การพยากรณ์โรคดีและกลับเป็นซ้ำน้อย ในทางกลับกัน หากนำออกไม่หมดและนิ่วเชื้อรายังคงอยู่ในท่อน้ำตา มีแนวโน้มกลับเป็นซ้ำสูง การใช้กล้องส่องท่อน้ำตาสามารถยืนยันการนำนิ่วเชื้อราออกได้หมดและมีประโยชน์ในการป้องกันการกลับเป็นซ้ำ หากกลับเป็นซ้ำ ให้ทำการกรีดและขูดซ้ำ
ท่อน้ำตาเริ่มต้นที่จุดน้ำตาและวิ่งในแนวนอนตามขอบเปลือกตา ท่อน้ำตาบนและล่างแต่ละข้างยาวประมาณ 8-10 มม. และรวมกันเป็นท่อน้ำตาร่วมก่อนเปิดเข้าสู่ถุงน้ำตา รูภายในของท่อน้ำตาแบน โดยปกติมีเส้นผ่านศูนย์กลางประมาณ 0.5-1 มม.
รูภายในท่อน้ำตามีการติดต่อกับอากาศภายนอกจำกัด ทำให้เกิดสภาพแวดล้อมไร้ออกซิเจนได้ง่าย Actinomyces israelii เป็นแบคทีเรียที่ต้องการออกซิเจนต่ำแบบบังคับหรือแบบไม่เคร่งครัด และปรับตัวและเจริญเติบโตได้ดีในสภาพแวดล้อมนี้ การที่เชื้อแอคติโนมัยซีสสามารถตั้งรกรากในท่อน้ำตาได้ดีกว่าบริเวณเปิด (ผิวหนัง เยื่อบุตา) เกิดจากลักษณะทางกายวิภาคนี้
โครงสร้างของนิ่วในท่อน้ำตามีลักษณะคล้ายก้อนแข็งของโคโลนีหนาแน่นที่มีแคลเซียมสะสม ทำให้โมเลกุลของยาปฏิชีวนะเข้าถึงแบคทีเรียภายในก้อนได้ยาก นอกจากนี้ โครงสร้างคล้ายไบโอฟิล์มบนพื้นผิวก้อนยังขัดขวางการซึมผ่านของยา ดังนั้น การใช้ยาหยอดตาปฏิชีวนะเพียงอย่างเดียวอาจกำจัดแบคทีเรียผิวบางส่วนได้ แต่ไม่สามารถกำจัดก้อนทั้งหมดได้ ทำให้เกิดการเติบโตซ้ำและการกลับเป็นซ้ำหลังจากหยุดยา การผ่าตัดนำก้อนออกเป็นวิธีการรักษาที่หายขาดเพียงวิธีเดียว
การส่องกล้องทางเดินน้ำตาเป็นเทคนิคที่ใส่ใยแก้วนำแสงขนาดเล็กเข้าไปในทางเดินน้ำตาเพื่อสังเกตภายในทางเดินน้ำตาโดยตรง1) ในกรณีท่อน้ำตาส่วนแคนาลิคูลัสอักเสบ สามารถยืนยันการมีอยู่ ตำแหน่ง และขนาดของนิ่วได้โดยตรง ทำให้สามารถตรวจสอบการนำออกได้หมด2) เมื่อเทียบกับการผ่าและขูดแบบไม่เห็นโดยตรงแบบดั้งเดิม คาดว่าจะสามารถนำนิ่วออกได้แน่นอนยิ่งขึ้น ในแนวทางการปฏิบัติการส่องกล้องทางเดินน้ำตา ระบุว่าการนำนิ่วออกหมดสัมพันธ์โดยตรงกับการหายของท่อน้ำตาส่วนแคนาลิคูลัสอักเสบที่มีนิ่ว1) และการแพร่หลายของเทคโนโลยีส่องกล้องมีส่วนช่วยให้ผลการรักษาดีขึ้น
มีรายงานกรณีที่ปลั๊กจุดน้ำตาซึ่งใช้กันอย่างแพร่หลายในการรักษาตาแห้งเคลื่อนย้ายและทำให้เกิดท่อน้ำตาส่วนแคนาลิคูลัสอักเสบ1) หลังจากปลั๊กหลุดเข้าไปในท่อน้ำตาส่วนแคนาลิคูลัส มันจะกลายเป็นแกนกลางของการอักเสบและการติดเชื้อในฐานะสิ่งแปลกปลอม ในกรณีเยื่อบุตาอักเสบที่ดื้อต่อการรักษาในผู้ป่วยที่มีปลั๊กจุดน้ำตา ควรพิจารณาภาวะนี้ การจัดการรวมถึงการนำออกผ่านการผ่าจุดน้ำตาหรือการขับออกทางจมูกภายใต้การส่องกล้องทางเดินน้ำตา
日本涙道・涙液学会涙道内視鏡診療の手引き作成委員会. 涙道内視鏡診療の手引き. 日本眼科学会雑誌. 2023;127(10):896-917.
Ali MJ, Alam MS, Naik MN. Dacryoendoscopic features in a case of canaliculitis with concretions. Ophthalmic Plast Reconstr Surg. 2017;33:228-229.