การใส่ท่อระบายน้ำตาเป็นขั้นตอนการผ่าตัดที่ใส่ท่อซิลิโคนเพื่อเปิดและรักษาความ通畅ของท่อระบายน้ำตาในกรณีที่มีการอุดตันหรือตีบของจุดน้ำตา ท่อน้ำตาเล็ก หรือท่อน้ำตาจมูก
เทคนิคแตกต่างกันไปตามตำแหน่งที่อุดตัน (จุดน้ำตา ท่อน้ำตาเล็ก ท่อน้ำตาร่วม ท่อน้ำตาจมูก)
การเจาะ DEP/SEP ภายใต้การส่องกล้องท่อระบายน้ำตาและการใส่ท่อผ่าน SGI และ G-SGI แพร่หลายเป็นเทคนิคมาตรฐาน 1)
อัตราการคง通畅 878 วันหลังใส่ท่อสำหรับการอุดตันท่อน้ำตาเล็ก grade 1 คือ 94% ซึ่งดี 1)
อัตราความสำเร็จของการใส่ท่อสำหรับการอุดตันท่อน้ำตาจมูกหลังถอดท่อ 1 ปีคือ 70-87% โดยมีความเสี่ยงในการกลับเป็นซ้ำสูงกว่า DCR 1)
ภาวะแทรกซ้อนหลัก ได้แก่ cheese wiring การใส่ใต้เยื่อเมือก การเกิดเนื้อเยื่อแกรนูล และถุงน้ำตาอักเสบ 1)
ในกรณีท่อระบายน้ำตาอุดตันจากยา (เช่น TS-1) แนะนำให้ใส่ท่อเร็ว
การใส่ท่อระบายน้ำตา (การใส่ท่อระบายน้ำตา) เป็นขั้นตอนการผ่าตัดที่ใส่ท่อซิลิโคนเพื่อเปิดและรักษาความ通畅ของท่อระบายน้ำตาในกรณีที่มีการอุดตันหรือตีบของจุดน้ำตา ท่อน้ำตาเล็ก ท่อน้ำตาร่วม หรือท่อน้ำตาจมูก เทคนิคแตกต่างกันอย่างมากตามตำแหน่งที่อุดตัน และมีวิธีการผ่าตัดที่เหมาะสมสำหรับแต่ละตำแหน่ง
ในเวชปฏิบัติจักษุวิทยาประจำวัน ผู้ป่วยจำนวนมากที่บ่นว่าน้ำตาไหลมักมีท่อระบายน้ำตาตีบหรืออุดตัน หากการตรวจด้วย slit lamp พบว่า meniscus น้ำตาสูง และการ clearance ของ fluorescein ช้า มีความเป็นไปได้สูงที่จะมีการอุดตันของท่อระบายน้ำตา และการวินิจฉัยได้รับการยืนยันด้วยการทดสอบล้างท่อระบายน้ำตา
วัตถุประสงค์หลักของการใส่ท่อน้ำตา คือการใส่ท่อซิลิโคนในท่อน้ำตาที่อุดตันเป็นระยะเวลาหนึ่งเพื่อเปิดช่องและส่งเสริมการสร้างเยื่อเมือกใหม่ตามธรรมชาติ ไม่ใช่ขั้นตอนการรักษาที่ถาวร และผลลัพธ์แตกต่างกันไปตามตำแหน่งและความรุนแรงของการอุดตัน
สำหรับการอุดตันของท่อน้ำตาจมูก DCR (การผ่าตัดเชื่อมต่อถุงน้ำตากับจมูก) เป็นการรักษาที่ถาวรด้วยอัตราความสำเร็จ 90-99% 3) แต่การใส่ท่อเป็นทางเลือกที่รุกรานน้อยกว่าซึ่งบางครั้งใช้เป็นขั้นตอนแรก (การรักษาสะพาน) ก่อนการผ่าตัดถาวร ต้องอธิบายให้ผู้ป่วยทราบก่อนผ่าตัดว่าผลลัพธ์ของการใส่ท่อสำหรับการอุดตันของท่อน้ำตาจมูกไม่ดี
ด้วยการพัฒนากล้องส่องท่อน้ำตา (เส้นผ่านศูนย์กลางภายนอก 0.7-0.9 มม. ใยแก้วนำแสง 6,000-10,000 พิกเซล) ทำให้สามารถเจาะและใส่ท่อภายใต้การสังเกตโดยตรงของตำแหน่งที่อุดตัน 1) วิธีการเจาะเช่น DEP (การตรวจด้วยกล้องส่องโดยตรง) และ SEP (การตรวจด้วยกล้องส่องนำโดยปลอก) และวิธีการใส่ท่อเช่น SGI (การใส่ท่อนำโดยปลอก) และ G-SGI แพร่หลายขึ้น ลดความเสี่ยงของการใส่ท่อใต้เยื่อเมือก 1)
Q
การใส่ท่อน้ำตาทำในกรณีใดบ้าง?
A
ทำในกรณีที่มีการอุดตันหรือตีบของจุดน้ำตา ท่อน้ำตาส่วนต้น หรือท่อน้ำตาจมูก ซึ่งทำให้น้ำตาไหลและมีขี้ตาเรื้อรัง ใส่ท่อซิลิโคนในตำแหน่งที่อุดตันเพื่อเปิดและรักษาท่อน้ำตา สำหรับการอุดตันของท่อน้ำตาจมูก DCR (การผ่าตัดเชื่อมต่อถุงน้ำตากับจมูก) เป็นการรักษาที่ถาวรด้วยอัตราความสำเร็จ 90-99% แต่การใส่ท่อเป็นทางเลือกที่รุกรานน้อยกว่า เลือกเทคนิคตามตำแหน่งที่อุดตัน สภาพและความต้องการของผู้ป่วย
การอุดตันท่อน้ำตาแบ่งออกเป็น 4 ประเภทตามตำแหน่งที่อุดตัน
ตำแหน่งที่อุดตัน สาเหตุหลัก ระยะเวลาใส่ท่อ อัตราความสำเร็จ การอุดตันจุดน้ำตา SJS , แผลเป็นหลังการกัดกร่อนจากสารเคมี, การอักเสบเรื้อรัง1-2 เดือน 81.8-100% 1) การอุดตันของท่อน้ำตาส่วนแคนนาลิคูลัส (เกรด 1) แผลเป็นจากการอักเสบ / หลัง EKC 2–10 เดือน 94% (หลังจาก 878 วัน) 1) การอุดตันของท่อน้ำตาส่วนแคนนาลิคูลัส (เกรด 2-3) เกี่ยวข้องกับยาเคมีบำบัด / แผลเป็นกว้าง ประเมินเป็นรายกรณี รักษายาก การอุดตันของท่อน้ำตาส่วนจมูก อายุ / การติดเชื้อ / ไม่ทราบสาเหตุ 2–12 เดือน 70–87% (หลังจาก 1 ปี) 1)
การอุดตันของจุดน้ำตา ส่วนใหญ่เกิดจากแผลเป็นจากการอักเสบเรื้อรัง เช่น แผลไหม้ การกัดกร่อนจากสารเคมี กลุ่มอาการสตีเวนส์-จอห์นสัน (SJS ) และเพมฟิกอยด์ที่ตา ยาหยอดตารักษาโรคต้อหิน (ไทโมลอล ดอร์โซลาไมด์ ฯลฯ) และ TS-1 (ทีกาฟูร์ จิเมอราซิล โอเทอราซิลโพแทสเซียม) ก็เป็นสาเหตุสำคัญจากยาเช่นกัน
การอุดตันของท่อน้ำตาส่วนแคนนาลิคูลัสและท่อน้ำตาส่วนรวม เกิดจากแผลเป็นจากการอักเสบและการยึดติดหลังผ่าตัด ความรุนแรงประเมินโดยการจำแนกของยาเบะ-ซูซูกิ (เกรด 1–3) และความยากในการรักษาแตกต่างกันอย่างมาก
การอุดตันของท่อน้ำตาส่วนจมูก คือการอุดตันจากถุงน้ำตาไปยังช่องเปิดของช่องจมูกส่วนล่าง โดยการอุดตันที่ทางเข้าของท่อน้ำตาส่วนจมูกพบบ่อยที่สุด เป็นที่รู้จักว่าเป็นโรคท่อน้ำตาที่ได้มาซึ่งพบบ่อยในผู้สูงอายุและผู้หญิง
ในการประเมินความรุนแรงของการอุดตันของท่อน้ำตา ใช้การจำแนกประเภท Yabe-Suzuki 1) ระดับความยากในการรักษาแตกต่างกันอย่างมากตามระดับและตำแหน่งของการอุดตัน ดังนั้นการจำแนกประเภทก่อนผ่าตัดที่แม่นยำจึงมีความสำคัญ
ระดับ คำจำกัดความ ความยากในการรักษา ระดับ 1 สามารถใส่ bougie ได้ ≥11 มม. มีการเชื่อมต่อระหว่าง punctum บนและล่าง (การอุดตันของ common canaliculus) มาตรฐาน ระดับ 2 ไม่มีการเชื่อมต่อระหว่าง punctum บนและล่าง สามารถใส่ bougie ได้ ≥7-8 มม. สูง ระดับ 3 การอุดตันใกล้กว่าเมื่อเทียบกับระดับ 2 สูงมาก
โดยไม่คำนึงถึงตำแหน่งที่อุดตัน อาการหลักต่อไปนี้พบได้ร่วมกัน
น้ำตาไหล (epiphora) : สังเกตได้จากความสูงของขอบน้ำตาที่เพิ่มขึ้นจากการตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด ขี้ตา : สิ่งคั่งค้างในถุงน้ำตาไหลย้อนกลับผ่านรูน้ำตาบวมและกดเจ็บบริเวณถุงน้ำตา : เกิดขึ้นที่หัวตาด้านในเมื่อมีภาวะถุงน้ำตาอักเสบ ร่วมการล้างไม่ผ่านหรือไหลย้อนกลับ : ผลจากการตรวจล้างท่อน้ำตา
การอุดตันของท่อน้ำตาที่เกิดขึ้นระหว่างการรักษามะเร็งด้วย TS-1 (ยาเตกาฟูร์-กิเมราซิล-โอเทราซิลโพแทสเซียม) หรือ 5-FU (ฟลูออโรยูราซิล) มักรุนแรง การบาดเจ็บที่รูน้ำตาและท่อน้ำตาส่วนต้นคิดเป็นประมาณ 60% ของกรณี 1) และแนะนำให้ใส่ท่อช่วยระบายน้ำตาตั้งแต่เนิ่นๆ หากถอดท่อออกระหว่างการใช้ยาเคมีบำบัด มักเกิดการอุดตันซ้ำได้ง่าย ดังนั้นควรคงท่อไว้ระหว่างการรักษาต่อเนื่อง 1) การอุดตันของท่อน้ำตาที่เกี่ยวข้องกับยาเคมีบำบัดมักเป็นทั้งสองข้างและเกิดพร้อมกันที่ท่อน้ำตาส่วนบนและส่วนล่าง ทำให้รักษายากเป็นพิเศษ 2)
การอุดตันของท่อน้ำตาจมูกที่เกิดขึ้นภายหลังเป็นสาเหตุหลักอย่างหนึ่งของภาวะน้ำตาไหลในผู้ใหญ่ และพบบ่อยในเพศหญิงและผู้สูงอายุ การเสื่อมสภาพและการอักเสบของท่อน้ำตาตามอายุเป็นปัจจัยพื้นหลังหลัก
การอุดตันของท่อน้ำตาจมูกแต่กำเนิดพบบ่อยในทารกแรกเกิดและทารก แต่กว่า 90% หายได้เองภายในอายุ 1 ปี ดังนั้นการสังเกตอาการจึงเป็นพื้นฐาน ในกรณีที่ยังคงอยู่หลังจากอายุ 1 ปี หรือมีภาวะถุงน้ำตาอักเสบ ซ้ำ อาจพิจารณาการใช้โพรบหรือการผ่าตัดส่องกล้องท่อน้ำตา 1)
การอุดตันของท่อน้ำตาจากยาเคมีบำบัด เช่น TS-1 และ 5-FU เกิดขึ้นได้ในความถี่หนึ่ง และเมื่อการอุดตันดำเนินไป จะกลายเป็นกรณีที่รักษายาก 2) แนะนำให้สังเกตอาการน้ำตาไหลตั้งแต่เริ่มให้ยา และเมื่อยืนยันการอุดตัน ควรใส่ท่อช่วยระบายน้ำตาทันที 1)
ตรวจด้วยกล้องจุลทรรศน์ชนิดกรีดเพื่อยืนยันความสูงของขอบน้ำตาที่เพิ่มขึ้นและการชะลอการกำจัดฟลูออเรสซีน
ล้างท่อน้ำตา (ทดสอบความ通畅) เพื่อยืนยันการมีสิ่งกีดขวางและทิศทางการไหลย้อนกลับ (การวินิจฉัยที่แน่นอน)
การส่องกล้องตรวจท่อน้ำตา เพื่อสังเกตตำแหน่งและลักษณะของการอุดตันโดยตรง (ระดับพังผืด การอักเสบของเยื่อบุ)เพิ่มการถ่ายภาพถุงน้ำตาหากจำเป็น
ในกรณีที่มีข้อบ่งชี้ในการผ่าตัด ให้ทำ CT scan เบ้าตา และโพรงอากาศข้างจมูกก่อนผ่าตัด
การทดสอบการล้างท่อน้ำตา (การทดสอบความแจ้งชัด) เป็นวิธีการวินิจฉัยที่แน่นอนพื้นฐานที่สุด โดยในกรณีที่มีการอุดตันของท่อน้ำตาจมูก จะสังเกตเห็นเมือกจากถุงน้ำตาไหลย้อนกลับผ่านทางรูน้ำตา เป็นหัตถการที่มีการรุกรานน้อยและสามารถทำได้ในแผนกผู้ป่วยนอก
การถ่ายภาพถุงน้ำตา แสดงให้เห็นสารทึบรังสีหยุดชะงักที่หรือหลังทางเข้าท่อน้ำตาจมูก ร่วมกับถุงน้ำตาขยายใหญ่ มีประโยชน์ในการประเมินระดับการอุดตัน แต่อัตราความสอดคล้องกับผลการส่องกล้องประมาณ 70% 1)
การส่องกล้องตรวจท่อน้ำตา 1) มีประโยชน์ในการระบุตำแหน่งที่แน่นอนของการอุดตัน (แยกความแตกต่างระหว่างการอุดตันของท่อน้ำตาร่วมและการอุดตันของท่อน้ำตาจมูก) การประเมินระดับพังผืดและการอักเสบของเยื่อบุ และการตรวจพบเนื้องอกภายในท่อน้ำตา อัตราความสอดคล้องระหว่างการประมาณตำแหน่งอุดตันด้วยการทดสอบการล้างและผลการส่องกล้องท่อน้ำตา ประมาณ 70% ซึ่งแสดงให้เห็นถึงความสำคัญของการสังเกตโดยตรงด้วยการส่องกล้อง 1)
CT scan ก่อนผ่าตัด (เบ้าตา และโพรงอากาศข้างจมูก) ทำในกรณีที่มีข้อบ่งชี้ในการผ่าตัดเพื่อยืนยันรูปร่างของแอ่งถุงน้ำตาและโพรงจมูก รวมถึงการมีไซนัสอักเสบ
Q
การส่องกล้องตรวจท่อน้ำตาคืออะไร?
A
เป็นอุปกรณ์ที่ประกอบด้วยกล้องใยแก้วนำแสงขนาดเล็กพิเศษที่มีเส้นผ่านศูนย์กลางภายนอก 0.7–0.9 มม. ซึ่งช่วยให้สังเกตภายในท่อน้ำตาได้โดยตรง สามารถระบุตำแหน่งที่แน่นอนของการอุดตันและทำการเจาะทะลุและใส่ท่อภายใต้การส่องกล้องได้ อัตราความสอดคล้องกับการทดสอบการล้างประมาณ 70% และการส่องกล้องท่อน้ำตา ให้การวินิจฉัยที่แม่นยำกว่า ได้รับการบรรจุในระบบประกันสุขภาพในปี พ.ศ. 2561 และมีประโยชน์อย่างยิ่งในการประเมินระดับพังผืด การอักเสบของเยื่อบุ และเนื้องอกในท่อน้ำตา
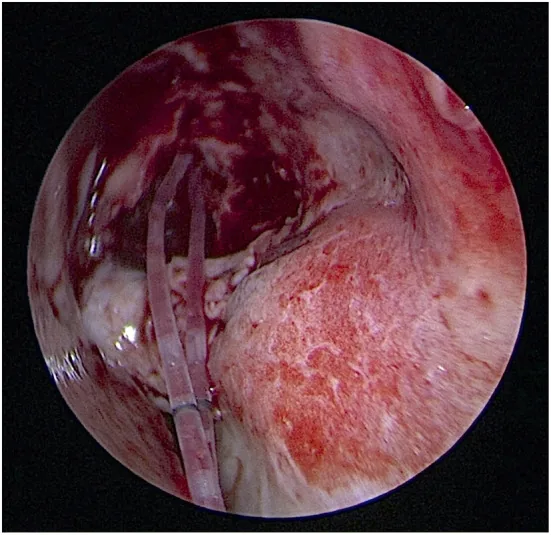
เทคนิคการใส่ท่อซิลิโคนสองแขน (ขดลวดค้ำท่อน้ำตาสองท่อชนิด Nunchaku) จากรูน้ำตาทั้งสองข้างเข้าไปในโพรงจมูก Lee W, et al. Endoscopic dacryocystorhinostomy with short-term, pushed-type bicanalicular intubation vs. pulled-type monocanalicular intubation for primary acquired nasolacrimal duct obstruction. Front Med (Lausanne). 2022;9:946083. Figure 2. PM
CI D: PMC9367212. License: CC BY.
ภาพถ่ายระหว่างผ่าตัดแสดงการดันขดลวดซิลิโคนสองแขนชนิด Nunchaku จากรูน้ำตาบนและล่างไปทางโพรงจมูก สอดคล้องกับวิธีการใส่แบบสองท่อ (bicanalicular) และการสร้างห่วงจมูกของท่อซิลิโคนที่กล่าวถึงในหัวข้อ “วิธีการรักษามาตรฐาน (เทคนิคการผ่าตัด)”
เลือกวิธีการรักษาตามตำแหน่งและความรุนแรงของการอุดตัน รวมถึงสภาพและความต้องการของผู้ป่วย
ภายใต้การหยอดยาชาเฉพาะที่ จะมีการกรีดและขยายจุดน้ำตาด้วยเข็มขยายจุดน้ำตาหรือใบมีดคม หลังจากใส่ปลั๊กจุดน้ำตาเป็นเวลา 2-4 สัปดาห์ จะนำออก และหากพบว่ามีการอุดตันซ้ำ จะกรีดจุดน้ำตาอีกครั้ง จากนั้นใส่ท่อซิลิโคนในท่อน้ำตาเป็นเวลา 1-2 เดือนแล้วจึงนำออก รายงานอัตราความสำเร็จ 3-12 เดือนหลังถอดท่ออยู่ที่ 81.8-100% 1)
หลังจากให้ยาชาในท่อน้ำตาด้วยสารละลายลิโดเคน ไฮโดรคลอไรด์ 4% จะขยายท่อน้ำตาให้เพียงพอด้วยเข็มขยายจุดน้ำตา ใส่ท่อซิลิโคนชนิดนันชักหรือสายสวนจากจุดน้ำตา โดยค่อยๆ เลื่อนปลายท่อไปข้างหน้าพร้อมตรวจสอบความรู้สึกที่ตำแหน่งอุดตันอย่างระมัดระวัง ห้ามใช้แรง bougie โลหะมีความเสี่ยงในการสร้างทางเดินเทียมและต้องจัดการด้วยความระมัดระวังอย่างยิ่ง ระยะเวลาค้างไว้คือ 1-2 เดือนเป็นพื้นฐาน
การรักษาภายใต้กล้องส่องท่อน้ำตา ทำโดยการเจาะทะลุส่วนที่อุดตันด้วย DEP หรือ SEP แล้วใส่ท่อด้วย SGI/G-SGI 1) ระดับ 1 (การอุดตันของท่อน้ำตาร่วม) มีรายงานอัตราการเปิดโล่งหลัง 878 วัน 94% 1) ระดับ 2 และ 3 มีความยากสูงกว่ามาก และหากเจาะทะลุยาก อาจจำเป็นต้องตัดสินใจหยุดการผ่าตัด
ในกรณีที่การอุดตันของท่อน้ำตาร่วมไม่สามารถเข้าถึงผ่านจุดน้ำตา จะทำการผ่าตัดผ่านแผลที่ผิวหนัง กรีดผิวหนังยาว 15-20 มม. ตามแนวสันถุงน้ำตาด้านหน้า กรีดถุงน้ำตา และภายใต้กล้องจุลทรรศน์โดยตรง ยืนยันตำแหน่งของจุดน้ำตาร่วมและเจาะทะลุส่วนที่อุดตัน ความสูงของเอ็นหัวตาด้านในเป็นแนวทางสำหรับตำแหน่งจุดน้ำตาร่วม
ต้องอธิบายผลลัพธ์ของการใส่ท่อสำหรับการอุดตันของท่อน้ำตาจมูกที่ไม่ดีให้ผู้ป่วยทราบอย่างละเอียดก่อนการผ่าตัด อัตราการอุดตันซ้ำในกรณีที่มีถุงน้ำตาอักเสบ เรื้อรังสูงถึง 45-80% ในกรณีที่มีถุงน้ำตาอักเสบ เฉียบพลัน จะวางแผนการผ่าตัดหลังจากการระบายหนองโดยการกรีดและการให้ยาปฏิชีวนะเพื่อลดการอักเสบ
เจาะทะลุส่วนที่อุดตันด้วย DEP หรือ SEP จากนั้นนำท่อเข้าไปในโพรงจมูกด้วย SGI/G-SGI และใส่ท่อ ระยะเวลาค้างท่อคือ 2-12 เดือน อัตราความสำเร็จ 1 ปีหลังถอดท่อคือ 70-87% 1) และอัตราการเปิดโล่งหลัง 3,000 วันหลังถอดท่อคือ 64% โดยมีความเสี่ยงในการกลับเป็นซ้ำในระยะยาว 1) ปัจจัยเสี่ยงต่อการกลับเป็นซ้ำ ได้แก่ ประวัติถุงน้ำตาอักเสบ ระยะเวลาการเจ็บป่วยนาน ระยะการอุดตันยาว และเพศชาย 1)
DEP (การตรวจวัดโดยตรงผ่านกล้อง)
ขั้นตอน : ใช้หัววัดกล้องส่องท่อน้ำตาเป็น bougie เพื่อเจาะทะลุส่วนที่อุดตันโดยตรง
ลักษณะ : ขั้นตอนง่าย สามารถสังเกตและเจาะทะลุได้พร้อมกัน แต่เนื่องจากไม่ใช้ปลอกหุ้ม การใส่ท่อจึงต้องใช้วิธี SGI แยกต่างหาก
ข้อบ่งชี้ : กรณีที่ตำแหน่งอุดตันชัดเจนและสามารถมั่นใจในทิศทางการเจาะทะลุได้
SEP (การตรวจวัดผ่านกล้องโดยใช้ปลอกหุ้มนำทาง)
เทคนิค : ใส่ปลอกเทฟลอนสำหรับท่อน้ำตาเป็นปลอกด้านนอก และใช้ปลายปลอกเจาะทะลุส่วนที่อุดตัน
ลักษณะเด่น : สามารถเจาะทะลุขณะสังเกตภายในท่อได้ หลังเจาะทะลุ สามารถเปลี่ยนไปใส่ท่อด้วยวิธี SGI ได้ทันที
ข้อบ่งชี้ : กรณีที่ต้องยืนยันทิศทางการเจาะอย่างระมัดระวัง สามารถลดความเสี่ยงของการใส่ผิดตำแหน่งใต้เยื่อเมือก
SGI (sheath-guided intubation) เป็นวิธีการใส่ปลอกในท่อน้ำตา เชื่อมต่อท่อภายในปลอก จากนั้นดึงปลอกออกทางจมูกเพื่อนำท่อเข้าไปในโพรงจมูก การใส่ท่อโดยตรง (DSI) มีรายงานการใส่ผิดตำแหน่งใต้เยื่อเมือก 22% 1) ดังนั้นจึงแนะนำวิธี SGI
G-SGI เป็นวิธีดัดแปลงจาก SGI ที่ไม่ต้องทำหัตถการภายในจมูก ปลอกถูกออกแบบให้มีรอยกรีดเพื่อให้สามารถดึงออกทางด้านจุดน้ำตาได้ ลดความเจ็บปวดและความเสี่ยงของภาวะแทรกซ้อนจากการใส่อุปกรณ์เข้าจมูก
พื้นฐาน : ยาชาหยอดตา + การระงับความรู้สึกภายในท่อน้ำตาด้วยสารละลายลิโดเคน ไฮโดรคลอไรด์ 4%เพิ่มเติม : การบล็อกเส้นประสาทใต้รอก (infratrochlear nerve block) ด้วยลิโดเคน ไฮโดรคลอไรด์ 2% (เข็ม 27G ขนาด 3/4 นิ้ว ฉีด 1.5-2 มล.)การระงับความรู้สึกเยื่อเมือกช่องจมูกส่วนล่าง : ใส่ผ้าก๊อซชุบอีพิเนฟรินและลิโดเคน 4% ในช่องจมูกส่วนล่าง
เมื่อใส่กล้องส่อง ควรคำนึงถึงโครงสร้างของท่อน้ำตาส่วนตั้งและส่วนนอน โดยดึงหนังตาออกด้านนอกเพื่อทำให้ท่อน้ำตาตรง จะสามารถเข้าถึงถุงน้ำตาได้เกือบเป็นเส้นตรงจากจุดน้ำตาบน ให้น้ำหล่อเลี้ยงทีละน้อย หลีกเลี่ยงแรงดันน้ำที่ฉับพลันซึ่งอาจทำให้เจ็บปวด
Q
ใส่ท่อไว้นานเท่าใด?
A
ขึ้นอยู่กับตำแหน่งที่อุดตัน สำหรับการอุดตันที่จุดน้ำตา/ท่อน้ำตา ใส่ไว้ 1-2 เดือน สำหรับการอุดตันที่ท่อน้ำตาจมูก 2-12 เดือน การใส่ไว้นาน (≥9 เดือน) เพิ่มความเสี่ยงของ cheese-wiring (การฉีกขาดของจุดน้ำตา) และการเกิดเนื้อเยื่อแกรนูล ดังนั้นการถอดท่อในเวลาที่เหมาะสมจึงสำคัญ การกำหนดเวลาถอดท่อที่เหมาะสมจากผลการส่องกล้องท่อน้ำตา เป็นสิ่งที่คาดหวังในอนาคต
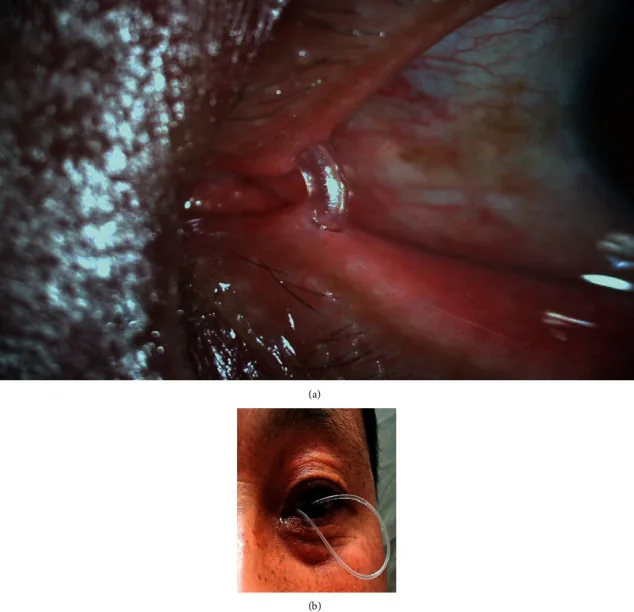
ภาพทางคลินิกของท่อซิลิโคนที่หลุดออกมาเป็นวงจากหัวตาด้านใน (ท่อหลุดรุนแรง) Zhang J, et al. Repositioning of the Severe Prolapsed Silicone Tubes after Bicanalicular Nasal Intubation: A Novel Technique. J Ophthalmol. 2021;2021:6669717. Figure 1. PM
CI D: PMC7960063. License: CC BY.
ภาพถ่ายทางคลินิกของท่อซิลิโคนที่หลุดออกมาเป็นวงขนาดใหญ่จากหัวตาด้านในจนถึงผิวหน้าของ
กระจกตา หลัง
การใส่ท่อน้ำตา สอดคล้องกับการจัดการภาวะแทรกซ้อนระหว่างการคาท่อ เช่น ท่อหลุดและชีสไวริง (cheese-wiring) ที่กล่าวถึงในหัวข้อ “ภาวะแทรกซ้อนและการดูแลหลังผ่าตัด”
ภาวะแทรกซ้อนหลักที่เกี่ยวข้องกับการผ่าตัดส่องกล้องท่อน้ำตาและการใส่ท่อแสดงไว้ด้านล่าง1)
ภาวะแทรกซ้อน ระยะเวลาที่เกิด การจัดการ การเกิดรอยฉีกขาดของเยื่อเมือก ระหว่างผ่าตัด ยืนยันอาการบวมน้ำใต้ผิวหนังและหยุดผ่าตัด การใส่ผิดตำแหน่งใต้เยื่อเมือก ระหว่างผ่าตัดถึงระยะหลังผ่าตัดต้น ยืนยันด้วยกล้องส่องท่อน้ำตา ผ่าตัดซ้ำ ถอดท่อ ชีสไวริง (Cheese-wiring) หลังผ่าตัด (การคาท่อระยะยาว) การจัดการระยะเวลาคาท่อที่เหมาะสม (น้อยกว่า 9 เดือน) การเกิดเนื้อเยื่อแกรนูล หลังผ่าตัด (การคาสายไว้นาน) ยาหยอดตาสเตียรอยด์ / การถอดสายเร็ว ถุงน้ำตาอักเสบ / กระจกตา อักเสบติดเชื้อหลังผ่าตัด (การคาสายไว้นาน) การให้ยาปฏิชีวนะ / การถอดสาย ผิวหนังบวมคล้ายเซลลูไลติสของเบ้าตา ระยะแรกหลังผ่าตัด ยาปฏิชีวนะทางหลอดเลือดดำ / การถอดสายทันที
การเกิดรูทะลุเยื่อเมือก เป็นภาวะแทรกซ้อนระหว่างผ่าตัดที่ต้องระวังมากที่สุดระหว่างการส่องกล้องทางเดินน้ำตา หากเกิดอาการบวมน้ำใต้ผิวหนัง (หนังตาบวม) ให้หยุดผ่าตัดทันที
การใส่ผิดตำแหน่งใต้เยื่อเมือก มักเกิดที่ด้านหลังจมูกของส่วนล่างของถุงน้ำตา อาจทำให้เลือดออกหลังผ่าตัดหรือเซลลูไลติสของเบ้าตา สามารถลดอัตราการเกิดได้ด้วยวิธี SGI/G-SGI แต่หากเกิดขึ้น มักต้องถอดสายและผ่าตัดซ้ำ
Cheese wiring เป็นภาวะแทรกซ้อนที่จุดน้ำตาฉีกขาดเป็นร่องตามแนวท่อน้ำตาส่วนแนวนอน เกิดจากการกรีดและขยายจุดน้ำตามากเกินไป ตามรายงาน 1) เกิดขึ้นใน 3 ใน 3 รายที่คาสายไว้นานเกิน 9 เดือน ดังนั้นการถอดสายในระยะเวลาที่เหมาะสมจึงจำเป็น
การเกิดเนื้อเยื่อแกรนูล เกิดขึ้นที่บริเวณสัมผัสกับสาย จัดการด้วยยาหยอดตาสเตียรอยด์ และมักหายไปภายใน 1 เดือนหลังถอดสาย
ถุงน้ำตาอักเสบ / กระจกตา อักเสบติดเชื้อ
อาการบวมของผิวหนังคล้ายเซลลูไลติสในเบ้าตา เกิดจากการใส่ท่อใต้เยื่อเมือก ทำให้แบคทีเรียจากถุงน้ำตาแพร่กระจายเข้าสู่เบ้าตา จำเป็นต้องให้ยาปฏิชีวนะทางหลอดเลือดดำและถอดท่อทันที
หลังจากถอดท่อ ให้ตรวจสอบความแจ้งของท่อน้ำตาด้วยการล้างท่อน้ำตาเป็นประจำ ในกรณีที่มีการอุดตันของท่อน้ำตาจมูก มีความเสี่ยงต่อการอุดตันซ้ำในระยะยาว ดังนั้นควรติดตามอาการน้ำตาไหลกลับมาเป็นซ้ำ หากเกิดการอุดตันซ้ำ ให้พิจารณาใส่ท่อใหม่หรือเปลี่ยนไปทำ DCR
Q
อัตราความสำเร็จของการผ่าตัดใส่ท่อคือเท่าไร?
A
แตกต่างกันอย่างมากตามตำแหน่งที่อุดตัน ในกรณีอุดตันที่จุดน้ำตา 81.8-100% ในกรณีอุดตันที่ท่อน้ำตาชั้นที่ 1 94% หลังจาก 878 วัน ในกรณีอุดตันท่อน้ำตาจมูก 70-87% หลังจากถอดท่อ 1 ปี แต่ลดลงเหลือ 64% หลังจาก 3000 วัน ในกรณีที่มีถุงน้ำตาอักเสบ เรื้อรัง อัตราการอุดตันซ้ำสูงถึง 45-80% และสิ่งสำคัญคือต้องอธิบายความแตกต่างของผลลัพธ์กับการผ่าตัด根治 (DCR ) ให้ผู้ป่วยเข้าใจ
น้ำตาจะถูกระบายจากจุดน้ำตาผ่านท่อน้ำตา (บนและล่าง) → ท่อน้ำตาร่วม → ถุงน้ำตา → ท่อน้ำตาจมูก → ช่องเปิดของช่องจมูกส่วนล่าง (ลิ้น Hasner) เข้าสู่โพรงจมูก การอุดตันที่ตำแหน่งใดตำแหน่งหนึ่งจะทำให้น้ำตาไหลและมีขี้ตา
ท่อน้ำตาจะวิ่งจากจุดน้ำตาไปยังส่วนตั้ง (ประมาณ 2 มม.) จากนั้นไปยังส่วนนอน (ประมาณ 8 มม.) และท่อน้ำตาบนและล่างจะรวมกันเป็นท่อน้ำตาร่วม การทำความเข้าใจโครงสร้างนี้เป็นพื้นฐานของการผ่าตัดส่องกล้อง
การอุดตันของจุดน้ำตาและท่อน้ำตา ส่วนใหญ่เกิดจากกลุ่มอาการสตีเวนส์-จอห์นสัน , เพมฟิกัสที่ตา, การเกิดแผลเป็นของเยื่อเมือกจากการอักเสบเรื้อรัง หรือการยึดเกาะหลังการบาดเจ็บ ยาต้านมะเร็ง เช่น TS-1 และ 5-FU ทำให้เกิดการอุดตันโดยการทำลายเยื่อบุท่อน้ำตาโดยตรงและปฏิกิริยาการอักเสบ การอุดตันจากยาเหล่านี้เกิดขึ้นส่วนใหญ่ที่ท่อน้ำตา มักเป็นทั้งสองข้างและส่งผลต่อท่อน้ำตาบนและล่างพร้อมกัน 2)
การอุดตันของท่อน้ำตาจมูก เกิดจากปัจจัยหลายอย่าง เช่น พังผืดตามอายุ การอักเสบเรื้อรัง การติดเชื้อ การบาดเจ็บ และโรคของโพรงอากาศข้างจมูก แต่บ่อยครั้งไม่ทราบสาเหตุ เชื่อว่าการตีบแคบทางกายวิภาคที่ทางเข้าท่อน้ำตาจมูกมีส่วนเกี่ยวข้อง เมื่อเกิดการอุดตัน น้ำตาและเมือกจะสะสมในถุงน้ำตา ทำให้เกิดการเจริญเติบโตมากเกินไปของแบคทีเรีย (Moraxella lacunata, สเตรปโตค็อกคัส, Pseudomonas aeruginosa ฯลฯ) และพัฒนาเป็นถุงน้ำตาอักเสบ เรื้อรัง
การอุดตันของท่อน้ำตาอาจเกิดขึ้นซ้ำได้แม้จะเปิดทางแล้ว การพยากรณ์โรคขึ้นอยู่กับระดับของการอุดตัน สาเหตุของการอักเสบ และกิจกรรม ปัจจัยเสี่ยงต่อการกลับเป็นซ้ำ ได้แก่ ประวัติถุงน้ำตาอักเสบ ระยะเวลาการเจ็บป่วยนาน ระยะทางการอุดตันยาว และเพศชาย 1)
ด้วยการแพร่หลายของ G-SGI (วิธี SGI ดัดแปลงที่ไม่ต้องใช้การจัดการภายในโพรงจมูก) ความเสี่ยงของอาการปวดและภาวะแทรกซ้อนที่เกี่ยวข้องกับการใส่อุปกรณ์เข้าไปในจมูกกำลังลดลง 1)
ด้วยการเพิ่มจำนวนพิกเซลของกล้องส่องท่อน้ำตา (จาก 6,000 เป็น 10,000 พิกเซล) และการปรับปรุงความลึกโฟกัส (รองรับ 1.5–7 มม.) ทำให้สามารถสังเกตรายละเอียดของตำแหน่งที่อุดตันและติดตามผลหลังผ่าตัดได้ 1) การกำหนดเวลาถอดท่อที่เหมาะสมที่สุดโดยอาศัยผลการส่องกล้องท่อน้ำตา คาดว่าจะเกิดขึ้นในอนาคต 1)
การตรวจด้วยกล้องส่องท่อน้ำตาในท่อน้ำตาอุดตันแต่กำเนิด มีรายงานอัตราการหายสูง และมีการแนะนำให้ใช้ในแนวทางปฏิบัติทางคลินิกสำหรับท่อน้ำตาอุดตันแต่กำเนิด (ปี 2022) 1)
สำหรับกรณีดื้อต่อการรักษาที่ไม่สามารถเปิดท่อน้ำตาทั้งบนและล่างได้ จะพิจารณาใช้ทโจนส์ (CDCR ) หรือการผ่าตัดต่อถุงน้ำตากับเยื่อบุตา (การย้ายถุงน้ำตา) เป็นทางเลือก 1) การผ่าตัดต่อถุงน้ำตากับเยื่อบุตา มีรายงานว่าช่วยลดอาการน้ำตาไหลในทุกกรณีหลังจากหนึ่งปี 1)
การปรับระยะเวลาการใส่ท่อให้เหมาะสมในท่อน้ำตาอุดตันที่เกี่ยวข้องกับยาต้านมะเร็งก็เป็นประเด็นหนึ่ง และแนะนำไม่ให้ถอดท่อในระหว่างการรักษาต่อเนื่องเพื่อป้องกันการอุดตันซ้ำ 2)
日本涙道・涙液学会涙道内視鏡診療の手引き作成委員会. 涙道内視鏡診療の手引き. 日眼会誌. 2023;127:896-913.
坂井譲, 他. 抗癌剤関連涙道閉塞の涙道内視鏡所見と治療成績. 日眼会誌. 2019;123:767-774.
Sobel RK, Aakalu VK, Wladis EJ, Bilyk JR, Yen MT, Mawn LA. A Comparison of Endonasal Dacryocystorhinostomy and External Dacryocystorhinostomy: A Report by the American Academy of Ophthalmology. Ophthalmology. 2019;126(11):1580-1585. doi:10.1016/j.ophtha.2019.06.009.