กลุ่มอาการสตีเวนส์-จอห์นสัน (SJS) เป็นโรคเฉียบพลันที่ทำให้เกิดการกร่อนและตุ่มน้ำพองบนผิวหนังและเยื่อเมือกทั่วร่างกาย มักเกิดจากยาหรือการติดเชื้อ
การตายของผิวหนังชั้นนอกชนิดเป็นพิษ (TEN) เป็นรูปแบบรุนแรงของ SJS และในจักษุวิทยาเรียกทั้งสองอย่างรวมกันว่า SJS ในความหมายกว้าง
ภาวะแทรกซ้อนทางตาเกิดขึ้นประมาณ 70% ของผู้ป่วย SJS/TEN และผลกระทบที่สำคัญที่สุดคือความเสียหายทางตา
การรักษาเซลล์ต้นกำเนิดเยื่อบุกระจกตา ในระยะเฉียบพลันเป็นตัวกำหนดพยากรณ์การมองเห็น ในระยะเรื้อรัง
ในระยะเฉียบพลัน จำเป็นต้องได้รับการรักษาด้วยสเตียรอยด์ แบบชีพจรและการหยอดสเตียรอยด์ เฉพาะที่บ่อยครั้ง 10)
ในระยะเรื้อรัง จำเป็นต้องจัดการกับตาแห้ง ขนตาคุด และเยื่อบุตา ติดลูกตาตลอดชีวิต
กลุ่มอาการสตีเวนส์-จอห์นสัน (SJS) เป็นโรคเฉียบพลันของผิวหนังและเยื่อเมือก มีลักษณะเด่นคือไข้สูงฉับพลัน เยื่อบุตาอักเสบ ผื่นผิวหนัง ตามด้วยการกร่อนและตุ่มน้ำพองบนผิวหนังและเยื่อเมือกทั่วร่างกาย การตายของผิวหนังชั้นนอกชนิดเป็นพิษ (TEN) เป็นรูปแบบโรคที่รวมถึงชนิดรุนแรงของ SJS ผู้ป่วยส่วนใหญ่มีประวัติการใช้ยาก่อนเริ่มป่วย และยังเป็นผลข้างเคียงที่รุนแรงของยาอีกด้วย โรคนี้ตั้งชื่อตามกุมารแพทย์ชาวอเมริกัน Albert Mason Stevens และ Frank Chambliss Johnson ซึ่งรายงานผู้ป่วยเด็ก 2 รายที่มีไข้ เยื่อบุตาอักเสบ และการกร่อนของผิวหนังและเยื่อบุช่องปากในปี ค.ศ. 1922 ต่อมาในปี ค.ศ. 1956 Alan Lyell รายงานการตายของผิวหนังชั้นนอกชนิดเป็นพิษ (TEN) และทั้งสองถูกจัดเป็นสเปกตรัมเดียวกันของผื่นยารุนแรง
การจำแนก พื้นที่ของรอยโรคผิวหนัง SJS น้อยกว่า 10% ของพื้นที่ผิวร่างกาย SJS/TEN overlap 10–30% ของพื้นที่ผิวร่างกาย TEN มากกว่า 30% ของพื้นที่ผิวร่างกาย
อาการทางตาของ SJS และ TEN มีความคล้ายคลึงกัน ทำให้ยากที่จะแยกความแตกต่างจากอาการทางตาเพียงอย่างเดียว ดังนั้นในจักษุวิทยา จึงมักเรียก SJS และ TEN รวมกันว่า SJS ในความหมายกว้าง กลไกการเกิดและภาวะแทรกซ้อนทางตาระยะหลังก็ถือเป็นสเปกตรัมที่เกือบจะเหมือนกัน
อุบัติการณ์พบได้น้อยมาก ประมาณไม่กี่คนต่อล้านคนต่อปี แต่เกิดได้ทุกวัยรวมถึงเด็ก โดยไม่มีความแตกต่างทางเพศ ในสหรัฐอเมริกา มีรายงานอุบัติการณ์ 12.35 รายต่อล้านคนต่อปี 8) อัตราการเสียชีวิตสูง: SJS 4.8%, TEN 14.8% 3) และใน TEN อาจสูงถึง 30% ตามรายงานบางฉบับ 1)
ความถี่ของภาวะแทรกซ้อนทางตาใน SJS/TEN ประมาณ 70% เกิดขึ้นในผู้ใหญ่ 53–88% 8) ภาวะแทรกซ้อนทางตาที่รุนแรงซึ่งรวมถึงเยื่อเทียมและข้อบกพร่องของเยื่อบุกระจกตา และเยื่อบุตา พบในประมาณ 40% ของผู้ป่วย SJS/TEN ทั้งหมด 10) เนื่องจากอัตราการเสียชีวิตสูง การดูแลระบบจึงเป็นหลักในช่วงเฉียบพลัน แต่ภาวะแทรกซ้อนที่พบบ่อยที่สุดคือความผิดปกติทางตา โดยมีความบกพร่องทางการมองเห็น จากกระจกตา ขุ่นมัวรุนแรงและตาแห้ง ที่คงอยู่ตลอดชีวิต 11) ในกรณีที่พัฒนาไปสู่ภาวะสูญเสียสเต็มเซลล์เยื่อบุกระจกตา จะเกิดการขาดแคลนเซลล์เยื่อบุกระจกตา ที่ควรจะถูกส่งมาจากลิมบัส ส่งผลให้เนื้อเยื่อที่มีหลอดเลือดจากเยื่อบุตา รุกรานพื้นผิวกระจกตา เนื่องจากการเปลี่ยนแปลงที่ไม่สามารถกลับคืนได้นี้เป็นแกนหลักของความบกพร่องทางการมองเห็น คุณภาพของการรักษาในระยะเฉียบพลันภายในไม่กี่วันหลังเริ่มมีอาการจึงเป็นปัจจัยที่ใหญ่ที่สุดที่กำหนดการพยากรณ์โรค 13)
SJS/TEN มักได้รับการวินิจฉัยในแผนกกุมารเวชศาสตร์ ผิวหนัง และฉุกเฉิน แต่ในกรณีที่อาการทางตานำหน้ารอยโรคที่ผิวหนัง ผู้ป่วยอาจมาพบจักษุแพทย์เป็นอาการแรก ในรูปแบบการเริ่มต้นที่มีไข้ทั่วตัวและผื่นที่ผิวหนัง การวินิจฉัยแยกโรคจากเยื่อบุตาอักเสบ เฉียบพลันทั้งสองข้างเป็นปัญหาอยู่เสมอ ดังนั้น แม้แต่จักษุแพทย์ทั่วไปก็ควรสามารถวินิจฉัยได้ตั้งแต่เนิ่นๆ และเชื่อมต่อไปยังการรักษาแบบสหสาขาวิชา โดยคำนึงถึงความร่วมมือระหว่างวิชาชีพ ในการตรวจครั้งแรก ไม่ควรละเลยการประเมินอาการทั่วร่างกายและการสังเกตผิวหนังและเยื่อเมือก ในกรณีเยื่อบุตาอักเสบ ทั้งสองข้างร่วมกับมีไข้ จำเป็นต้องร่วมมือกับแพทย์ผิวหนังและแพทย์ฉุกเฉินอย่างจริงจัง ในกรณีที่สงสัย ควรเริ่มการรักษาในโรงพยาบาลตั้งแต่เนิ่นๆ และในจักษุวิทยา ท่าทีที่ไม่ลังเลในการแทรกแซงอย่างจริงจังในระยะเฉียบพลันส่งผลโดยตรงต่อการพยากรณ์การมองเห็น ที่ดีขึ้น
Q
SJS และ TEN แตกต่างกันอย่างไร?
A
SJS และ TEN เป็นโรคในสเปกตรัมเดียวกัน จำแนกตามพื้นที่ของรอยโรคที่ผิวหนัง น้อยกว่า 10% ของพื้นที่ผิวร่างกายคือ SJS, 10–30% คือ SJS/TEN overlap, และมากกว่า 30% คือ TEN อาการทางตาคล้ายกันและแยกแยะได้ยาก ดังนั้นในจักษุวิทยาจึงเรียกทั้งสองรวมกันว่า SJS ในความหมายกว้าง อัตราการเสียชีวิตคือ SJS 4.8%, TEN 14.8% 3) อุบัติการณ์ของภาวะแทรกซ้อนทางตาที่รุนแรงใน SJS/TEN ทั้งหมดประมาณ 40% 10)
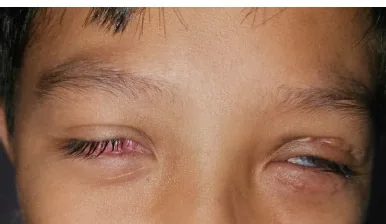
ภาพถ่ายพื้นผิวตาในกลุ่มอาการสตีเวนส์-จอห์นสัน Wibowo E, Maharani RV, Sutikno NA. Symblepharon as Ocular Manifestation Post Stevens-Johnson Syndrome: A Rare Case. Romanian Journal of Ophthalmology. 2024 Oct-Dec; 68(466):$2. Figure 1. PM
CI D: PMC11809831. License: CC BY.
ดวงตาทั้งสองข้างตีบและไม่สามารถเปิดได้เต็มที่ ตาขวาส่วนหน้าถูกปกคลุมด้วยแผลเป็นและเนื้อเยื่อแกรนูล ตาซ้ายมีการตีบและแผลเป็นหลังการปลูกถ่ายเปลือกตา ภาพนี้แสดงการเปลี่ยนแปลงที่รุนแรงของผิวตาระยะเรื้อรังในอาการและอาการแสดงทางคลินิกที่สำคัญ
ตาแดง ทั้งสองข้าง รู้สึกมีสิ่งแปลกปลอม ปวดตา การมองเห็น ลดลงกระจกตา และเยื่อบุตา ระยะเฉียบพลัน และความขุ่นของกระจกตา ระยะเรื้อรังความรู้สึกแห้งและกลัวแสง : ยังคงอยู่ร่วมกับภาวะตาแห้ง ในระยะเรื้อรังอ่อนเพลียและเจ็บคอ : ผู้ป่วยหลายคนรู้สึกเป็นอาการนำคล้ายไข้หวัดก่อนเริ่มเกิดโรค
ระยะเฉียบพลัน (เมื่อเริ่มเกิด)
เยื่อบุตาอักเสบ แดงทั้งสองข้างการสร้างเยื่อเทียม : ลักษณะเฉพาะของระยะเฉียบพลัน เกาะติดกับผิวเยื่อบุตา เป็นรูปปีกความบกพร่องของเยื่อบุกระจกตา และเยื่อบุตา : อาจเป็นบริเวณกว้าง ความบกพร่องของเยื่อบุที่คงอยู่อาจนำไปสู่การติดเชื้อที่กระจกตา การละลาย หรือการทะลุเปลือกตาแดง และบวม : ในกรณีรุนแรง ผู้ป่วยอาจไม่สามารถลืมตาได้ และพบการหลุดร่วงของขนตาเยื่อเทียมที่กระจกตา : อาจปรากฏขึ้นไม่กี่วันหลังเข้ารับการรักษาในโรงพยาบาล4) อาการทางตาระยะเฉียบพลันสัมพันธ์โดยตรงกับการจำแนกความรุนแรง : ตามการจำแนกความรุนแรงทางตาระยะเฉียบพลันของ Sotozono และคณะ แบ่งเป็น Grade 0-3 ขึ้นอยู่กับการมีเยื่อเทียม ความบกพร่องของเยื่อบุ และความบกพร่องของเยื่อบุกระจกตา 11)
หากผู้ป่วยมาพบจักษุแพทย์ก่อนสังเกตเห็นผื่น อาจได้รับการวินิจฉัยผิดว่าเป็นเยื่อบุตาอักเสบ จากไวรัส จำเป็นต้องตรวจสอบว่ามีไข้และผื่นทั่วร่างกายหรือไม่
ระยะเรื้อรัง (ระยะแผลเป็น)
ตาแห้ง รุนแรงต่อมไมโบเมียน ขนตาคุด : เป็นอยู่นานหลายปีและทำให้สภาพผิวตาแย่ลง มักต้องถอนขนตา 3-4 ครั้งต่อเดือนตามวงจรขนซิมเบิลฟารอน (symblepharon) : ส่วนโค้งของเยื่อบุตา หายไป และเยื่อบุตา หนังตาติดกับเยื่อบุลูกตาการบุกรุกของเยื่อบุตา สู่กระจกตา : เมื่อเซลล์ต้นกำเนิดเยื่อบุกระจกตา หายไป เนื้อเยื่อเยื่อบุตา จะปกคลุมผิวกระจกตา ทำให้การมองเห็น บกพร่องการกลายเป็นเคราตินของเยื่อบุ : ในกรณีรุนแรง ผิวกระจกตา และเยื่อบุตา จะกลายเป็นเคราตินเหมือนผิวหนังการหายไปของ Palisades of Vogt (POV) : เป็นสัญญาณทางคลินิกของการหายไปของเซลล์ต้นกำเนิดเยื่อบุกระจกตา ที่บริเวณลิมบัส
ความรุนแรงของภาวะแทรกซ้อนทางตาไม่จำเป็นต้องสัมพันธ์กับขอบเขตของรอยโรคที่ผิวหนัง มีรายงานกรณีที่ดวงตาที่ไม่ได้รับยาหยอดตาได้รับความเสียหายรุนแรงกว่าดวงตาอีกข้าง ซึ่งบ่งชี้ว่า SJS/TEN เป็นโรคภูมิคุ้มกันทางระบบโดยพื้นฐาน 1)
ในการทำนายการเกิดภาวะแทรกซ้อนทางตา การมีเยื่อเทียม ข้อบกพร่องของเยื่อบุกระจกตา และภาวะเลือดคั่งของเยื่อบุตา ในระยะเฉียบพลันเป็นปัจจัยสำคัญ ในการศึกษาร่วมกันหลายสถาบันในญี่ปุ่น มีรายงานว่ากรณีที่มีเยื่อเทียมหรือข้อบกพร่องของเยื่อบุกระจกตา ในระยะเฉียบพลันมีอุบัติการณ์สูงของผลกระทบทางตารุนแรงในระยะเรื้อรัง 11) ดังนั้น ในระยะเฉียบพลัน ควรบันทึกผลการตรวจตาอย่างละเอียดทุกวันหรือทุกสองสามวัน และติดตามการให้คะแนนตามเวลา
SJS/TEN มักเกิดจากการใช้ยา ในเด็ก มักมีประวัติการติดเชื้อไมโคพลาสมามาก่อน ก่อนเริ่มมีอาการ ผู้ป่วยมักมีอาการคล้ายไข้หวัด เช่น อ่อนเพลียและเจ็บคอ และเชื่อว่าการติดเชื้อไวรัสบางชนิดเป็นตัวกระตุ้น แต่รายละเอียดของกลไกการเกิดโรคยังไม่ทราบ ระยะฟักตัวตั้งแต่เริ่มใช้ยาจนถึงเริ่มมีอาการค่อนข้างสั้น โดยปกติคือ 4 วันถึง 1 เดือน และที่พบบ่อยที่สุดคือเริ่มมีอาการภายใน 2-3 สัปดาห์หลังจากเริ่มใช้ยาที่สงสัย อย่างไรก็ตาม มีกรณีที่เริ่มมีอาการหลังจากใช้ยาเป็นเวลานาน และไม่สามารถปฏิเสธความสัมพันธ์เชิงสาเหตุได้เพียงแค่ระยะเวลาการใช้ยา
การจำแนกสาเหตุ ยา/ปัจจัยที่เป็นตัวแทน ยาปฏิชีวนะ ยากลุ่มซัลฟา (เช่น ยาผสมซัลฟาเมทอกซาโซล-ไตรเมโทพริม) พบบ่อยที่สุด ยาต้านโรคลมชัก คาร์บามาซีปีน ฟีนิโทอิน ลาโมทริจีน ยาแก้ปวดลดไข้ ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) ยารักษาภาวะกรดยูริกในเลือดสูง อัลโลพูรินอล ยาต้านเนื้องอก ยาที่ยับยั้งจุดตรวจภูมิคุ้มกัน (ICI ) การติดเชื้อ การติดเชื้อไมโคพลาสมา (โดยเฉพาะในเด็ก), ไวรัสเฮอร์ปีส์ซิมเพล็กซ์
โดยเฉพาะอย่างยิ่ง มีรายงานผู้ป่วยจำนวนมากที่เกิดจากยาต้านโรคลมชัก มีรายงานผู้ป่วยที่เกิดอาการหลังจากใช้ยาคาร์บามาซีปีนและฟีนิโทอินร่วมกันเป็นเวลา 35 วัน 3) และผู้ป่วยที่เกิด TEN หลังจากเปลี่ยนไปใช้ยา lamotrigine 7) สำหรับการมีส่วนร่วมของ NSAIDs เชื่อว่ากลไกคือการยับยั้งการผลิตพรอสตาแกลนดิน
ในช่วงไม่กี่ปีที่ผ่านมา มีรายงาน SJS/TEN ที่เกิดจากยาที่ยับยั้งจุดตรวจภูมิคุ้มกัน (ICI ) เช่นกัน ในการศึกษาภายหลังการวางตลาดของ tislelizumab พบ TEN 3 รายจากเหตุการณ์ไม่พึงประสงค์ 3,795 ราย 5) ค่ามัธยฐานของการเริ่มต้น SJS/TEN ที่เกิดจาก ICI คือ 32 วัน และมีรายงานว่าผู้ป่วย 69 รายจาก 305 รายที่ติดตามผลเสียชีวิต 4)
ยาหยอดตาก็สามารถกระตุ้นให้เกิด SJS/TEN ได้เช่นกัน มีรายงานผู้ป่วย SJS/TEN overlap ทั่วร่างกาย (99% ของพื้นที่ผิวร่างกาย) หลังจากใช้ยาหยอดตา brinzolamide ซึ่งเป็นยายับยั้งเอนไซม์คาร์บอนิกแอนไฮเดรส กลุ่มซัลโฟนาไมด์ 1) เชื่อว่าการดูดซึมทั่วร่างกายผ่านเยื่อบุตา และเยื่อบุจมูกสามารถกระตุ้นการตอบสนองทางภูมิคุ้มกันทั่วร่างกายในบุคคลที่มีความไวทางพันธุกรรมสูง
นอกจากนี้ยังมีรายงาน SJS/TEN หลังการฉีดวัคซีนโควิด-19 2) SJS/TEN ที่เกิดจากวัคซีนมีแนวโน้มที่จะเกิดขึ้นเร็วกว่า (1-8 วัน) เมื่อเทียบกับที่เกิดจากยา (2-3 สัปดาห์) 2)
จีโนไทป์ของ HLA มีความสัมพันธ์อย่างมากกับความไวต่อ SJS/TEN แนะนำให้ตรวจ HLA-B58:01 ก่อนให้ยา allopurinol และ HLA-B 15:02 ก่อนให้ยา carbamazepine 8) นอกจากนี้ มีรายงานว่า HLA-A*02:06 แสดงความสัมพันธ์ที่แข็งแกร่งในผู้ป่วย SJS/TEN ชาวญี่ปุ่นที่มีภาวะแทรกซ้อนทางตารุนแรง 12) การวิเคราะห์ความหลากหลายของ HLA เหล่านี้มีบทบาทสำคัญในการระบุยาที่เป็นสาเหตุและการตรวจคัดกรองก่อนให้ยา
หากคุณมีประวัติการแพ้ยา ควรแจ้งแพทย์ทุกครั้ง โดยเฉพาะก่อนการสั่งจ่ายยากลุ่มซัลฟาหรือยากันชัก อาจพิจารณาตรวจจีโนไทป์ของ HLA หากมีไข้ ผื่นทั่วตัว และตาแดง เกิดขึ้นพร้อมกัน ให้ไปพบแพทย์ทันที ในระยะเรื้อรัง ให้ติดตามผลกับจักษุแพทย์เป็นประจำเพื่อจัดการภาวะตาแห้ง และขนตางอกผิดปกติ
Q
ยาชนิดใดที่ทำให้เกิด SJS/TEN?
A
ยาที่พบบ่อยที่สุดคือยากลุ่มซัลฟา (ยาปฏิชีวนะ) และยากันชัก (carbamazepine, phenytoin, lamotrigine) รองลงมาคือ NSAIDs และ allopurinol ในช่วงไม่กี่ปีที่ผ่านมา มีรายงานจากยา immune checkpoint inhibitor เพิ่มขึ้น 5) 6) ยาหยอดตา (brinzolamide) ก็สามารถกระตุ้น SJS/TEN ทั่วร่างกายได้ 1) มีรายงานกรณีหลังการฉีดวัคซีน COVID-19 เช่นกัน 2) ความหลากหลายของ HLA โดยเฉพาะ HLA-B58:01, HLA-B 15:02 และ HLA-A*02:06 กำหนดความไวต่อโรค 8) 12)
เกณฑ์การวินิจฉัย
เกณฑ์การวินิจฉัย SJS (3 ข้อบังคับ) 10) : (1) รอยโรคเยื่อเมือกรุนแรงบริเวณรอยต่อผิวหนัง-เยื่อเมือก (มีเลือดออกหรือคั่งเลือด), (2) การกร่อนหรือตุ่มน้ำครอบคลุม <10% ของพื้นที่ผิวร่างกาย, (3) ไข้ ≥38°C. วินิจฉัย SJS เมื่อครบทั้ง 3 ข้อหลัก ผลตรวจเพิ่มเติม ได้แก่ ผื่น erythema multiforme ชนิด target ผิดปกติ, เยื่อบุตาอักเสบ ไม่จำเพาะทั้งสองข้าง (มีหรือไม่มีความเสียหายของเยื่อบุกระจกตา และ pseudomembrane) และการเปลี่ยนแปลงเนื้อตายของหนังกำพร้าในการตรวจทางพยาธิวิทยา
เกณฑ์การวินิจฉัย TEN (3 ข้อบังคับ) 10) : ตุ่มน้ำ/การหลุดลอกของหนังกำพร้า/การกร่อน >10% ของพื้นที่ผิวร่างกาย, การแยกโรค Staphylococcal scalded skin syndrome, และไข้ ≥38°C.
แม้แต่กรณีที่วินิจฉัยว่าเป็น SJS ก็อาจพัฒนาเป็น TEN ในระยะรุนแรง ดังนั้นจึงจำเป็นต้องประเมินซ้ำหลังการประเมินครั้งแรก 10)
การแบ่งระดับภาวะแทรกซ้อนทางตา
ระดับ 0 : ไม่มีรอยโรคทางตา แนะนำให้น้ำตาเทียม ป้องกัน 11)
ระดับ 1 : มีเพียงเยื่อบุตา คั่งเลือด ไม่มีรอยโรคที่กระจกตา แนะนำยาหยอดตาปฏิชีวนะ 3 ครั้งต่อวัน ยาหยอดตาสเตียรอยด์ 6 ครั้งต่อวัน 8)
Grade 2 : มีรอยโรคที่กระจกตา ไม่มีเยื่อเทียม นอกเหนือจากข้างต้น แนะนำให้ปลูกถ่ายเยื่อหุ้มน้ำคร่ำ (Prokera หรือ amniotic membrane transplant; AMT)8)
Grade 3 : รอยโรคที่กระจกตา ร่วมกับเยื่อเทียม แนะนำให้รักษาอย่างเข้มข้นรวมถึง AMT8)
การประเมินความรุนแรงทั่วร่างกายด้วย SCORT EN : SCORT EN (SCORe of Toxic Epidermal Necrosis) เป็นระบบคะแนนที่ใช้กันอย่างแพร่หลายในการพยากรณ์โรค SJS/TEN โดยประเมิน 7 ปัจจัย ได้แก่ อายุ ≥40 ปี, มีมะเร็งร่วม, อัตราการเต้นของหัวใจ ≥120/นาที, พื้นที่ผิวหนังหลุดลอก ≥10%, ยูเรียไนโตรเจนในเลือดสูง, น้ำตาลในเลือดสูง, และไบคาร์บอเนตในเลือดต่ำ ยิ่งคะแนนสูง อัตราการเสียชีวิตยิ่งสูง เป็นตัวบ่งชี้วัตถุประสงค์ในการพิจารณาความจำเป็นในการดูแลผู้ป่วยหนักและการจัดการทั่วร่างกาย จักษุแพทย์มีส่วนร่วมในการตัดสินใจแผนการรักษาโดยทำงานร่วมกับแพทย์ผิวหนังและแพทย์ฉุกเฉิน และแบ่งปันคะแนน SCORT EN
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (slit-lamp)เยื่อบุตา , ข้อบกพร่องของเยื่อบุกระจกตา และเยื่อบุตา , และภาวะเยื่อบุตา ติดหนังตาการย้อมฟลูออเรสซีน กระจกตา และเยื่อบุตา การเพาะเชื้อจากถุงเยื่อบุตา : ในกรณีที่มีการติดเชื้อเรื้อรังกำเริบ ให้ยืนยันการมีอยู่ของ MRSA หรือ MRSEการตรวจเซลล์วิทยาแบบประทับ (impression cytology) : ตรวจสอบการบุกรุกของเยื่อบุตา เข้าสู่กระจกตา และการมีอยู่ของเซลล์ก๊อบเล็ตOCT ส่วนหน้าและกล้องจุลทรรศน์คอนโฟคอล ในร่างกายกระจกตา และการวินิจฉัยภาวะพร่องเซลล์ต้นกำเนิดลิมบัส 8) การตรวจจีโนไทป์ HLA : ใช้ในการระบุยาที่เป็นสาเหตุหรือการคัดกรองก่อนให้ยา8) 12)
เยื่อบุตาอักเสบ จากไวรัสเพมฟิกอยด์แผลเป็นที่ตา (ocular cicatricial pemphigoid) : คล้ายกับโรคกระจกตา และเยื่อบุตาอักเสบ เรื้อรังที่มีแผลเป็น เป็นโรคภูมิต้านตนเองที่ดำเนินไปอย่างช้าๆ การตรวจเซลล์วิทยาแบบประทับและอิมมูโนฮิสโตเคมีมีประโยชน์ในการแยกโรคทั้งสองกลุ่มอาการผิวหนังลอกเป็นแผ่นจากเชื้อสแตฟิโลค็อกคัส (SSSS) : ต้องแยกออกตามเกณฑ์การวินิจฉัย TEN SSSS เกิดในเด็กเป็นหลัก การหลุดลอกของผิวหนังเกิดขึ้นที่ระดับชั้น stratum granulosum (ตื้น) ในขณะที่ TEN ทำให้เกิดเนื้อตายจนถึงชั้นหนังแท้ ซึ่งแยกได้ทางพยาธิวิทยาภาวะพร่องเซลล์ต้นกำเนิดลิมบัส หลังการบาดเจ็บจากสารเคมีหรือความร้อน : แยกโดยประวัติโรค8) เยื่อบุตาอักเสบ จากเลือดออกเฉียบพลันเยื่อบุตาอักเสบ จากไวรัสทั้งสองข้าง แต่สามารถแยกได้โดยไม่มีไข้ทั้งตัวและผื่นที่ผิวหนังเปลือกตาอักเสบ /ต่อมไมโบเมียน อักเสบ
การรักษาในระยะเฉียบพลัน
การรักษาทั่วร่างกาย : การรักษาด้วยสเตียรอยด์แบบพัลส์ (methylprednisolone 500-1000 มก./วัน × 3 วัน × 1-2 รอบ) ดำเนินการตั้งแต่ระยะแรกของการเกิดโรค10) ในกรณีรุนแรง ให้เพิ่มการรักษาด้วย IVI G (0.4-1.0 ก./กก./วัน × 3-5 วัน) หรือการแลกเปลี่ยนพลาสมา การให้ยาในขนาดสูงตั้งแต่เนิ่นๆ เท่าที่สภาพทั่วไปเอื้ออำนวยเป็นสิ่งสำคัญในการยับยั้งการดำเนินไปของการอักเสบบริเวณผิวตา นอกจากนี้ยังมีทางเลือกในการเพิ่ม cyclosporine (3-5 มก./กก./วัน) หรือยาที่ยับยั้ง TNF -α เช่น etanercept และ infliximab ซึ่งมีรายงานว่ามีประสิทธิภาพโดยเฉพาะในกรณีที่ดื้อต่อสเตียรอยด์ หรือเป็นเรื้อรัง ในการจัดการทั่วไป การควบคุมอุณหภูมิ สารน้ำ โภชนาการ และการป้องกันการติดเชื้อในห้องเผาไหม้/ห้องผู้ป่วยหนักเป็นสิ่งจำเป็น และการรักษาแบบสหสาขาวิชาชีพดำเนินการโดยทีมสหวิชาชีพ
การรักษาเฉพาะที่ตา : หยอดยาหรือทายา betamethasone 6-10 ครั้งต่อวันเพื่อป้องกันการเกิดพังผืดยึดระหว่างเปลือกตาและลูกตา ใช้ยาปฏิชีวนะเฉพาะที่ร่วมด้วยเพื่อป้องกันการติดเชื้อ การรักษาเซลล์ต้นกำเนิดเยื่อบุกระจกตา เป็นปัจจัยที่ใหญ่ที่สุดที่กำหนดพยากรณ์โรคทางสายตาในระยะเรื้อรัง11) 13)
การปลูกถ่ายเยื่อหุ้มน้ำคร่ำระยะแรก (AMT) : แนะนำสำหรับ Grade 2 ขึ้นไป8) มีรายงานว่า 9 ใน 10 รายที่รุนแรงมากสามารถบรรลุ BCVA 20/208) กระจกตา อักเสบติดเชื้อยังเกิดขึ้นใน 35% ดังนั้นจึงจำเป็นต้องมีการป้องกันด้วยยาปฏิชีวนะเพิ่มเติม8) การประเมินทางจักษุวิทยาภายใน 24-48 ชั่วโมงหลังเริ่มมีอาการและการแทรกแซง AMT ระยะแรกช่วยปรับปรุงพยากรณ์โรคทางสายตา13) มีสองวิธีในการทำ AMT: การคลุมเยื่อบุตา ลูกตา ส่วนโค้ง และเยื่อบุตา เปลือกตาทั้งหมดด้วยการเย็บ หรือใช้อุปกรณ์รูปวงแหวนที่ไม่ต้องเย็บเช่น Prokera สามารถใส่ Prokera ได้ในห้องทำหัตถการ และการใช้งานกำลังขยายตัวในทางคลินิกเนื่องจากหลีกเลี่ยงการผ่าตัดที่รุกรานในระยะเฉียบพลัน เยื่อหุ้มน้ำคร่ำมีคุณสมบัติต้านการอักเสบ ต้านการสร้างเส้นเลือดใหม่ และต้านการเกิดแผลเป็น และส่งเสริมการสมานแผลที่ผิวตาโดยการปล่อยปัจจัยการเจริญเติบโตและไซโตไคน์ต้านการอักเสบอย่างต่อเนื่อง
การรักษาในระยะเรื้อรัง
การจัดการภาวะตาแห้ง : การหยอดน้ำตาเทียม ที่ไม่มีสารกันเสียบ่อยครั้ง, การหยอดกรดไฮยาลูโรนิก, การหยอดรีบามิไพด์ (เพิ่มการผลิตมิวซินและฤทธิ์ต้านการอักเสบ), การหยอดไดควาโฟซอล (กระตุ้นการหลั่งน้ำและมิวซิน), ร่วมกับการใช้อุดปิดต่อมน้ำตา (punctal plug) ภาวะตาแห้ง ในระยะเรื้อรังของ SJS ไม่ใช่เพียงการลดลงของปริมาณน้ำตา แต่เป็นตาแห้ง รุนแรงชนิดซับซ้อนที่เกี่ยวข้องกับความผิดปกติของต่อมไมโบเมียน (ชั้นไขมันผิดปกติ), การขาดมิวซินจากการลดลงของเซลล์กุณโฑ, และการกลายเป็นเคราตินของเยื่อบุตา ดังนั้นจึงยากที่จะจัดการด้วยยาเพียงชนิดเดียว จำเป็นต้องใช้กลยุทธ์หลายชนิดร่วมกันเพื่อเสริมแต่ละองค์ประกอบของชั้นน้ำตา เนื่องจากสารกันเสียทำให้การบาดเจ็บของเยื่อบุกระจกตา และเยื่อบุตา แย่ลง จึงควรเลือกยาหยอดตาที่ไม่มีสารกันเสียทุกครั้งที่ทำได้
การจัดการขนตาคุด (trichiasis ) : การถอนขนตาเป็นประจำทุก 3-4 เดือนตามวงจรขนตา สำหรับขนตาที่บางและไม่มีสี ปากคีบไทเทเนียมหรือปากคีบเย็บแผลมีประสิทธิภาพ ในกรณีที่เกิดซ้ำ ให้เพิ่มการผ่าตัดตกแต่งเปลือกตาเพื่อตัดรากขนตาหรือการจี้ไฟฟ้าขนตา (การผ่าตัดทำลายรากขนตา) ขนตาคุดหลัง SJS แตกต่างจากหนังตาคว่ำที่เกี่ยวข้องกับอายุ โดยสาเหตุเกิดจากหนังตาคว่ำเล็กน้อยที่ขอบด้านหลังของเปลือกตาลามไปยังเนื้อเยื่อแผลเป็นของรากขนตา ทำให้ทิศทางการงอกของขนตาเปลี่ยนไป ดังนั้นการรักษาไม่ใช่เพียงการถอนออกอย่างเดียว แต่จำเป็นต้องรักษาแผลเป็นที่ขอบเปลือกตาอย่างจริงจังในฐานะโรคพื้นเดิม หากปล่อยขนตาคุดไว้หลายปีโดยไม่รักษา อาจทำให้เกิดต้อเนื้อ เทียม สายตาเอียง กระจกตา หรือกระจกตา ขุ่น ดังนั้นควรแทรกแซงตั้งแต่เนิ่นๆ
การจัดการการอักเสบ : การหยอดสเตียรอยด์ ความเข้มข้นต่ำเพื่อระงับการอักเสบเรื้อรังและชะลอการดำเนินของการเปลี่ยนแปลงเป็นพังผืด ระวังการมีเชื้อ MRSA/MRSE และเลือกยาปฏิชีวนะที่เหมาะสมตามผลเพาะเชื้อ ในผู้ป่วย SJS/TEN ที่มีภาวะแทรกซ้อนทางตารุนแรง อัตราการมีเชื้อ MRSA/MRSE ในถุงเยื่อบุตา สูง ซึ่งอาจกระตุ้นให้เกิดการอักเสบของผิวตากำเริบหรือกระจกตา อักเสบติดเชื้อ ดังนั้นควรพิจารณาเพาะเชื้อจากถุงเยื่อบุตา เป็นระยะ และใช้ยาปฏิชีวนะที่ได้ผลกับ MRSA เช่น แวนโคมัยซินหรือไลน์โซลิดเมื่อจำเป็น ด้วยการหยอดสเตียรอยด์ เรื้อรัง ควรระวังความดันลูกตา สูงและต้อหินทุติยภูมิ และวัดความดันลูกตา เป็นประจำ
เลนส์สเคลอรัลและการฟื้นฟูการมองเห็น : คอนแทคเลนส์ชนิดแข็งที่รองรับโดยลิมบัส และเลนส์สเคลอรัลมีประสิทธิภาพในการปรับปรุงการมองเห็น ในตาแห้ง รุนแรงและผิวตาไม่เรียบ
เลนส์สเคลอรัลเพื่อปรับปรุงการมองเห็น : สำหรับกรณีตาแห้ง รุนแรงที่มีผิวกระจกตา ไม่เรียบ เลนส์สเคลอรัล (scleral lens) หรือ BostonSight PROSE (การทดแทนเทียมของระบบนิเวศผิวตา) และคอนแทคเลนส์ขนาดเส้นผ่านศูนย์กลางใหญ่ที่รองรับโดยลิมบัส อื่นๆ มีประโยชน์ โดยการกักเก็บของเหลวบัฟเฟอร์ระหว่างเลนส์กับกระจกตา สามารถแก้ไขความไม่สม่ำเสมอระดับจุลภาคของกระจกตา เชิงแสง และรักษาสภาพแวดล้อมที่ชื้นอย่างต่อเนื่องเพื่อป้องกันการดำเนินของความเสียหายของเยื่อบุผิว ผู้ป่วย SJS สองตาหลายคนได้รับการบรรเทาอาการปวด กลัวแสง และความรู้สึกสิ่งแปลกปลอม นอกเหนือจากการแก้ไขค่าสายตา
สำหรับความบกพร่องทางการมองเห็น อย่างรุนแรงเนื่องจากการบุกรุกของเนื้อเยื่อเยื่อบุตา ที่กระจกตา จะทำการปลูกถ่ายเซลล์ต้นกำเนิดลิมบัส (limbal stem cell transplantation; LSCT) หรือการปลูกถ่ายเยื่อบุผิวเมือกที่เพาะเลี้ยง การปลูกถ่ายเซลล์ต้นกำเนิดลิมบัส มี 3 ชนิดตามความแตกต่างของเทคนิคการผ่าตัด และการทบทวนอย่างเป็นระบบของการปลูกถ่ายเซลล์ต้นกำเนิดลิมบัส ของผู้ป่วยเอง รายงานว่าอัตราความสำเร็จทางกายวิภาค/หน้าที่ของการปลูกถ่าย conjunctival-limbal ของผู้ป่วยเอง (conjunctival-limbal autograft; CLAu) คือ 81%/74.4%, การปลูกถ่ายเยื่อบุผิวลิมบัส แบบง่าย (simple limbal epithelial transplantation; SLET ) คือ 78%/68.6% และการปลูกถ่ายเยื่อบุผิวลิมบัส ที่เพาะเลี้ยง (cultivated limbal epithelial transplantation; CLET) คือ 61.4%/53% 9) CLAu และ SLET แสดงผลลัพธ์ที่ดีกว่าอย่างมีนัยสำคัญเมื่อเทียบกับ CLET (p=0.0048) 9)
สำหรับการปลูกถ่ายเยื่อบุผิวเมือกที่เพาะเลี้ยง มีวิธีการใช้แผ่นเยื่อบุผิวช่องปากของผู้ป่วยเอง และการปลูกถ่ายเยื่อบุผิวช่องปากของผู้ป่วยเองได้รับการรับรองเป็นเวชศาสตร์ขั้นสูงในญี่ปุ่น 13) ในกรณีเช่น Stevens-Johnson syndrome ตาทั้งสองข้างที่ไม่สามารถหาเนื้อเยื่อลิมบัส ของผู้ป่วยเองได้ จะเก็บเยื่อบุช่องปากของผู้ป่วยจำนวนเล็กน้อย ขยายเป็นแผ่นเยื่อบุผิวในอาหารเลี้ยงเชื้อ จากนั้นปลูกถ่ายลงบนผิวกระจกตา โดยใช้เยื่อหุ้มน้ำคร่ำหรือกาวไฟบรินเป็นพาหะ ในการเตรียมแผ่นเยื่อบุผิวที่เพาะเลี้ยง จะใช้อาหารที่มีเรตินอลและ EGF เพื่อกำจัดวัสดุจากต่างชนิดกัน อาจใช้ร่วมกับการยับยั้งการทำงานของไฟโบรบลาสต์ด้วย mitomycin C หลังการปลูกถ่าย จะใช้ยาหยอดตาสเตียรอยด์ และยากดภูมิคุ้มกันร่วมกันต่อไปเพื่อป้องกันการอักเสบของผิวตากำเริบ
การปลูกถ่ายกระจกตา แบบทะลุ (penetrating keratoplasty; PKP ) พิจารณาในกรณีแผลเป็นที่กระจกตา แต่เมื่อเซลล์ต้นกำเนิดลิมบัส สูญเสียไป การสร้างเยื่อบุผิวที่ไม่สมบูรณ์มักเกิดขึ้นและการพยากรณ์โรคเมื่อทำเพียงอย่างเดียวมีจำกัด 8) ดังนั้น ใน LSCD รุนแรง ขั้นแรกให้ทำให้ผิวตาคงที่ด้วยการปลูกถ่ายเซลล์ต้นกำเนิดลิมบัส หรือการปลูกถ่ายเยื่อบุผิวเมือกที่เพาะเลี้ยง จากนั้นจึงทำการปลูกถ่ายกระจกตา แบบชั้นหรือแบบทะลุเป็นขั้นตอนสำหรับความขุ่นของกระจกตา และมักเลือกการผ่าตัดสองขั้นตอน 13)
กระจกตา เทียมบอสตัน (Boston keratoprosthesis; KPro) ใช้เป็นทางเลือกสำหรับกรณีรุนแรงที่ฟื้นฟูการมองเห็น ได้ยากด้วยการรักษาอื่น 8) โดยเฉพาะในกรณี SJS ตาทั้งสองข้างที่ไม่มีแหล่งปลูกถ่ายของผู้ป่วยเอง ชนิดที่ II (mucous membrane-covered) ซึ่งใช้ส่วนประกอบทางแสงและส่วนเนื้อเยื่อไทเทเนียม ได้รับรายงานว่าเป็นวิธีการเอาชนะการกลายเป็นเยื่อบุตา อย่างเรื้อรังและการยึดติดของเปลือกตา อย่างไรก็ตาม ภาวะแทรกซ้อนระยะยาว เช่น ต้อหิน จอประสาทตาลอก การติดเชื้อ และการโผล่ของอุปกรณ์ ไม่ใช่เรื่องที่พบได้น้อย จำเป็นต้องมีการจัดการอย่างเข้มงวดตลอดชีวิต ในกรณี SJS/TEN ที่เกิดจาก brinzolamide ได้ทำการปลูกถ่ายกระจกตา แบบทะลุทะลวงสำหรับการยึดติดของเปลือกตาและแผลเป็นที่กระจกตา การมองเห็น ดีขึ้นเป็น 0.05 1)
เนื่องจากการอักเสบของผิวตากำเริบหลังการผ่าตัดตา เช่น การผ่าตัดต้อกระจก แม้ในกรณีที่ไม่รุนแรง จำเป็นต้องระงับการอักเสบอย่างเพียงพอด้วยสเตียรอยด์ ชนิดรับประทานหลังผ่าตัด ก่อนผ่าตัด ควรตรวจเพาะเชื้อจากถุงเยื่อบุตา เพื่อหา MRSA และ MRSE และหากจำเป็น ให้หยอดยาปฏิชีวนะก่อนผ่าตัด ในการผ่าตัดต้อกระจก แนะนำให้ทำแผลเล็ก ปกป้องผิวตาด้วยสารหนืดหยุ่น และผ่าตัดให้เสร็จในเวลาที่สั้นที่สุดเท่าที่เป็นไปได้
Q
สิ่งที่สำคัญที่สุดในการรักษาระยะเฉียบพลันคืออะไร?
A
สิ่งที่สำคัญที่สุดคือการระงับการอักเสบของผิวตาอย่างเพียงพอในระยะเฉียบพลัน นอกเหนือจากการให้สเตียรอยด์ ทางระบบ (methylprednisolone 500-1000 มก./วัน นาน 3 วัน) 10) แล้ว จำเป็นต้องหยอดยาหยอดตา betamethasone เฉพาะที่บ่อยครั้ง หากสามารถรักษาเซลล์ต้นกำเนิดเยื่อบุกระจกตา ในระยะเฉียบพลันได้ ความใสของกระจกตา ก็มีแนวโน้มที่จะคงอยู่ ในกรณีระดับ 2 ขึ้นไป การเพิ่มการปลูกถ่ายเยื่อหุ้มน้ำคร่ำตั้งแต่เนิ่นๆ สามารถให้การพยากรณ์การมองเห็น ที่ดีแม้ในกรณีรุนแรง 8)
พยาธิสรีรวิทยาของ SJS/TEN อธิบายได้จากการตอบสนองทางภูมิคุ้มกันแบบเซลล์ที่มากเกินไปต่อเมแทบอไลต์ของยา โดยมีพื้นฐานจากความบกพร่องทางพันธุกรรม ตามด้วยการตายของเซลล์เยื่อบุผิวแบบอะพอพโทซิส อย่างกว้างขวาง และการอักเสบและความเสียหายของเนื้อเยื่อทุติยภูมิ แม้ว่าเซลล์เยื่อบุผิวของหนังกำพร้าและเยื่อเมือกจะเป็นเป้าหมายทั่วร่างกาย แต่ที่ผิวตา เนื่องจากตำแหน่งของเซลล์ต้นกำเนิดลิมบัส การไหลเวียนเลือด และส่วนประกอบของน้ำตา การอักเสบมักจะยืดเยื้อและนำไปสู่การสูญเสียความสามารถในการสร้างเนื้อเยื่อใหม่โดยตรง
SJS/TEN จัดเป็นปฏิกิริยาภูมิไวเกินชนิดที่ 4 (แบบหน่วง) ลิมโฟไซต์ทีชนิด CD8+ ที่เป็นพิษต่อเซลล์มีบทบาทสำคัญผ่านการนำเสนอเมแทบอไลต์ของยาบนโมเลกุล MHC คลาส I 5) เซลล์ที CD8+ ที่ถูกกระตุ้นจะหลั่ง TNF -α และ IFN-γ ซึ่งกระตุ้นให้เคราติโนไซต์ผลิตไนตริกออกไซด์ (NO) NO นี้ส่งเสริมการตายของเคราติโนไซต์ผ่านวิถี Fas/Fas ligand 5) การตายแบบอะพอพโทซิส ของเคราติโนไซต์อย่างกว้างขวางทำให้เกิดเนื้อตายและการหลุดลอกของหนังกำพร้าทั้งชั้น ซึ่งสังเกตได้ว่าเป็นเนื้อตายสมบูรณ์ของชั้นเบซัลของหนังกำพร้า ซึ่งเป็นลักษณะทางจุลพยาธิวิทยาของ SJS/TEN การยืนยันสัญญาณ Nikolsky บวกและเนื้อตายของชั้นเบซัลของหนังกำพร้าในการตัดชิ้นเนื้อผิวหนังมีประโยชน์ในการแยกความแตกต่างจากภาวะต่างๆ เช่น SSSS
แกรนูไลซิน (granulysin) ถูกระบุว่าเป็นตัวกลางหลักของการตายของเคราติโนไซต์ใน SJS/TEN 5) เซลล์ NK ยังเป็นสื่อกลางในการตายของเคราติโนไซต์ผ่านการจับของรีเซพเตอร์ CD94/NK G2C กับโมเลกุล HLA-E บนเคราติโนไซต์ 5) TNF -α ควบคุมการแสดงออกของโมเลกุลที่เกี่ยวข้องกับการตายของเซลล์ในหนังกำพร้าให้เพิ่มขึ้น ซึ่งในที่สุดนำไปสู่การหลุดลอกของหนังกำพร้าอย่างกว้างขวาง 5)
นอกจากนี้ ยังมีความคิดว่าภาวะหลอดเลือดอักเสบจากการสะสมของอิมมูโนคอมเพล็กซ์ที่ผนังหลอดเลือดใต้เยื่อบุผิวของผิวหนังและเยื่อเมือกมีส่วนเกี่ยวข้อง และความผิดปกติของจุลภาคเชื่อว่ามีส่วนทำให้เกิดการกัดกร่อนและการหายของแผลล่าช้า การยับยั้งการผลิตพรอสตาแกลนดิน ซึ่งเป็นกลไกทั่วไปของ NSAID ก็ถูกสันนิษฐานว่ามีส่วนเกี่ยวข้องกับการเกิด SJS/TEN เช่นกัน 13)
ในตา การหลุดลอกของเยื่อบุผิวและการสูญเสียเฮมิเดสโมโซมสามารถเกิดขึ้นได้ก่อนการแทรกซึมของเซลล์ภูมิคุ้มกัน 8) ในเคราติโนไซต์ระยะแรก พบการเกิดแวคิวโอลในชั้นเบซัลแม้ไม่มีเซลล์ภูมิคุ้มกัน บ่งชี้ถึงความผิดปกติของการควบคุมไซโตไคน์ก่อนการแทรกซึมของภูมิคุ้มกัน 8) สิ่งนี้บ่งชี้ว่าการอักเสบของผิวตานำหน้าหรือเกิดขึ้นพร้อมกับปฏิกิริยาต่อยาทั้งระบบ และเป็นพื้นฐานของความสำคัญของการใช้สเตียรอยด์ เฉพาะที่บ่อยครั้งในระยะเฉียบพลัน ไม่เพียงแต่เป็นการรักษาตามอาการ แต่เป็นการแทรกแซงทางพยาธิสภาพ
ในระยะหลัง ลิมโฟไซต์ทีชนิด CD8+ ที่เป็นพิษต่อเซลล์จะแทรกซึมและกำหนดเป้าหมายไปที่เคราติโนไซต์ 8) ในระยะเรื้อรัง นิวโทรฟิลจะคงอยู่อย่างต่อเนื่องในเนื้อเยื่อเยื่อบุตา ซึ่งอาจขับเคลื่อนความผิดปกติของการควบคุมภูมิคุ้มกันและนำไปสู่ความเสียหายของสเต็มเซลล์ลิมบัส 8) การอักเสบเรื้อรังที่ดำเนินต่อไปจะทำให้เกิดพังผืดและแผลเป็นของเยื่อบุตา ส่งผลให้เซลล์กอบเล็ตลดลง การอุดตันของต่อมน้ำตาเสริม และความผิดปกติของต่อมไมโบเมียน ทำให้ชั้นน้ำตาพังทลายอย่างถาวร เพื่อตัดวงจรในระยะเรื้อรังนี้ จำเป็นต้องระงับการอักเสบเล็กน้อยในระยะยาวด้วยยาหยอดตาสเตียรอยด์ ความเข้มข้นต่ำ
เซลล์ต้นกำเนิดเยื่อบุกระจกตา อยู่ในเซลล์ฐานของเยื่อบุลิมบัส (limbus) โดยมีสัดส่วนน้อยกว่า 1% ของเซลล์ฐานทั้งหมด เซลล์ต้นกำเนิดเหล่านี้จะเคลื่อนที่เข้าสู่ศูนย์กลางกระจกตา แบบ centripetal พร้อมกับการเพิ่มจำนวนและแยกตัว เพื่อรักษาการหมุนเวียนของเยื่อบุกระจกตา ทั้งหมด ลักษณะทางกายวิภาคของเยื่อบุลิมบัส คือการมีโครงสร้างรอยพับแบบรัศมีที่เรียกว่า Palisades of Vogt (POV) ซึ่งสร้างสภาพแวดล้อมจุลภาคพิเศษที่อุดมไปด้วยหลอดเลือด เส้นประสาท และ niche ของเซลล์ต้นกำเนิด โดยปกติ POV จะสังเกตได้ง่ายในส่วนบนและส่วนล่างในสภาวะปกติ แต่อาจไม่ชัดเจนในตาที่แข็งแรงของเด็กอายุต่ำกว่า 10 ปีหรือผู้ใหญ่อายุมากกว่า 70 ปี ดังนั้นการวินิจฉัยจึงประเมินโดยการรวมการหายไปของ POV เข้ากับการค้นพบอื่นๆ เช่น การบุกรุกของเยื่อบุตา หรือความแตกต่างของการย้อมสีเยื่อบุ
เมื่อเกิดข้อบกพร่องของเยื่อบุกระจกตา และเยื่อบุตา อย่างกว้างขวางในระยะเฉียบพลันซึ่งทำให้เซลล์ต้นกำเนิดลิมบัส สูญเสียไป เยื่อบุที่มีต้นกำเนิดจากเยื่อบุตา จะปกคลุมผิวกระจกตา ทำให้เกิดความขุ่นและเส้นเลือดงอกใหม่ กระบวนการนี้เรียกว่าภาวะพร่องเซลล์ต้นกำเนิดลิมบัส (Limbal Stem Cell Deficiency - LSCD ) 8) SJS เป็นหนึ่งในสาเหตุหลักของ LSCD เรื้อรัง การศึกษาใน 738 ตาจากศูนย์เดียวพบว่า 10.4% มีสาเหตุจาก SJS 8) ในช่วงไม่กี่ปีที่ผ่านมา มีความพยายามในการวินิจฉัยความรุนแรงและการกระจายของ LSCD อย่างเป็นกลางโดยการรวมการระบุเซลล์กุณโฑด้วยเซลล์วิทยาแบบพิมพ์ (impression cytology) การสังเกตเซลล์ฐาน POV โดยตรงด้วยกล้องจุลทรรศน์คอนโฟคอล ในร่างกาย และการประเมินความหนาของเยื่อบุแบบชั้นด้วย OCT ส่วนหน้า 8)
HLA-A*02:06 มีความสัมพันธ์อย่างมากกับ SJS/TEN ที่มีภาวะแทรกซ้อนทางตารุนแรงในประชากรญี่ปุ่น 12) มีการระบุ HLA ที่ไวต่อยาแต่ละชนิด เช่น HLA-B*58:01 (allopurinol), HLA-B*15:02 (carbamazepine) และ HLA-B*57:01 (abacavir) และการตรวจคัดกรองก่อนให้ยาช่วยให้สามารถป้องกันโรคในพื้นที่ที่เพิ่มขึ้น 8) ความหลากหลายของ HLA เหล่านี้ทำหน้าที่เป็นโมเลกุลสำคัญที่กำหนดปฏิสัมพันธ์ระหว่าง TCR (ตัวรับทีเซลล์) กับยา/เมแทบอไลต์ของยา โมเลกุลของยาเองหรือเมแทบอไลต์ที่ว่องไวจะจับโดยตรงกับร่องจับเปปไทด์ของโมเลกุล HLA ทำให้การนำเสนอเปปไทด์ตนเองเปลี่ยนแปลงไป และกระตุ้นการตอบสนองของทีเซลล์ที่ทำปฏิกิริยากับตนเองผิดปกติ ตามสมมติฐาน hapten และสมมติฐานปฏิสัมพันธ์ทางเภสัชวิทยา (p-i) การอธิบายกลไกระดับโมเลกุลเหล่านี้เป็นพื้นฐานสำหรับกลยุทธ์การป้องกันในอนาคตและการเลือกใช้ยาที่ปลอดภัย
ใน SJS/TEN ที่เกิดจากยายับยั้ง PD-1 การแสดงออกของ PD-L1 ซึ่งปกติตรวจไม่พบในผิวหนังปกติ จะถูกควบคุมเพิ่มขึ้นอย่างมีนัยสำคัญในลิมโฟไซต์และเคราติโนไซต์ 5) ส่งผลให้เกิดการตายของเคราติโนไซต์โดยทีเซลล์ CD8+ ที่ถูกกระตุ้น 5)
Q
ทำไมความเสียหายถาวรจึงยังคงอยู่ที่กระจกตา?
A
เมื่อเซลล์ต้นกำเนิดเยื่อบุกระจกตา (ซึ่งอยู่ในเซลล์ฐานของเยื่อบุลิมบัส ) สูญหายไปในระยะเฉียบพลัน การสร้างเยื่อบุกระจกตา ขึ้นใหม่จะเป็นไปไม่ได้ พื้นผิวกระจกตา จะถูกปกคลุมด้วยเนื้อเยื่อเยื่อบุตา ที่มีหลอดเลือดและเนื้อเยื่อเกี่ยวพัน ทำให้ขุ่นและไม่เรียบ ในระยะเรื้อรัง การมีอยู่ของนิวโทรฟิลอย่างต่อเนื่องจะขับเคลื่อนความผิดปกติของการควบคุมภูมิคุ้มกันและคงไว้ซึ่งความเสียหายของเซลล์ต้นกำเนิด 8) การขาดการหลั่งน้ำตาจากการอุดตันของท่อต่อมน้ำตาก็มีส่วนร่วม และตาแห้ง และความขุ่นของกระจกตา จะคงอยู่ตลอดชีวิต
ด้วยการใช้ ICI ที่เพิ่มขึ้น รายงาน SJS/TEN ก็เพิ่มขึ้นเช่นกัน ในการศึกษาผู้ป่วย SJS/TEN ที่เกิดจาก Tislelizumab จำนวน 13 ราย (ในจีน) 9 รายเป็นเพศชาย อายุเฉลี่ย 73.15±7.13 ปี 5) สูตรการรักษามีความหลากหลาย รวมถึงสเตียรอยด์ เดี่ยว สเตียรอยด์ +IVI G สเตียรอยด์ +IVI G+ไซโคลสปอรีน และผู้ป่วย 12 รายดีขึ้น 5)
ในกรณี SJS/TEN ที่เกิดจาก tislelizumab ซึ่งไม่ดีขึ้นด้วยการรักษาเริ่มต้นด้วยสเตียรอยด์ และ IVI G การใช้สารยับยั้ง TNF -α (โปรตีนฟิวชันรีเซพเตอร์ TNF ของมนุษย์ II-แอนติบอดี) ร่วมกับการฟอกเลือดทำให้เกิดการปรับปรุง 5) การประยุกต์ใช้สารยับยั้ง TNF -α ในการรักษา SJS/TEN กำลังได้รับความสนใจในฐานะกลยุทธ์การรักษาแบบใหม่
การแพทย์ฟื้นฟูสำหรับภาวะพร่องเซลล์ต้นกำเนิดลิมบัส มีความก้าวหน้าอย่างมากในช่วงไม่กี่ปีที่ผ่านมา โดยการเติมเรตินอลและ EGF ลงในอาหารเลี้ยงเชื้อ ทำให้สามารถเตรียมแผ่นเยื่อบุกระจกตา ได้โดยไม่ต้องใช้เซลล์ป้อนและซีรั่ม และวัสดุปลูกถ่ายที่ปราศจากสารจากต่างชนิดกำลังถูกนำมาใช้ทางคลินิก 13) การปลูกถ่ายเยื่อบุช่องปากของผู้ป่วยเองสามารถใช้เป็นแหล่งเซลล์ของผู้ป่วยเองได้แม้ใน LSCD สองตา และมีข้อบ่งชี้สำหรับโรคผิวตารุนแรง เช่น SJS 13) SLET กำลังแพร่หลายเป็นวิธีการที่ง่ายและมีต้นทุนต่ำในบรรดา LSCT และการทบทวนงานวิจัยที่มีอยู่แสดงผลลัพธ์ที่เหนือกว่า CLET 9) นอกจากนี้ ผลิตภัณฑ์ที่ประกอบด้วยแผ่นเซลล์เยื่อบุช่องปากที่ยึดติดกับเมทริกซ์เยื่อหุ้มน้ำคร่ำได้ถูกวางตลาดเป็นผลิตภัณฑ์การแพทย์ฟื้นฟู และการประยุกต์ใช้ทางคลินิกสำหรับ LSCD สองตากำลังก้าวหน้า การวิจัยทางคลินิกของแผ่นเซลล์เยื่อบุกระจกตา ที่ได้จากเซลล์ iPS ก็กำลังดำเนินการในญี่ปุ่น และคาดว่าจะเป็นการรักษารุ่นต่อไปสำหรับผู้ป่วยโรคสองตาที่ไม่สามารถหาแหล่งเซลล์ของผู้ป่วยเองได้
มีรายงานว่าแม้แต่ยาหยอดตากลุ่มซัลโฟนาไมด์ก็สามารถทำให้เกิด SJS/TEN ทั่วร่างกายได้ หลังจากเริ่มใช้ยาหยอดตา brinzolamide 6 วัน เกิดปฏิกิริยาทั่วร่างกายครอบคลุม 99% ของพื้นที่ผิวร่างกาย 1) เส้นทางการดูดซึมผ่านเยื่อบุตา และเยื่อบุจมูกสามารถกระตุ้นการตอบสนองทางภูมิคุ้มกันทั่วร่างกายในบุคคลที่มีความไวทางพันธุกรรม 1) การค้นพบนี้บ่งชี้ว่าแม้แต่ยาหยอดตาที่ใช้ในจักษุวิทยาก็สามารถเป็นตัวกระตุ้นให้เกิดผื่นยารุนแรงทั่วร่างกาย ซึ่งจำเป็นต้องพิจารณาอย่างรอบคอบเมื่อสั่งจ่ายให้กับผู้ป่วยที่มีประวัติแพ้ยา
มีรายงานผู้ป่วย SJS/TEN ที่มีภาวะเบาหวานชนิดที่ 1 แบบเฉียบพลันร่วมด้วย 3) สันนิษฐานว่ากลไกการตอบสนองทางภูมิคุ้มกันของระบบทำลายเซลล์เบต้าของตับอ่อน ซึ่งบ่งชี้ถึงความสำคัญของการติดตามระดับน้ำตาลในเลือดระหว่างการจัดการ SJS/TEN 3) นอกจากนี้ ยังมีรายงานภาวะแทรกซ้อนทางระบบอื่นๆ ของ SJS/TEN เช่น ปอดอักเสบชนิดคั่นระหว่างหน้าเฉียบพลัน ภาวะไตบาดเจ็บเฉียบพลัน ความผิดปกติของตับ และความผิดปกติของการแข็งตัวของเลือด ดังนั้นการติดตามอวัยวะหลายส่วนอย่างต่อเนื่องจึงเป็นสิ่งจำเป็นในการจัดการทางระบบ
ผู้ป่วย SJS/TEN ที่มีผลกระทบทางตาอย่างรุนแรงจะต้องได้รับการรักษาหลายอย่างร่วมกันตลอดชีวิต เช่น การปลูกถ่ายกระจกตา การปลูกถ่ายสเต็มเซลล์ลิมบัส กระจกตา เทียม และเลนส์สเคลอรัล นอกจากนี้ ยังต้องรักษาต่อเนื่องสำหรับตาแห้ง ขนตางอกผิดปกติ เยื่อบุตาอักเสบ เรื้อรัง การประเมินลานสายตาและความดันลูกตา เป็นประจำ และการจัดการต้อหินทุติยภูมิ และต้อกระจก ดังนั้นจึงเป็นเรื่องยากที่จะจัดการโดยสถาบันเดียวหรือแผนกเดียว จำเป็นต้องมีระบบติดตามผลระยะยาวโดยมีจักษุแพทย์ผู้เชี่ยวชาญด้านกระจกตา เป็นศูนย์กลาง และความร่วมมือแบบสหสาขาวิชากับแผนกผิวหนัง แผนกโรคข้อและคอลลาเจน แผนกทันตกรรมและศัลยกรรมช่องปาก และแผนกเวชศาสตร์ฟื้นฟู เพื่อรักษาคุณภาพชีวิตของผู้ป่วย การดูแลผู้ที่มีสายตาเลือนรางและการสนับสนุนการทำงานก็มีความสำคัญ และแนะนำให้เริ่มฟื้นฟูสมรรถภาพทางสายตาตั้งแต่เนิ่นๆ เกี่ยวกับระบบช่วยเหลือค่าใช้จ่ายทางการแพทย์ ผลกระทบทางตาอย่างรุนแรงจาก SJS/TEN อาจมีสิทธิ์ได้รับความช่วยเหลือบางส่วนภายใต้กรอบโรคหายากที่กำหนด “ผื่นแดงหลายรูปแบบชนิดรุนแรง (ระยะเฉียบพลัน)” และโรคกระจกตา ที่เป็นผลกระทบ ดังนั้นจึงควรให้ข้อมูลโดยร่วมมือกับนักสังคมสงเคราะห์ทางการแพทย์
เนื้อหาในบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลแก่ผู้เชี่ยวชาญทางการแพทย์เท่านั้น และไม่ใช่พื้นฐานสำหรับการวินิจฉัยหรือการรักษาเฉพาะบุคคล การตัดสินใจทางคลินิกควรทำโดยแพทย์ผู้รักษาตามสภาพของผู้ป่วย
Lu H, Xu W, Wu Y, Zhang M, Ma S. Ocular administration of brinzolamide leading to Stevens-Johnson syndrome/toxic epidermal necrolysis overlap: A case report and review. Medicine. 2025;104(49):e46362.
Padniewski JJ, Jacobson-Dunlop E, Albadri S, Hylwa S. Stevens-Johnson syndrome precipitated by Moderna Inc. COVID-19 vaccine: a case-based review of literature comparing vaccine and drug-induced Stevens-Johnson syndrome/toxic epidermal necrolysis. Int J Dermatol. 2022.
Zhang X, Huang D, Lou D, Si X, Mao J. Stevens-Johnson Syndrome/Toxic epidermal necrolysis complicated with fulminant type 1 diabetes mellitus: a case report and literature review. BMC Endocr Disord. 2024;24:172.
Zhou Y, Xue H, Lu C, et al. Treatment of Tislelizumab-Induced Toxic Epidermal Necrolysis and Agranulocytosis: A Case Report and Literature Review. Curr Drug Saf. 2025;20(3):361-365.
Yu H, Li Y, Qu X, Zhu J, Liu Z, Mu Z. Stevens-Johnson syndrome/toxic epidermal necrolysis induced by tislelizumab: a case report and literature review. Front Immunol. 2025;16:1689877.
Zhang M, Wu R, Jia M, Sun S, Zhang L, Tang T. Sintilimab-induced erythema multiforme drug eruption in the treatment of sigmoid colon cancer: A case report and literature review. Medicine. 2023;102(41):e35659.
Zhang L, Yang P, Zhu Y, Liu K, Sun Z. Toxic epidermal necrolysis following lamotrigine replacement therapy in a woman planning pregnancy: a case report and literature review. BMC Womens Health. 2025;25:371.
Hu JCW, Trief D. A narrative review of limbal stem cell deficiency & severe ocular surface disease. Ann Eye Sci. 2023;8:13.
Shanbhag SS, Nikpoor N, Donthineni PR, Singh V, Chodosh J, Basu S. Autologous limbal stem cell transplantation: a systematic review of clinical outcomes with different surgical techniques. Br J Ophthalmol. 2020;104(2):247-253.
重症多形滲出性紅斑に関する調査研究班. Stevens-Johnson症候群および中毒性表皮壊死症(TEN)診断基準2005. 厚生労働科学研究費補助金 難治性疾患克服研究事業.
Sotozono C, Ueta M, Nakatani E, et al. Predictive Factors Associated with Acute Ocular Involvement in Stevens-Johnson Syndrome and Toxic Epidermal Necrolysis. Am J Ophthalmol. 2015;160(2):228-237.
Ueta M, Sotozono C, Inatomi T, et al. HLA class I and II gene polymorphisms in Stevens-Johnson syndrome with ocular complications in Japanese. Mol Vis. 2008;14:550-555.
Kinoshita S, Koizumi N, Ueta M, Sotozono C. New surgical approaches to the management of Stevens-Johnson syndrome and toxic epidermal necrolysis. Cornea. 2015;34 Suppl 11:S97-S103.