เยื่อบุตาอักเสบ ชนิดมีแผลเป็นเป็นกลุ่มโรคที่คุกคามการมองเห็น โดยมีลักษณะการอักเสบเรื้อรังและการเกิดแผลเป็นที่เยื่อบุตา สาเหตุมีหลากหลาย รวมถึงโรคภูมิต้านตนเอง (ที่พบบ่อยที่สุดคือเพมฟิกอยด์แผลเป็นที่ตา), การติดเชื้อ, การบาดเจ็บ, และยา
การประเมินความก้าวหน้าใช้การจำแนกของฟอสเตอร์ (ระยะ I–IV) และในระยะสุดท้ายจะเกิดการกลายเป็นเคราตินของผิวตาและการยึดติดของเปลือกตา
เพื่อการวินิจฉัยที่แน่นอน การตัดชิ้นเนื้อเยื่อบุตา และการตรวจอิมมูโนฟลูออเรสเซนซ์โดยตรง (DIF) เป็นสิ่งจำเป็น
ในเพมฟิกอยด์แผลเป็นที่ตา การรักษาด้วยยากดภูมิคุ้มกันทั้งระบบเป็นหลักสำคัญของการรักษา
ในเยื่อบุตาอักเสบ ชนิดมีแผลเป็นที่เกิดจากยา การหยุดยาที่เป็นสาเหตุมีความสำคัญที่สุด
เยื่อบุตาอักเสบ ชนิดมีแผลเป็น (cicatricial conjunctivitis) เป็นคำทั่วไปสำหรับเยื่อบุตาอักเสบ เรื้อรังที่มีการเกิดแผลเป็นที่เยื่อบุตา การอักเสบเรื้อรังของเยื่อบุตา กระตุ้นไฟโบรบลาสต์ ส่งเสริมการสร้างเมทริกซ์นอกเซลล์ และนำไปสู่พังผืดของเยื่อบุตา และการเปลี่ยนแปลงของผิวตา
สาเหตุของการเกิดแผลเป็นมีหลากหลาย รวมถึงเยื่อบุตาอักเสบ ติดเชื้อ (เช่น โรคริดสีดวงตา และเยื่อบุตาอักเสบ จากไวรัสระบาด) ที่ผ่านระยะเยื่อเทียมเฉียบพลันไปสู่แผลเป็นเรื้อรัง เยื่อบุตาอักเสบ ไม่ติดเชื้อ เช่น กลุ่มอาการสตีเวนส์-จอห์นสัน (SJS ) และเพมฟิกอยด์ตา และปัจจัยภายนอก เช่น การบาดเจ็บจากสารเคมีและพิษจากยา
สาเหตุที่พบบ่อยที่สุดของเยื่อบุตาอักเสบ ชนิดมีแผลเป็นที่ยังดำเนินอยู่และลุกลามคือ เพมฟิกอยด์แผลเป็นที่ตา (ocular cicatricial pemphigoid: OCP ) OCP เป็นโรคภูมิต้านตนเองในสเปกตรัมของเพมฟิกอยด์เยื่อเมือก (mucous membrane pemphigoid: MMP) โดยอุบัติการณ์ 1 ใน 10,000–50,000 คน 5) พบมากในหญิงสูงอายุ อัตราส่วนเพศชายต่อหญิงประมาณ 1:2 5) การสำรวจเฝ้าระวังในสหราชอาณาจักรรายงานอุบัติการณ์รายปีของเยื่อบุตาอักเสบ ชนิดมีแผลเป็นประมาณ 1.3 ต่อล้านคน
ภูมิต้านตนเอง/การอักเสบ
โรคเพมฟิกอยด์แผลเป็นที่ตา (OCP ) : สาเหตุที่พบบ่อยที่สุดของเยื่อบุตาอักเสบแบบมีแผลเป็น ที่ลุกลาม
กลุ่มอาการสตีเวนส์-จอห์นสัน /เนื้อตายของผิวหนังชั้นนอกชนิดเป็นพิษ
โรคกราฟต์เวอร์ซัสโฮสต์ (GVHD) : โรคผิวตาชนิดเรื้อรังที่เกิดขึ้นหลังการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด4)
อื่นๆ : ไลเคนพลานัส, โรคตุ่มน้ำพอง IgA แบบเส้นตรง, ซาร์คอยโดซิส 3)
จากภายนอกและอื่นๆ
ที่เกิดจากยา : โรคเพมฟิกอยด์เทียมที่ตาจากการใช้ยาต้านต้อหิน เป็นเวลานาน7)
ติดเชื้อ : โรคริดสีดวงตา , เยื่อบุตาอักเสบ จากอะดีโนไวรัสร่วมกับกระจกตา อักเสบ, เยื่อบุตาอักเสบ จากคอตีบ
บาดเจ็บ : การบาดเจ็บจากสารเคมี (ด่าง/กรด), แผลไหม้จากความร้อน, การบาดเจ็บจากรังสี
เนื้องอกร้าย : มะเร็งต่อมไขมัน , มะเร็งเซลล์สความัส , มะเร็งต่อมน้ำเหลือง MALT
Q
ความแตกต่างระหว่างโรคเพมฟิกอยด์แผลเป็นที่ตาและโรคเพมฟิกอยด์เยื่อเมือกคืออะไร?
A
โรคเพมฟิกอยด์เยื่อเมือก (MMP) เป็นคำทั่วไปสำหรับโรคภูมิต้านตนเองที่ทำให้เกิดตุ่มน้ำและการกร่อนของเยื่อเมือกในบริเวณกว้าง เช่น ปาก ตา ช่องจมูก กล่องเสียง หลอดอาหาร และอวัยวะเพศ ในจักษุวิทยา กรณีที่มีการเกี่ยวข้องกับตาเรียกว่าโรคเพมฟิกอยด์แผลเป็นที่ตา (OCP ) OCP อาจเกิดเฉพาะที่เยื่อเมือกตา แต่ประมาณ 50% ของผู้ป่วยมีรอยโรคนอกตา เช่น ปากและผิวหนัง2)
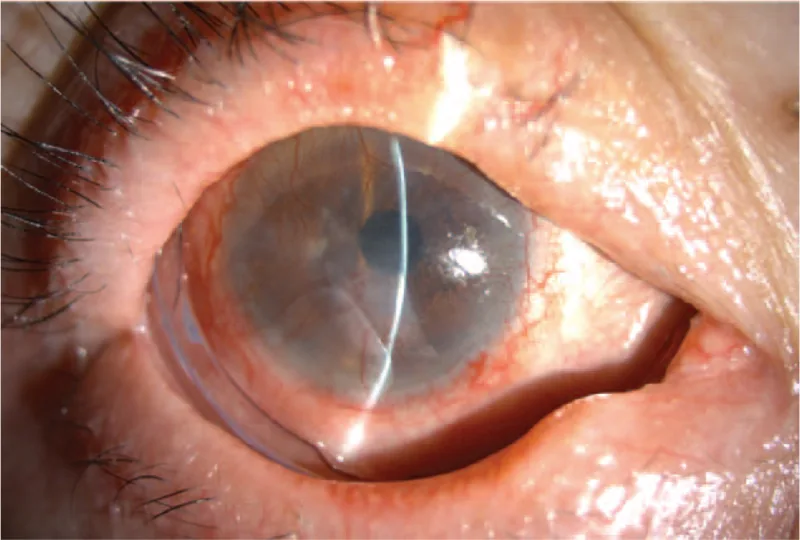
ภาพการใส่คอนฟอร์เมอร์ในเยื่อบุตาอักเสบแบบมีแผลเป็น Hwang S, et al. Corneal perforation in ocular cicatricial pemphigoid: A CARE-compliant case report. Medicine (Baltimore). 2021. Figure 3. PM
CI D: PMC8702268. License: CC BY.
ภาพถ่ายด้วยหลอดกรีดของตาขวาหลังผ่าตัด 1 ปี เยื่อหุ้มน้ำคร่ำหายไปหมดแล้ว และใส่ ComfortRING เพื่อรักษาหน้าที่ของคอนฟอร์เมอร์ ซึ่งสอดคล้องกับภาวะซิมเบิลฟารอนที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
อาการหลักคือ เยื่อบุตาอักเสบ เรื้อรัง รู้สึกแห้ง รู้สึกมีสิ่งแปลกปลอม รู้สึกแสบร้อน และน้ำตาไหล อาการเหล่านี้ดื้อต่อการรักษาภาวะตาแห้ง ทั่วไป 1) ในรายที่ลุกลาม จะมีภาวะการเคลื่อนไหวลูกตาผิดปกติเนื่องจากเยื่อบุตา ติดลูกตา เปิดตาไม่เต็มที่ อาการระคายเคืองกระจกตา จากขนตาคุด และสายตาพร่า มัวร่วมด้วย
OCP เป็นโรคที่ดำเนินไปอย่างช้าๆ และอาจไม่มีอาการเป็นเวลานาน มีรายงานผู้ป่วยที่ตรวจพบครั้งแรกเนื่องจากสายตาพร่า มัว 2)
ความรุนแรงของเยื่อบุตาอักเสบ ชนิดมีแผลเป็นประเมินโดยใช้การจำแนกของ Foster (การจำแนก Tauber-Foster ที่ปรับปรุงแล้ว) 2)
ระยะ อาการแสดงทางคลินิก ระยะ I เยื่อบุตาอักเสบ เรื้อรังร่วมกับพังผืดใต้เยื่อบุผิวระยะ II ร่องตาล่างสั้นลง (A-D: เพิ่มขึ้นครั้งละ 25%) ระยะ III เยื่อบุตา ติดลูกตา (A-D: เพิ่มขึ้นครั้งละ 25%)ระยะ IV ผิวตาผิดปกติเป็นเยื่อบุผิวแบบ keratin, หนังตาติดกัน, ตาแห้ง รุนแรง
ในรายที่ไม่รุนแรง จะพบเนื้อเยื่อสีขาวคล้ายเอ็นเป็นเส้นหรือเป็นปื้นบนเยื่อบุตา เปลือกตา ในรายที่รุนแรง การเกิดแผลเป็นกว้างและการหดรั้งของแผลเป็นทำให้เกิดเยื่อบุตา ติดลูกตา การหายไปของ Vogt’s palisade การบุกรุกของเยื่อบุตา เข้าสู่กระจกตา ภาวะตาแห้ง ขนตาคุด และหนังตาหงิก เข้า
ในเยื่อบุตาอักเสบ ชนิดมีแผลเป็นที่ยืนยันโดยการตัดชิ้นเนื้อเยื่อบุตา ทางจุลพยาธิวิทยาจะพบพังผืดในชั้นสโตรมา การสูญเสียเซลล์กอบเล็ต และเมตาพลาเซียชนิดสความัส 1) .
สาเหตุของเยื่อบุตาอักเสบ ชนิดมีแผลเป็นแบ่งหลัก ๆ ได้ดังนี้
ภูมิต้านตนเอง : ใน OCP จะมีการสร้างแอนติบอดีต่อตนเองต่ออินทีกรินและลามินินของเยื่อฐานเยื่อบุตา ทำให้เกิดการอักเสบเรื้อรังผ่านปฏิกิริยาภูมิแพ้ชนิดที่ 2 (ภาวะไวเกินชนิดที่ 2 จากภูมิต้านตนเอง) 5) กลุ่มอาการสตีเวนส์-จอห์นสัน /เนื้อตายของผิวหนังชั้นนอกที่เป็นพิษเกิดขึ้นเป็นปฏิกิริยาต่อยา (ซัลโฟนาไมด์ ยากันชัก ฯลฯ) GVHD เป็นภาวะแทรกซ้อนหลังการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด และพังผืดที่ผิวตาอาจดำเนินไปในระยะเรื้อรัง 4) มีรายงานกรณีหายากที่ซาร์คอยโดซิส ทำให้เกิดเยื่อบุตาอักเสบ ชนิดมีแผลเป็น 3) .
เกิดจากยา : การใช้ยาต้อหิน ระยะยาว (พิโลคาร์พีน, ไทโมลอล, ลาทาโนพรอสต์ ฯลฯ) เป็นตัวอย่างทั่วไป 7) การใช้ยาหยอดตาที่มีสารกันเสีย (เบนซาลโคเนียมคลอไรด์) บ่อยครั้งและระยะยาวก็เป็นสาเหตุได้เช่นกัน พังผืดมักกระจุกตัวที่ฟอร์นิกซ์ล่างและหัวตาด้านใน 7) .
ติดเชื้อ : ในประเทศกำลังพัฒนา โรคริดสีดวงตา เป็นสาเหตุหลักของเยื่อบุตาอักเสบ ชนิดมีแผลเป็น ในประเทศพัฒนาแล้ว กรณีรุนแรงของเยื่อบุตา และกระจกตา อักเสบจากอะดีโนไวรัสอาจทำให้เกิดแผลเป็นได้
บาดเจ็บ : รวมถึงการบาดเจ็บจากสารเคมีจากด่างหรือกรด แผลไหม้ และการบาดเจ็บจากการผ่าตัด
การซักประวัติโดยละเอียดเป็นสิ่งจำเป็น สอบถามเกี่ยวกับประวัติการบาดเจ็บที่ตา การติดเชื้อที่ตา และยาที่ใช้ในอดีตและปัจจุบัน ทำการทบทวนระบบสำหรับโรคอักเสบทั่วร่างกายและโรคภูมิต้านตนเอง และตรวจร่างกายเยื่อเมือก ผิวหนัง และข้อต่อ
ใน OCP ให้ประเมินว่ามีรอยโรคที่เยื่อเมือกในช่องปาก (เหงือกอักเสบแบบลอกเป็นแผ่น รอยโรคแบบตุ่มน้ำ) รอยโรคที่หลอดอาหาร (กลืนลำบาก) และรอยโรคที่กล่องเสียง/หลอดลม (เสียงแหบ หายใจลำบาก) หรือไม่ 2) การตีบของกล่องเสียงเป็นภาวะแทรกซ้อนที่คุกคามชีวิตได้
การตัดชิ้นเนื้อเยื่อบุตา เป็นสิ่งจำเป็นสำหรับการวินิจฉัยที่แน่นอน เก็บตัวอย่างจากเยื่อบุตา บัลบาร์ส่วนล่าง และทำการตรวจทางจุลพยาธิวิทยาโดยการตรึงฟอร์มาลินและการตรวจอิมมูโนฟลูออเรสเซนต์โดยตรง (DIF) ด้วยสารละลายมิเชล 5)
ใน OCP จะพบการสะสมแบบเส้นตรงของ IgG, IgA, IgM และคอมพลีเมนต์ C3 ตามแนวเยื่อฐานของเยื่อบุผิวเยื่อบุตา 5) อย่างไรก็ตาม ผลลบลวงไม่ใช่เรื่องหายาก ไม่สามารถแยก OCP ออกได้แม้ DIF จะเป็นลบ ดังนั้นหากสงสัยทางคลินิก ให้พิจารณาตัดชิ้นเนื้อซ้ำ 4)
ในซาร์คอยโดซิส จะพบแกรนูโลมาชนิดเอพิเทลิออยด์ที่ไม่มีการสลายตัวแบบเคซัส และเซลล์ยักษ์ชนิดแลงฮันส์ ซึ่งมีประโยชน์ในการแยกจาก OCP 3)
เพื่อค้นหาโรคพื้นเดิม ให้ทำการตรวจดังต่อไปนี้: ESR, CBC, CMP, ANA, SS-A/SS-B (กลุ่มอาการโจเกรน), ANCA (แกรนูโลมาโทซิสกับโพลีแองจิไอติส), ACE/ไลโซไซม์ (ซาร์คอยโดซิส )
การวินิจฉัยแยกโรค จุดที่ใช้แยก เพมฟิกอยด์แผลเป็นที่ตา DIF บวก เป็นสองข้างและลุกลาม เกิดจากยา ประวัติใช้ยาหยอดตาเป็นเวลานาน ดีขึ้นเมื่อหยุดยา 7) ซาร์คอยโดซิส แกรนูโลมาไม่มีการสลายตัวแบบเคซัส DIF ลบ 3)
Q
ทำไมจึงไม่สามารถแยก OCP ออกได้แม้การตัดชิ้นเนื้อเยื่อบุตาจะให้ผลลบ?
A
ผลลบปลอมของการตรวจ DIF นั้นไม่ใช่เรื่องแปลก สาเหตุอาจเกิดจากระยะสงบของโรค การสูญเสียเยื่อฐานอย่างสมบูรณ์ (ระยะสุดท้าย) ตำแหน่งเก็บตัวอย่างที่ไม่เหมาะสม หรือความแปรปรวนเฉพาะที่ของปฏิกิริยาภูมิคุ้มกัน หากสงสัยทางคลินิกว่าเป็น OCP ควรทำการตรวจชิ้นเนื้อซ้ำ และมีรายงานว่าการตรวจชิ้นเนื้อหลายครั้งช่วยเพิ่มความไว 4) ผลลัพธ์อาจแตกต่างกันระหว่างตาขวาและตาซ้าย 5)
การรักษาจะปรับให้เฉพาะบุคคลตามโรคต้นเหตุ เป้าหมายคือการหยุดการเกิดแผลเป็นที่ลุกลาม ป้องกันและแก้ไขภาวะแทรกซ้อนที่กระจกตา และเปลือกตา และบรรเทาอาการ
OCP เป็นโรคทางระบบ และการรักษาด้วยการกดภูมิคุ้มกัน แบบระบบเป็นหลักสำคัญของการรักษา แนะนำให้ทำงานร่วมกับแผนกโรคข้ออย่างยิ่ง 2)
การรักษาทางระบบ
การอักเสบเล็กน้อยถึงปานกลาง : Dapsone (diaminodiphenyl sulfone) เป็นทางเลือกแรก จำเป็นต้องคัดกรองการขาด G6PD 5)
กรณีปานกลางหรือไม่ตอบสนอง : เพิ่มเป็น mycophenolate mofetil, azathioprine หรือ methotrexate 2)
การอักเสบรุนแรง : Cyclophosphamide ร่วมกับ prednisolone ระยะสั้น 5)
กรณีดื้อต่อการรักษา : Rituximab, การให้อิมมูโนโกลบูลินทางหลอดเลือดดำ (IVI G) 2)
การรักษาเฉพาะที่และการผ่าตัด
การรักษาตามอาการ : ยาหยอดสเตียรอยด์ ความเข้มข้นต่ำ ยาหยอดปฏิชีวนะ น้ำตาเทียม ไร้สารกันเสีย การถอนขนตา
กรณีที่มีต้อหิน ร่วม : เลือกยาหยอดตาที่ไม่มีสารกันเสีย การผ่าตัด (เช่น XEN gel stent) ก็เป็นทางเลือก 6)
Symblepharon : แก้ไขพังผืดยึดด้วยการสร้างใหม่โดยใช้การปลูกถ่ายเยื่อบุช่องปาก หรือการปลูกถ่ายเยื่อหุ้มรก 2)
ระยะสุดท้าย : กระจกตา เทียม (Boston KPro type 2, OOKP)
การรักษาด้วยการผ่าตัดจะดำเนินการหลังจากควบคุมการอักเสบได้อย่างเพียงพอ การผ่าตัดในขณะที่การอักเสบยังไม่ถูกควบคุมอาจทำให้อาการแย่ลงอย่างรวดเร็ว 2)
การหยุดยาที่เป็นสาเหตุเป็นสิ่งแรกและสำคัญที่สุด 7) ควบคุมการอักเสบของผิวตาด้วยยาหยอดสเตียรอยด์ สำหรับการจัดการความดันลูกตา ในโรคต้อหิน ให้ใช้ acetazolamide ชนิดรับประทานหรือเปลี่ยนเป็นยาหยอดที่ปราศจากสารกันเสีย และพิจารณาการผ่าตัดหากจำเป็น 7)
ในระยะเฉียบพลัน พื้นฐานคือการหยุดยาที่เป็นสาเหตุทันทีและการรักษาแบบประคับประคอง การดูแลผิวตารวมถึงสารหล่อลื่นที่ปราศจากสารกันเสีย ยาปฏิชีวนะเฉพาะที่ สเตียรอยด์ เฉพาะที่ และการปลูกถ่ายเยื่อหุ้มน้ำคร่ำ ในระยะเรื้อรัง ให้จัดการกับภาวะแทรกซ้อนที่ตามมา เช่น ขนตาคด หนังตาหงิก และพานนัสกระจกตา อย่างต่อเนื่อง
Q
จุดสำคัญที่สุดในการรักษาเพมฟิกอยด์เทียมที่ตาคืออะไร
A
การหยุดยาที่เป็นสาเหตุสำคัญที่สุด การใช้ยาเป็นเวลานานที่มีพิษต่อเยื่อบุผิว (โดยเฉพาะยาต้านต้อหิน ที่มีสารกันเสีย) เป็นสาเหตุ และการหยุดยาที่สงสัยทั้งหมดจะช่วยให้การอักเสบดีขึ้นอย่างรวดเร็ว 7) หลังจากหยุดยา ให้ควบคุมการอักเสบด้วยยาหยอดสเตียรอยด์ และเปลี่ยนการจัดการความดันลูกตา ในโรคต้อหิน เป็นยารับประทานหรือยาหยอดที่ปราศจากสารกันเสีย
พยาธิสรีรวิทยาของเยื่อบุตาอักเสบ เป็นแผลเป็นแตกต่างกันไปตามโรคที่เป็นสาเหตุ แต่เส้นทางสุดท้ายร่วมกันคือการอักเสบเรื้อรังของเยื่อบุตา → การเกิดพังผืด การอักเสบเรื้อรังทำให้แมคโครฟาจและโมโนไซต์แทรกซึมเข้าไปในเยื่อบุตา ปล่อยปัจจัยการเจริญเติบโตที่กระตุ้นไฟโบรบลาสต์ ไฟโบรบลาสต์ผลิตสารเมทริกซ์นอกเซลล์ และพังผืดของเยื่อบุตา ดำเนินไป
พยาธิสรีรวิทยาของ OCP : มีการสร้างแอนติบอดีต่อตนเองต่ออินทีกรินและลามินินในคอมเพล็กซ์เฮมิเดสโมโซม-เยื่อหุ้มเยื่อบุผิวที่เยื่อฐานของเยื่อบุเยื่อบุตา 5) สิ่งนี้กระตุ้นระบบคอมพลีเมนต์ เรียกเซลล์อักเสบทำให้เกิดการอักเสบเรื้อรังและพังผืด ในระยะเฉียบพลัน อีโอซิโนฟิลและนิวโทรฟิลเป็นสื่อกลางในการอักเสบ และในระยะเรื้อรัง ลิมโฟไซต์จะเด่น 5)
การหมดไปของสเต็มเซลล์เยื่อบุกระจกตา : สเต็มเซลล์เยื่อบุกระจกตา อยู่ที่ลิมบัส เมื่อเยื่อบุตาอักเสบ เป็นแผลเป็นดำเนินไป ลิมบัส จะหายไปทำให้สเต็มเซลล์หมดไป เนื้อเยื่อเยื่อบุตา รุกรานเข้าไปในกระจกตา กระจกตา ขุ่น และหลอดเลือดรุกราน เมื่อดำเนินไปอีก ผิวกระจกตา จะกลายเป็นเคราตินเหมือนผิวหนัง
ภาวะแทรกซ้อนของ oGVHD และ OCP : ใน GVHD หลังการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือด มักเกิดพังผืดที่เยื่อบุตา เล็กน้อย แต่หากมีการเปลี่ยนแปลงเป็นแผลเป็นรุนแรงและลุกลาม (การเกิดเยื่อบุตา ติดลูกตา) ควรพิจารณาภาวะแทรกซ้อนของ OCP 4) แม้ว่า oGVHD และ OCP จะคล้ายกันทางคลินิก แต่กลยุทธ์การรักษาต่างกัน ดังนั้นการแยกความแตกต่างโดยการตัดชิ้นเนื้อจึงมีความสำคัญ 4)
Q
ภาวะพร่องเซลล์ต้นกำเนิดเยื่อบุกระจกตาในเยื่อบุตาอักเสบชนิดมีแผลเป็นคืออะไร?
A
หมายถึงภาวะที่เซลล์ต้นกำเนิดเยื่อบุกระจกตา ที่อยู่ในร่อง Vogt (POV) ที่ลิมบัส ของกระจกตา หายไปเนื่องจากการอักเสบเรื้อรังและการเกิดแผลเป็น เมื่อเซลล์ต้นกำเนิดพร่องลง การสร้างเยื่อบุกระจกตา ปกติใหม่จะเป็นไปไม่ได้ และเยื่อบุตา จะบุกรุกผิวกระจกตา (conjunctivalization) ผลที่ตามมาคือกระจกตา ขุ่น หลอดเลือดงอก และกลายเป็นเคราติน ทำให้สูญเสียการมองเห็น อย่างรุนแรง ภาวะนี้พบได้ทั่วไปหลังโรคเพมฟิกอยด์ที่ตา กลุ่มอาการสตีเวนส์-จอห์นสัน และการบาดเจ็บจากสารเคมี
มีรายงานกรณีที่ประสบความสำเร็จของการผ่าตัดต้อหิน แบบรุกรานน้อยที่สุด (MIGS ) ด้วยขดลวดเจล XEN ในกรณีต้อหิน ที่เกิดร่วมกับ OCP 6) ใส่โดยวิธี ab interno หลังจากควบคุมการอักเสบของผิวตา และสามารถควบคุมความดันลูกตา โดยไม่ต้องใช้ยาหยอดตาและระงับการอักเสบได้หนึ่งปีหลังผ่าตัด 6) กรณีนี้แสดงให้เห็นว่าการผ่าตัดเป็นไปได้แม้ในผู้ป่วยโรคผิวตารุนแรงด้วยการจัดการก่อนผ่าตัดที่เหมาะสม
การปลูกถ่ายแผ่นเยื่อบุผิวเมือกที่เพาะเลี้ยงเป็นแนวทางใหม่ที่มีประโยชน์ในการป้องกันการลุกลามของข้อบกพร่องของเยื่อบุผิวที่คงอยู่และการยึดติดของเปลือกตากับลูกตา ยาชีวภาพ เช่น ริตูซิแมบและสารยับยั้ง JAK กำลังได้รับความสนใจในฐานะทางเลือกในการรักษาสำหรับกรณี OCP ที่ดื้อต่อการรักษา
เนื้อหาของบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลสำหรับบุคลากรทางการแพทย์ และไม่ได้แนะนำแนวทางปฏิบัติทางคลินิกเฉพาะบุคคล การวินิจฉัยและการรักษาที่แท้จริงควรขึ้นอยู่กับดุลยพินิจของแพทย์ผู้เชี่ยวชาญเสมอ
Farrag A, Chan A, Tong L. Cicatricial Conjunctivitis and Concurrent Clinical Features: A Case Study. Clin Med Insights Case Rep. 2022;15:1-4.
Razzak A, Ait Ammar H, Bouazza M, et al. Accidental Discovery of Ocular Cicatricial Pemphigoid. Cureus. 2025;17(1):e77425.
Murati Calderon RA, López-Fontanet JJ, Ramirez Marquez E, et al. Sarcoidosis: A Mimicker of Ocular Cicatricial Pemphigoid. Cureus. 2025;17(10):e93862.
Taketani Y, Dehghani S, Sinha S, et al. Concurrence of Ocular Cicatricial Pemphigoid in Chronic Ocular Graft-Versus-Host Disease. Cornea. 2024;43(3):387-390.
Tesorero JCC, Sosuan GMN, Lim Bon Siong R. Ocular Cicatricial Pemphigoid in a Healthy Elderly Male Filipino Patient. Acta Med Philipp. 2025;59(18):117-123.
Zhou Y, Philip AM, Chikovsky MN, et al. Implantation of XEN gel stent in a patient with ocular cicatricial pemphigoid. Am J Ophthalmol Case Rep. 2023;29:101801.
Soni A, Shah K, Shah M, et al. Peripheral Ulcerative Keratitis as a Manifestation of Drug-Induced Cicatrizing Conjunctivitis. Cureus. 2023;15(1):e34115.