自體免疫性/發炎性
眼瘢痕性類天皰瘡(OCP):最常見的進行性瘢痕性結膜炎原因
史蒂芬強森症候群/毒性表皮壞死溶解症:繼發於藥物反應的急性黏膜皮膚病變
移植物抗宿主病(GVHD):造血幹細胞移植後發生的慢性眼表疾病4)
其他:扁平苔癬、線狀IgA水皰性皮膚病、類肉瘤病3)

瘢痕性結膜炎(cicatricial conjunctivitis)是指結膜出現瘢痕形成的慢性結膜炎的總稱。結膜的慢性發炎刺激纖維母細胞,促進細胞外基質形成,導致結膜纖維化和眼表面變形。
瘢痕形成的原因多種多樣。包括急性期形成偽膜、慢性期發展為瘢痕的感染性結膜炎(如砂眼、流行性角結膜炎),非感染性結膜炎如史蒂文斯-強森症候群(SJS)和眼類天皰瘡,以及化學外傷和藥物毒性等外部因素。
活動性、進行性瘢痕性結膜炎最常見的原因是眼瘢痕性類天皰瘡(ocular cicatricial pemphigoid:OCP)。OCP是黏膜類天皰瘡(mucous membrane pemphigoid:MMP)譜系中的一種自體免疫疾病,發生率為1/1萬~5萬人5)。好發於老年女性,男女比約為1:25)。英國的一項監測調查顯示,瘢痕性結膜炎的年發生率約為每百萬人1.3例。
自體免疫性/發炎性
眼瘢痕性類天皰瘡(OCP):最常見的進行性瘢痕性結膜炎原因
史蒂芬強森症候群/毒性表皮壞死溶解症:繼發於藥物反應的急性黏膜皮膚病變
移植物抗宿主病(GVHD):造血幹細胞移植後發生的慢性眼表疾病4)
其他:扁平苔癬、線狀IgA水皰性皮膚病、類肉瘤病3)
外因性及其他
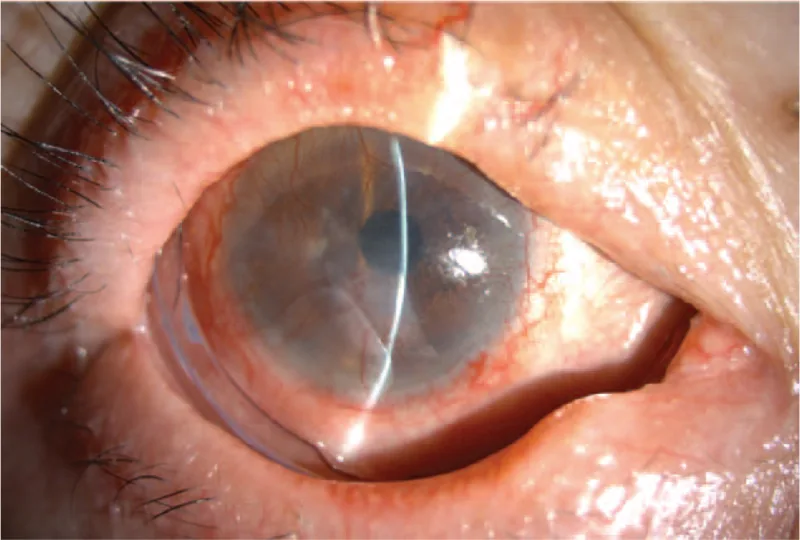
慢性結膜充血、乾燥感、異物感、灼熱感、流淚是主要主訴。這些症狀對常規乾眼治療有抵抗性1)。進展期病例可出現因瞼球黏連導致的眼球運動障礙、眼瞼閉合不全、睫毛亂生引起的角膜刺激症狀以及視力下降。
OCP具有潛伏性,可能長期無症狀。也有以視力下降為契機首次發現的病例報告2)。
瘢痕性結膜炎的進展程度採用Foster分類(改良Tauber-Foster分類)進行評估2)。
| 病期 | 臨床所見 |
|---|---|
| I期 | 伴有上皮下纖維化的慢性結膜炎 |
| II期 | 下穹窿縮短(A~D:每25%遞增) |
| III期 | 瞼球黏連(A~D:每25%遞增) |
| IV期 | 眼表面角化、眼瞼黏連、重度乾燥 |
輕症病例在瞼結膜可見線狀或斑片狀白色腱樣組織。重症病例因廣泛瘢痕形成和瘢痕收縮,導致瞼球黏連、Vogt角膜輪柵(POV)消失、角膜結膜化、乾眼、睫毛亂生和眼瞼內翻。
在經由結膜切片確認的瘢痕性結膜炎中,組織學上可觀察到基質纖維化、杯狀細胞消失及鱗狀上皮化生1)。
瘢痕性結膜炎的原因大致分類如下。
自體免疫性:在OCP中,針對結膜基底膜的整合素和層黏連蛋白形成自體抗體,透過第二型過敏反應(自體免疫性第二型過敏反應)引發慢性發炎5)。史帝芬強生症候群/毒性表皮壞死溶解症是對藥物(磺胺類、抗癲癇藥等)的反應而發病。GVHD是造血幹細胞移植後的併發症,慢性期可能導致眼表面纖維化進展4)。也有罕見病例報告類肉瘤病引起瘢痕性結膜炎3)。
藥物誘發性:長期使用抗青光眼藥物(如毛果芸香鹼、噻嗎洛爾、拉坦前列素等)是典型原因7)。長期頻繁使用含防腐劑(苯扎氯銨)的眼藥水也可能致病。纖維化傾向集中於下穹窿及內眼角區域7)。
感染性:在開發中國家,砂眼是瘢痕性結膜炎的主要原因。在已開發國家,重症腺病毒角結膜炎可能導致結痂。
外傷性:包括鹼或酸引起的化學傷、熱燒傷及手術損傷。
詳細的病史詢問不可或缺。詢問眼外傷、眼部感染史以及過去和現在的用藥史。進行全身性發炎性疾病或自體免疫性疾病的全身回顧,並對黏膜、皮膚和關節進行身體檢查。
在OCP中,評估口腔黏膜病變(脫屑性牙齦炎、水皰性病變)、食道病變(吞嚥困難)以及喉部/氣管病變(聲音沙啞、呼吸困難)2)。喉部狹窄是一種可能危及生命的併發症。
確診需要結膜切片。從下方球結膜取樣,進行福馬林固定的組織病理學檢查和Michel液固定的直接免疫螢光法(DIF)5)。
在OCP中,結膜上皮基底膜帶可見IgG、IgA、IgM和補體C3的線狀沉積5)。但偽陰性並不少見。即使DIF陰性也不能排除OCP,因此臨床可疑時應考慮再次切片4)。
類肉瘤病可見非乾酪性上皮樣肉芽腫和Langhans巨細胞,有助於與OCP鑑別3)。
為尋找基礎疾病,進行以下檢查:ESR、CBC、CMP、ANA、SS-A/SS-B(修格連氏症候群)、ANCA(肉芽腫性多血管炎)、ACE/溶菌酶(類肉瘤病)。
| 鑑別診斷 | 鑑別要點 |
|---|---|
| 眼瘢痕性類天皰瘡 | DIF陽性。雙眼性、進行性 |
| 藥物誘發性 | 長期使用眼藥水史。停藥後改善7) |
| 類肉瘤病 | 非乾酪性肉芽腫。DIF陰性3) |
DIF檢查的偽陰性並不少見。原因包括疾病靜止期、基底膜完全消失(末期)、檢體採集部位不當、免疫反應的局部變異等。臨床懷疑OCP時應重複切片,有報告指出多次切片可提高敏感度4)。左右眼結果也可能不同5)。
治療根據原發疾病個別化。目標是阻止進行性疤痕形成、預防和矯正角膜及眼瞼併發症、緩解症狀。
OCP是一種全身性疾病,全身免疫抑制治療是主要手段。強烈建議與風濕科協作2)。
全身治療
局部及手術治療
症狀治療:低濃度類固醇眼藥水、抗生素眼藥水、無防腐劑人工淚液、拔除睫毛
合併青光眼:選擇無防腐劑眼藥水。手術(如XEN凝膠支架)也是一種選擇6)
眼瞼球黏連:黏連分離合併口腔黏膜移植或羊膜移植重建2)
末期:角膜假體(Boston KPro 2型、OOKP)
手術治療應在發炎充分控制後進行。在發炎控制不佳的狀態下手術可能導致快速惡化2)。
停用致病藥物是首要且最重要的措施7)。使用類固醇眼藥水控制眼表發炎。對於青光眼,透過口服乙醯唑胺或改用無防腐劑眼藥水管理眼壓,必要時考慮手術7)。
急性期以立即停用致病藥物和支持療法為基礎。眼表護理包括無防腐劑潤滑劑、局部抗生素、局部類固醇和羊膜移植。慢性期持續管理倒睫、眼瞼內翻、角膜血管翳等後遺症。
停用致病藥物最為重要。長期使用具有上皮毒性的藥物(尤其是含防腐劑的抗青光眼藥物)是原因,停用所有可疑藥物後發炎可迅速改善7)。停藥後使用類固醇眼藥水控制發炎,青光眼的眼壓管理改為口服藥物或無防腐劑眼藥水。
瘢痕性結膜炎的病理生理因病因不同而異,但共同的最終路徑是結膜慢性發炎導致纖維化。慢性發炎導致巨噬細胞和單核細胞浸潤結膜,釋放生長因子刺激纖維母細胞。纖維母細胞產生細胞外基質,導致結膜纖維化進展。
OCP的病理生理:針對結膜上皮基底膜半橋粒-上皮膜複合體中的整合素和層粘連蛋白形成自體抗體5)。這激活補體系統,募集發炎細胞,引發慢性發炎和纖維化。急性期嗜酸性粒細胞和中性粒細胞媒介發炎,慢性期淋巴細胞佔優勢5)。
角膜上皮幹細胞耗竭:角膜上皮幹細胞存在於Vogt柵欄區(POV)。隨著瘢痕性結膜炎進展和POV消失,角膜上皮幹細胞耗竭,導致結膜化、角膜混濁和血管化。進一步進展時,角膜表面像皮膚一樣角化。
oGVHD與OCP的合併:造血幹細胞移植後的GVHD通常出現輕度結膜纖維化,但如果出現嚴重且進行性的瘢痕性變化(瞼球黏連形成),則需要考慮合併OCP的可能性4)。oGVHD和OCP在臨床上相似,但治療策略不同,因此透過切片進行鑑別很重要4)。
指角膜緣Vogt柵欄(POV)中的角膜上皮幹細胞因慢性發炎和瘢痕化而消失的狀態。幹細胞耗竭後,正常角膜上皮無法再生,結膜上皮侵入角膜表面(結膜化)。結果導致角膜混濁、血管侵入和角化,造成嚴重視力障礙。這種情況常見於眼類天皰瘡、史蒂文斯-強森症候群和化學傷後。
已有報告OCP合併青光眼的病例成功使用XEN凝膠支架進行微創青光眼手術(MIGS)6)。在控制眼表發炎後,透過ab interno法植入支架,術後1年無需點眼藥即可控制眼壓並達到發炎緩解6)。該病例表明,即使患有嚴重眼表疾病的患者,在適當的術前管理下也可以進行手術。
培養黏膜上皮片移植是一種新的方法,有助於預防持續性上皮缺損和瞼球黏連的進展。利妥昔單抗和JAK抑制劑等生物製劑作為難治性OCP的治療選擇備受關注。