缺損(coloboma)是一種先天性疾病,因胚胎裂閉合不全導致眼部各組織出現缺損。
可發生於眼瞼、虹膜 、水晶體 、睫狀體 、脈絡膜 、視網膜 和視神經 。
盛行率為每10,000名新生兒中0.5至2.2例,約占兒童失明原因的11% 6) 。
視力 範圍從無光感到正常不等,當黃斑部 或視神經 受累時視力 較差。脈絡膜 缺損時,視網膜剝離 的風險高達23%至40% 7) 。尚無根治性治療方法,主要根據受累部位進行症狀治療和併發症管理。
已鑑定出許多與包括CHARGE症候群 在內的全身症候群相關的基因。
缺損(coloboma)一詞源自希臘語,意為「缺損」,是一種因胚胎裂閉合不全導致眼部各組織出現缺損的先天性疾病。可發生於眼瞼、虹膜 、水晶體 、睫狀體 、脈絡膜 、視網膜 和視神經 。缺損通常位於鼻下方,常伴有小眼球症 。
盛行率據報導為每10,000名新生兒中0.5至2.2例。在美國,每10,000名新生兒中約2.6例4) ,在歐洲,每100,000名新生兒中4至19例6) 。約占兒童失明的11%,遺傳學診斷率低於30%6) 。眼瞼缺損的盛行率為每10,000名新生兒中0.2至0.8例。占先天性眼畸形的0.07%,在視力 障礙兒童中占3.2%至11.2%。
缺損分為典型性和非典型性。典型性缺損源於胚胎裂閉合不全,位於鼻下方,而非典型性缺損發生在其他部位,推測有不同的發生機制。
ICD-10編碼為Q10.3(眼瞼)、Q13.0(虹膜 )、Q12.2(水晶體 )、H47.319(視神經 )、Q14.8(脈絡膜 /視網膜 )。
Q
缺損會遺傳嗎?
A
既有散發性也有遺傳性。已報導多種遺傳方式,包括體染色體顯性、體染色體隱性和X染色體連鎖。已鑑定出多個致病基因,如PAX2、CHD7、FZD5,但基因診斷率低於30%6) 。如有家族史,建議進行遺傳諮詢 。
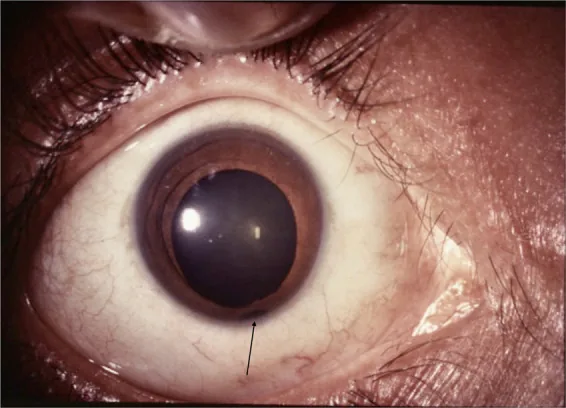
不完全性虹膜缺損的眼部前段照片 Lingam G, et al. Ocular coloboma-a comprehensive review for the clinician. Eye (Lond). 2021. Figure 2. PM
CI D: PMC8302742. License: CC BY.
顯示不完全性
虹膜缺損 的眼部前段照片,可見
瞳孔 下緣切跡和
虹膜 根部附近的部分厚度
虹膜缺損 (箭頭)。對應於本文「2. 主要症狀與臨床所見」部分討論的
虹膜缺損 。
視力 因缺損的部位和範圍而異,可從無光感到正常。
視力 下降黃斑 或視神經 時尤為顯著。眼球震顫 和斜視 黃斑 或視神經 缺損導致視力 不良而出現。也可能發生廢用性斜視 。畏光 (眩光)虹膜缺損 導致虹膜 遮光功能下降時發生4) 。白色瞳孔 :廣泛脈絡膜 缺損時可能出現。
缺損在各眼部部位呈現特徵性表現。
虹膜
鑰匙孔狀瞳孔 :典型缺損位於鼻下方,瞳孔 變形呈鑰匙孔狀。
顳下方 :也可能發生在非典型位置。
脈絡膜和視網膜
黃白色病灶 :邊界清晰的圓形至扇形缺損,可見鞏膜 透見。
視網膜剝離 風險7) 。需要定期追蹤。
視神經和晶狀體
視盤凹陷 擴大
晶狀體赤道部扁平 :因懸韌帶缺損所致。散瞳 下可見。
眼瞼
上眼瞼內側缺損 :全層組織缺損。
合併全身畸形 :可單獨出現,也可伴有全身畸形。
睫狀體 缺損很少單獨發生,常與大的脈絡膜 缺損連續存在。
Q
有缺損是否一定會導致視力下降?
A
視力 範圍從無光感到正常。如果缺損僅限於虹膜 ,視力 通常得以保留。當涉及黃斑 或視神經 時,容易出現視力 不良。
缺損的主要原因是胚胎裂閉合不全。
胚胎裂(眼杯裂)在胚胎第4週形成,第5週完成。閉合從第6週開始,第7週完成。如果這一閉合過程因某種原因受阻,就會發生缺損。維生素A的參與也被指出。
已鑑定出多個參與缺損發生的基因。
基因 相關疾病/表現型 PAX2 腎缺損症候群5) CHD7 CHARGE症候群 FZD5 症候性OC + 小角膜 6) TENM3 MCOPS15(小角膜 +發育遲緩)8) FA T1缺損+腎病9) YAP1 缺損相關 ABCB6 缺損相關 SALL2 缺損相關
缺損可能合併以下全身症候群。
CHARGE症候群 Aicardi症候群 脈絡膜 缺損三聯徵。Goldenhar症候群 和Treacher Collins症候群 :顱顏發育異常,可能伴有眼瞼和虹膜缺損 。
Q
CHARGE症候群是什麼疾病?
A
是由CHD7基因突變引起的多發畸形症候群。名稱來源於缺損(C)、心臟疾病(H)、後鼻孔閉鎖(A)、生長和發育遲緩(R)、生殖器發育不全(G)、耳部異常(E)的頭字母,根據各表現的組合進行診斷。
檢眼鏡檢查 :評估脈絡膜 、視網膜 和視神經 缺損所必需。在散瞳 下進行。裂隙燈顯微鏡檢查 虹膜 和晶狀體缺損 。OCT (光學同調斷層掃描 )視網膜 結構有用。可評估黃斑 的結構性受累。超音波檢查(B超 ) :用於眼底觀察不清或尋找視網膜剝離 的情況。超音波生物顯微鏡 (UBM )鞏膜 缺損1) 。頭部MRI/CT :評估視神經 缺損和中樞神經系統併發症所必需。
進行全外顯子組測序(WES)等全面基因檢測,但診斷率仍低於30% 6) 。
根據部位不同,缺損需要與以下疾病進行鑑別。
部位 主要鑑別疾病 眼瞼 羊膜束帶症候群、外傷 虹膜 無虹膜 症、外傷性虹膜 斷裂 視神經 牽牛花症候群 、視神經發育不全
缺損沒有根治性治療方法,主要根據部位進行症狀治療和併發症管理。
角膜 保護角膜 乾燥。手術修復 :通過端端縫合或皮瓣進行眼瞼重建。弱視 預防弱視 治療很重要。
屈光 矯正白內障 手術晶狀體缺損 合併白內障 時,進行人工晶狀體(IOL )植入。由於存在懸韌帶缺損,使用囊袋張力環 (CTR )是有用的4) 。
Castilla-Martinez等人(2024)對一例虹膜 、晶狀體和懸韌帶缺損合併白內障 的患者進行了飛秒雷射 輔助白內障 手術(FLACS)聯合瞳孔成形術 ,並放置了CTR 。術後視力 改善至logMAR 0.24) 。
弱視 治療弱視 治療。視網膜剝離 監測視網膜剝離 的發生率高達23-40%7) 。預防性雷射光凝固 :在某些情況下,可考慮對缺損邊緣進行預防性雷射治療 。
在視神經 缺損中,由於篩板 發育不全,視網膜 中央動靜脈已在視盤後方分支,視網膜 血管從視盤邊緣的多個部位起始。視盤下方常可見與胚胎裂閉合不全相關的脈絡膜 視網膜 萎縮。
漿液性視網膜剝離 裂孔源性視網膜剝離 :需要手術(玻璃體切除術 和凹陷周圍光凝固)。視網膜剝離 的原因包括凹陷內的裂孔,以及凹陷與蜘蛛膜下腔交通導致的腦脊髓液流入。
如果缺損眼視力 不佳,保護健眼極為重要。考慮使用防護眼鏡以防止外傷。
由於脈絡膜 缺損有很高的視網膜剝離 風險,請務必定期進行眼科檢查。
Q
脈絡膜缺損眼發生視網膜剝離時如何治療?
A
裂孔源性視網膜剝離 進行玻璃體切除術 。已有報告使用纖維蛋白膠的視網膜 復位術7) 和眼內光凝固合併氣體填充 術3) 等手術技術。漿液性視網膜剝離 有自然消退的病例,治療方針需個別判斷。
視杯在胚胎第4週由神經外胚層形成。視杯腹側出現胚胎裂(視杯裂),玻璃體 動脈通過其中。此裂在第5週完成,第6週開始閉合。閉合從赤道部附近開始,向前方(虹膜 側)和後方(視神經 側)推進,第7週完成。
閉合過程涉及上皮-間質轉化(EMT)。胚胎裂邊緣的神經視網膜 上皮細胞降解基底膜,獲得間質表型並融合。此過程受阻會導致脈絡膜 缺損。
FZD5基因編碼Wnt訊息傳遞路徑的受體。FZD5功能喪失型突變導致Wnt訊息異常,引起胚胎裂閉合不全和小角膜 6) 。
神經嵴細胞(NCC)也參與脈絡膜 缺損的發生。NCC分化為視杯周圍的間質組織,在胚胎裂閉合過程中扮演重要角色2) 。NCC遷移障礙導致虹膜 和脈絡膜 發育異常。
虹膜缺損 脈絡膜 缺損視網膜色素上皮 和脈絡膜 缺失,鞏膜 透見。視神經 缺損視盤凹陷 擴大。
Cortes-Gonzalez等人(2024)報告FZD5的純合錯義突變(p.M160V)導致症候群性眼缺損和小角膜 6) 。該突變呈隱性遺傳模式,功能分析證實Wnt信號通路的配體依賴性活化受損。缺損的遺傳學診斷率低於30%,新致病基因的鑑定有望提高診斷率。
Zhou等人(2022)報告TENM3基因的複合雜合突變導致MCOPS15(小角膜 、虹膜 脈絡膜 缺損和全面性發展遲緩)8) 。TENM3編碼一種參與細胞黏附與神經發育的跨膜蛋白。
Esmaeilzadeh等人(2022)報告在一個伊朗家族中鑑定出FA T1基因突變與虹膜缺損 和腎病相關9) 。FA T1是鈣黏蛋白超家族成員,參與細胞極性與組織形態發生。
Hu等人(2024)報告在一個局部節段性腎小球硬化症(FSGS)家族中鑑定出PAX2的c.76delG移碼突變5) 。此發現提示腎缺損症候群的表現型譜比以往認為的更廣。
Jain等人(2024)報告一例缺損相關性視網膜剝離 採用纖維蛋白膠輔助視網膜 復位術的病例7) 。在缺損邊緣的視網膜裂孔 周圍塗布纖維蛋白膠以增強黏附,最終視力 改善至20/50。
Ratra等人(2023)報告一例非典型脈絡膜 缺損合併外傷後鞏膜 瘻管的病例,透過玻璃體切除術 、眼內光凝和氣體填充 成功治療3) 。
Scemla等人(2021)報告一例19歲男性因脈絡膜 缺損部位經鞏膜 濾過導致低眼壓 (4 mmHg)的病例1) 。超音波生物顯微鏡 證實鞏膜 缺損。6週內自行恢復,眼壓 維持在11 mmHg,視力 1.0。
Scemla B, Duroi Q, Duraffour P, Souedan V, Brezin AP. Transscleral filtration revealing a chorioretinal coloboma. Am J Ophthalmol Case Rep. 2021;21:101003.
Rajshri H, Nagesha CK, Arthi M. Combined choroidal vitiligo and retinochoroidal coloboma. BMJ Case Rep. 2023;16:e253854.
Ratra D, Mohan S, Nadig R, Kashyap H. The deceptive coloboma. Indian J Ophthalmol. 2023;71(6):2632.
Castilla-Martinez G, Fernandez-Martinez C, Pardo-Lopez S, Toledano-Martos R, Hernandez-Artola F. FLACS combined with pupiloplasty in iris-lens coloboma. Am J Ophthalmol Case Rep. 2024;34:102039.
Hu X, Lin W, Luo Z, Zhong Y, Xiao X, Tang R. Frameshift Mutation in PAX2 Related to FSGS. Mol Genet Genomic Med. 2024;12:e70006.
Cortes-Gonzalez V, Rodriguez-Morales M, Ataliotis P, et al. Homozygosity for a hypomorphic mutation in FZD5 causes syndromic ocular coloboma with microcornea. Hum Genet. 2024;143:1509-1521.
Jain KS, Upadhyaya A, Raval VR. Fibrin-glue-assisted retinopexy for coloboma-associated retinal detachment. Indian J Ophthalmol. 2024.
Zhou Y, Xu K, Gu W, Huang Y. TENM3 pathogenic variants causing microcornea, iris and choroidal coloboma, and global developmental delay. Mol Genet Genomic Med. 2022;10:e1948.
Esmaeilzadeh E, Ghaderi Z, Moradi A, Khorram Khorshid HR. Causative gene mutation in coloboma and nephropathy. CEN Case Rep. 2022;11:404-407.
開啟下方的 AI 助手,並將複製的內容貼到聊天欄。