屈光不正性弱視

兒童視力篩檢
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是兒童視力篩檢?
Section titled “1. 什麼是兒童視力篩檢?”兒童視力篩檢是一種旨在早期發現患有弱視、斜視、明顯屈光異常及其他眼部異常的兒童的檢查體系。
弱視與視力篩檢的意義
Section titled “弱視與視力篩檢的意義”弱視是由於視覺發育期異常視覺輸入導致的視力障礙,分為以下四種類型1)。
- 屈光不正性弱視:雙眼高度屈光不正導致黃斑中心凹成像受阻的狀態。
- 屈光參差性弱視:雙眼屈光度存在差異的狀態。在弱視中最為常見。
- 斜視性弱視:因眼位偏斜導致非注視眼長期被抑制的狀態。
- 形覺剝奪性弱視:由先天性白內障或重度眼瞼下垂等導致視覺刺激被剝奪。最為嚴重且治療抵抗性強1)。
在日本,根據3歲兒童健康檢查的轉診率進行的統合分析估計,弱視的盛行率為0.58%。國際上報告的盛行率在0.14%至4.8%之間,美國流行病學數據顯示非裔為1.5%,西班牙裔為2.6%。
弱視如果在幼兒期得到適當治療,有可能恢復,但若不治療,會導致單眼或雙眼視力永久性下降,成為40歲以下成人視力障礙的主要原因。即使沒有弱視,未矯正的屈光不正也可能對學習和學業成績產生負面影響。
日本的篩檢體系
Section titled “日本的篩檢體系”在日本,3歲兒童健康檢查是最重要的篩檢機會。
- 初級檢查:在家進行視力檢查(使用0.5視力標)和問卷
- 二級檢查:在保健中心等進行集體體檢。所有兒童進行屈光檢查,並重複視力檢查,由兒科醫師進行檢查。
- 三級檢查:需要進一步檢查的兒童在眼科醫療機構接受詳細檢查。
即使錯過了3歲兒童健康檢查,托兒所/幼兒園的年度眼科檢查、入學時健康檢查以及小學的年度眼科檢查也可能發現問題。然而,根據日本眼科醫學會的調查,約25%需要進一步檢查的幼兒並未就診眼科。
在美國,美國預防服務工作組(USPSTF)建議3至5歲兒童至少進行一次弱視篩檢。美國小兒眼科與斜視學會(AAPOS)建議5歲後每1至2年繼續篩檢。
在日本,3歲兒童健康檢查是主要機會,但使用紅外線視頻驗光儀等設備,從6個月起即可進行篩檢。USPSTF建議3至5歲進行篩檢,AAPOS建議5歲後每1至2年繼續篩檢。
2. 主要症狀和臨床所見
Section titled “2. 主要症狀和臨床所見”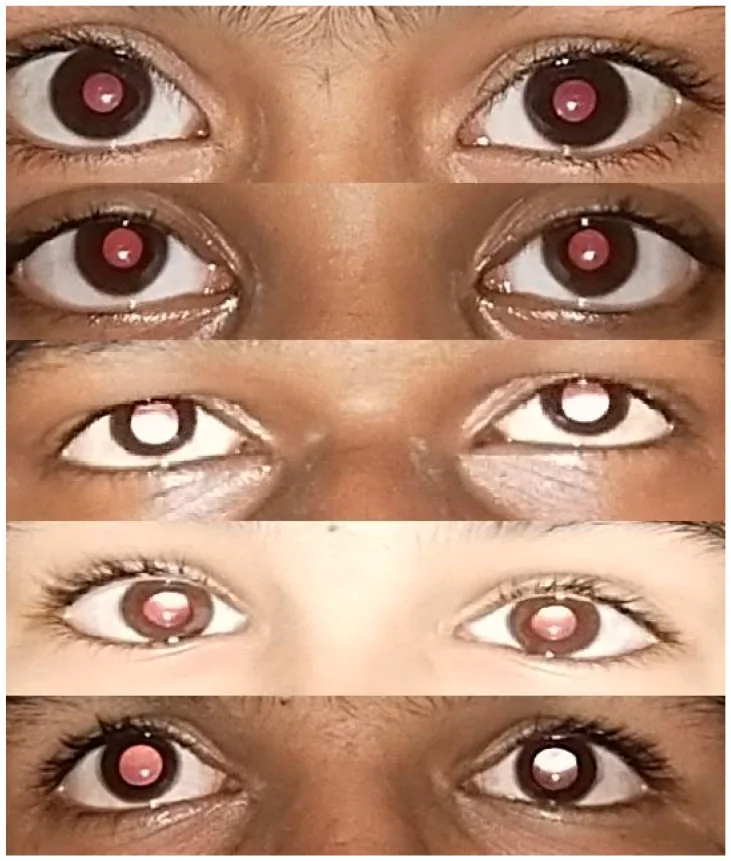
自覺症狀(家長或本人注意到的跡象)
Section titled “自覺症狀(家長或本人注意到的跡象)”弱視和斜視通常缺乏自覺症狀,患者本人往往難以察覺。3歲兒童健康檢查問卷中包含的以下項目可作為家庭早期發現的線索。
- 眼神或眼球運動異常:眼球震顫(眼球晃動)、眼瞼下垂(上瞼下垂)
- 眼位異常:黑眼珠向內偏斜,或向外上方、斜上方偏移
- 頭位異常:看東西時歪頭或斜眼看
- 行為異常:湊近看東西,或在明亮的戶外瞇起一隻眼
- 瞳孔異常:黑眼珠中心發白(白瞳症),或左右眼黑眼珠大小不同
臨床所見(篩檢中檢測到的異常)
Section titled “臨床所見(篩檢中檢測到的異常)”- 紅光反射異常:用檢影鏡或直接檢眼鏡將光照射瞳孔,觀察眼底反射。如果雙眼瞳孔等亮且呈對稱的黃橙色,則為正常。反射暗淡提示高度屈光不正,不對稱提示屈光參差,無反射提示全白內障。該檢查對早期發現先天性白內障和視網膜母細胞瘤至關重要。
- 眼位異常:通過Hirschberg法(在眼前33公分處用筆燈觀察角膜反射光的位置)或Bruckner法(觀察紅光反射中瞳孔亮度與角膜反射像的關係)進行評估。Bruckner法假陽性較少,更為適用。
- 顯著屈光不正:AAO已給出弱視風險的屈光不正閾值1)。0~1歲時,近視≥-5.00D、遠視(無斜視)≥+6.00D、散光≥3.00D為屈光不正性弱視的風險因素。屈光參差方面,近視≥-4.00D、遠視≥+2.50D、散光≥2.50D被視為風險。
- 注視異常:偏心注視(使用中心凹以外的視網膜區域注視)提示存在弱視。
- 厭惡反射陽性:通過遮蓋單眼時的反應差異判斷。如果一隻眼有嚴重弱視,遮蓋非弱視眼時可能出現推開手等厭惡反應。
當孩子專心玩玩具時,輕輕遮住一隻眼睛,觀察反應是否有左右差異。如果孩子極度抗拒遮住某一邊,可能存在弱視。也要注意看電視時的頭位異常、單眼瞇眼、或極度靠近物體的行為。
3. 原因與風險因素
Section titled “3. 原因與風險因素”弱視的風險因素
Section titled “弱視的風險因素”已知以下因素會增加發生弱視的風險:
- 早產兒
- 發展遲緩
- 弱視家族史:一等親(父母或兄弟姊妹)中有弱視
- 屈光參差:弱視的勝算比最高
- 斜視:風險僅次於屈光參差
- 環境因素:有報告顯示與孕期吸菸或飲酒有關,但也存在認為吸菸與弱視無關的流行病學研究。
弱視的原因分類
Section titled “弱視的原因分類”不等視弱視
斜視性弱視
原因:眼位偏移導致非注視眼的抑制
機轉:雙眼非融合性輸入的競爭導致注視眼佔優勢1)。
特徵:注視檢查對診斷很重要。
形覺剝奪性弱視
與篩檢不足相關的社會因素
Section titled “與篩檢不足相關的社會因素”少數族裔或低收入家庭的兒童中,視覺障礙的未診斷率顯著較高。雖然學齡兒童中有7-20%存在視覺缺陷,但在社會經濟條件不利的兒童中,未接受診斷和治療的比例更高。視力篩檢的普及率自2016年以來呈下降趨勢,疫情後這一趨勢仍在持續。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”按年齡分類的篩查方法
Section titled “按年齡分類的篩查方法”兒童視力檢查需要根據年齡和發育階段選擇合適的方法。
| 年齡 | 推薦的檢查方法 |
|---|---|
| 2歲以下 | 瞬目反射、固視與追隨、嫌惡反射、OKN、PL法 |
| 2歲 | 森實式點卡、圖形視力表 |
| 3~6歲 | 單個視標、Landolt環 |
| 6歲以上 | 擁擠視標、Landolt環 |
主觀篩查方法
Section titled “主觀篩查方法”這是一種需要兒童做出反應的檢查方法,對於5歲以上有語言能力的兒童最為有效。
嬰幼兒期檢查(2歲以下至3歲以下)
Section titled “嬰幼兒期檢查(2歲以下至3歲以下)”- 固視與追視檢查:從出生後2個月左右開始可行。使用筆燈或原色玩具,檢查角膜反射的位置和穩定性。即使固視不良且有眼震,如果能追視,則判斷視力至少為手動。
- 嫌惡反射:逐一遮蓋單眼,觀察反應差異。當兒童專注於玩具時,從上方輕輕用手遮蓋,更容易判斷。
- 優先注視法(PL法):利用嬰幼兒更喜歡看條紋圖案而非均勻圖案的特性。逐漸細化條紋,從辨別極限推斷視力。適用於約1歲6個月之前。
- 條紋視力卡法:如Teller視力卡(TAC)或Cardiff視力測試等。原理與PL法相同,可在門診簡便實施。
- 視動性眼震(OKN):旋轉豎條紋鼓誘發眼震。從出生後2個月左右開始可行。常作為篩查檢查使用。
- 森實式點卡:讓兒童指出兔子或熊臉圖畫中的眼睛。從2歲左右開始可行。檢查距離為30公分。注意:這是基於最小可見閾值的測量,與通常的最小分辨角視力評估方法不同。
學齡期前後檢查(3歲以後)
Section titled “學齡期前後檢查(3歲以後)”- 圖形視力表:使用狗、蝴蝶、魚、鳥的剪影。用於無法進行Landolt環檢查的2-3歲兒童。
- Landolt環:從3歲半至4歲左右開始可行。是日本標準的視力檢查方法。兒童由於擁擠現象(直到8-10歲左右,密集視力低於單個視標視力),小學低年級之前應使用單個視標。
- 海外使用的視標:包括Snellen、Sloan、HOTV、Lea符號等。孤立視標因擁擠現象可能高估視力,建議使用一行視標或帶擁擠條的單個視標進行檢查。
單眼遮蓋的注意事項
Section titled “單眼遮蓋的注意事項”用手遮蓋的方法不推薦,因為兒童常從指縫偷看。應使用黏貼式眼罩或不透明遮蓋板。兒童用遮光眼鏡(單眼不透明塑膠)也很有用。
幾乎不需要孩子的回應,適用於更年幼的兒童。
紅光反射檢查
Section titled “紅光反射檢查”這是最基本的檢查,不需要患者配合,從嬰兒期即可進行。使用檢影鏡或直接檢眼鏡將光線照入瞳孔,觀察反射的顏色、亮度和對稱性。在暗室中更容易判斷,但半暗室或明室也可進行。紅光反射異常可能是先天性白內障或視網膜母細胞瘤等疾病的早期轉診契機。
自動驗光篩查
Section titled “自動驗光篩查”用於未散瞳的眼睛,提供兒童屈光不正的估計值。可在語言發育前的兒童中進行,比視力檢查快得多。主要設備包括Grand Seiko雙眼自動驗光儀、Retinomax和SureSight。但多數為單眼檢查,因此不能篩查斜視。
由於兒童調節力強,如果篩查懷疑異常,必須進行睫狀肌麻痺驗光。睫狀肌麻痺劑包括1%阿托品眼藥水和1%環戊通眼藥水。對於內斜視或弱視病例,建議至少使用阿托品眼藥水檢查一次。
通過拍攝瞳孔的角膜反射圖像,檢測斜視、屈光不正和屈光參差。由於是雙眼同時檢查,與自動驗光篩查不同,可以直接篩查顯性斜視。紅光反射的變化也可檢測白內障、缺損、眼瞼下垂等解剖異常。
主要設備包括iScreen、MTI、plusoptiX、Spot和Visiscreen。MTI、iScreen和Visiscreen使用可見光閃光,plusoptiX和Spot使用紅外線。
近年來,開發了雙眼開放視野的紅外視頻驗光儀,有些可從6個月大開始使用。在兒科中也開始廣泛使用,弱視的發現年齡有降低的趨勢。
VEP(視覺誘發電位)
Section titled “VEP(視覺誘發電位)”記錄閃光或模式刺激(棋盤格或光柵)時產生的腦電波,以估計視力。反映從視網膜到枕葉視覺皮層的視覺通路功能。VEP視力往往比PL法或OKN法測得的視力更高,因為VEP直接評估枕葉皮層反應。檢查時需要兒童保持安靜,最好在熟悉該檢查的機構進行。
日本3歲兒童健康檢查流程
Section titled “日本3歲兒童健康檢查流程”初篩時,在家中進行使用0.5視標的視力檢查並填寫問卷。二次篩查在保健中心等集體體檢中進行,所有兒童接受屈光檢查,必要時進行視力複查,然後接受兒科醫生等檢查。如果懷疑弱視或眼病(如屈光檢查異常、視力不良、問卷有陽性項目),則轉診至眼科醫療機構進行詳細檢查(包括睫狀肌麻痺驗光的完整小兒眼科檢查)。
兒童正常視力標準
Section titled “兒童正常視力標準”| 年齡 | 視力 |
|---|---|
| 3個月 | 0.05 |
| 1歲 | 0.1~0.2 |
| 2歲 | 0.3~0.5 |
| 3歲 | 0.5~0.8 |
| 6歲 | 1.0 |
視力因檢查方法和個體差異而異,因此這些數值僅供參考。
5. 標準治療方法
Section titled “5. 標準治療方法”兒童視力篩檢是一種檢查體系,篩檢本身並不存在「治療」。這裡介紹篩檢發現的主要疾病的治療概要。
屈光矯正(配鏡處方)
Section titled “屈光矯正(配鏡處方)”這是弱視和斜視治療的基礎。在日本,內斜視和弱視的治療用眼鏡在8歲前有保險給付。屈光檢查必須在睫狀肌麻痺下進行。兒童的屈光值尤其在嬰幼兒期變化很大,在追蹤過程中也需要使用睫狀肌麻痺劑進行確認。
遮蓋療法(遮蔽療法)
Section titled “遮蓋療法(遮蔽療法)”這是弱視治療的核心方法。用眼罩遮蓋健眼,促使弱視眼積極使用,從而促進視力發育。遮蓋健眼存在導致遮蓋性弱視(健眼視力發育障礙)的風險,因此定期視力評估必不可少。
治療時機的重要性
Section titled “治療時機的重要性”視覺敏感性在出生後1~18個月最高,之後逐漸減弱,但直到8歲左右仍有相當的敏感性。一般來說,弱視的危險因子越早被識別並開始治療,正常視力發育的可能性就越高。
但是,也有報告顯示12歲以後開始治療視力得到改善的病例,以及因對側眼障礙導致弱視眼視力改善的成人病例,因此很難確定明確的關鍵期。
先天性白內障的治療時機
Section titled “先天性白內障的治療時機”為防止形覺剝奪性弱視,單眼性病例需在出生後6~8週內,雙眼性病例需在出生後10~12週內通過手術恢復光刺激。
視覺敏感性到8歲左右仍有相當殘留,但隨年齡增長而減弱。有報告顯示12歲以後治療也能改善視力,絕對的上限年齡尚未確定。早期治療效果更高這一點是確定的。
6. 病理生理學·詳細發病機轉
Section titled “6. 病理生理學·詳細發病機轉”人類的視力經由出生後的視覺經驗而發育。
- 一般認為視力在1歲時達到0.1,2歲時達到0.5,3歲時達到1.0。
- 但視力是主觀數值,在嬰幼兒中難以測量;有研究顯示實際檢查中平均要到4歲半才能達到1.0。
- 客觀測量方法顯示潛在視力更早提升,有報告稱1歲時相當於1.0。
- 追視從出生後1個月左右開始出現,是3個月健康檢查的確認項目。水平追視先於垂直追視出現,3個月左右完成全方向追視。
- 嬰幼兒視力從出生到3歲快速發育,到6~8歲左右基本完成。
兒童正常視力的發育過程如下所示。
| 月齡/年齡 | 視覺發育指標 |
|---|---|
| 出生後1個月 | 出現追視 |
| 出生後2個月 | 雙眼固視,越過中線的追視 |
| 出生後3個月 | 完成全方位追視。在3個月健檢時確認。 |
| 1歲 | 視力0.1~0.2 |
| 2歲 | 視力0.3~0.5 |
| 3歲 | 視力0.5~0.8(也可能達到1.0) |
| 6~8歲 | 視力發育幾乎完成 |
視覺敏感期(關鍵期)
Section titled “視覺敏感期(關鍵期)”如果在視覺發育期視覺刺激被阻斷,阻斷時間越早、持續時間越長、程度越重,就會導致不可逆的視力障礙。動物實驗顯示,這不僅涉及功能方面,還涉及從視網膜到視束、視路的器質性變化和萎縮。
根據粟屋的理論,人類的視覺敏感性在出生後很低,在出生後1個月至18個月變得非常高,之後逐漸減弱,但直到8歲左右仍保留相當程度的敏感性。
弱視的發病機轉
Section titled “弱視的發病機轉”弱視是由視覺資訊異常處理引起的中樞神經系統功能障礙,不僅導致視力下降,還伴有對比敏感度和調節障礙。對側眼也可能出現細微的功能異常 1)。
- 斜視性弱視:雙眼的非融合性輸入相互競爭和抑制,注視眼在大腦皮層視覺中樞中佔優勢。非注視眼的反應慢性下降,形成弱視1)
- 形覺剝奪性弱視:視軸完全或部分阻塞導致視網膜成像品質下降,視力發育受阻。先天性白內障是最常見的原因1)
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”偏振雷射掃描(blinq™)
Section titled “偏振雷射掃描(blinq™)”Rebion公司開發的blinq™兒童視力掃描儀通過偏振雷射掃描檢查視網膜神經纖維,檢測小角度斜視和中心凹輕微偏移。在距離兒童眼睛約35公分處保持,2.5秒內同時掃描雙眼視網膜。
使用早期型號Pediatric Vision Scanner的研究報告顯示,靈敏度100%(95% CI, 54%-100%),特異度85%(95% CI, 80%-89%),中位測量時間為28秒。最新型號blinq™已獲得FDA批准,並得到美國國家眼科研究所(NEI)資助。一項針對1-20歲200人的前瞻性橫斷面研究顯示,在檢測需要轉診的弱視和斜視方面,靈敏度100%,特異度91%。
基於人工智慧的篩查
Section titled “基於人工智慧的篩查”基於智慧型手機的深度學習系統已被證明能夠識別由不同視、斜視、白內障和先天異常等多種病因導致的嬰幼兒視覺障礙。未來可能大幅提高篩查的效率和覆蓋範圍。
Diopsys公司提供的掃描VEP設備利用掃描VEP估計視力或雙眼視力差異,並自動輸出通過/轉診判定。
8. 參考文獻
Section titled “8. 參考文獻”- American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2024.
- Loh AR, Chiang MF. Pediatric Vision Screening. Pediatr Rev. 2018;39(5):225-234. PMID: 29716965.
- O’Hara MA. Instrument-based pediatric vision screening. Curr Opin Ophthalmol. 2016;27(5):398-401. PMID: 27228420.
