การคัดกรองสายตาเด็กเป็นระบบตรวจเพื่อค้นหาภาวะตามัว ตาเหล่ และความผิดปกติของการหักเหแสงตั้งแต่ระยะแรก
ในญี่ปุ่น การตรวจสุขภาพเด็กอายุ 3 ปีเป็นโอกาสหลักในการคัดกรอง โดยดำเนินการเป็นขั้นตอนตั้งแต่การตรวจเบื้องต้นที่บ้านจนถึงการตรวจตาโดยจักษุแพทย์
ความชุกของภาวะตามัวในญี่ปุ่นประมาณร้อยละ 0.58 และการตรวจพบและการรักษาตั้งแต่เนิ่นๆ สามารถฟื้นฟูการมองเห็น ได้
วิธีการตรวจเลือกตามอายุ ตั้งแต่การตรวจการจ้องและการติดตามในวัยทารก ไปจนถึงการตรวจวงแหวนลันโดลต์ในวัยเรียน
ด้วยอุปกรณ์เช่นเครื่องถ่ายภาพคัดกรองและเครื่องวัดค่าสายตาวิดีโออินฟราเรด ทำให้สามารถคัดกรองได้ตั้งแต่อายุ 6 เดือน
ความไวต่อการรักษาภาวะตามัวสูงที่สุดในช่วงอายุ 1–18 เดือน และคงอยู่จนถึงประมาณ 8 ปี ดังนั้นการแทรกแซงตั้งแต่เนิ่นๆ จึงสำคัญ
การคัดกรองสายตาเด็กเป็นระบบตรวจที่มุ่งค้นหาเด็กที่มีภาวะตามัว (amblyopia) ตาเหล่ (strabismus) ความผิดปกติของการหักเหแสงที่มีนัยสำคัญ (refractive error) และความผิดปกติทางตาอื่นๆ ตั้งแต่ระยะแรก
ภาวะตามัวเป็นความผิดปกติทางการมองเห็น ที่เกิดจากข้อมูลการมองเห็น ที่ผิดปกติในช่วงพัฒนาการทางสายตา และแบ่งออกเป็น 4 ประเภทดังนี้ 1)
ตามัวจากค่าสายตาผิดปกติ : ภาวะที่ค่าสายตาผิดปกติสูงในระดับใกล้เคียงกันทั้งสองข้างขัดขวางการเกิดภาพชัดบนจอประสาทตา ส่วนโฟเวียตามัวจากค่าสายตาต่างกัน ตามัวจากตาเหล่ : ภาวะที่ตาข้างที่ไม่ถูกใช้ถูกกดการทำงานเรื้อรังเนื่องจากการเบี่ยงเบนของแกนตา ตามัวจากการขาดสิ่งเร้าทางสายตา : การปิดกั้นสิ่งเร้าทางสายตาจากต้อกระจกแต่กำเนิด หรือหนังตาตก อย่างรุนแรง รุนแรงที่สุดและดื้อต่อการรักษา 1)
ความชุกของภาวะตาขี้เกียจ ในญี่ปุ่นประมาณ 0.58% จากการวิเคราะห์อภิมานของผลการตรวจสุขภาพเด็กอายุ 3 ปี ในต่างประเทศ มีรายงานความชุกตั้งแต่ 0.14% ถึง 4.8% และข้อมูลทางระบาดวิทยาในสหรัฐอเมริกาแสดงให้เห็น 1.5% ในชาวแอฟริกันอเมริกัน และ 2.6% ในชาวฮิสแปนิก
ภาวะตาขี้เกียจ สามารถฟื้นฟูได้หากได้รับการรักษาที่เหมาะสมในวัยเด็ก แต่หากปล่อยไว้โดยไม่รักษา อาจทำให้การมองเห็น ลดลงอย่างถาวรในตาข้างเดียวหรือทั้งสองข้าง และกลายเป็นสาเหตุหลักของความบกพร่องทางการมองเห็น ในผู้ใหญ่อายุต่ำกว่า 40 ปี แม้ไม่มีภาวะตาขี้เกียจ ความผิดปกติของการหักเหแสงที่ไม่ได้รับการแก้ไขอาจส่งผลเสียต่อการเรียนรู้และผลการเรียนที่โรงเรียน
ในญี่ปุ่น การตรวจสุขภาพเด็กอายุ 3 ปีเป็นโอกาสสำคัญที่สุดในการตรวจคัดกรอง
การตรวจคัดกรองขั้นต้น : การตรวจวัดสายตา ที่บ้าน (โดยใช้เป้าหมายการมองเห็น 0.5) และแบบสอบถามการตรวจคัดกรองขั้นที่สอง : การตรวจกลุ่มที่ศูนย์สุขภาพ เป็นต้น เด็กทุกคนจะได้รับการตรวจวัดค่าสายตา ตรวจวัดสายตาซ้ำ และตรวจโดยกุมารแพทย์การตรวจคัดกรองขั้นที่สาม : เด็กที่ต้องได้รับการประเมินเพิ่มเติมจะได้รับการตรวจเฉพาะทางที่สถานพยาบาลจักษุ
แม้ว่าจะพลาดการตรวจสุขภาพอายุ 3 ปี ปัญหาสามารถตรวจพบได้ผ่านการตรวจตาเป็นประจำทุกปีในสถานรับเลี้ยงเด็กและโรงเรียนอนุบาล การตรวจเมื่อเข้าเรียน และการตรวจตาเป็นประจำทุกปีในโรงเรียนประถมศึกษา อย่างไรก็ตาม จากการสำรวจของสมาคมจักษุวิทยาญี่ปุ่น พบว่าเด็กประมาณ 25% ที่ต้องได้รับการประเมินเพิ่มเติมไม่ได้ไปพบจักษุแพทย์
ในสหรัฐอเมริกา คณะทำงานด้านบริการป้องกันแห่งสหรัฐอเมริกา (USPSTF) แนะนำให้ตรวจคัดกรองภาวะตาขี้เกียจ อย่างน้อยหนึ่งครั้งสำหรับเด็กอายุ 3–5 ปี สมาคมจักษุวิทยาเด็กและตาเหล่ แห่งอเมริกา (AAPOS) แนะนำให้ตรวจคัดกรองอย่างต่อเนื่องทุก 1–2 ปีหลังจากอายุ 5 ปี
Q
ควรตรวจคัดกรองสายตาเมื่ออายุเท่าใด?
A
ในญี่ปุ่น การตรวจหลักคือเมื่ออายุ 3 ปี แต่ด้วยอุปกรณ์เช่น เครื่องวัดค่าสายตาวิดีโออินฟราเรด สามารถตรวจคัดกรองได้ตั้งแต่อายุ 6 เดือน USPSTF แนะนำให้ตรวจคัดกรองเมื่ออายุ 3–5 ปี และ AAPOS แนะนำให้ตรวจต่อเนื่องทุก 1–2 ปีหลังจากอายุ 5 ปี
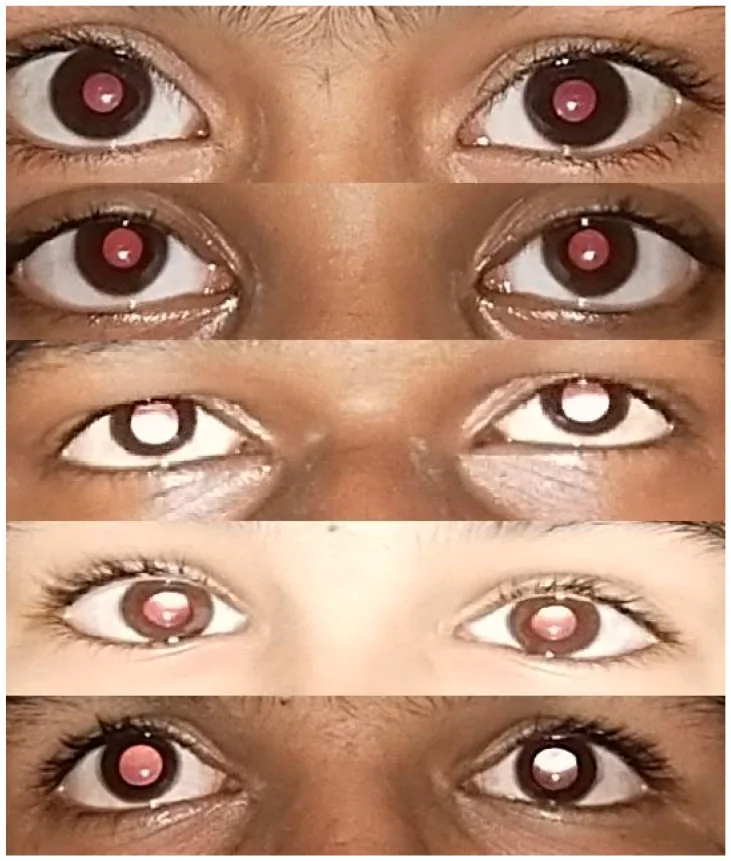
ภาพเปรียบเทียบรีเฟล็กซ์สีแดงที่พบในการตรวจคัดกรองสายตาเด็ก Srivastava RM, et al. Reliability of Smart Phone Photographs for School Eye Screening. Children (Basel). 2022. Figure 5. PM
CI D: PMC9601144. License: CC BY.
ภาพดวงตาทั้งสองข้างของเด็กวางเคียงข้างกัน แสดงตำแหน่งของรีเฟล็กซ์สีแดงในรูม่านตา และความแตกต่างระหว่างสองข้าง สามารถสังเกตความแตกต่างของรูปแบบรีเฟล็กซ์ที่ให้ความสำคัญในการตรวจคัดกรองความผิดปกติของการหักเหแสงและสายตาต่างกัน
ภาวะตามัวและตาเหล่ มักไม่มีอาการที่ผู้ป่วยรู้สึกได้ และผู้ป่วยมักไม่รู้ตัว รายการต่อไปนี้ที่รวมอยู่ในแบบสอบถามตรวจสุขภาพเด็กอายุ 3 ปีเป็นแนวทางในการตรวจพบแต่เนิ่นๆ ที่บ้าน
ความผิดปกติของสายตาและการเคลื่อนไหวของตา : ตากระตุก (อาตา ), หนังตาตก (หนังตาตก )ความผิดปกติของตำแหน่งตา : ตาดำเบนเข้าด้านใน, เบนออกด้านบนหรือเฉียงขึ้นด้านบนความผิดปกติของตำแหน่งศีรษะ : เอียงศีรษะเมื่อมองสิ่งของ หรือมองด้วยหางตาความผิดปกติทางพฤติกรรม : เข้าใกล้สิ่งของเพื่อมอง, หลับตาข้างเดียวเมื่ออยู่กลางแจ้งที่สว่างความผิดปกติของรูม่านตา ม่านตา ขาว), ขนาดรูม่านตา แตกต่างกันระหว่างซ้ายและขวา
ความผิดปกติของรีเฟล็กซ์แดง : ส่องแสงไปที่รูม่านตา ด้วยเครื่องวัดสายตาหรือจักษุแพทย์ตรง และสังเกตรีเฟล็กซ์จากจอประสาทตา หากรูม่านตา ทั้งสองข้างสว่างเท่ากันและสมมาตรเป็นสีส้มเหลือง ถือว่าปกติ หากรีเฟล็กซ์มืด แสดงถึงความผิดปกติของค่าสายตาอย่างรุนแรง หากไม่สมมาตร แสดงถึงสายตาต่างข้าง หากไม่มีรีเฟล็กซ์ แสดงถึงต้อกระจก ทั้งหมด การตรวจนี้จำเป็นสำหรับการตรวจพบแต่เนิ่นๆ ของต้อกระจกแต่กำเนิด และเรติโนบลาสโตมาความผิดปกติของตำแหน่งตา : ประเมินโดยวิธี Hirschberg (สังเกตตำแหน่งรีเฟล็กซ์แสงจากกระจกตา ด้วยไฟฉายที่ระยะ 33 ซม.) หรือวิธี Bruckner (สังเกตความสว่างของรูม่านตา และความสัมพันธ์ของรีเฟล็กซ์กระจกตา กับรีเฟล็กซ์แดง) วิธี Bruckner มีผลบวกลวงน้อยกว่าและเหมาะสมกว่าความผิดปกติของค่าสายตาที่มีนัยสำคัญ : ค่าเกณฑ์สำหรับความผิดปกติของค่าสายตาที่เป็นความเสี่ยงต่อภาวะตามัวถูกกำหนดโดย AAO 1) ในอายุ 0-1 ปี สายตาสั้น ≥ -5.00D สายตายาว (ไม่มีตาเหล่ ) ≥ +6.00D และสายตาเอียง ≥ 3.00D เป็นความเสี่ยงต่อภาวะตามัวจากค่าสายตา สำหรับสายตาต่างข้าง สายตาสั้น ≥ -4.00D สายตายาว ≥ +2.50D และสายตาเอียง ≥ 2.50D ถือเป็นความเสี่ยงความผิดปกติของการจ้อง : การจ้องนอกศูนย์กลาง ซึ่งการจ้องเกิดขึ้นที่บริเวณจอประสาทตา ที่ไม่ใช่รอยบุ๋มจอตา บ่งชี้ถึงภาวะตามัวรีเฟล็กซ์การต่อต้านบวก : ประเมินจากความแตกต่างของปฏิกิริยาเมื่อปิดตาข้างเดียว หากมีภาวะตามัวรุนแรงในตาข้างเดียว เมื่อปิดตาที่ไม่ตามัว จะเกิดรีเฟล็กซ์การต่อต้าน เช่น การปัดมือออก
Q
จะตรวจพบปัญหาการมองเห็นในเด็กที่บ้านได้อย่างไร?
A
เมื่อเด็กกำลังเล่นของเล่นอย่างตั้งใจ ให้ใช้มือปิดตาทีละข้างเบาๆ และสังเกตความแตกต่างของปฏิกิริยาระหว่างสองข้าง หากมีข้างที่เด็กต่อต้านอย่างรุนแรง อาจมีภาวะตาขี้เกียจ นอกจากนี้ควรสังเกตท่าศีรษะที่ผิดปกติขณะดูทีวี การหลับตาข้างเดียว หรือการเข้าใกล้สิ่งของมากเกินไป
ปัจจัยต่อไปนี้เป็นที่ทราบกันว่าเพิ่มความเสี่ยงต่อการเกิดภาวะตาขี้เกียจ :
การคลอดก่อนกำหนด พัฒนาการล่าช้า ประวัติครอบครัวมีภาวะตาขี้เกียจ : มีภาวะตาขี้เกียจ ในญาติสายตรง (พ่อแม่หรือพี่น้อง)สายตาต่างกัน : อัตราส่วนออดส์สูงที่สุดสำหรับภาวะตาขี้เกียจ ตาเหล่ ปัจจัยสิ่งแวดล้อม : มีรายงานความสัมพันธ์กับการสูบบุหรี่หรือดื่มแอลกอฮอล์ระหว่างตั้งครรภ์ แต่ก็มีการศึกษาทางระบาดวิทยาที่ไม่พบความสัมพันธ์ระหว่างการสูบบุหรี่กับภาวะตาขี้เกียจ
ภาวะตาขี้เกียจจากค่าสายตาผิดปกติ
สาเหตุ : ค่าสายตาผิดปกติระดับสูงที่เท่ากันในทั้งสองตา
กลไก : การพัฒนาการมองเห็น บกพร่องเนื่องจากการเกิดภาพไม่ชัดบนจอประสาทตา บริเวณรอยบุ๋มจอตา รวมถึงสายตายาว สายตาสั้น และสายตาเอียง
ลักษณะ : ดีขึ้นค่อนข้างดีเมื่อแก้ไขด้วยแว่นตา
ภาวะตาขี้เกียจจากค่าสายตาต่างกัน
สาเหตุ : ค่าสายตาที่แตกต่างกันระหว่างสองตา
ความถี่ : พบบ่อยที่สุดในบรรดาภาวะตาขี้เกียจ
ลักษณะ : ในสายตายาว อาจเกิดได้แม้ค่าต่างกันเพียง 1D ตาที่ใกล้เคียงกับสายตาปกติมากกว่าจะกลายเป็นตาข้างเด่น
ภาวะตาขี้เกียจจากตาเหล่
สาเหตุ : การกดการมองเห็น ของตาที่ไม่จ้องเนื่องจากการเบี่ยงเบนของตำแหน่งตา
กลไก : การแข่งขันของข้อมูลที่ไม่สามารถรวมกันจากทั้งสองตาทำให้ตาที่จ้องมีอำนาจเหนือกว่า1)
ลักษณะ : การตรวจการจ้องมีความสำคัญต่อการวินิจฉัย
ภาวะตาขี้เกียจจากการขาดสิ่งเร้าทางรูปร่าง
สาเหตุ : ต้อกระจกแต่กำเนิด หนังตาตก อย่างรุนแรง กระจกตา ขุ่นมัว เป็นต้น
กลไก : การอุดกั้นแนวแกนสายตาทำให้เกิดภาพบนจอประสาทตา ที่ด้อยคุณภาพ1)
ลักษณะ : พบน้อยที่สุดแต่รุนแรงที่สุด และดื้อต่อการรักษาอย่างมาก
ในเด็กกลุ่มชนกลุ่มน้อยหรือผู้มีรายได้น้อย อัตราการไม่ได้รับการวินิจฉัยความบกพร่องทางการมองเห็น สูงกว่าอย่างมีนัยสำคัญ เด็กวัยเรียนประมาณ 7-20% มีความบกพร่องทางการมองเห็น แต่สัดส่วนของเด็กที่ไม่ได้รับการวินิจฉัยหรือรักษาสูงกว่าในกลุ่มที่อยู่ในสภาพแวดล้อมทางเศรษฐกิจและสังคมที่ด้อยโอกาส อัตราการตรวจคัดกรองสายตา ลดลงตั้งแต่ปี 2016 และแนวโน้มนี้ยังคงดำเนินต่อไปหลังการระบาดใหญ่
เพื่อตรวจพบปัญหาการมองเห็น ของเด็กตั้งแต่เนิ่นๆ โปรดเข้ารับการตรวจสุขภาพเด็กอายุ 3 ปี หากมีประวัติครอบครัวเป็นภาวะตาขี้เกียจ หรือหากคุณกังวลเกี่ยวกับสายตาของเด็ก ควรไปพบจักษุแพทย์โดยไม่ต้องรอถึงอายุ 3 ปี
การตรวจสายตาในเด็กจำเป็นต้องเลือกวิธีการที่เหมาะสมกับอายุและพัฒนาการ
อายุ วิธีการตรวจที่แนะนำ ต่ำกว่า 2 ปี การสะท้อนกระพริบตา การจ้องและติดตาม การสะท้อนรังเกียจ OKN วิธี PL 2 ปี บัตรจุดโมริโมริ แผ่นภาพ 3–6 ปี ตัวอักษรเดี่ยว วงแหวนลันโดลท์ 6 ปีขึ้นไป ตัวอักษรชิด วงแหวนลันโดลท์
นี่เป็นวิธีการตรวจที่ต้องอาศัยการตอบสนองจากเด็ก และมีประสิทธิภาพสูงสุดสำหรับเด็กอายุ 5 ปีขึ้นไปที่มีความสามารถทางภาษา
การทดสอบการจ้องและติดตาม : สามารถทำได้ตั้งแต่ประมาณ 2 เดือนหลังคลอด ใช้ปากกาไฟหรือของเล่นสีสด ตรวจสอบตำแหน่งและความคงที่ของรีเฟล็กซ์กระจกตา หากการจ้องไม่ดีแต่มีการติดตามแม้มีอาตา ถือว่าสายตาอย่างน้อยเท่ากับการเคลื่อนไหวมือรีเฟล็กซ์ aversion : ปิดตาทีละข้างและสังเกตความแตกต่างของการตอบสนอง ประเมินได้ง่ายเมื่อเด็กกำลังจดจ่อกับของเล่นและปิดตาจากด้านบนเบาๆ ด้วยมือวิธี PL (preferential looking) : ใช้คุณสมบัติที่ทารกชอบมองจอที่มีลายเส้นมากกว่าจอเรียบ ค่อยๆ ทำให้ลายเส้นเล็กลง และประมาณค่าสายตาจากขีดจำกัดการแยกความแตกต่าง มีประโยชน์จนถึงประมาณ 18 เดือนวิธีบัตรวัดสายตาแบบลายเส้น : เช่น TAC (Teller Acuity Cards) และ Cardiff acuity test หลักการเดียวกับวิธี PL และสามารถทำได้ง่ายในคลินิกผู้ป่วยนอกอาตา เชิงแสง (OKN)อาตา สามารถทำได้ตั้งแต่ประมาณ 2 เดือน มักใช้เป็นการตรวจคัดกรองบัตรจุดโมริมิตสึ : ให้เด็กชี้ตาบนภาพวาดหน้าตุ๊กตากระต่ายหรือหมี สามารถทำได้ตั้งแต่ประมาณ 2 ปี ทำที่ระยะ 30 ซม. ควรทราบว่าการวัดนี้ขึ้นอยู่กับเกณฑ์การมองเห็น ต่ำสุด ซึ่งแตกต่างจากการวัดสายตาทั่วไปที่ขึ้นอยู่กับเกณฑ์การแยกภาพต่ำสุด
ภาพสัญลักษณ์ : ใช้ภาพเงาของสุนัข ผีเสื้อ ปลา นก ใช้สำหรับเด็กอายุ 2-3 ปีที่ยังไม่สามารถทำการทดสอบวงแหวน Landolt ได้วงแหวน Landolt : สามารถทำได้ตั้งแต่ประมาณ 3.5-4 ปี เป็นวิธีการวัดสายตามาตรฐานของญี่ปุ่น เนื่องจากเด็กจนถึงอายุประมาณ 8-10 ปีอาจมีปรากฏการณ์ความแออัด (สายตาตัวอักษรที่อยู่ชิดกันต่ำกว่าตัวอักษรเดี่ยว) จึงควรใช้สัญลักษณ์ตัวอักษรเดี่ยวจนถึงชั้นประถมต้นสัญลักษณ์วัดสายตาที่ใช้ในต่างประเทศ : รวมถึง Snellen, Sloan, HOTV, สัญลักษณ์ Lea เป็นต้น เนื่องจากสัญลักษณ์เดี่ยวอาจประเมินสายตาสูงเกินไปเนื่องจากปรากฏการณ์ความแออัด จึงแนะนำให้นำเสนอเป็นแถวหรือใช้สัญลักษณ์เดี่ยวพร้อมแถบความแออัด
ไม่แนะนำให้ใช้วิธีปิดด้วยมือเพราะเด็กมักจะมองผ่านช่องนิ้ว ใช้แผ่นปิดตาแบบติดหรือแผ่นบังตาทึบแสง แว่นตาปิดตาสำหรับเด็ก (พลาสติกทึบแสงสำหรับตาข้างเดียว) ก็มีประโยชน์เช่นกัน
แทบไม่ต้องอาศัยการตอบสนองจากเด็ก และสามารถใช้ได้กับเด็กที่อายุน้อยกว่า
เป็นการตรวจพื้นฐานที่สุดที่ไม่ต้องอาศัยความร่วมมือจากผู้ป่วย และสามารถทำได้ตั้งแต่วัยทารก ใช้แสงส่องไปที่รูม่านตา ด้วยเครื่อง retinoscope หรือ ophthalmoscope แบบตรง สังเกตสี ความสว่าง และความสมมาตรของรีเฟล็กซ์ การตรวจในห้องมืดจะประเมินได้ง่ายกว่า แต่ก็สามารถทำได้ในห้องกึ่งมืดหรือสว่าง ความผิดปกติของรีเฟล็กซ์แดงอาจเป็นสัญญาณบ่งชี้ถึงต้อกระจกแต่กำเนิด หรือเรติโนบลาสโตมา ซึ่งนำไปสู่การส่งต่อเพื่อรักษาตั้งแต่ระยะแรก
ใช้กับตาโดยไม่ต้องขยายม่านตา ให้ค่าประมาณความผิดปกติของสายตาในเด็ก สามารถทำได้ในเด็กก่อนพูดได้ และเร็วกว่าการตรวจวัดสายตา มาก อุปกรณ์หลัก ได้แก่ Grand Seiko binocular autorefractor, Retinomax และ SureSight อย่างไรก็ตาม ส่วนใหญ่ตรวจเพียงตาเดียว จึงไม่สามารถใช้คัดกรองตาเหล่ ได้
เนื่องจากเด็กมีกำลังในการปรับสายตาสูง หากสงสัยความผิดปกติจากการตรวจคัดกรอง การตรวจวัดสายตา ด้วยยาหยอดตาที่ทำให้กล้ามเนื้อปรับสายตาหยุดทำงานเป็นสิ่งจำเป็น ยาหยอดตาที่ใช้ ได้แก่ atropine 1% และ cyclopentolate 1% ในกรณีตาเหล่เข้า หรือตามัว ควรตรวจอย่างน้อยหนึ่งครั้งด้วยยาหยอดตา atropine
ถ่ายภาพรีเฟล็กซ์จากกระจกตา ผ่านรูม่านตา เพื่อตรวจหาตาเหล่ ความผิดปกติของสายตา และanisometropia เนื่องจากตรวจตาทั้งสองข้างพร้อมกัน ต่างจากการตรวจคัดกรองด้วยเครื่องวัดสายตาอัตโนมัติ จึงสามารถคัดกรองตาเหล่ ที่เห็นได้ชัดโดยตรง ความผิดปกติทางกายวิภาค เช่น ต้อกระจก coloboma และหนังตาตก ก็สามารถตรวจพบได้จากการเปลี่ยนแปลงของรีเฟล็กซ์แดง
อุปกรณ์หลัก ได้แก่ iScreen, MTI, plusoptiX, Spot และ Visiscreen MTI, iScreen และ Visiscreen ใช้แฟลชแสงที่มองเห็นได้ ในขณะที่ plusoptiX และ Spot ใช้อินฟราเรด
ในช่วงไม่กี่ปีที่ผ่านมา มีการพัฒนาเครื่องวัดสายตาวิดีโออินฟราเรดแบบสองตาที่เปิดกว้าง ซึ่งบางรุ่นสามารถใช้ได้ตั้งแต่อายุ 6 เดือน อุปกรณ์เหล่านี้เริ่มถูกใช้อย่างแพร่หลายในกุมารเวชศาสตร์ และอายุที่ตรวจพบตามัวมีแนวโน้มลดลง
บันทึกคลื่นสมองที่เกิดขึ้นเมื่อดูสิ่งเร้าแบบแฟลชหรือแบบลวดลาย (ตาหมากรุกหรือตาราง) เพื่อประมาณค่าการมองเห็น สะท้อนการทำงานของเส้นทางการมองเห็น จากจอประสาทตา ไปยังคอร์เทกซ์การมองเห็น ที่สมองส่วนท้ายทอย ค่าการมองเห็น จาก VEP มักสูงกว่าค่าที่วัดด้วยวิธี PL หรือ OKN เนื่องจาก VEP ประเมินการตอบสนองของคอร์เทกซ์ท้ายทอยโดยตรง การตรวจต้องให้เด็กอยู่ในสภาวะสงบ และควรทำในสถานที่ที่คุ้นเคยกับการตรวจ
ในการตรวจขั้นต้น จะทำการวัดสายตาที่บ้านโดยใช้สัญลักษณ์วัดสายตาระดับ 0.5 และกรอกแบบสอบถาม การตรวจขั้นที่สองทำที่ศูนย์สาธารณสุข โดยทุกคนจะได้รับการตรวจวัดสายตา และหากจำเป็น จะวัดสายตาซ้ำ จากนั้นรับการตรวจโดยกุมารแพทย์ หากสงสัยตามัวหรือโรคตาจาก “ความผิดปกติของการวัดสายตา/ไม่สามารถตรวจได้” “สายตาไม่ดี” หรือ “มีเครื่องหมายในแบบสอบถาม” เด็กจะถูกส่งต่อไปยังสถานพยาบาลจักษุเพื่อตรวจอย่างละเอียด (รวมถึงการตรวจวัดสายตา ภายใต้ยาหยอดตาที่ทำให้กล้ามเนื้อปรับสายตาหยุดทำงาน ซึ่งเป็นส่วนหนึ่งของการตรวจตาเด็กอย่างสมบูรณ์)
อายุ สายตา 3 เดือน 0.05 1 ปี 0.1–0.2 2 ปี 0.3–0.5 3 ปี 0.5–0.8 6 ปี 1.0
สายตาจะแตกต่างกันไปตามวิธีการตรวจ และมีความแตกต่างระหว่างบุคคลมาก ดังนั้นค่าเหล่านี้จึงเป็นเพียงแนวทางเท่านั้น
Q
เครื่องถ่ายภาพสะท้อนแสง (Photoscreener) และเครื่องวัดค่าสายตาอัตโนมัติ (Autorefractor) แตกต่างกันอย่างไร?
A
เครื่องวัดค่าสายตาอัตโนมัติส่วนใหญ่เป็นการตรวจตาเดียวและเชี่ยวชาญในการประมาณค่าความผิดปกติของการหักเหของแสง ในทางกลับกัน เครื่องถ่ายภาพสะท้อนแสงจะตรวจตาทั้งสองข้างพร้อมกัน ดังนั้นนอกจากความผิดปกติของการหักเหของแสง แล้ว ยังสามารถคัดกรองตาเหล่ ที่ชัดเจนได้โดยตรง นอกจากนี้ยังแตกต่างตรงที่สามารถตรวจพบความผิดปกติทางกายวิภาค เช่น ต้อกระจก และคอลโลโบมา (coloboma) ได้อีกด้วย
การตรวจคัดกรองสายตา เด็กเป็นระบบการตรวจ ไม่มี “การรักษา” สำหรับการตรวจคัดกรองเอง ที่นี่เราจะกล่าวถึงภาพรวมของการรักษาโรคหลักที่พบจากการตรวจคัดกรอง
นี่คือพื้นฐานของการรักษาภาวะตามัวและตาเหล่ ในญี่ปุ่น แว่นตาสำหรับรักษาตาเหล่เข้า และตามัวมีประกันครอบคลุมจนถึงอายุ 8 ปี การตรวจค่าสายตาต้องทำภายใต้การหยอดยาหยอดตาที่ทำให้กล้ามเนื้อปรับโฟกัสเป็นอัมพาต ค่าสายตาในเด็กเปลี่ยนแปลงอย่างมากโดยเฉพาะในวัยทารก และจำเป็นต้องยืนยันด้วยยาหยอดตาที่ทำให้กล้ามเนื้อปรับโฟกัสเป็นอัมพาตในระหว่างการติดตามผล
นี่คือวิธีการหลักในการรักษาภาวะตามัว ปิดตาข้างที่ดีด้วยแผ่นปิดตาเพื่อกระตุ้นให้ใช้ตาข้างที่ตามัวอย่างแข็งขัน ส่งเสริมพัฒนาการด้านการมองเห็น เนื่องจากมีความเสี่ยงต่อภาวะตามัวจากการปิดตา (ความผิดปกติของพัฒนาการด้านการมองเห็น ในตาข้างที่ดี) การประเมินสายตาเป็นประจำจึงเป็นสิ่งจำเป็น
ความไวต่อการมองเห็น สูงที่สุดในช่วงอายุ 1 ถึง 18 เดือน จากนั้นค่อยๆ ลดลง แต่ยังคงมีความไวพอสมควรจนถึงอายุประมาณ 8 ปี โดยทั่วไป ยิ่งระบุปัจจัยเสี่ยงของภาวะตามัวได้เร็วและเริ่มการรักษาเร็วเท่าใด โอกาสที่สายตาจะพัฒนาตามปกติก็ยิ่งสูงขึ้นเท่านั้น
อย่างไรก็ตาม มีรายงานผู้ป่วยที่สายตาดีขึ้นหลังจากเริ่มการรักษาหลังอายุ 12 ปี และผู้ใหญ่ที่สายตาข้างที่ตามัวดีขึ้นเนื่องจากความเสียหายต่อตาอีกข้าง ทำให้ยากต่อการกำหนดช่วงวิกฤตที่ชัดเจน
เพื่อป้องกันภาวะตามัวจากการขาดสิ่งเร้าทางภาพ ต้องฟื้นฟูการกระตุ้นด้วยแสงโดยการผ่าตัดภายใน 6-8 สัปดาห์หลังคลอดสำหรับกรณีตาข้างเดียว และภายใน 10-12 สัปดาห์สำหรับกรณีตาทั้งสองข้าง
Q
การรักษาภาวะตามัวได้ผลจนถึงอายุเท่าใด?
A
ความไวต่อการมองเห็น ยังคงมีอยู่พอสมควรจนถึงอายุประมาณ 8 ปี แต่จะลดลงตามอายุ มีรายงานการมองเห็น ดีขึ้นหลังจากอายุ 12 ปี และยังไม่มีการกำหนดอายุสูงสุดที่แน่นอน การรักษาตั้งแต่เนิ่นๆ พิสูจน์แล้วว่ามีประสิทธิภาพมากกว่า
การมองเห็น ของมนุษย์พัฒนาผ่านประสบการณ์ทางการมองเห็น ทันทีหลังคลอด
เชื่อกันว่าการมองเห็น จะถึง 0.1 เมื่ออายุ 1 ปี, 0.5 เมื่ออายุ 2 ปี และ 1.0 เมื่ออายุ 3 ปี
อย่างไรก็ตาม การมองเห็น เป็นค่าที่ขึ้นกับความรู้สึกและวัดได้ยากในทารก และมีงานวิจัยบางชิ้นระบุว่าอายุเฉลี่ยที่ถึง 1.0 ในการตรวจจริงคือช่วงปลายอายุ 4 ปี
ในการวัดแบบปรนัย จะพบว่าการมองเห็น ที่แฝงอยู่ดีขึ้นเร็วขึ้น และมีรายงานว่าการมองเห็น เทียบเท่า 1.0 เมื่ออายุ 1 ปี
การติดตามด้วยสายตาเริ่มปรากฏประมาณ 1 เดือนหลังคลอด และเป็นรายการตรวจในการตรวจ 3 เดือน การติดตามในแนวนอนทำได้ก่อนแนวตั้ง และการติดตามทุกทิศทางจะสมบูรณ์เมื่อประมาณ 3 เดือน
การมองเห็น ของทารกพัฒนาอย่างรวดเร็วตั้งแต่แรกเกิดถึงอายุ 3 ปี และเกือบสมบูรณ์เมื่ออายุ 6-8 ปี
กระบวนการพัฒนาการมองเห็น ปกติในเด็กแสดงไว้ด้านล่าง
อายุ/เดือน ตัวชี้วัดพัฒนาการทางการมองเห็น 1 เดือนหลังคลอด การปรากฏของการติดตามด้วยสายตา 2 เดือนหลังคลอด การจ้องสองตา, การติดตามด้วยสายตาข้ามเส้นกึ่งกลาง 3 เดือนหลังคลอด การมองตามในทุกทิศทางสมบูรณ์ ยืนยันได้ในการตรวจ 3 เดือน 1 ปี สายตา 0.1-0.2 2 ปี สายตา 0.3-0.5 3 ปี สายตา 0.5-0.8 (อาจถึง 1.0) 6-8 ปี พัฒนาการทางสายตาเกือบสมบูรณ์
หากเกิดการกีดกันสิ่งเร้าทางการมองเห็น ในช่วงพัฒนาการทางการมองเห็น ยิ่งเกิดขึ้นเร็ว ระยะเวลานาน และระดับการกีดกันรุนแรงมากเท่าใด ก็จะเกิดความบกพร่องทางการมองเห็น ที่ไม่สามารถฟื้นคืนได้มากขึ้นเท่านั้น ในการทดลองในสัตว์ เป็นที่ทราบกันว่าการกีดกันไม่เพียงส่งผลต่อการทำงานเท่านั้น แต่ยังมาพร้อมกับการเสื่อมและฝ่อของอวัยวะตั้งแต่จอประสาทตา ถึงทางเดินประสาทตาด้วย
ตามทฤษฎีของ Awaya ความไวทางการมองเห็น ของมนุษย์ต่ำทันทีหลังคลอด สูงมากตั้งแต่ 1 เดือนถึง 18 เดือน จากนั้นค่อยๆ ลดลง แต่ยังคงมีความไวพอสมควรจนถึงอายุประมาณ 8 ปี
ตาขี้เกียจ เป็นความผิดปกติทางการทำงานของระบบประสาทส่วนกลางที่เกิดจากการประมวลผลข้อมูลทางการมองเห็น ที่ผิดปกติ ไม่เพียงแต่มาพร้อมกับการมองเห็น ที่ลดลง แต่ยังมีความผิดปกติของความไวต่อความแตกต่าง และการปรับโฟกัสอีกด้วย อาจพบความผิดปกติทางการทำงานเล็กน้อยในตาข้างที่ดีได้เช่นกัน 1) .
ตามัวจากตาเหล่ : ข้อมูลจากตาทั้งสองข้างที่ไม่สามารถรวมเป็นภาพเดียวได้จะแข่งขันและยับยั้งซึ่งกันและกัน ทำให้ตาที่ใช้จ้องมองมีอำนาจเหนือกว่าในศูนย์การมองเห็น ของสมองส่วนคอร์เทกซ์ การตอบสนองของตาที่ไม่ได้จ้องมองจะลดลงเรื้อรัง นำไปสู่ภาวะตามัว 1) ตามัวจากการขาดสิ่งเร้าทางรูปร่าง : การอุดกั้นแนวแกนสายตาทั้งหมดหรือบางส่วนทำให้เกิดภาพบนจอประสาทตา ที่ด้อยคุณภาพ ขัดขวางการพัฒนาการมองเห็น ต้อกระจกแต่กำเนิด เป็นสาเหตุที่พบบ่อยที่สุด 1)
เครื่องสแกนการมองเห็น เด็ก blinq™ ที่พัฒนาโดย Rebion เป็นเทคโนโลยีคัดกรองใหม่ที่ใช้การสแกนด้วยเลเซอร์โพลาไรซ์เพื่อตรวจสอบเส้นใยประสาทจอประสาทตา และตรวจจับตาเหล่ มุมเล็กและการเยื้องศูนย์ของโฟเวียเพียงเล็กน้อย โดยถือห่างจากตาของเด็กประมาณ 35 ซม. และสแกนจอประสาทตา ทั้งสองข้างพร้อมกันใน 2.5 วินาที
ในการศึกษาโดยใช้ Pediatric Vision Scanner รุ่นแรก รายงานความไว 100% (95% CI , 54%-100%) และความจำเพาะ 85% (95% CI , 80%-89%) โดยมีค่ามัธยฐานของเวลาในการวัด 28 วินาที รุ่นล่าสุด blinq™ ได้รับการอนุมัติจาก FDA และได้รับทุนจากสถาบันตาแห่งชาติ (NEI) ในการศึกษาแบบภาคตัดขวางไปข้างหน้าในผู้ป่วย 200 คนอายุ 1-20 ปี แสดงความไว 100% และความจำเพาะ 91% ในการตรวจหาภาวะตามัว/ตาเหล่ ที่ต้องส่งต่อ
ระบบการเรียนรู้เชิงลึกบนสมาร์ทโฟนแสดงให้เห็นว่าสามารถระบุความบกพร่องทางการมองเห็น ในเด็กจากสาเหตุต่างๆ รวมถึงสายตาต่างข้าง ตาเหล่ ต้อกระจก และความผิดปกติแต่กำเนิด ในอนาคตอาจช่วยเพิ่มประสิทธิภาพและขอบเขตการคัดกรองได้อย่างมาก
อุปกรณ์ sweep VEP ที่จัดหาโดย Diopsys ใช้ sweep VEP เพื่อประมาณค่าการมองเห็น หรือความแตกต่างของการมองเห็น ระหว่างสองตา และแสดงผลการตัดสินผ่าน/ส่งต่อโดยอัตโนมัติ
American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2024.
Loh AR, Chiang MF. Pediatric Vision Screening. Pediatr Rev. 2018;39(5):225-234. PMID: 29716965.
O’Hara MA. Instrument-based pediatric vision screening. Curr Opin Ophthalmol. 2016;27(5):398-401. PMID: 27228420.