屈光不正性弱视

儿童视力筛查
一目了然的要点
Section titled “一目了然的要点”1. 什么是儿童视力筛查?
Section titled “1. 什么是儿童视力筛查?”儿童视力筛查是一种旨在早期发现患有弱视、斜视、明显屈光不正及其他眼部异常的儿童的检查体系。
弱视与视力筛查的意义
Section titled “弱视与视力筛查的意义”弱视是由于视觉发育期异常视觉输入导致的视力障碍,分为以下四种类型1)。
- 屈光不正性弱视:双眼高度屈光不正导致黄斑中心凹成像受阻的状态。
- 屈光参差性弱视:双眼屈光度存在差异的状态。在弱视中最为常见。
- 斜视性弱视:因眼位偏斜导致非注视眼长期被抑制的状态。
- 形觉剥夺性弱视:由先天性白内障或重度上睑下垂等导致视觉刺激被剥夺。最为严重且治疗抵抗性强1)。
在日本,基于3岁儿童健康检查的转诊率进行的荟萃分析估计,弱视的患病率为0.58%。国际上报告的患病率在0.14%至4.8%之间,美国流行病学数据显示非洲裔为1.5%,西班牙裔为2.6%。
弱视如果在幼儿期得到适当治疗,有可能恢复,但如果不治疗,会导致单眼或双眼视力永久性下降,成为40岁以下成人视力障碍的主要原因。即使没有弱视,未矫正的屈光不正也可能对学习和学业成绩产生负面影响。
日本的筛查体系
Section titled “日本的筛查体系”在日本,3岁儿童健康检查是最重要的筛查机会。
- 初级检查:在家进行视力检查(使用0.5视力标)和问卷
- 二级检查:在保健中心等进行集体体检。所有儿童进行屈光检查,并重复视力检查,由儿科医生进行检查。
- 三级检查:需要进一步检查的儿童在眼科医疗机构接受详细检查。
即使错过了3岁儿童健康检查,托儿所/幼儿园的年度眼科检查、入学时健康检查以及小学的年度眼科检查也可能发现问题。然而,根据日本眼科医学会的调查,约25%需要进一步检查的幼儿并未就诊眼科。
在美国,美国预防服务工作组(USPSTF)建议3至5岁儿童至少进行一次弱视筛查。美国小儿眼科与斜视学会(AAPOS)建议5岁后每1至2年继续筛查。
在日本,3岁儿童健康检查是主要机会,但使用红外视频验光仪等设备,从6个月起即可进行筛查。USPSTF建议3至5岁进行筛查,AAPOS建议5岁后每1至2年继续筛查。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”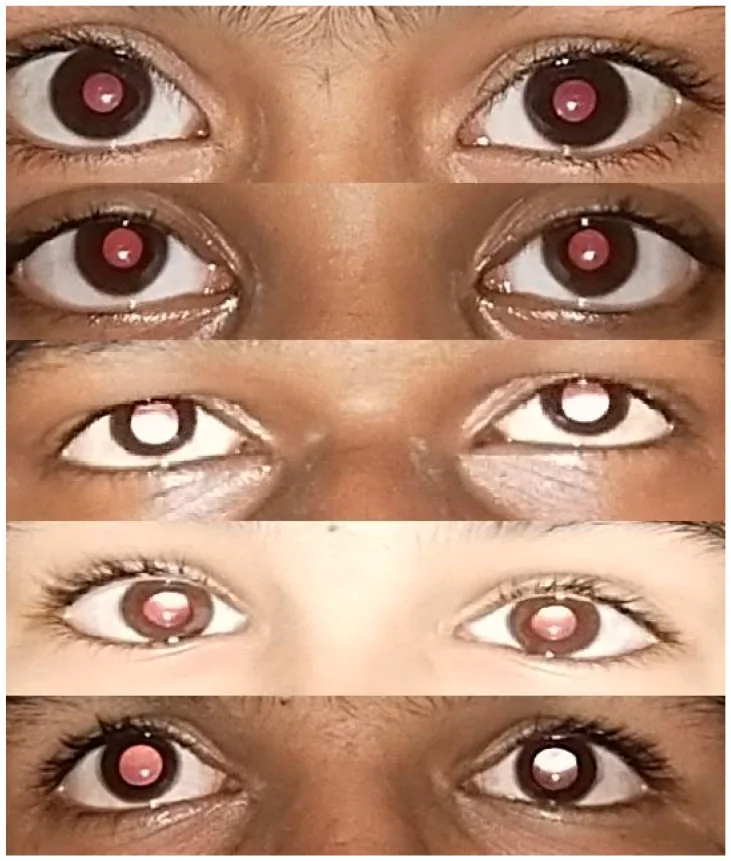
自觉症状(家长或本人注意到的迹象)
Section titled “自觉症状(家长或本人注意到的迹象)”弱视和斜视通常缺乏自觉症状,患者本人往往难以察觉。3岁儿童健康检查问卷中包含的以下项目可作为家庭早期发现的线索。
- 眼神或眼球运动异常:眼球震颤(眼球晃动)、眼睑下垂(上睑下垂)
- 眼位异常:黑眼珠向内偏斜,或向外上方、斜上方偏移
- 头位异常:看东西时歪头或斜眼看
- 行为异常:凑近看东西,或在明亮的户外眯起一只眼
- 瞳孔异常:黑眼珠中心发白(白瞳症),或左右眼黑眼珠大小不同
临床所见(筛查中检测到的异常)
Section titled “临床所见(筛查中检测到的异常)”- 红光反射异常:用检影镜或直接检眼镜将光照射瞳孔,观察眼底反射。如果双眼瞳孔等亮且呈对称的黄橙色,则为正常。反射暗淡提示高度屈光不正,不对称提示屈光参差,无反射提示全白内障。该检查对早期发现先天性白内障和视网膜母细胞瘤至关重要。
- 眼位异常:通过Hirschberg法(在眼前33厘米处用笔灯观察角膜反射光的位置)或Bruckner法(观察红光反射中瞳孔亮度与角膜反射像的关系)进行评估。Bruckner法假阳性较少,更为适用。
- 显著屈光不正:AAO已给出弱视风险的屈光不正阈值1)。0~1岁时,近视≥-5.00D、远视(无斜视)≥+6.00D、散光≥3.00D为屈光不正性弱视的风险因素。屈光参差方面,近视≥-4.00D、远视≥+2.50D、散光≥2.50D被视为风险。
- 注视异常:偏心注视(使用中心凹以外的视网膜区域注视)提示存在弱视。
- 厌恶反射阳性:通过遮盖单眼时的反应差异判断。如果一只眼有严重弱视,遮盖非弱视眼时可能出现推开手等厌恶反应。
当孩子专心玩玩具时,轻轻遮住一只眼睛,观察反应是否有左右差异。如果孩子极度抗拒遮住某一边,可能存在弱视。还要注意看电视时的头位异常、单眼眯眼、或极度靠近物体的行为。
3. 原因和风险因素
Section titled “3. 原因和风险因素”弱视的风险因素
Section titled “弱视的风险因素”已知以下因素会增加发生弱视的风险:
- 早产儿
- 发育迟缓
- 弱视家族史:一级亲属(父母或兄弟姐妹)中有弱视
- 屈光参差:弱视的比值比最高
- 斜视:风险仅次于屈光参差
- 环境因素:有报告显示与孕期吸烟或饮酒有关,但也存在认为吸烟与弱视无关的流行病学研究。
弱视的原因分类
Section titled “弱视的原因分类”屈光参差性弱视
斜视性弱视
原因:眼位偏斜导致非注视眼的抑制
机制:双眼非融合性输入的竞争导致注视眼占优势1)。
特征:注视检查对诊断很重要。
形觉剥夺性弱视
与筛查不足相关的社会因素
Section titled “与筛查不足相关的社会因素”少数族裔或低收入家庭的儿童中,视觉障碍的未诊断率显著较高。虽然学龄儿童中有7-20%存在视觉缺陷,但在社会经济条件不利的儿童中,未接受诊断和治疗的比例更高。视力筛查的普及率自2016年以来呈下降趋势,疫情后这一趋势仍在持续。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”按年龄分类的筛查方法
Section titled “按年龄分类的筛查方法”儿童视力检查需要根据年龄和发育阶段选择合适的方法。
| 年龄 | 推荐的检查方法 |
|---|---|
| 2岁以下 | 瞬目反射、固视与追随、嫌恶反射、OKN、PL法 |
| 2岁 | 森实式点卡、图形视力表 |
| 3~6岁 | 单个视标、Landolt环 |
| 6岁以上 | 拥挤视标、Landolt环 |
主观筛查方法
Section titled “主观筛查方法”这是一种需要儿童做出反应的检查方法,对于5岁以上有语言能力的儿童最为有效。
婴幼儿期检查(2岁以下至3岁以下)
Section titled “婴幼儿期检查(2岁以下至3岁以下)”- 固视和追随检查:从出生后2个月左右开始可行。使用笔灯或原色玩具,检查角膜反射的位置和稳定性。即使固视不良且有眼震,如果能追随,则判断视力至少为手动。
- 嫌恶反射:逐一遮盖单眼,观察反应差异。当儿童专注于玩具时,从上方轻轻用手遮盖,更容易判断。
- 优先注视法(PL法):利用婴幼儿更喜欢看条纹图案而非均匀图案的特性。逐渐细化条纹,从辨别极限推断视力。适用于约1岁6个月之前。
- 条纹视力卡法:如Teller视力卡(TAC)或Cardiff视力测试等。原理与PL法相同,可在门诊简便实施。
- 视动性眼震(OKN):旋转竖条纹鼓诱发眼震。从出生后2个月左右开始可行。常作为筛查检查使用。
- 森实式点卡:让儿童指出兔子或熊脸图画中的眼睛。从2岁左右开始可行。检查距离为30厘米。注意:这是基于最小可见阈值的测量,与通常的最小分辨角视力评估方法不同。
学龄期前后检查(3岁以后)
Section titled “学龄期前后检查(3岁以后)”- 图形视力表:使用狗、蝴蝶、鱼、鸟的剪影。用于无法进行Landolt环检查的2-3岁儿童。
- Landolt环:从3岁半至4岁左右开始可行。是日本标准的视力检查方法。儿童由于拥挤现象(直到8-10岁左右,密集视力低于单个视标视力),小学低年级之前应使用单个视标。
- 海外使用的视标:包括Snellen、Sloan、HOTV、Lea符号等。孤立视标因拥挤现象可能高估视力,建议使用一行视标或带拥挤条的单个视标进行检查。
单眼遮盖的注意事项
Section titled “单眼遮盖的注意事项”用手遮盖的方法不推荐,因为儿童常从指缝偷看。应使用粘贴式眼罩或不透明遮盖板。儿童用遮光眼镜(单眼不透明塑料)也很有用。
几乎不需要孩子的回应,适用于更年幼的儿童。
红光反射检查
Section titled “红光反射检查”这是最基本的检查,不需要患者配合,从婴儿期即可进行。使用检影镜或直接检眼镜将光线照入瞳孔,观察反射的颜色、亮度和对称性。在暗室中更容易判断,但半暗室或明室也可进行。红光反射异常可能是先天性白内障或视网膜母细胞瘤等疾病的早期转诊指征。
自动验光筛查
Section titled “自动验光筛查”用于未散瞳的眼睛,提供儿童屈光不正的估计值。可在语言发育前的儿童中进行,比视力检查快得多。主要设备包括Grand Seiko双眼自动验光仪、Retinomax和SureSight。但多数为单眼检查,因此不能筛查斜视。
由于儿童调节力强,如果筛查怀疑异常,必须进行睫状肌麻痹验光。睫状肌麻痹剂包括1%阿托品滴眼液和1%环戊通滴眼液。对于内斜视或弱视病例,建议至少使用阿托品滴眼液检查一次。
通过拍摄瞳孔的角膜反射图像,检测斜视、屈光不正和屈光参差。由于是双眼同时检查,与自动验光筛查不同,可以直接筛查显性斜视。红光反射的变化也可检测白内障、缺损、上睑下垂等解剖异常。
主要设备包括iScreen、MTI、plusoptiX、Spot和Visiscreen。MTI、iScreen和Visiscreen使用可见光闪光,plusoptiX和Spot使用红外线。
近年来,开发了双眼开放视野的红外视频验光仪,有些可从6个月大开始使用。在儿科中也开始广泛使用,弱视的发现年龄有降低的趋势。
VEP(视觉诱发电位)
Section titled “VEP(视觉诱发电位)”记录闪光或模式刺激(棋盘格或光栅)时产生的脑电波,以估计视力。反映从视网膜到枕叶视觉皮层的视觉通路功能。VEP视力往往比PL法或OKN法测得的视力更高,因为VEP直接评估枕叶皮层反应。检查时需要儿童保持安静,最好在熟悉该检查的机构进行。
日本3岁儿童健康检查流程
Section titled “日本3岁儿童健康检查流程”初筛时,在家中使用0.5视标进行视力检查并填写问卷。二次筛查在保健中心等集体体检中进行,所有儿童接受屈光检查,必要时进行视力复查,然后接受儿科医生等检查。如果怀疑弱视或眼病(如屈光检查异常、视力不良、问卷有阳性项目),则转诊至眼科医疗机构进行详细检查(包括睫状肌麻痹验光的完整小儿眼科检查)。
儿童正常视力标准
Section titled “儿童正常视力标准”| 年龄 | 视力 |
|---|---|
| 3个月 | 0.05 |
| 1岁 | 0.1~0.2 |
| 2岁 | 0.3~0.5 |
| 3岁 | 0.5~0.8 |
| 6岁 | 1.0 |
视力因检查方法和个体差异而异,因此这些数值仅供参考。
5. 标准治疗方法
Section titled “5. 标准治疗方法”儿童视力筛查是一种检查体系,筛查本身并不存在“治疗”。这里介绍筛查发现的主要疾病的治疗概要。
屈光矫正(配镜处方)
Section titled “屈光矫正(配镜处方)”这是弱视和斜视治疗的基础。在日本,内斜视和弱视的治疗用眼镜在8岁前有保险覆盖。屈光检查必须在睫状肌麻痹下进行。儿童的屈光值尤其在婴幼儿期变化很大,在随访过程中也需要使用睫状肌麻痹剂进行确认。
遮盖疗法(遮蔽疗法)
Section titled “遮盖疗法(遮蔽疗法)”这是弱视治疗的核心方法。用眼罩遮盖健眼,促使弱视眼积极使用,从而促进视力发育。遮盖健眼存在导致遮盖性弱视(健眼视力发育障碍)的风险,因此定期视力评估必不可少。
治疗时机的重要性
Section titled “治疗时机的重要性”视觉敏感性在出生后1~18个月最高,之后逐渐减弱,但直到8岁左右仍有相当的敏感性。一般来说,弱视的危险因素越早被识别并开始治疗,正常视力发育的可能性就越高。
但是,也有报告显示12岁以后开始治疗视力得到改善的病例,以及因对侧眼障碍导致弱视眼视力改善的成人病例,因此很难确定明确的临界期。
先天性白内障的治疗时机
Section titled “先天性白内障的治疗时机”为防止形觉剥夺性弱视,单眼性病例需在出生后6~8周内,双眼性病例需在出生后10~12周内通过手术恢复光刺激。
视觉敏感性到8岁左右仍有相当残留,但随年龄增长而减弱。有报告显示12岁以后治疗也能改善视力,绝对的上限年龄尚未确定。早期治疗效果更高这一点是确定的。
6. 病理生理学·详细发病机制
Section titled “6. 病理生理学·详细发病机制”人类的视力通过出生后的视觉经验而发育。
- 一般认为视力在1岁时达到0.1,2岁时达到0.5,3岁时达到1.0。
- 但视力是主观数值,在婴幼儿中难以测量;有研究显示实际检查中平均要到4岁半才能达到1.0。
- 客观测量方法显示潜在视力更早提高,有报告称1岁时相当于1.0。
- 追视从出生后1个月左右开始出现,是3个月健康检查的确认项目。水平追视先于垂直追视出现,3个月左右完成全方向追视。
- 婴幼儿视力从出生到3岁快速发育,到6~8岁左右基本完成。
儿童正常视力的发育过程如下所示。
| 月龄/年龄 | 视觉发育指标 |
|---|---|
| 出生后1个月 | 出现追视 |
| 出生后2个月 | 双眼固视,越过中线的追视 |
| 出生后3个月 | 完成全方位追视。在3个月体检时确认。 |
| 1岁 | 视力0.1~0.2 |
| 2岁 | 视力0.3~0.5 |
| 3岁 | 视力0.5~0.8(也可能达到1.0) |
| 6~8岁 | 视力发育基本完成 |
视觉敏感期(关键期)
Section titled “视觉敏感期(关键期)”如果在视觉发育期视觉刺激被阻断,阻断时间越早、持续时间越长、程度越重,就会导致不可逆的视力障碍。动物实验表明,这不仅涉及功能方面,还涉及从视网膜到视束、视路的器质性变性和萎缩。
根据粟屋的理论,人类的视觉敏感性在出生后很低,在出生后1个月至18个月变得非常高,之后逐渐减弱,但直到8岁左右仍保留相当程度的敏感性。
弱视的发病机制
Section titled “弱视的发病机制”弱视是由视觉信息异常处理引起的中枢神经系统功能障碍,不仅导致视力下降,还伴有对比敏感度和调节障碍。对侧眼也可能出现细微的功能异常 1)。
- 斜视性弱视:双眼的非融合性输入相互竞争和抑制,注视眼在大脑皮层视觉中枢中占优势。非注视眼的反应慢性下降,形成弱视1)
- 形觉剥夺性弱视:视轴完全或部分阻塞导致视网膜成像质量下降,视力发育受阻。先天性白内障是最常见的原因1)
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”偏振激光扫描(blinq™)
Section titled “偏振激光扫描(blinq™)”Rebion公司开发的blinq™儿童视力扫描仪通过偏振激光扫描检查视网膜神经纤维,检测小角度斜视和中心凹轻微偏移。在距离儿童眼睛约35厘米处保持,2.5秒内同时扫描双眼视网膜。
使用早期型号Pediatric Vision Scanner的研究报告显示,灵敏度100%(95% CI, 54%-100%),特异度85%(95% CI, 80%-89%),中位测量时间为28秒。最新型号blinq™已获得FDA批准,并得到美国国立眼科研究所(NEI)资助。一项针对1-20岁200人的前瞻性横断面研究显示,在检测需要转诊的弱视和斜视方面,灵敏度100%,特异度91%。
基于人工智能的筛查
Section titled “基于人工智能的筛查”基于智能手机的深度学习系统已被证明能够识别由不同视、斜视、白内障和先天异常等多种病因导致的婴幼儿视觉障碍。未来可能大幅提高筛查的效率和覆盖范围。
Diopsys公司提供的扫描VEP设备利用扫描VEP估计视力或双眼视力差异,并自动输出通过/转诊判定。
8. 参考文献
Section titled “8. 参考文献”- American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2024.
- Loh AR, Chiang MF. Pediatric Vision Screening. Pediatr Rev. 2018;39(5):225-234. PMID: 29716965.
- O’Hara MA. Instrument-based pediatric vision screening. Curr Opin Ophthalmol. 2016;27(5):398-401. PMID: 27228420.
