كسل العين الانكساري

فحص الرؤية للأطفال
نقاط رئيسية في لمحة
Section titled “نقاط رئيسية في لمحة”1. ما هو فحص الرؤية لدى الأطفال؟
Section titled “1. ما هو فحص الرؤية لدى الأطفال؟”فحص الرؤية لدى الأطفال هو نظام فحص يهدف إلى الكشف المبكر عن الأطفال المصابين بالغمش (amblyopia)، الحول (strabismus)، الأخطاء الانكسارية الهامة (refractive error)، وغيرها من الاضطرابات البصرية.
الغمش وأهمية فحص الرؤية
Section titled “الغمش وأهمية فحص الرؤية”الغمش هو اضطراب في الرؤية يحدث بسبب مدخلات بصرية غير طبيعية خلال فترة تطور البصر، ويصنف إلى 4 أنواع كما يلي 1).
- الغمش الانكساري: حالة تمنع فيها الأخطاء الانكسارية العالية والمتساوية في كلتا العينين تكون صورة واضحة على الشبكية.
- الغمش التفاوتي: حالة يوجد فيها اختلاف في الانكسار بين العينين. وهو الأكثر شيوعًا بين أنواع الغمش.
- الغمش الحولي: حالة يحدث فيها كبح مزمن للعين غير المثبتة بسبب انحراف محور العين.
- الغمش الحرماني: انسداد التحفيز البصري بسبب إعتام عدسة العين الخلقي أو تدلي الجفن الشديد. وهو الأكثر شدة ومقاومة للعلاج 1).
يُقدر معدل انتشار الحول في اليابان بنسبة 0.58% بناءً على تحليل تلوي لنتائج فحوصات الأطفال في سن الثالثة. في الخارج، تتراوح النسبة بين 0.14% و4.8%، وتشير البيانات الوبائية في الولايات المتحدة إلى 1.5% لدى الأمريكيين من أصل أفريقي و2.6% لدى ذوي الأصول الإسبانية.
يمكن علاج الحول إذا تم اكتشافه مبكرًا في مرحلة الطفولة، ولكن إذا تُرك دون علاج، فقد يؤدي إلى انخفاض دائم في الرؤية في إحدى العينين أو كلتيهما، ويصبح السبب الرئيسي لضعف البصر لدى البالغين تحت سن 40 عامًا. حتى في غياب الحول، يمكن أن تؤثر عيوب الانكسار غير المصححة سلبًا على التعلم والأداء المدرسي.
نظام الفحص في اليابان
Section titled “نظام الفحص في اليابان”في اليابان، يُعد فحص الأطفال في سن الثالثة أهم فرصة للفحص.
- الفحص الأولي: فحص الرؤية في المنزل (باستخدام علامة رؤية 0.5) واستبيان
- الفحص الثانوي: فحص جماعي في مراكز الصحة وغيرها. يتم إجراء فحص الانكسار لجميع الأطفال، بالإضافة إلى إعادة فحص الرؤية وفحص طبيب الأطفال.
- الفحص الثالث: الأطفال الذين يحتاجون إلى مزيد من التقييم يخضعون لفحص متخصص في عيادات طب العيون.
حتى إذا فات فحص سن الثالثة، يمكن اكتشاف المشاكل من خلال الفحوصات السنوية في دور الحضانة ورياض الأطفال، والفحص عند الالتحاق بالمدرسة، والفحوصات السنوية في المدارس الابتدائية. ومع ذلك، وفقًا لمسح أجرته الجمعية اليابانية لطب العيون، فإن حوالي 25% من الأطفال الذين يحتاجون إلى مزيد من التقييم لا يزورون طبيب العيون.
في الولايات المتحدة، توصي فرقة العمل المعنية بالخدمات الوقائية (USPSTF) بإجراء فحص واحد على الأقل للحول للأطفال الذين تتراوح أعمارهم بين 3 و5 سنوات. وتوصي الجمعية الأمريكية لطب عيون الأطفال والحول (AAPOS) بإجراء فحوصات مستمرة كل 1-2 سنة بعد سن الخامسة.
في اليابان، الفحص الرئيسي هو فحص سن الثالثة، ولكن باستخدام أجهزة مثل مقياس انكسار الفيديو بالأشعة تحت الحمراء، يمكن إجراء الفحص من عمر 6 أشهر. توصي USPSTF بإجراء الفحص بين سن 3 و5 سنوات، وتوصي AAPOS بالاستمرار كل 1-2 سنة بعد سن الخامسة.
2. الأعراض الرئيسية والنتائج السريرية
Section titled “2. الأعراض الرئيسية والنتائج السريرية”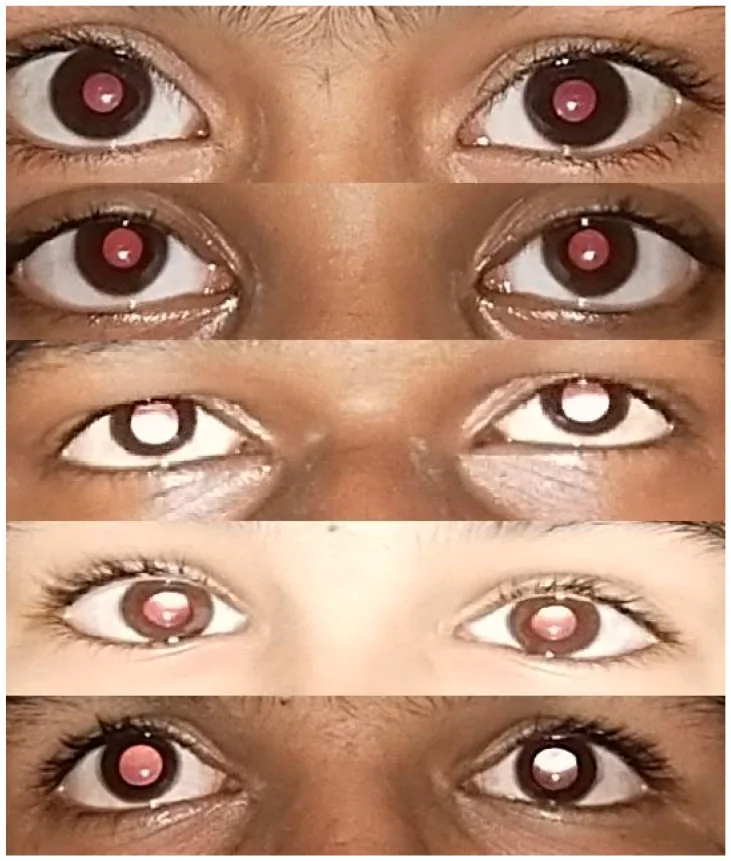
الأعراض الذاتية (علامات يلاحظها الوالدان أو الطفل)
Section titled “الأعراض الذاتية (علامات يلاحظها الوالدان أو الطفل)”غالبًا ما يفتقر الحول والحول إلى الأعراض الذاتية، ولا يلاحظها الشخص نفسه. العناصر التالية المدرجة في استبيان الفحص الصحي للأطفال بعمر 3 سنوات هي أدلة للاكتشاف المبكر في المنزل.
- تشوهات في نظرة العين وحركاتها: ارتعاش العين (رأرأة)، تدلي الجفن (تدلي الجفن)
- تشوهات في وضع العين: انحراف حدقة العين إلى الداخل، أو إلى الأعلى أو بشكل مائل
- تشوهات في وضع الرأس: إمالة الرأس عند النظر إلى الأشياء، أو النظر من زاوية العين
- تشوهات سلوكية: الاقتراب من الأشياء عند النظر، أو إغلاق عين واحدة في الخارج الساطع
- تشوهات في حدقة العين: ظهور مركز حدقة العين بلون أبيض (leukocoria)، اختلاف حجم حدقة العين بين اليمين واليسار
النتائج السريرية (التشوهات التي يتم اكتشافها في الفحص)
Section titled “النتائج السريرية (التشوهات التي يتم اكتشافها في الفحص)”- تشوهات الانعكاس الأحمر: تسليط الضوء على حدقة العين باستخدام منظار الشبكية أو منظار العين المباشر، ومراقبة الانعكاس من قاع العين. إذا كانت حدقة كلتا العينين متساوية في السطوع ومتناظرة بلون برتقالي مصفر، فهذا طبيعي. إذا كان الانعكاس داكنًا، فهذا يشير إلى خطأ انكساري شديد، وإذا كان غير متماثل، فهذا يشير إلى تفاوت الانكسار، وإذا لم يتم الحصول على انعكاس، فهذا يشير إلى إعتام عدسة العين الكلي. هذا الفحص ضروري للكشف المبكر عن إعتام عدسة العين الخلقي والورم الأرومي الشبكي.
- تشوهات وضع العين: يتم التقييم باستخدام طريقة هيرشبرغ (مراقبة موقع انعكاس الضوء من القرنية باستخدام قلم ضوئي على بعد 33 سم من العين) أو طريقة بروكنر (مراقبة سطوع حدقة العين وعلاقة انعكاس القرنية باستخدام الانعكاس الأحمر). طريقة بروكنر لها نتائج إيجابية كاذبة أقل وهي أكثر ملاءمة.
- خطأ انكساري كبير: تم تحديد القيم المعيارية للأخطاء الانكسارية التي تشكل خطرًا للحول من قبل الأكاديمية الأمريكية لطب العيون 1). في عمر 0-1 سنة، يكون قصر النظر ≥ -5.00D، طول النظر (بدون حول) ≥ +6.00D، والاستجماتيزم ≥ 3.00D من مخاطر الحول الانكساري. بالنسبة لتفاوت الانكسار، يعتبر قصر النظر ≥ -4.00D، طول النظر ≥ +2.50D، والاستجماتيزم ≥ 2.50D من المخاطر.
- تشوهات التثبيت: التثبيت اللامركزي، حيث يتم التثبيت على منطقة غير النقرة في الشبكية، يشير إلى وجود الحول.
- رد فعل انعكاسي إيجابي: يتم الحكم عليه من خلال الاختلاف في رد الفعل عند تغطية عين واحدة. إذا كان هناك حول شديد في عين واحدة، يظهر رد فعل انعكاسي مثل دفع اليد عند تغطية العين غير المصابة بالحول.
عندما يلعب الطفل بتركيز مع لعبة، قم بتغطية كل عين بلطف بيدك ولاحظ الفرق في رد الفعل بين العينين. إذا كان هناك جانب يكرهه بشدة، فقد يكون هناك كسل في العين. انتبه أيضًا إلى وضع الرأس غير الطبيعي أثناء مشاهدة التلفزيون، أو إغلاق عين واحدة، أو الاقتراب الشديد من الأشياء.
3. الأسباب وعوامل الخطر
Section titled “3. الأسباب وعوامل الخطر”عوامل خطر كسل العين
Section titled “عوامل خطر كسل العين”من المعروف أن العوامل التالية تزيد من خطر الإصابة بكسل العين:
- الخداج
- تأخر النمو
- تاريخ عائلي لكسل العين: وجود كسل العين لدى أحد الأقارب من الدرجة الأولى (الوالدين أو الأشقاء)
- تفاوت الانكسار: أعلى نسبة احتمالية للإصابة بكسل العين
- الحول: ثاني أعلى خطر بعد تفاوت الانكسار
- العوامل البيئية: هناك تقارير تشير إلى ارتباط مع التدخين أو شرب الكحول أثناء الحمل، ولكن توجد أيضًا دراسات وبائية لا تجد ارتباطًا بين التدخين وكسل العين
تصنيف أسباب كسل العين
Section titled “تصنيف أسباب كسل العين”الحول التفاضلي
السبب: اختلاف الانكسار بين العينين
التكرار: الأكثر شيوعًا بين أنواع الحول.
السمات: يمكن أن يحدث بفارق انكسار قدره 1 ديوبتر في حالة طول النظر. العين الأقرب إلى الرؤية الطبيعية تصبح العين المسيطرة.
الحول المصاحب للحول
السبب: كبح العين غير الثابتة بسبب انحراف الوضع
الآلية: يؤدي التنافس بين المدخلات غير المندمجة من كلتا العينين إلى هيمنة العين الثابتة1).
السمات: فحص التثبيت مهم للتشخيص.
الحول الناتج عن الحرمان البصري
السبب: إعتام عدسة العين الخلقي، تدلي الجفن الشديد، عتامة القرنية، إلخ
الآلية: يؤدي انسداد المحور البصري إلى تكوين صورة شبكية متدهورة1).
السمات: الأندر ولكنه الأشد، ويظهر مقاومة قوية للعلاج.
العوامل الاجتماعية المرتبطة بنقص الفحص
Section titled “العوامل الاجتماعية المرتبطة بنقص الفحص”بين الأطفال من الأقليات أو ذوي الدخل المنخفض، يكون معدل عدم تشخيص الإعاقات البصرية أعلى بشكل ملحوظ. يُقدر أن 7-20% من الأطفال في سن المدرسة يعانون من عيوب بصرية، لكن النسبة المئوية للأطفال الذين لم يتلقوا تشخيصًا أو علاجًا أعلى بين أولئك الذين يعيشون في ظروف اجتماعية واقتصادية غير مواتية. انخفض معدل انتشار فحص الرؤية منذ عام 2016، واستمر هذا الاتجاه بعد الجائحة.
4. التشخيص وطرق الفحص
Section titled “4. التشخيص وطرق الفحص”طرق الفحص حسب العمر
Section titled “طرق الفحص حسب العمر”يجب اختيار طريقة فحص الرؤية للأطفال وفقًا للعمر والنمو.
| العمر | طريقة الفحص الموصى بها |
|---|---|
| أقل من سنتين | منعكس الرمش، التثبيت والتتبع، منعكس النفور، الرأرأة البصرية الحركية، طريقة النظر الانتقائي |
| سنتان | بطاقات نقاط موريموري، رسوم اختبار الرؤية |
| 3-6 سنوات | رموز فردية، حلقة لاندولت |
| 6 سنوات فأكثر | رموز متقاربة، حلقة لاندولت |
طرق الفحص الذاتي
Section titled “طرق الفحص الذاتي”هذه طريقة اختبار تتطلب استجابة من الطفل، وهي الأكثر فعالية للأطفال الذين تبلغ أعمارهم 5 سنوات فما فوق ولديهم قدرة لغوية.
اختبارات الرضع والأطفال الصغار (أقل من سنتين إلى أقل من 3 سنوات)
Section titled “اختبارات الرضع والأطفال الصغار (أقل من سنتين إلى أقل من 3 سنوات)”- اختبار التثبيت والتتبع: يمكن إجراؤه من حوالي شهرين بعد الولادة. يُستخدم قلم ضوئي أو لعبة ذات ألوان أساسية، ويتم التحقق من موضع انعكاس القرنية وثباته. إذا كان التثبيت ضعيفًا ولكن يوجد تتبع حتى مع وجود رأرأة، يُعتبر أن حدة البصر تساوي أو تزيد عن حركة اليد.
- منعكس النفور: يتم تغطية كل عين على حدة وملاحظة الفرق في الاستجابة بين العينين. يسهل التقييم عندما يكون الطفل مركزًا على لعبة ويتم تغطية العين بهدوء من الأعلى باليد.
- طريقة التفضيل البصري (PL): تستخدم خاصية أن الرضع يفضلون النظر إلى شاشة ذات خطوط مخططة على الشاشة العادية. يتم تضييق الخطوط تدريجيًا وتقدير حدة البصر من حد التمييز. تكون مفيدة حتى عمر حوالي 18 شهرًا.
- طريقة بطاقات حدة البصر المخططة: مثل بطاقات Teller Acuity Cards (TAC) واختبار حدة البصر كارديف. تعتمد على نفس مبدأ طريقة PL ويمكن إجراؤها بسهولة في العيادات الخارجية.
- الرأرأة الحركية البصرية (OKN): يتم تدوير أسطوانة ذات خطوط عمودية لإحداث رأرأة. يمكن إجراؤها من حوالي شهرين بعد الولادة. تُستخدم غالبًا كاختبار فحص.
- بطاقات النقاط من نوع موريميتا: يُطلب من الطفل الإشارة إلى العيون الموجودة في رسومات وجوه الأرانب والدببة. يمكن إجراؤها من حوالي سنتين. تُجرى على مسافة 30 سم. يجب ملاحظة أن هذا القياس يعتمد على عتبة الرؤية الدنيا، ويختلف عن قياس حدة البصر المعتاد القائم على عتبة الفصل الدنيا.
اختبارات حول سن المدرسة (من 3 سنوات فما فوق)
Section titled “اختبارات حول سن المدرسة (من 3 سنوات فما فوق)”- رموز الصور: تُستخدم صور ظلية لكلب، فراشة، سمكة، طائر. تُستخدم للأطفال من 2-3 سنوات الذين لا يستطيعون إجراء اختبار حلقة لاندولت.
- حلقة لاندولت: يمكن إجراؤها من حوالي 3.5 إلى 4 سنوات. هي طريقة قياس حدة البصر القياسية في اليابان. نظرًا لأن الأطفال حتى عمر 8-10 سنوات قد يعانون من ظاهرة الازدحام (حيث تكون حدة البصر للحروف المزدحمة أقل من حدة البصر للحرف المنفرد)، يُستخدم رمز حرف واحد حتى الصفوف الابتدائية الدنيا.
- رموز البصر المستخدمة في الخارج: تشمل سنيلين، سلون، HOTV، رموز ليا وغيرها. نظرًا لأن الرموز المنفردة قد تبالغ في تقدير حدة البصر بسبب ظاهرة الازدحام، يُوصى بعرض الرموز في صف أو استخدام رمز واحد مع شريط ازدحام.
تنبيهات حول تغطية عين واحدة
Section titled “تنبيهات حول تغطية عين واحدة”لا يُوصى بتغطية العين باليد لأن الطفل غالبًا ما ينظر من بين الأصابع. يُستخدم لاصق عين أو لوح تغطية غير شفاف. كما أن نظارات التغطية للأطفال (بلاستيك غير شفاف لإحدى العينين) مفيدة.
طرق الفحص الموضوعية
Section titled “طرق الفحص الموضوعية”لا يتطلب استجابة من الطفل تقريبًا، ويمكن تطبيقه على الأطفال الأصغر سنًا.
اختبار الانعكاس الأحمر (Red reflex testing)
Section titled “اختبار الانعكاس الأحمر (Red reflex testing)”هو الفحص الأساسي الذي لا يحتاج إلى تعاون المريض ويمكن إجراؤه منذ مرحلة الرضاعة. يتم تسليط الضوء على حدقة العين باستخدام منظار الشبكية أو منظار العين المباشر، وملاحظة لون الانعكاس وسطوعه وتماثله. يُفضل إجراؤه في غرفة مظلمة لتسهيل التقييم، لكن يمكن إجراؤه أيضًا في غرفة شبه مظلمة أو مضيئة. يشير الشذوذ في الانعكاس الأحمر إلى حالات مثل إعتام عدسة العين الخلقي أو الورم الأرومي الشبكي، مما يستدعي الإحالة المبكرة.
فحص الانكسار الآلي
Section titled “فحص الانكسار الآلي”يُستخدم للعين دون توسيع الحدقة، ويعطي تقديرًا لخطأ الانكسار لدى الأطفال. يمكن إجراؤه للأطفال قبل اكتساب اللغة، وهو أسرع بكثير من فحص حدة البصر. تشمل الأجهزة الرئيسية Grand Seiko binocular autorefractor وRetinomax وSureSight. لكن معظمها يفحص عينًا واحدة فقط، لذا لا يصلح لفحص الحول.
نظرًا لقوة التكيف العالية لدى الأطفال، إذا اشتبه في وجود شذوذ أثناء الفحص، لا بد من إجراء فحص انكسار باستخدام أدوية شلل التكيف. تشمل أدوية شلل التكيف قطرات الأتروبين 1% وقطرات السيكلوبنتولات 1%، ويُوصى بإجراء الفحص باستخدام قطرات الأتروبين مرة واحدة على الأقل في حالات الحول الداخلي أو الغمش.
التصوير الفوتوغرافي للفحص
Section titled “التصوير الفوتوغرافي للفحص”يتم تصوير انعكاس القرنية من الحدقة للكشف عن الحول وأخطاء الانكسار وتفاوت الانكسار. نظرًا لأنه يفحص كلتا العينين في وقت واحد، فإنه يسمح بالفحص المباشر للحول الظاهر، على عكس فحص الانكسار الآلي. يمكن أيضًا اكتشاف التشوهات التشريحية مثل إعتام عدسة العين والورم القولوني وتدلي الجفن من خلال تغيرات الانعكاس الأحمر.
تشمل الأجهزة الرئيسية iScreen وMTI وplusoptiX وSpot وVisiscreen. تستخدم MTI وiScreen وVisiscreen فلاش الضوء المرئي، بينما تستخدم plusoptiX وSpot الأشعة تحت الحمراء.
في السنوات الأخيرة، تم تطوير أجهزة قياس انكسار بالفيديو تعمل بالأشعة تحت الحمراء مفتوحة لكلتا العينين، ويمكن استخدامها من عمر 6 أشهر. بدأ استخدامها بكثرة في طب الأطفال، مما أدى إلى انخفاض عمر اكتشاف الغمش.
جهد الإثارة البصري (VEP)
Section titled “جهد الإثارة البصري (VEP)”يتم تسجيل موجات الدماغ الناتجة عن مشاهدة محفزات وميضية أو نمطية (مثل رقعة الشطرنج أو الخطوط المتقاطعة) لتقدير حدة البصر. يعكس وظيفة المسار البصري من الشبكية إلى القشرة البصرية في الفص القذالي. تميل حدة البصر المقاسة بـ VEP إلى أن تكون أعلى من تلك المقاسة بطريقة النظر التفضيلي أو الرأرأة البصرية الحركية، وذلك لأن VEP يقيم استجابة القشرة البصرية مباشرة. يتطلب الفحص أن يكون الطفل هادئًا، ويُفضل إجراؤه في مرافق معتادة على الفحص.
سير فحص الأطفال بعمر 3 سنوات في اليابان
Section titled “سير فحص الأطفال بعمر 3 سنوات في اليابان”في الفحص الأولي، يتم إجراء اختبار حدة البصر في المنزل باستخدام رمز بحدة 0.5، بالإضافة إلى ملء استبيان. في الفحص الثانوي الذي يتم في مراكز الصحة العامة وغيرها، يخضع الجميع لفحص الانكسار، ثم يتم إعادة اختبار حدة البصر عند الضرورة، يليه فحص من قبل طبيب أطفال. إذا اشتبه في وجود غمش أو مرض عيني بناءً على “شذوذ في فحص الانكسار أو عدم القدرة على الفحص” أو “ضعف حدة البصر” أو “وجود علامات في الاستبيان”، يتم تحويل الطفل إلى مؤسسة طب عيون لإجراء فحص دقيق (يشمل فحص انكسار تحت تأثير شلل التكيف كجزء من فحص عيون أطفال كامل).
مؤشرات حدة البصر الطبيعية لدى الأطفال
Section titled “مؤشرات حدة البصر الطبيعية لدى الأطفال”| العمر | حدة البصر |
|---|---|
| 3 أشهر | 0.05 |
| سنة واحدة | 0.1–0.2 |
| سنتان | 0.3–0.5 |
| 3 سنوات | 0.5–0.8 |
| 6 سنوات | 1.0 |
تختلف حدة البصر حسب طريقة الفحص، وهناك تباين كبير بين الأفراد، لذا فإن هذه القيم هي مجرد إرشادات تقريبية.
معظم أجهزة قياس الانكسار التلقائي هي أجهزة أحادية العين وتتخصص في تقدير الأخطاء الانكسارية. في المقابل، يقوم جهاز التصوير الضوئي بفحص كلتا العينين في وقت واحد، مما يتيح إجراء فحص مباشر للحول الظاهر بالإضافة إلى الأخطاء الانكسارية. كما يمكنه اكتشاف التشوهات التشريحية مثل إعتام عدسة العين (الساد) والورم القولوني (كولوبوما).
5. طرق العلاج القياسية
Section titled “5. طرق العلاج القياسية”فحص الرؤية للأطفال هو نظام فحص، ولا يوجد “علاج” للفحص نفسه. هنا نلخص علاج الأمراض الرئيسية التي يتم اكتشافها من خلال الفحص.
تصحيح الانكسار (وصف النظارات)
Section titled “تصحيح الانكسار (وصف النظارات)”هذا هو أساس علاج الحول وضعف البصر. في اليابان، النظارات العلاجية للحول الداخلي وضعف البصر مغطاة بالتأمين حتى سن 8 سنوات. يجب إجراء فحص الانكسار بعد شلل التكيف. تتغير قيم الانكسار لدى الأطفال بشكل كبير خاصة في مرحلة الرضاعة، ومن الضروري التأكيد باستخدام أدوية شلل التكيف أثناء المتابعة.
طريقة التغطية (العلاج بالإغلاق)
Section titled “طريقة التغطية (العلاج بالإغلاق)”هذه هي الطريقة المركزية لعلاج ضعف البصر. يتم تغطية العين السليمة برقعة عين لتحفيز استخدام العين الضعيفة بنشاط، مما يعزز تطور الرؤية. نظرًا لخطر ضعف البصر الناتج عن التغطية (ضعف تطور الرؤية في العين السليمة)، فإن التقييم المنتظم للرؤية ضروري.
أهمية توقيت العلاج
Section titled “أهمية توقيت العلاج”الحساسية البصرية تكون الأعلى بين عمر شهر واحد و18 شهرًا، ثم تتناقص تدريجيًا ولكن تبقى حساسية كبيرة حتى سن 8 سنوات. بشكل عام، كلما تم تحديد عوامل خطر ضعف البصر مبكرًا وبدأ العلاج مبكرًا، زادت احتمالية تطور الرؤية الطبيعية.
ومع ذلك، تم الإبلاغ عن حالات تحسنت فيها الرؤية بعد بدء العلاج بعد سن 12 عامًا، وحالات بالغة تحسنت فيها رؤية العين الضعيفة بسبب إصابة العين الأخرى، مما يجعل من الصعب تحديد فترة حرجة واضحة.
توقيت علاج إعتام عدسة العين الخلقي
Section titled “توقيت علاج إعتام عدسة العين الخلقي”لمنع ضعف البصر الناتج عن الحرمان الحسي، يجب استعادة التحفيز الضوئي جراحيًا في غضون 6-8 أسابيع بعد الولادة للحالات أحادية العين، وفي غضون 10-12 أسبوعًا للحالات ثنائية العين.
يُعتقد أن الحساسية البصرية تبقى كبيرة حتى سن 8 سنوات تقريبًا، ولكنها تتناقص مع تقدم العمر. هناك تقارير عن تحسن الرؤية بعد سن 12 عامًا، ولم يتم تحديد عمر أقصى مطلق. من المؤكد أن العلاج المبكر أكثر فعالية.
6. الفيزيولوجيا المرضية وآلية المرض التفصيلية
Section titled “6. الفيزيولوجيا المرضية وآلية المرض التفصيلية”تطور البصر
Section titled “تطور البصر”تتطور حدة البصر لدى الإنسان من خلال التجارب البصرية بعد الولادة مباشرة.
- يُعتقد أن حدة البصر تصل إلى 0.1 في عمر سنة، و0.5 في عمر سنتين، و1.0 في عمر 3 سنوات.
- ومع ذلك، فإن حدة البصر هي قيمة ذاتية ويصعب قياسها عند الرضع، وتشير بعض الدراسات إلى أن متوسط العمر للوصول إلى 1.0 في الفحص الفعلي هو أواخر 4 سنوات.
- في القياسات الموضوعية، يُلاحظ تحسن في حدة البصر الكامنة في وقت مبكر، وتوجد تقارير تشير إلى أن حدة البصر تعادل 1.0 في عمر سنة واحدة.
- يبدأ التتبع البصري في الظهور من حوالي شهر واحد بعد الولادة، وهو عنصر فحص في فحص 3 أشهر. يصبح التتبع الأفقي ممكنًا قبل التتبع الرأسي، ويكتمل التتبع في جميع الاتجاهات في حوالي 3 أشهر.
- تتطور حدة البصر لدى الرضع بسرعة من الولادة حتى سن 3 سنوات، وتكتمل تقريبًا بحلول سن 6-8 سنوات.
فيما يلي عملية تطور حدة البصر الطبيعية لدى الأطفال.
| العمر/الشهر | مؤشر تطور البصر |
|---|---|
| شهر واحد بعد الولادة | ظهور التتبع البصري |
| شهران بعد الولادة | التثبيت البصري الثنائي، التتبع البصري عبر خط الوسط |
| 3 أشهر بعد الولادة | اكتمال التتبع في جميع الاتجاهات. يتم التأكيد في فحص 3 أشهر |
| سنة واحدة | حدة البصر 0.1-0.2 |
| سنتان | حدة البصر 0.3-0.5 |
| 3 سنوات | حدة البصر 0.5-0.8 (قد تصل إلى 1.0) |
| 6-8 سنوات | اكتمال تطور حدة البصر تقريبًا |
الفترة الحرجة البصرية (critical period)
Section titled “الفترة الحرجة البصرية (critical period)”إذا حدث حرمان من التحفيز البصري خلال فترة تطور البصر، فكلما كان التوقيت مبكرًا، والمدة أطول، وشدة الحرمان أقوى، زادت احتمالية حدوث ضعف بصري لا رجعة فيه. في التجارب على الحيوانات، من المعروف أن الحرمان لا يؤثر فقط على الوظيفة بل يصاحبه أيضًا تغيرات تنكسية وضمور في الشبكية والسبيل البصري تمتد إلى التصالبة البصرية.
وفقًا لنظرية أويا، فإن الحساسية البصرية لدى البشر تكون منخفضة بعد الولادة مباشرة، وتصبح عالية جدًا من شهر واحد إلى 18 شهرًا، ثم تتناقص تدريجيًا ولكن تبقى حساسية كبيرة حتى حوالي 8 سنوات.
آلية حدوث الحول الوظيفي (الغمش)
Section titled “آلية حدوث الحول الوظيفي (الغمش)”الغمش هو اضطراب وظيفي في الجهاز العصبي المركزي ناتج عن معالجة غير طبيعية للمعلومات البصرية، ويصاحبه ليس فقط انخفاض حدة البصر ولكن أيضًا اضطرابات في حساسية التباين والتكيف. قد تظهر اضطرابات وظيفية طفيفة أيضًا في العين السليمة 1).
- الحول الغمشي: يؤدي التنافس والتثبيط بين المدخلات غير المندمجة من العينين إلى هيمنة العين الثابتة على المراكز البصرية في القشرة المخية. ينخفض استجابة العين غير الثابتة بشكل مزمن، مما يؤدي إلى تطور الغمش 1)
- الغمش الحرماني الشكلي: يؤدي الانسداد الكامل أو الجزئي للمحور البصري إلى تكوين صورة شبكية متدهورة، مما يعوق تطور حدة البصر. إعتام عدسة العين الخلقي هو السبب الأكثر شيوعًا 1)
7. أحدث الأبحاث والتوجهات المستقبلية (تقارير المرحلة البحثية)
Section titled “7. أحدث الأبحاث والتوجهات المستقبلية (تقارير المرحلة البحثية)”المسح بالليزر المستقطب (blinq™)
Section titled “المسح بالليزر المستقطب (blinq™)”ماسح رؤية الأطفال blinq™ الذي طورته شركة Rebion هو تقنية فحص جديدة تستخدم المسح بالليزر المستقطب لفحص الألياف العصبية الشبكية واكتشاف الحول ذي الزاوية الصغيرة والانحراف الطفيف للنقرة. يُمسك على بعد حوالي 35 سم من عين الطفل، ويمسح كلتا الشبكيتين في 2.5 ثانية.
في دراسة باستخدام النموذج الأولي Pediatric Vision Scanner، تم الإبلاغ عن حساسية 100% (95% CI, 54%-100%) ونوعية 85% (95% CI, 80%-89%)، وكان متوسط وقت القياس 28 ثانية. النموذج الأحدث blinq™ حصل على موافقة إدارة الغذاء والدواء الأمريكية (FDA) ويتلقى تمويلًا من المعهد الوطني للعيون (NEI). في دراسة مقطعية مستقبلية شملت 200 شخص تتراوح أعمارهم بين 1 و20 عامًا، أظهر حساسية 100% ونوعية 91% في اكتشاف الغمش والحول الذي يحتاج إلى إحالة.
الفحص القائم على الذكاء الاصطناعي
Section titled “الفحص القائم على الذكاء الاصطناعي”أظهر نظام تعلم عميق قائم على الهواتف الذكية قدرته على تحديد ضعف البصر لدى الأطفال الناتج عن أسباب مختلفة بما في ذلك تفاوت الانكسار، والحول، وإعتام عدسة العين، والتشوهات الخلقية. قد يحسن بشكل كبير كفاءة ومدى الفحص في المستقبل.
جهد البصري المحرض بالمسح (sweep VEP)
Section titled “جهد البصري المحرض بالمسح (sweep VEP)”جهاز sweep VEP المقدم من شركة Diopsys يستخدم sweep VEP لتقدير حدة البصر أو الفرق في حدة البصر بين العينين، ويخرج تلقائيًا قرار النجاح/الإحالة.
8. المراجع
Section titled “8. المراجع”- American Academy of Ophthalmology. Amblyopia Preferred Practice Pattern. San Francisco, CA: American Academy of Ophthalmology; 2024.
- Loh AR, Chiang MF. Pediatric Vision Screening. Pediatr Rev. 2018;39(5):225-234. PMID: 29716965.
- O’Hara MA. Instrument-based pediatric vision screening. Curr Opin Ophthalmol. 2016;27(5):398-401. PMID: 27228420.
