
إعتام عدسة العين الخلقي (Congenital Cataract)
نقاط رئيسية في لمحة
Section titled “نقاط رئيسية في لمحة”1. ما هو إعتام عدسة العين الخلقي؟
Section titled “1. ما هو إعتام عدسة العين الخلقي؟”إعتام عدسة العين الخلقي (congenital cataract) هو، بالمعنى الضيق، عتامة عدسة العين الموجودة عند الولادة. أما العتامة التي لا توجد عند الولادة وتظهر لاحقًا فتسمى إعتام عدسة العين التطوري. غالبًا ما يُشار إلى إعتام عدسة العين في مرحلة الطفولة المبكرة دون سبب مثل الصدمة باسم إعتام عدسة العين الخلقي بشكل عام.
من حيث وجود الاستعداد الخلقي، فإن إعتام عدسة العين التطوري الذي يظهر مبكرًا بعد الولادة ويتطور ينتمي إلى نفس الفئة. سريريًا، يجب التعامل معه بنفس الطريقة باعتباره “إعتام عدسة العين المبكر”. “إعتام عدسة العين لدى الأطفال” هو مصطلح شامل يشمل جميع حالات إعتام عدسة العين في مرحلة الطفولة بما في ذلك حالات الصدمة، ويشمل إعتام عدسة العين الخلقي (بالمعنى الضيق)، والتطوري، والمكتسب.
علم الأوبئة
Section titled “علم الأوبئة”هو مرض نادر يحدث بمعدل 1 لكل 1,000 إلى 10,000 ولادة. يختلف التشخيص البصري وخطة العلاج بشكل كبير بين الحالات الثنائية والأحادية، حيث أن التشخيص البصري للحالات الأحادية أسوأ (بسبب سهولة حدوث الحول الحرماني الشكلي).
الوعاء الجنيني المستمر (persistent fetal vasculature; PFV) هو أحد الأسباب الهامة لإعتام عدسة العين الخلقي، وغالبًا ما يصاحبه عين واحدة وصغر المقلة. يُلاحظ PFV في حوالي 20% من حالات إعتام عدسة العين عند الرضع 1).
إعتام عدسة العين الخلقي بالمعنى الضيق هو عتامة عدسة العين الموجودة عند الولادة، بينما إعتام عدسة العين التطوري يظهر بعد الولادة ولكنه يشترك في الاستعداد الخلقي. سريريًا، يتم التعامل مع كلاهما بنفس الطريقة باعتبارهما “إعتام عدسة العين المبكر”، ويتطلبان التشخيص المبكر والجراحة لمنع الحول الحرماني الشكلي.
2. الأعراض الرئيسية والنتائج السريرية
Section titled “2. الأعراض الرئيسية والنتائج السريرية”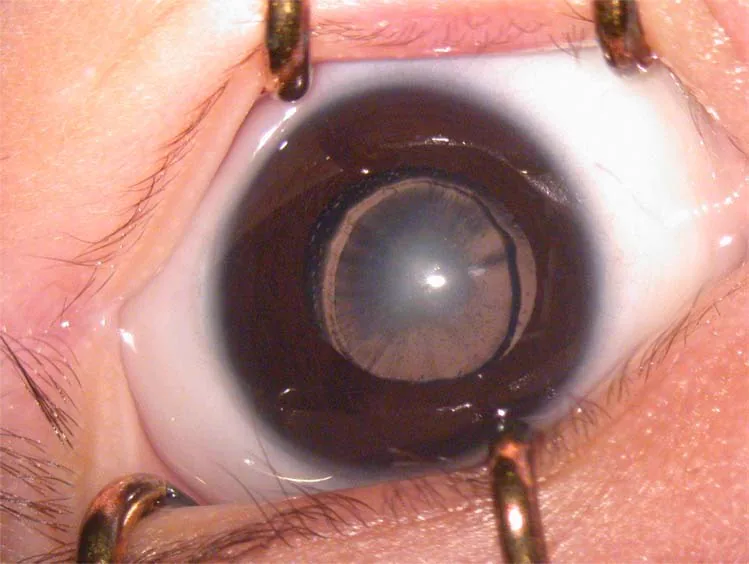
الأعراض الذاتية / كيفية الاكتشاف
Section titled “الأعراض الذاتية / كيفية الاكتشاف”نظرًا لأن الرضع والأطفال الصغار لا يستطيعون التعبير عن أعراضهم، فإن ملاحظة الوالدين والفحص الصحي للرضع مهمان للاكتشاف.
- بياض الحدقة (Leukocoria): عندما يكون العتامة شديدة، قد يلاحظ الوالدان أن “العين بيضاء”. وهو أحد أكثر أسباب الاكتشاف شيوعًا.
- الحول: في حالات إعتام عدسة العين أحادي الجانب، قد يظهر انحراف في محور العين نتيجة لتشكل الغمش.
- الرأرأة (اهتزاز العين): علامة على تقدم الغمش في الحالات ثنائية الجانب. عند ظهورها، تكون الجراحة العاجلة ضرورية.
- ضعف البصر / ضعف التثبيت: يشير إلى تشكل الغمش الناتج عن الحرمان البصري.
النتائج السريرية
Section titled “النتائج السريرية”فيما يلي المؤشرات التي تشير إلى الغمش الناتج عن الحرمان البصري.
| المؤشر | المحتوى |
|---|---|
| انخفاض حدة البصر | انخفاض حدة البصر لا يتناسب مع شدة إعتام عدسة العين |
| ضعف التثبيت | تأخر تطور التثبيت والتتبع |
| الحول | انحراف العين المصاحب للحول الوظيفي أحادي العين |
| الرأرأة | علامة تقدم الحول الوظيفي ثنائي العين |
| تفاوت طول المحور بين العينين | عدم تناظر يزيد عن 0.5 مم |
كمعيار للحكم على العتامة التي تؤثر على الوظيفة البصرية، يُعتبر أن العتامة التي يزيد حجمها عن 3 مم في العين الواحدة تؤثر على الوظيفة البصرية. بشكل عام، العتامة في المحفظة الخلفية أكثر تأثيرًا من الأمامية، وفي المركز أكثر من المحيط، والعتامة الكثيفة أكثر من الخفيفة.
غالبًا ما يلاحظ الوالدان بياض الحدقة، أو يتم اكتشافه أثناء فحص قاع العين في فحوصات الرضع. هناك أيضًا حالات يتم تشخيصها عند زيارة طبيب العيون بسبب الحول أو ضعف التثبيت. في حالات إعتام عدسة العين أحادي العين، تكون الرؤية في العين السليمة هي المهيمنة، مما يجعل انخفاض الرؤية أقل وضوحًا، لذا فإن الفحص النشط أثناء الفحوصات الدورية مهم.
3. الأسباب وعوامل الخطر
Section titled “3. الأسباب وعوامل الخطر”أسباب إعتام عدسة العين الخلقي متعددة، وتشكل الحالات مجهولة السبب (غير معروفة السبب) 30-50%.
| السبب | التكرار / الأمراض النموذجية |
|---|---|
| مجهول السبب (غير معروف السبب) | 30-50%. الأكثر شيوعًا |
| وراثي | الوراثة الجسدية السائدة هي الأكثر شيوعًا. توجد أيضًا الوراثة الجسدية المتنحية والمرتبطة بالجنس المتنحية |
| عدوى داخل الرحم | الحصبة الألمانية (متلازمة الحصبة الألمانية الخلقية)، الهربس، الفيروس المضخم للخلايا، المقوسات، إلخ. |
| اضطراب استقلابي | غلوكوز الدم (الجالاكتوز في الدم)، نقص كالسيوم الدم، بيلة هوموسيستينية، متلازمة لوي، متلازمة ألبورت، إلخ. |
| شذوذ كروموسومي | متلازمة داون، إلخ. |
| مرض عيني مصاحب | صغر العين، انعدام القزحية الخلقي، PFV (استمرار الأوعية الجنينية)، إلخ. |
| مرض جهازي / متلازمة | متلازمة هالرمان-سترايف، متلازمة بيير روبن، إلخ. |
PFV (استمرار الأوعية الجنينية) هو سبب مهم لإعتام عدسة العين الخلقي، وهو بقاء الأوعية الدموية الزجاجية الأولية الجنينية دون تراجع. غالبًا ما يكون مصحوبًا بعين واحدة وصغر العين، ويوجد في حوالي 20% من حالات إعتام عدسة العين عند الرضع 1). عندما يمتد إلى الجزء الخلفي (PFV الخلفي)، يكون تشخيص الرؤية سيئًا.
إعتام عدسة العين الخلقي الوراثي هو الأكثر شيوعًا بنمط الوراثة الجسدية السائدة. يُوصى بالاستشارة الوراثية والفحص العائلي في حالة وجود تاريخ عائلي. تجدر الإشارة إلى أن 30-50% من حالات إعتام عدسة العين الخلقي مجهولة السبب، لذا يمكن أن يحدث حتى بدون تاريخ عائلي.
4. التشخيص وطرق الفحص
Section titled “4. التشخيص وطرق الفحص”التصنيف الشكلي
Section titled “التصنيف الشكلي”نظرًا لاختلاف مؤشرات العلاج حسب موقع وشكل عتامة العدسة، فإن التصنيف الشكلي هو أساس التشخيص.
| اسم التصنيف | الاسم بالإنجليزية | الخصائص |
|---|---|---|
| إعتام النواة | nuclear cataract | عتامة داخل خياطة Y. خلقي. سوء الإنذار البصري |
| إعتام طبقي | lamellar (zonular) cataract | عتامة طبقية حول خياطة Y. شائع في إعتام عدسة العين التطوري |
| العدسة المخروطية الخلفية | posterior lenticonus | بروز المحفظة الخلفية مع عتامة. أحادي العين. قد يتطور إلى إعتام كامل |
| إعتام عدسة العين الكامل | total cataract | عكارة كاملة للعدسة |
| إعتام عدسة العين المحفظي | capsular cataract | عكارة المحفظة الأمامية والخلفية وتحت المحفظة |
| إعتام عدسة العين الدرزي | sutural cataract | عكارة في موقع الدرز على شكل Y. تأثير ضئيل على الوظيفة البصرية |
| إعتام عدسة العين النقطي | punctate cataract | عكارة نقطية. نادراً ما تسبب ضعف البصر |
| إعتام عدسة العين الأزرق | cerulean cataract | عكارة نقطية زرقاء في القشرة. لا تسبب ضعف البصر |
الفحوصات اللازمة
Section titled “الفحوصات اللازمة”- فحص المصباح الشقي: فحص أساسي لتقييم شكل وموقع ودرجة ومدى العتامة
- فحص قاع العين: تحديد درجة عتامة الساد من خلال شفافية قاع العين. عند صعوبة الرؤية، يُضاف التصوير بالموجات فوق الصوتية (B-mode)
- قياس طول المحور: ضروري لتحديد قوة العدسة داخل العين، والتنبؤ بحجم العدسة، والكشف المبكر عن الجلوكوما بعد الجراحة (الاستطالة غير الطبيعية للمحور)
- فحص الانكسار: باستخدام مقياس الانكسار التلقائي المحمول أو منظار الشبكية
- تقييم حدة البصر: باستخدام طريقة التفضيل البصري (PL: تقييم استجابة التفضيل للخطوط) أو الجهد المستحث بصريًا (VEP). في VEP، يُعتبر أقل من 40% من القيمة الطبيعية مؤشرًا على ضعف الوظيفة البصرية
- الفحص العام: فحص الأمراض الجهازية لدى طبيب الأطفال إلزامي
مبدأ تحديد مؤشرات الجراحة يعتمد على حدة البصر (حدة الخطوط) وحالة التطور البصري مثل التثبيت والتتبع.
توقيت مؤشرات الجراحة
Section titled “توقيت مؤشرات الجراحة”فيما يلي المعايير التي تشير إلى ضرورة الجراحة الفورية.
| العين | معيار المؤشر | التوقيت التقريبي للجراحة |
|---|---|---|
| أحادي الجانب (ساد كامل) | يُعالج كحالة طارئة | يُفضل خلال الأيام القليلة الأولى بعد الولادة |
| أحادي العين (عتامة شديدة) | عتامة شديدة قبل عمر 6 أسابيع | حوالي شهر واحد من العمر |
| ثنائي العين (عتامة شديدة) | عتامة شديدة قبل عمر 12 أسبوعًا (3 أشهر) | حوالي شهرين من العمر |
| شكل يمكن متابعته بالمراقبة | إعتام نقطي، خيطي، أمامي محفظي، إعتام طبقي أو نواة مسحوقي بدون اختلاف بين العينين | متابعة دورية منتظمة |
إعتام العدسة الكامل أحادي العين هو حالة طارئة، ويُفضل إجراء الجراحة في غضون أيام قليلة بعد الولادة ما لم تكن هناك مضاعفات خطيرة.
إعتام العدسة الكامل أحادي العين هو حالة طارئة، ويُفضل إجراء الجراحة في غضون أيام قليلة بعد الولادة لمنع الغمش الحرماني الشكلي. حتى في الحالات ثنائية العين، تُجرى الجراحة المبكرة في غضون 2-3 أشهر من العمر. يتم تحديد مؤشرات الجراحة بناءً على تقييم شامل لحدة البصر وتطور الاستجابات البصرية مثل التثبيت والتتبع. في الأشكال التي لا تؤثر على الوظيفة البصرية مثل الإعتام النقطي أو الخيطي، تُعطى الأولوية للمراقبة.
5. العلاج القياسي
Section titled “5. العلاج القياسي”طرق الجراحة
Section titled “طرق الجراحة”الإجراء الأساسي للأطفال دون سن 6 سنوات هو شفط العدسة (الاستحلاب) + استئصال المحفظة الخلفية + استئصال الزجاجية الأمامية (مع أو بدون زرع عدسة داخل العين). عند الأطفال، للوقاية من إعتام العدسة الثانوي (عتامة المحور البصري)، يختلف الإجراء القياسي عن البالغين حيث يشمل استئصال المحفظة الخلفية واستئصال الزجاجية الأمامية. بعد فتح المحفظة الأمامية باستخدام CCC، يتم شفط قشرة العدسة ونواتها، ثم يتم عمل CCC في المحفظة الخلفية واستئصال الزجاجية الأمامية باستخدام قاطع الزجاجية.
فيما يلي الطرق الجراحية الرئيسية الثلاث.
| الطريقة الجراحية | المؤشرات الرئيسية | النقاط الأساسية |
|---|---|---|
| شفط العدسة + استئصال المحفظة الخلفية + استئصال الزجاجية الأمامية | الطريقة الأساسية للأطفال دون سن 6 سنوات | يتم إجراء استئصال المحفظة الخلفية واستئصال الزجاجية الأمامية معًا للوقاية من إعتام العدسة الثانوي |
| شفط العدسة + استئصال المحفظة الخلفية + استئصال الزجاجية الأمامية + زرع العدسة داخل العين | عند إجراء زرع العدسة داخل العين | الحجم المثالي لفتحة المحفظة الأمامية والخلفية حوالي 5 مم |
| شفط العدسة + زرع العدسة داخل العين (كما في البالغين) | الأطفال بعمر 6 سنوات فما فوق | يمكن حذف استئصال المحفظة الخلفية واستئصال الزجاجية الأمامية |
اعتبارات زرع العدسة داخل العين
Section titled “اعتبارات زرع العدسة داخل العين”بخصوص جدوى زرع العدسة داخل العين عند الرضع، قدمت دراسة علاج انعدام العدسة عند الرضع (IATS) معايير. لم يكن هناك فرق في حدة البصر عند عمر 4.5 سنوات بين زرع العدسة داخل العين خلال أول 6 أشهر من العمر وإدارة العدسات اللاصقة، وكانت إعادة الجراحة بسبب عتامة المحور البصري أكثر شيوعًا بشكل ملحوظ في العيون المزروعة بالعدسة. لذلك، يقتصر زرع العدسة داخل العين خلال أول 6 أشهر على حالات محدودة. أما للأطفال بعمر سنتين فما فوق، فعادة ما يتم اختيار زرع العدسة الأولي.
القيمة المستهدفة لقوة العدسة داخل العين
Section titled “القيمة المستهدفة لقوة العدسة داخل العين”عند الأطفال، تنمو العين وتتطور مع تقدم العمر مما يؤدي إلى قصر النظر، لذا فإن التصحيح الزائد مع مراعاة نمو العين في المستقبل هو الأساس.
| العمر عند الزرع | الانكسار المستهدف بعد الجراحة | الهدف |
|---|---|---|
| عمر سنة واحدة | تصحيح زائد بحوالي +5 ديوبتر | التركيز على الرؤية القريبة لتعزيز تطور الوظيفة البصرية |
| عمر سنتين | تصحيح زائد بحوالي +4 ديوبتر | نفس ما سبق |
| بعد النمو (حوالي 20 سنة) | قصر نظر خفيف (حوالي -1 إلى 0 ديوبتر) | السعي لتحقيق استقرار انكساري طويل الأمد |
يفضل أن تكون مادة العدسة داخل العين من الأكريليك لكل من الجزء الداعم والجزء البصري. يُوصى بقطر بصري 6 مم أو أقل.
دقة حساب قوة العدسة داخل العين
Section titled “دقة حساب قوة العدسة داخل العين”في زرع العدسة داخل العين الأولي للأطفال، تكون دقة التنبؤ لصيغ حساب قوة العدسة الحالية أقل بكثير مقارنة بالبالغين. في دراسة شملت 83 مريضًا و108 عيون، تراوحت نسبة التنبؤ الصحيح ضمن ±1.00D لثماني صيغ (Holladay 1، SRK/T، Hoffer Q، Haigis، Barrett Universal II، Kane، EVO 2.0، Ladas Super Formula) بين 35.2% و43.5% (بينما كانت 93.5-100% لدى البالغين) 2). أظهرت صيغتا SRK/T وKane نتائج جيدة نسبيًا، وكان العمر الصغير وقصر طول المحور العيني من العوامل الرئيسية للتنبؤ بمفاجأة الانكسار (خطأ تنبؤ ≥ ±2.00D) 2). لم يكن هناك فرق كبير في دقة التنبؤ حسب نوع الجراحة أو نوع العدسة 2).
تصحيح الانكسار بعد الجراحة
Section titled “تصحيح الانكسار بعد الجراحة”- حالات العين الواحدة بعد الجراحة: تصحيح بعدسة لاصقة هو الأساس. غالبًا ما تكون العدسات اللاصقة اللينة محدودة إلى قوة +25D تقريبًا، وما فوق ذلك يستخدم عدسات لاصقة صلبة.
- حالات كلتا العينين بعد الجراحة: يمكن استخدام النظارات. في مرحلة الرضاعة والطفولة المبكرة، تُستخدم إطارات خاصة.
- حتى في العيون المزروعة بالعدسة، إذا بقي قصور في البصر (مد بعيد)، يلزم ارتداء النظارات.
- بعد سن المدرسة، يمكن النظر في استخدام النظارات ثنائية البؤرة.
علاج كسل العين
Section titled “علاج كسل العين”في حالات العين الواحدة والحالات الثنائية مع وجود اختلاف بين العينين، يلزم تغطية العين السليمة. وفقًا لبروتوكول التغطية في دراسة IATS، حتى عمر 8 أشهر، تكون مدة التغطية مساوية لعمر الطفل بالأشهر (مثال: طفل عمره 4 أشهر → 4 ساعات)، وبعد 8 أشهر، تكون حوالي نصف وقت الاستيقاظ.
نتائج جراحة إعتام عدسة العين الخلقي المصحوب بـ PFV
Section titled “نتائج جراحة إعتام عدسة العين الخلقي المصحوب بـ PFV”في دراسة التسجيل متعددة المراكز لمجموعة PEDIG، تم الإبلاغ عن نتائج 5 سنوات لـ 64 عينًا مصحوبة بـ PFV (48 عينًا بدون عدسة و16 عينًا بعدسة مزروعة) 1). كان متوسط العمر عند الجراحة للعينات بدون عدسة شهرين، وتم إجراء استئصال الزجاجية الأمامي في 96% من الحالات. بعد 5 سنوات، حقق 10% فقط من العيون (4/42 عينًا، فاصل ثقة 95%: 3-23%) رؤية مناسبة للعمر. حققت رؤية أفضل من 20/200 في 59% من عيون PFV بدون عدسة (17/29 عينًا) مقارنة بـ 23% فقط في عيون PFV بعدسة مزروعة (3/13 عينًا) 1). أظهر PFV الخلفي (مع تشوهات في الزجاجية والشبكية والعصب البصري) تشخيصًا بصريًا أسوأ من PFV الأمامي (متوسط الرؤية 20/800 مقابل 20/100) 1).
وفقًا لنتائج IATS، لا يوجد فرق في حدة البصر بين زرع العدسة داخل العين (IOL) خلال الأشهر الستة الأولى من العمر وإدارة العدسات اللاصقة، مع زيادة معدل إعادة الجراحة بسبب عتامة المحور البصري، لذلك يقتصر زرع IOL في هذه الفترة على حالات محدودة. بعد عمر سنتين، يُفضل عادةً زرع IOL الأولي. يتم اختيار قوة IOL بهدف التصحيح المفرط تحسبًا لقصر النظر بعد النمو.
6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية
Section titled “6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية”آلية حدوث الغمش الحرماني الشكلي
Section titled “آلية حدوث الغمش الحرماني الشكلي”يسبب عتامة العدسة غمشًا حرمانيًا شكليًا (deprivation amblyopia) عن طريق حجب الضوء على المحور البصري. يؤدي الحرمان من التحفيز البصري المناسب خلال الفترة الحرجة للرؤية إلى إعاقة تطور القشرة البصرية.
تمتد الفترة الحرجة حتى 6 أسابيع من العمر في حالات العين الواحدة، وحتى 10-12 أسبوعًا في حالات كلتا العينين. إذا كان هناك إعتام عدسة العين يؤثر على الوظيفة البصرية قبل الفترة الحرجة، فإن الغمش يتطور بسرعة خاصة في حالات العين الواحدة. يبدأ اكتساب الوظيفة البصرية من الفترة الحرجة ويكتمل حوالي سن العاشرة.
الغمش الحرماني الشكلي أشد شدة وأكثر مقاومة للعلاج من الغمش الانكساري العادي. وهذا هو الأساس الذي يجعل الجراحة المبكرة ضرورية.
آلية حدوث إعتام العدسة الثانوي (عتامة المحفظة الخلفية)
Section titled “آلية حدوث إعتام العدسة الثانوي (عتامة المحفظة الخلفية)”عند الأطفال، يكون نشاط الخلايا الظهارية للعدسة مرتفعًا، مما يؤدي إلى حدوث عتامة المحفظة الخلفية (إعتام العدسة الثانوي) بمعدل أعلى وفي وقت أبكر مقارنة بالبالغين. تتكاثر الخلايا الظهارية للعدسة المتبقية بعد الجراحة وتنتقل إلى المحفظة الخلفية، مما يسد المحور البصري. لذلك، بالنسبة للأطفال دون سن 6 سنوات، فإن الإجراء القياسي هو إجراء استئصال المحفظة الخلفية واستئصال الزجاجية الأمامية أثناء الجراحة لمنع حدوث إعتام العدسة الثانوي.
الاختلافات في شكل العتامة وتأثيرها على الوظيفة البصرية
Section titled “الاختلافات في شكل العتامة وتأثيرها على الوظيفة البصرية”يختلف تأثير عتامة العدسة على الوظيفة البصرية ومؤشرات الجراحة حسب موقع وشكل العتامة. يسبب إعتام النواة عتامة كثيفة في مقدمة المحور البصري، مما يؤدي إلى تشخيص بصري سيئ ويتطلب جراحة مبكرة. إعتام الخياطة وإعتام النقطي عادة لا يؤثران على تطور الوظيفة البصرية ويمكن متابعتهما في كثير من الأحيان. المخروط العدسي الخلفي غالبًا ما يكون أحادي العين، ويتقدم مع بروز المحفظة الخلفية والعتامة، وقد يؤدي في النهاية إلى إعتام كامل للعدسة.
تطور العدسة وأسباب العتامة
Section titled “تطور العدسة وأسباب العتامة”يرجع حدوث إعتام العدسة الخلقي إلى تشوهات في عملية تطور العدسة خلال فترة الجنين. تتكون العدسة من الحويصلة العدسية المتمايزة من الأديم الظاهر، وتتكون النواة من ألياف العدسة الأولية (التي تشكل أساس إعتام النواة)، وتتكون القشرة من ألياف العدسة الثانوية (التي تشكل أساس إعتام الطبقات وإعتام الخياطة). في حالات العدوى داخل الرحم مثل فيروس الحصبة الألمانية، يتضرر تكوين ألياف العدسة الجنينية بشكل مباشر. في الاضطرابات الأيضية (مثل الجالاكتوز في الدم)، يؤدي تراكم الجالاكتيتول الزائد إلى زيادة الضغط الأسموزي داخل العدسة، مما يسبب فرط السوائل وعتامة العدسة. في إعتام العدسة الوراثي، يؤدي خلل وظيفي في بروتينات الكريستالين أو البروتينات الغشائية (مثل الكونيكسين) إلى إعاقة آلية الحفاظ على شفافية العدسة.
7. المضاعفات بعد الجراحة والتشخيص طويل الأمد
Section titled “7. المضاعفات بعد الجراحة والتشخيص طويل الأمد”إعتام العدسة الثانوي (عتامة المحور البصري)
Section titled “إعتام العدسة الثانوي (عتامة المحور البصري)”في حالات الجراحة في مرحلة الرضاعة والطفولة المبكرة، يحدث انكماش حافة فتح المحفظة الأمامية وعتامة من نوع حبات إلشنغ (Elschnig pearls) بنسبة تقارب 100%. العلاج كما يلي:
- عمر سنة واحدة فأكثر: يمكن إجراء بضع المحفظة الخلفي بالليزر Nd:YAG
- إذا كان الليزر صعبًا لدى الأطفال دون سن 6 سنوات: يتم إجراء استئصال المحفظة الخلفي جراحيًا واستئصال الزجاجية الأمامي
بلغ معدل حدوث عتامة المحور البصري التراكمي على مدى 5 سنوات في العيون المصابة بـ PFV والمزروعة بعدسة اصطناعية 45% (فاصل ثقة 95%: 13-66%) 1). كان معدل حدوث عتامة المحور البصري عند إجراء استئصال الزجاجية الأمامي أثناء الجراحة الأولية 18% (فاصل ثقة 95%: 8-28%)، وهو أقل بشكل ملحوظ مقارنة بـ 60% (فاصل ثقة 95%: 0-84%) عند عدم إجرائه 1).
الزرق الثانوي
Section titled “الزرق الثانوي”هو أهم مضاعف متأخر بعد جراحة إعتام عدسة العين الخلقي.
- معدل الحدوث: يحدث في 18-26% من الحالات بعد الجراحة
- عوامل الخطر: صغر السن عند الجراحة، صغر العين
- وقت الحدوث: قد يحدث حتى بعد أكثر من 10 سنوات من الجراحة. المتابعة طويلة الأمد ضرورية
بلغ معدل حدوث الأحداث الضائرة المرتبطة بالزرق التراكمي على مدى 5 سنوات في العيون المصابة بـ PFV وعديمة العدسة 24% (فاصل ثقة 95%: 9-37%)، وفي العيون المزروعة بعدسة اصطناعية 7% (فاصل ثقة 95%: 0-20%) 1). لم يكن هناك فرق كبير في خطر الزرق بين عيون PFV وغير PFV (نسبة الخطر المعدلة حسب العمر = 1.20، فاصل ثقة 95%: 0.54-2.64، قيمة P = 0.66)، ولم يكن PFV بحد ذاته عامل خطر مستقل للزرق 1).
معدل حدوث المضاعفات التراكمي على مدى 5 سنوات لإعتام عدسة العين الخلقي المصاحب لـ PFV
Section titled “معدل حدوث المضاعفات التراكمي على مدى 5 سنوات لإعتام عدسة العين الخلقي المصاحب لـ PFV”| المضاعفات | عيون PFV عديمة العدسة | عيون PFV المزروعة بعدسة اصطناعية |
|---|---|---|
| الأحداث الضائرة المرتبطة بالزرق | 24% (فاصل ثقة 95%: 9-37%) | 7% (فاصل ثقة 95%: 0-20%) |
| عتامة المحور البصري (مع استئصال الزجاجية الأمامي) | 18% (فاصل الثقة 95%: 8%–28%) | — |
| عتامة المحور البصري (بدون استئصال الزجاجية الأمامي) | 60% (فاصل الثقة 95%: 0%–84%) | 45% (فاصل الثقة 95%: 13%–66%) |
| انفصال الشبكية | 4% (فاصل الثقة 95%: 0%–10%) | 7% (فاصل الثقة 95%: 0%–19%) |
مضاعفات أخرى
Section titled “مضاعفات أخرى”- انكماش المحفظة الأمامية: تنكمش حافة فتح المحفظة الأمامية ويتقلص نافذة الفتح. قد يؤدي إلى ضعف البصر إذا تقدم.
- انفصال الشبكية: الخطر مرتفع خاصة في حالات PFV.
العوامل المؤثرة على توقعات حدة البصر
Section titled “العوامل المؤثرة على توقعات حدة البصر”- شدة الغمش الحرماني الشكلي (وجود الجراحة المبكرة هو الأهم)
- وجود مضاعفات عينية (صغر القرنية وصغر العين ينذران بسوء التكهن)
- استمرار تصحيح الانكسار المناسب بعد الجراحة وعلاج كسل العين
- فهم وتعاون الوالدين
الجلوكوما الثانوية هي المضاعف الأكثر أهمية. تحدث في 18-26% من الحالات بعد الجراحة، ويمكن أن تحدث حتى بعد 10 سنوات أو أكثر، لذلك من الضروري إجراء فحوصات ضغط العين بانتظام حتى في مرحلة البلوغ. إعتام العدسة الخلفي (عتامة المحور البصري) يحدث في جميع الحالات تقريبًا عند الرضع الذين خضعوا للجراحة، ولكن يمكن علاجه بليزر YAG إذا كان العمر سنة واحدة أو أكثر، وقد يحتاج الأطفال دون سن 6 سنوات إلى إجراء جراحي.
8. أحدث الأبحاث والتوجهات المستقبلية
Section titled “8. أحدث الأبحاث والتوجهات المستقبلية”تحسين دقة معادلات حساب قوة العدسة داخل العين للأطفال
Section titled “تحسين دقة معادلات حساب قوة العدسة داخل العين للأطفال”دقة التنبؤ لمعادلات حساب قوة العدسة داخل العين الحالية للأطفال غير كافية مقارنة بالبالغين، وحتى المعادلات من الجيل الجديد (مثل Kane وBarrett Universal II) لم تُظهر تفوقًا واضحًا على المعادلات التقليدية (مثل SRK/T)2). تتراوح نسبة التنبؤ الصحيح ضمن ±1.00D بين 35.2% و43.5% لجميع المعادلات الثماني الحالية، وهو فرق كبير مقارنة بـ93.5-100% لدى البالغين2).
هناك حاجة لتطوير خوارزميات خاصة للأطفال تأخذ في الاعتبار قصر طول المحور، وانحناء القرنية الحاد، وعمق الغرفة الأمامية الضحل، ونمو العين2). لا توجد فروق ذات دلالة إحصائية في دقة التنبؤ بين أنواع الجراحة أو أنواع العدسات، وفي الوقت الحالي، يعتبر التصحيح الانكساري النشط بعد الجراحة والمتابعة الدقيقة وسائل تكميلية مهمة.
9. المراجع
Section titled “9. المراجع”- Haider KM, Repka MX, Sutherland DR, et al. Outcomes and Complications 5 Years After Surgery for Pediatric Cataract Associated With Persistent Fetal Vasculature. Am J Ophthalmol. 2024;261:156-165.
- Jin J, Shen Y, Qu Y, et al. Accuracy of new-generation and traditional intraocular lens power calculation formulas in pediatric primary implantation. J Cataract Refract Surg. 2024.
- Kaur S, Yangzes S, Ram J. Unilateral Congenital Cataract. J Pediatr Ophthalmol Strabismus. 2019;56(1):60-61. PMID: 30673102.
