
Angeborener Katarakt (Congenital Cataract)
Auf einen Blick
Abschnitt betitelt „Auf einen Blick“1. Was ist eine angeborene Katarakt?
Abschnitt betitelt „1. Was ist eine angeborene Katarakt?“Die angeborene Katarakt (congenital cataract) bezeichnet im engeren Sinne eine Linsentrübung, die bereits bei der Geburt vorhanden ist. Eine Trübung, die nach der Geburt auftritt, ohne bei der Geburt vorhanden zu sein, wird als entwicklungsbedingte Katarakt bezeichnet. Katarakte im Säuglings- und Kleinkindalter ohne traumatische Ursache werden oft zusammenfassend als angeborene Katarakt bezeichnet.
Hinsichtlich der angeborenen Veranlagung gehört die entwicklungsbedingte Katarakt, die früh nach der Geburt auftritt und fortschreitet, in dieselbe Kategorie. Klinisch sollte sie als „frühkindliche Katarakt“ behandelt werden. Die „pädiatrische Katarakt“ ist ein umfassender Begriff, der alle Katarakte im Kindesalter einschließlich traumatischer Fälle umfasst und die angeborene Katarakt (im engeren Sinne), die entwicklungsbedingte Katarakt und die erworbene Katarakt beinhaltet.
Epidemiologie
Abschnitt betitelt „Epidemiologie“Es handelt sich um eine seltene Erkrankung mit einer Häufigkeit von 1 pro 1.000 bis 10.000 Geburten. Die Sehprognose und die Behandlungsstrategie unterscheiden sich erheblich zwischen bilateralen und unilateralen Fällen, wobei die Prognose bei unilateralen Fällen schlechter ist (aufgrund des höheren Risikos einer Formdeprivationsamblyopie).
Die persistierende fetale Vaskulatur (persistent fetal vasculature, PFV) ist eine wichtige Ursache der angeborenen Katarakt und geht häufig mit einer unilateralen Katarakt und Mikrophthalmie einher. Etwa 20 % der Säuglingskatarakte sind mit PFV assoziiert1).
Die angeborene Katarakt im engeren Sinne ist eine Linsentrübung, die bereits bei der Geburt vorhanden ist, während die entwicklungsbedingte Katarakt nach der Geburt auftritt, aber eine angeborene Veranlagung teilt. Klinisch werden beide als „frühkindliche Katarakt“ behandelt, wobei eine frühzeitige Diagnose und Operation erforderlich sind, um eine Formdeprivationsamblyopie zu verhindern.
2. Hauptsymptome und klinische Befunde
Abschnitt betitelt „2. Hauptsymptome und klinische Befunde“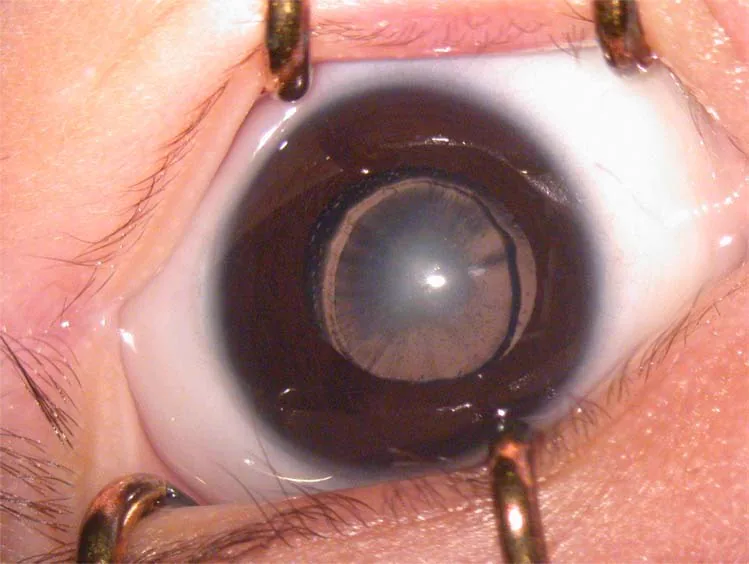
Subjektive Symptome / Entdeckungsanlass
Abschnitt betitelt „Subjektive Symptome / Entdeckungsanlass“Da Säuglinge und Kleinkinder ihre Symptome nicht selbst äußern können, sind die Beobachtung durch die Eltern und die Entdeckung bei Vorsorgeuntersuchungen wichtig.
- Leukokorie (weiße Pupille) : Bei starker Trübung bemerken die Eltern, dass das Auge weiß erscheint. Dies ist einer der häufigsten Entdeckungsanlässe.
- Strabismus (Schielen) : Bei einseitiger Katarakt kann sich bei Amblyopie eine Augenfehlstellung entwickeln.
- Nystagmus (Augenzittern) : Zeichen einer fortgeschrittenen beidseitigen Amblyopie. Bei Auftreten ist eine sofortige Operation erforderlich.
- Schlechte Sehschärfe / unsichere Fixation : Hinweis auf die Entstehung einer Formdeprivationsamblyopie.
Klinische Befunde
Abschnitt betitelt „Klinische Befunde“Nachfolgend sind Indikatoren aufgeführt, die auf eine Formdeprivationsamblyopie hindeuten.
| Indikator | Inhalt |
|---|---|
| Sehschärfeminderung | Sehschärfeminderung, die nicht dem Schweregrad der Katarakt entspricht |
| Schlechte Fixation | Verzögerte Entwicklung der Fixations- und Verfolgungsreaktionen |
| Schielen (Strabismus) | Augenfehlstellung aufgrund einer einseitigen Amblyopie |
| Nystagmus | Zeichen einer fortgeschrittenen beidseitigen Amblyopie |
| Seitenunterschied der Achsenlänge | Asymmetrie ≥ 0,5 mm |
Als Kriterium für eine die Sehfunktion beeinträchtigende Trübung gilt bei einseitigen Fällen eine Trübung von 3 mm oder mehr. Im Allgemeinen beeinträchtigen Trübungen auf der hinteren Kapselseite mehr als auf der vorderen, im Zentrum mehr als in der Peripherie und dichte Trübungen mehr als leichte Trübungen die Sehfunktion.
Sie wird häufig von den Eltern bemerkt, die eine weiße Pupille sehen, oder bei einer Augenuntersuchung im Rahmen der Säuglingsvorsorge entdeckt. In einigen Fällen wird die Diagnose bei einem Augenarztbesuch aufgrund von Schielen oder schlechter Fixation gestellt. Bei einseitigen Fällen ist das gesunde Auge dominant, sodass eine Sehverschlechterung schwer zu erkennen ist; daher ist ein aktives Screening bei Vorsorgeuntersuchungen wichtig.
3. Ursachen und Risikofaktoren
Abschnitt betitelt „3. Ursachen und Risikofaktoren“Die Ätiologie der angeborenen Katarakt ist vielfältig; 30–50 % der Fälle sind idiopathisch (Ursache unbekannt).
| Ätiologie | Häufigkeit / Repräsentative Erkrankungen |
|---|---|
| Idiopathisch (unbekannte Ursache) | 30–50 %. Am häufigsten |
| Erblich | Autosomal-dominant am häufigsten. Auch autosomal-rezessiv und X-chromosomal-rezessiv möglich |
| Intrauterine Infektion | Röteln (kongenitales Rötelnsyndrom), Herpes, CMV, Toxoplasmose usw. |
| Stoffwechselstörung | Galaktosämie, Hypokalzämie, Homocystinurie, Lowe-Syndrom, Alport-Syndrom usw. |
| Chromosomenanomalie | Down-Syndrom usw. |
| Begleitende Augenerkrankung | Mikrophthalmie, kongenitale Aniridie, PFV (persistierender fetaler Gefäßsystem), usw. |
| Systemerkrankung/Syndrom | Hallermann-Streiff-Syndrom, Pierre-Robin-Syndrom usw. |
PFV (persistierender fetaler Gefäßsystem) ist eine wichtige Ursache für angeborenen Katarakt und entsteht durch das Persistieren der primären Glaskörpergefäße, die sich in der Embryonalzeit nicht zurückgebildet haben. Es tritt häufig einseitig und mit Mikrophthalmie auf und findet sich bei etwa 20 % der Säuglingskatarakte1). Wenn es den hinteren Teil betrifft (posteriorer Typ PFV), ist die Sehprognose ungünstig.
Der erbliche angeborene Katarakt ist am häufigsten autosomal-dominant. Bei positiver Familienanamnese werden genetische Beratung und familiäres Screening empfohlen. 30–50 % der angeborenen Katarakte sind idiopathisch, daher kann er auch ohne Familienanamnese auftreten.
4. Diagnose und Untersuchungsmethoden
Abschnitt betitelt „4. Diagnose und Untersuchungsmethoden“Morphologische Klassifikation
Abschnitt betitelt „Morphologische Klassifikation“Da die Behandlungsindikationen je nach Ort und Morphologie der Linsentrübung variieren, ist die morphologische Klassifikation grundlegend für die Diagnose.
| Klassifikationsname | Englischer Name | Merkmale |
|---|---|---|
| Nuklearkatarakt | nuclear cataract | Trübung innerhalb der Y-Naht. Angeboren. Schlechte Sehprognose |
| Lamellarkatarakt | lamellar (zonular) cataract | Lamelläre Trübung um die Y-Naht. Häufig bei Entwicklungskatarakt |
| Posteriorer Lentikonus | posterior lenticonus | Vorwölbung der hinteren Kapsel mit Trübung. Einseitig. Kann zu totalem Katarakt fortschreiten |
| Totalstar | total cataract | Vollständige Trübung der Linse |
| Kapselstar | capsular cataract | Trübung der Vorderkapsel, Hinterkapsel oder subkapsulär |
| Nahstar | sutural cataract | Trübung im Bereich der Y-Nähte. Geringe Auswirkung auf das Sehvermögen |
| Punktstar | punctate cataract | Punktförmige Trübungen. Verursachen selten Sehstörungen |
| Blauer Star | cerulean cataract | Blaue punktförmige Trübungen in der Rinde. Keine Sehbeeinträchtigung |
Erforderliche Untersuchungen
Abschnitt betitelt „Erforderliche Untersuchungen“- Spaltlampenmikroskopie : Grundlegende Untersuchung zur Beurteilung von Form, Ort, Grad und Ausdehnung der Trübung
- Fundusuntersuchung : Bestimmung des Katarakttrübungsgrades anhand der Fundustransparenz. Bei erschwerter Transparenz zusätzlich B-Bild-Sonographie
- Axiale Längenmessung : Unverzichtbar für die Bestimmung der IOL-Stärke, Vorhersage der Linsengröße und Früherkennung des postoperativen Glaukoms (abnorme Verlängerung der Achsenlänge)
- Refraktionsbestimmung : Verwendung eines handgehaltenen Autorefraktometers oder Retinoskops
- Sehschärfenbeurteilung : Verwendung der PL-Methode (preferential looking: Beurteilung der bevorzugten Sehreaktion durch Streifensehen) und VEP (visuell evozierte Potenziale). Bei VEP wird ein Wert unter 40 % des Normalwerts als verminderte Sehfunktion gewertet
- Allgemeine Untersuchung : Systemisches Screening durch die Pädiatrie ist obligatorisch
Die Operationsindikation wird grundsätzlich anhand der Sehschärfe (Streifensehschärfe) und des Entwicklungsstands der Sehreaktionen wie Fixation und Folgebewegungen gestellt.
Zeitpunkt der Operationsindikation
Abschnitt betitelt „Zeitpunkt der Operationsindikation“Die Richtwerte für eine aktive Operationsindikation sind im Folgenden aufgeführt.
| Auge | Indikationskriterien | Tatsächlicher Operationszeitpunkt (Richtwert) |
|---|---|---|
| Einseitig (totale Katarakt) | Als Notfall behandeln | Möglichst innerhalb weniger Tage nach der Geburt |
| Einseitig (starke Trübung) | Starke Trübung vor der 6. Lebenswoche | Etwa 1 Monat nach der Geburt |
| Beidseitig (starke Trübung) | Starke Trübung vor der 12. Lebenswoche (3 Monate) | Etwa 2 Monate nach der Geburt |
| Form, die nur beobachtet werden muss | Punkt-, Naht-, Vorderkapselkatarakt, lamellärer oder pulverförmiger Kernkatarakt ohne Seitendifferenz | Regelmäßige Nachsorge |
Die einseitige totale Katarakt ist ein Notfall; eine Operation innerhalb der ersten Lebenstage ist wünschenswert, sofern keine schwerwiegenden Komplikationen vorliegen.
Die einseitige totale Katarakt ist ein Notfall; eine frühe Operation innerhalb der ersten Lebenstage ist wünschenswert, um eine Formdeprivationsamblyopie zu verhindern. Auch bei beidseitiger Katarakt wird eine frühe Operation im Alter von etwa 2–3 Monaten durchgeführt. Die Operationsindikation wird anhand der Sehschärfe und der Entwicklung der Sehreaktionen (Fixation, Folgebewegungen) umfassend beurteilt. Bei Formen, die die Sehfunktion nicht beeinträchtigen (Punktkatarakt, Nahtkatarakt), wird die Nachsorge bevorzugt.
5. Standardbehandlung
Abschnitt betitelt „5. Standardbehandlung“Operationsmethode
Abschnitt betitelt „Operationsmethode“Die grundlegende Operationstechnik bei Kindern unter 6 Jahren ist die Linsen(emulsifikations)aspiration + hintere Kapsulotomie + vordere Vitrektomie (± IOL-Implantation). Bei Kindern wird zur Verhinderung einer Nachstarbildung (optische Achsentrübung) im Gegensatz zur Standardtechnik bei Erwachsenen grundsätzlich eine hintere Kapsulotomie und vordere Vitrektomie durchgeführt. Nach einer vorderen Kapsulotomie mittels CCC werden Linsenrinde und -kern aspiriert, dann wird eine hintere Kapsulotomie mittels CCC durchgeführt und eine vordere Vitrektomie mit dem Vitrektom vorgenommen.
Die drei wichtigsten Operationsmethoden sind im Folgenden aufgeführt.
| Operationsmethode | Hauptindikationen | Wichtige Punkte |
|---|---|---|
| Linsenaspiration + hintere Kapsulotomie + vordere Vitrektomie | Basisverfahren für Kinder unter 6 Jahren | Hintere Kapsulotomie und vordere Vitrektomie werden in einem Schritt durchgeführt, um einen Nachstar zu verhindern |
| Linsenaspiration + hintere Kapsulotomie + vordere Vitrektomie + IOL-Implantation | Bei IOL-Implantation | Die vordere und hintere Kapselöffnung sollten idealerweise etwa 5 mm groß sein |
| Linsenaspiration + IOL-Implantation (wie bei Erwachsenen) | 6 Jahre und älter | Hintere Kapsulotomie und vordere Vitrektomie können entfallen |
Überlegungen zur IOL-Indikation
Abschnitt betitelt „Überlegungen zur IOL-Indikation“Zur Frage der IOL-Implantation bei Säuglingen hat die Infant Aphakia Treatment Study (IATS) Kriterien vorgelegt. Die IOL-Implantation innerhalb der ersten 6 Lebensmonate zeigte keinen Unterschied im Visus im Alter von 4,5 Jahren im Vergleich zur Kontaktlinsenversorgung (CL), und in Augen mit IOL-Implantation traten signifikant mehr Reoperationen aufgrund von Achsentrübungen auf. Daher ist die IOL-Implantation innerhalb der ersten 6 Monate auf ausgewählte Fälle beschränkt. Ab einem Alter von 2 Jahren wird in der Regel die primäre IOL-Implantation gewählt.
Zielwert der IOL-Stärke
Abschnitt betitelt „Zielwert der IOL-Stärke“Bei Kindern entwickelt sich der Augapfel mit dem Wachstum und wird kurzsichtiger. Daher ist eine Überkorrektur unter Berücksichtigung des zukünftigen Augenwachstums die Grundlage.
| Alter bei Implantation | Postoperativer Zielrefraktionswert | Ziel |
|---|---|---|
| Im Alter von 1 Jahr | Überkorrektur von etwa +5 D | Fokussierung auf das Sehen in der Nähe und Förderung der Sehfunktionsentwicklung |
| Im Alter von 2 Jahren | Überkorrektur von etwa +4 D | Gleiches Ziel |
| Nach dem Wachstum (ca. 20 Jahre) | Leichte Kurzsichtigkeit (ca. -1 bis 0 D) | Anstreben einer langfristigen Refraktionsstabilität |
Das IOL-Material sollte sowohl für den Haptik- als auch den Optikteil aus Acryl bestehen. Ein Optikdurchmesser von 6 mm oder weniger wird empfohlen.
Genauigkeit der IOL-Stärkenberechnung
Abschnitt betitelt „Genauigkeit der IOL-Stärkenberechnung“Bei der primären IOL-Implantation bei Kindern ist die Vorhersagegenauigkeit der aktuellen Berechnungsformeln im Vergleich zu Erwachsenen deutlich geringer. In einer Studie mit 108 Augen von 83 Patienten lag die Vorhersagerate innerhalb von ±1,00 D von acht Formeln (Holladay 1, SRK/T, Hoffer Q, Haigis, Barrett Universal II, Kane, EVO 2.0, Ladas Super Formula) nur bei 35,2–43,5 % (bei Erwachsenen 93,5–100 %)2). Die SRK/T- und Kane-Formeln zeigten relativ gute Ergebnisse, und ein junges Alter sowie eine kurze Achsenlänge waren die Hauptprädiktoren für eine Refraktionsüberraschung (Vorhersagefehler ≥ ±2,00 D)2). Es gab keinen signifikanten Unterschied in der Vorhersagegenauigkeit zwischen Operationsmethode oder IOL-Typ2).
Postoperative Refraktionskorrektur
Abschnitt betitelt „Postoperative Refraktionskorrektur“- Einseitig postoperativ: Korrektur mit Kontaktlinsen (KL) ist die Basis. Weiche KL sind oft auf +25 D begrenzt; darüber werden harte KL verwendet.
- Beidseitig postoperativ: Brillenmanagement ist möglich. Im Säuglingsalter werden spezielle Gestelle verwendet.
- Auch bei IOL-Augen ist bei verbleibender Hyperopie eine Brille erforderlich.
- Ab dem Schulalter können Bifokalbrillen in Betracht gezogen werden.
Amblyopiebehandlung
Abschnitt betitelt „Amblyopiebehandlung“Bei einseitigen Fällen und beidseitigen Fällen mit Seitendifferenz ist eine Okklusion des gesunden Auges erforderlich. Nach dem IATS-Okklusionsprotokoll beträgt die Okklusionsdauer bis zum Alter von 8 Monaten die Anzahl der Monate (z. B. 4 Monate alt → 4 Stunden); nach 8 Monaten etwa die Hälfte der Wachzeit.
Operationsergebnisse bei angeborenem Katarakt mit PFV
Abschnitt betitelt „Operationsergebnisse bei angeborenem Katarakt mit PFV“In der multizentrischen Registerstudie der PEDIG (Pediatric Eye Disease Investigator Group) wurden die 5-Jahres-Ergebnisse von 64 Augen mit PFV (48 aphake Augen, 16 pseudophake Augen) berichtet1). Das mediane Alter bei der Operation der aphaken Augen betrug 2 Monate, und bei 96 % wurde eine vordere Vitrektomie durchgeführt. Nach 5 Jahren erreichten nur 10 % (4/42 Augen, 95 %-KI 3–23 %) eine altersentsprechende Sehschärfe. Eine Sehschärfe besser als 20/200 wurde bei 59 % (17/29) der aphaken PFV-Augen erreicht, verglichen mit 23 % (3/13) der pseudophaken PFV-Augen1). Der posteriore PFV-Typ (mit Glaskörper-, Netzhaut- oder Sehnervenanomalien) zeigte eine schlechtere Sehprognose als der anteriore Typ (mediane Sehschärfe 20/800 vs. 20/100)1).
Basierend auf den Ergebnissen der IATS besteht bei IOL-Implantation innerhalb der ersten 6 Lebensmonate kein Unterschied im Sehvermögen im Vergleich zur CL-Versorgung, jedoch sind Nachoperationen aufgrund von Achsentrübungen häufiger. Daher wird die IOL-Implantation in diesem Alter auf begrenzte Fälle beschränkt. Ab einem Alter von 2 Jahren wird in der Regel die primäre IOL-Implantation gewählt. Die IOL-Stärke wird mit dem Ziel einer Überkorrektur ausgewählt, um der späteren Myopisierung durch das Wachstum Rechnung zu tragen.
6. Pathophysiologie und detaillierte Entstehungsmechanismen
Abschnitt betitelt „6. Pathophysiologie und detaillierte Entstehungsmechanismen“Entstehungsmechanismus der Formdeprivationsamblyopie
Abschnitt betitelt „Entstehungsmechanismus der Formdeprivationsamblyopie“Die Linsentrübung führt durch Lichtblockade der Sehachse zu einer Formdeprivationsamblyopie. Durch das Fehlen angemessener visueller Reize während der kritischen Phase der Sehentwicklung wird die Entwicklung des visuellen Kortex beeinträchtigt.
Die kritische Phase reicht bei einseitigen Fällen bis zur 6. Lebenswoche, bei beidseitigen Fällen bis zur 10.–12. Lebenswoche. Ein Katarakt, der die Sehfunktion vor der kritischen Phase beeinträchtigt, führt insbesondere bei einseitigen Fällen zu einer raschen Amblyopieentwicklung. Der Erwerb der Sehfunktion beginnt in der kritischen Phase und ist etwa im Alter von 10 Jahren abgeschlossen.
Die Formdeprivationsamblyopie ist schwerwiegender und therapieresistenter als die gewöhnliche refraktive Amblyopie. Dies ist die Grundlage für die Notwendigkeit einer frühzeitigen Operation.
Entstehungsmechanismus des Nachstars (hintere Kapseltrübung)
Abschnitt betitelt „Entstehungsmechanismus des Nachstars (hintere Kapseltrübung)“Bei Kindern ist die Aktivität der Linsenepithelzellen hoch, und eine hintere Kapseltrübung (Nachstar) tritt häufiger und früher auf als bei Erwachsenen. Postoperativ verbliebene Linsenepithelzellen proliferieren und wandern auf die hintere Kapsel, wodurch die Sehachse blockiert wird. Daher ist bei Kindern unter 6 Jahren die intraoperative hintere Kapsulotomie und vordere Vitrektomie zur Prävention des Nachstars der Standardeingriff.
Unterschiede in Trübungsmorphologie und Auswirkung auf die Sehfunktion
Abschnitt betitelt „Unterschiede in Trübungsmorphologie und Auswirkung auf die Sehfunktion“Je nach Lokalisation und Morphologie der Linsentrübung unterscheiden sich die Auswirkungen auf die Sehfunktion und die Operationsindikation. Der nukleäre Katarakt verursacht eine dichte Trübung direkt auf der Sehachse, was zu einer schlechten Sehprognose führt und eine frühzeitige Operation erfordert. Der Sutur- und punktförmige Katarakt beeinträchtigt die Sehentwicklung selten und kann oft beobachtet werden. Der hintere Lentikonus ist oft einseitig, mit Vorwölbung der hinteren Kapsel und fortschreitender Trübung, die schließlich zu einem Totalstar führen kann.
Linsenentwicklung und Ursachen der Trübung
Abschnitt betitelt „Linsenentwicklung und Ursachen der Trübung“Die Entstehung des angeborenen Katarakts beruht auf Anomalien während der embryonalen Linsenentwicklung. Die Linse entwickelt sich aus dem Linsenbläschen, das aus der Ektodermplatte differenziert; der Kern besteht aus primären Linsenfasern (Grundlage des nukleären Katarakts), die Rinde aus sekundären Linsenfasern (Grundlage des lamellären und Suturkatarakts). Bei intrauterinen Infektionen wie Röteln wird die embryonale Linsenfasernbildung direkt geschädigt. Bei Stoffwechselstörungen (z. B. Galaktosämie) erhöht akkumuliertes Galaktitol den osmotischen Druck in der Linse, was zu einer Überwässerung und Trübung führt. Bei hereditärem Katarakt beeinträchtigen Funktionsstörungen von Kristallinproteinen oder Membranproteinen (z. B. Connexine) den Mechanismus der Linsentransparenzerhaltung.
7. Postoperative Komplikationen und Langzeitprognose
Abschnitt betitelt „7. Postoperative Komplikationen und Langzeitprognose“Nachstar (Achsentrübung)
Abschnitt betitelt „Nachstar (Achsentrübung)“Bei im Säuglingsalter operierten Fällen treten nahezu 100%ig eine Schrumpfung des vorderen Kapsulotomierandes oder Elschnig-Perlen-Trübungen auf. Die Behandlung ist wie folgt.
- Ab 1 Jahr: Nd:YAG-Laser-Kapsulotomie möglich
- Wenn Laser bei Kindern unter 6 Jahren schwierig ist: operative hintere Kapsulektomie und vordere Vitrektomie durchführen
Die 5-Jahres-Kumulativinzidenz der Visusachsentrübung bei pseudophaken Augen mit PFV betrug 45 % (95 %-KI 13–66 %) 1). Bei Durchführung einer vorderen Vitrektomie während der Erstoperation betrug die Inzidenz der Visusachsentrübung 18 % (95 %-KI 8–28 %), was signifikant niedriger war als 60 % (95 %-KI 0–84 %) ohne Vitrektomie 1).
Sekundärglaukom
Abschnitt betitelt „Sekundärglaukom“Dies ist die wichtigste Spätkomplikation nach einer angeborenen Kataraktoperation.
- Inzidenz: tritt bei 18–26 % der Patienten nach der Operation auf
- Risikofaktoren: junges Alter bei Operation, Mikrophthalmus
- Zeitpunkt des Auftretens: kann auch mehr als 10 Jahre nach der Operation auftreten. Langzeitnachsorge ist obligatorisch.
Die 5-Jahres-Kumulativinzidenz von Glaukom-bedingten unerwünschten Ereignissen bei aphaken Augen mit PFV betrug 24 % (95 %-KI 9–37 %), bei pseudophaken Augen 7 % (95 %-KI 0–20 %) 1). Es gab keinen signifikanten Unterschied im Glaukomrisiko zwischen PFV-Augen und Nicht-PFV-Augen (altersadjustierte HR = 1,20, 95 %-KI 0,54–2,64, P = 0,66), und PFV selbst war kein unabhängiger Risikofaktor für Glaukom 1).
5-Jahres-Kumulativinzidenz von Komplikationen bei angeborener Katarakt mit PFV
Abschnitt betitelt „5-Jahres-Kumulativinzidenz von Komplikationen bei angeborener Katarakt mit PFV“| Komplikation | PFV-aphakes Auge | PFV-pseudophakes Auge |
|---|---|---|
| Glaukom-bedingte unerwünschte Ereignisse | 24 % (95 %-KI 9–37 %) | 7 % (95 %-KI 0–20 %) |
| Visueller Achsentrübung (mit vorderer Vitrektomie) | 18 % (95 %-KI 8–28 %) | — |
| Visueller Achsentrübung (ohne vordere Vitrektomie) | 60 % (95 %-KI 0–84 %) | 45 % (95 %-KI 13–66 %) |
| Netzhautablösung | 4 % (95 %-KI 0–10 %) | 7 % (95 %-KI 0–19 %) |
Weitere Komplikationen
Abschnitt betitelt „Weitere Komplikationen“- Vordere Kapselschrumpfung: Der Rand der vorderen Kapsulotomie schrumpft und die Kapselöffnung verkleinert sich. Bei Fortschreiten kann es zu Sehstörungen kommen.
- Netzhautablösung: Besonders hohes Risiko bei Fällen mit PFV.
Faktoren, die die Sehprognose beeinflussen
Abschnitt betitelt „Faktoren, die die Sehprognose beeinflussen“- Ausmaß der Formdeprivationsamblyopie (frühzeitige Operation ist der wichtigste Faktor)
- Vorhandensein von Augenkomplikationen (Mikrokornea und Mikrophthalmie sind mit schlechter Prognose verbunden)
- Angemessene refraktive Korrektur und Fortsetzung der Amblyopiebehandlung nach der Operation
- Verständnis und Kooperation der Eltern
Das sekundäre Glaukom ist die wichtigste Komplikation. Es tritt bei 18–26 % der Patienten nach der Operation auf und kann auch mehr als 10 Jahre nach dem Eingriff auftreten, sodass auch im Erwachsenenalter regelmäßige Augeninnendruckkontrollen erforderlich sind. Die hintere Kapseltrübung (Visusachsentrübung) tritt bei fast allen Säuglingsoperationen auf, ist aber bei Kindern über einem Jahr mit YAG-Laser behandelbar; bei Kindern unter 6 Jahren kann ein chirurgischer Eingriff erforderlich sein.
8. Aktuelle Forschung und zukünftige Perspektiven
Abschnitt betitelt „8. Aktuelle Forschung und zukünftige Perspektiven“Verbesserung der Genauigkeit von IOL-Stärkenberechnungsformeln bei Kindern
Abschnitt betitelt „Verbesserung der Genauigkeit von IOL-Stärkenberechnungsformeln bei Kindern“Die Vorhersagegenauigkeit der aktuellen IOL-Stärkenberechnungsformeln für Kinder ist im Vergleich zu Erwachsenen unzureichend, und selbst neuere Formeln (Kane, Barrett Universal II usw.) haben keine klare Überlegenheit gegenüber herkömmlichen Formeln (SRK/T usw.) gezeigt 2). Die Vorhersagerate innerhalb von ±1,00 D liegt bei allen 8 aktuellen Formeln nur bei 35,2–43,5 %, verglichen mit 93,5–100 % bei Erwachsenen, was einen großen Unterschied darstellt 2).
Die Entwicklung spezieller Algorithmen, die an die kurze Achsenlänge, die steile Hornhautkrümmung, die flache Vorderkammertiefe und das Augenwachstum bei Kindern angepasst sind, ist erforderlich 2). Es gibt keinen signifikanten Unterschied in der Vorhersagegenauigkeit je nach Operationstechnik oder IOL-Typ, und derzeit sind die aktive postoperative refraktive Korrektur und Nachsorge wichtige ergänzende Maßnahmen.
9. Referenzen
Abschnitt betitelt „9. Referenzen“- Haider KM, Repka MX, Sutherland DR, et al. Outcomes and Complications 5 Years After Surgery for Pediatric Cataract Associated With Persistent Fetal Vasculature. Am J Ophthalmol. 2024;261:156-165.
- Jin J, Shen Y, Qu Y, et al. Accuracy of new-generation and traditional intraocular lens power calculation formulas in pediatric primary implantation. J Cataract Refract Surg. 2024.
- Kaur S, Yangzes S, Ram J. Unilateral Congenital Cataract. J Pediatr Ophthalmol Strabismus. 2019;56(1):60-61. PMID: 30673102.
