
آب مروارید مادرزادی (Congenital Cataract)
نکات کلیدی در یک نگاه
Section titled “نکات کلیدی در یک نگاه”۱. آب مروارید مادرزادی چیست؟
Section titled “۱. آب مروارید مادرزادی چیست؟”آب مروارید مادرزادی (congenital cataract) به معنای کدر شدن عدسی است که در بدو تولد مشاهده میشود. از سوی دیگر، کدر شدنی که در بدو تولد وجود ندارد اما بعداً ایجاد میشود، آب مروارید تکاملی نامیده میشود. آب مروارید در نوزادان و کودکان خردسال که علل تروماتیک ندارد، اغلب به طور کلی آب مروارید مادرزادی نامیده میشود.
از آنجا که زمینه مادرزادی دارند، آب مروارید تکاملی که در اوایل زندگی شروع میشود و پیشرفت میکند نیز در همین دسته قرار میگیرد. از نظر بالینی، باید به عنوان «آب مروارید زودرس» به طور مشابه درمان شود. «آب مروارید کودکان» یک اصطلاح جامع است که شامل تمام آب مرواریدهای دوران کودکی، از جمله موارد تروماتیک، و شامل آب مروارید مادرزادی (به معنای محدود)، تکاملی و اکتسابی است.
همهگیرشناسی
Section titled “همهگیرشناسی”این یک بیماری نادر است که با فراوانی ۱ در ۱۰۰۰ تا ۱۰۰۰۰ تولد رخ میدهد. پیشآگهی بینایی و رویکرد درمانی بین موارد دوطرفه و یک طرفه تفاوت قابل توجهی دارد و پیشآگهی بینایی در موارد یک طرفه بدتر است (زیرا آمبلیوپی محرومیت از شکل به راحتی ایجاد میشود).
بیماری عروق جنینی پایدار (persistent fetal vasculature; PFV) یکی از علل مهم آب مروارید مادرزادی است و اغلب با موارد یک طرفه و میکروفتالمی همراه است. PFV در حدود ۲۰٪ از آب مرواریدهای نوزادان و کودکان خردسال دیده میشود1).
آب مروارید مادرزادی به معنای محدود، کدر شدن عدسی است که در بدو تولد وجود دارد، در حالی که آب مروارید تکاملی پس از تولد شروع میشود، اما هر دو زمینه مادرزادی مشترکی دارند. از نظر بالینی، هر دو به عنوان «آب مروارید زودرس» به طور مشابه درمان میشوند و تشخیص زودهنگام و جراحی برای جلوگیری از آمبلیوپی محرومیت از شکل ضروری است.
2. علائم اصلی و یافتههای بالینی
Section titled “2. علائم اصلی و یافتههای بالینی”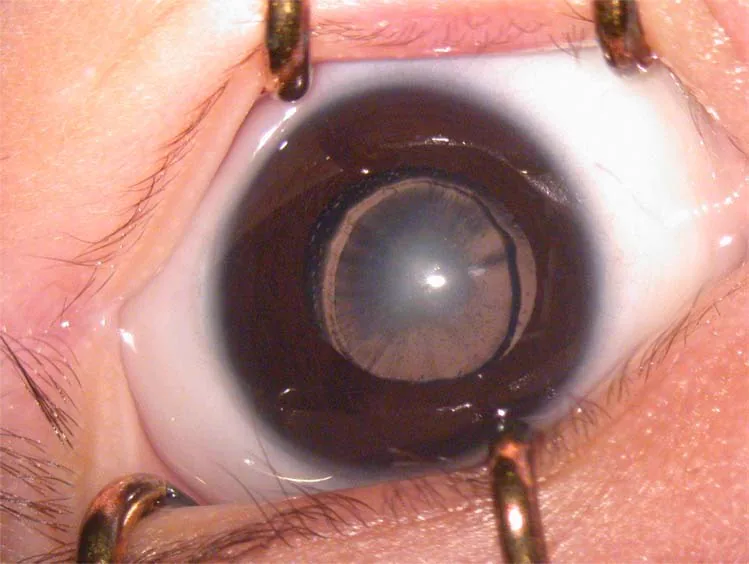
علائم ذهنی / نحوه کشف
Section titled “علائم ذهنی / نحوه کشف”از آنجایی که نوزادان و کودکان نوپا نمیتوانند علائم خود را بیان کنند، مشاهده والدین و کشف در معاینات دورهای نوزادان اهمیت دارد.
- مردمک سفید (لوکوکوریا): در موارد کدورت شدید، والدین متوجه «سفیدی چشم» میشوند. یکی از شایعترین دلایل کشف
- استرابیسم (انحراف چشم): در موارد یکطرفه و ایجاد آمبلیوپی، ممکن است به صورت انحراف محور چشم ظاهر شود
- نیستاگموس (حرکات نوسانی چشم): نشانه پیشرفت آمبلیوپی دوطرفه است. در صورت بروز، جراحی فوری ضروری است
- ضعف بینایی / عدم تثبیت نگاه: نشاندهنده تشکیل آمبلیوپی محرومیتی (form deprivation amblyopia) است
یافتههای بالینی
Section titled “یافتههای بالینی”شاخصهای نشاندهنده آمبلیوپی محرومیتی در زیر آورده شده است.
| شاخص | توضیح |
|---|---|
| کاهش بینایی | کاهش بینایی نامتناسب با شدت آب مروارید |
| تثبیت ضعیف بینایی | تأخیر در رشد واکنشهای تثبیت و دنبالکردن |
| استرابیسم (انحراف چشم) | انحراف چشم ناشی از آمبلیوپی یکطرفه |
| نیستاگموس (حرکات غیرارادی چشم) | نشانه پیشرفت آمبلیوپی دوطرفه |
| تفاوت طول محوری چشمها | عدم تقارن بیش از 0.5 میلیمتر |
به عنوان معیار کدورتهای مؤثر بر عملکرد بینایی، در موارد یکطرفه کدورت 3 میلیمتر یا بیشتر تأثیرگذار در نظر گرفته میشود. به طور کلی، کدورتهای خلفی نسبت به قدامی، مرکزی نسبت به محیطی، و غلیظ نسبت به رقیق بیشتر بر عملکرد بینایی تأثیر میگذارند.
اغلب زمانی که والدین متوجه مردمک سفید میشوند یا در معاینات چشم نوزادان در غربالگری سلامت کشف میشود. همچنین مواردی وجود دارد که به دلیل استرابیسم یا تثبیت ضعیف به چشمپزشک مراجعه و تشخیص داده میشود. در موارد یکطرفه، چون چشم سالم غالب است و کاهش بینایی به راحتی قابل مشاهده نیست، غربالگری فعال در معاینات اهمیت دارد.
3. علل و عوامل خطر
Section titled “3. علل و عوامل خطر”علت آب مروارید مادرزادی متنوع است و 30 تا 50 درصد موارد ایدیوپاتیک (بدون علت مشخص) هستند.
| علت | فراوانی / بیماریهای شاخص |
|---|---|
| ایدیوپاتیک (علت ناشناخته) | ۳۰-۵۰٪. شایعترین |
| ارثی | اتوزومال غالب شایعترین. اتوزومال مغلوب و وابسته به جنس مغلوب نیز وجود دارد |
| عفونت داخل رحمی | سرخجه (سندرم سرخجه مادرزادی)، هرپس، CMV، توکسوپلاسما و غیره |
| اختلال متابولیک | گالاکتوزمی، هیپوکلسمی، هوموسیستینوری، سندرم Lowe، سندرم Alport و غیره |
| ناهنجاری کروموزومی | سندرم داون و غیره |
| بیماری چشمی همراه | میکروفتالمی، آنیریدی مادرزادی، PFV (باقیماندگی عروق جنینی) و غیره |
| بیماریها و سندرمهای سیستمیک | سندرم Hallermann-Streiff، سندرم Pierre Robin و غیره |
PFV (باقیماندگی عروق جنینی) یک علت مهم آب مروارید مادرزادی است و به دلیل عدم پسرفت عروق زجاجیه اولیه جنینی ایجاد میشود. اغلب یک طرفه و همراه با میکروفتالمی است و در حدود ۲۰٪ از آب مرواریدهای نوزادی دیده میشود 1). در صورت درگیری بخش خلفی (PFV خلفی)، پیشآگهی بینایی ضعیف است.
شایعترین نوع آب مروارید مادرزادی ارثی، اتوزومال غالب است. در صورت وجود سابقه خانوادگی، مشاوره ژنتیک و غربالگری درون خانواده توصیه میشود. توجه به این نکته ضروری است که ۳۰ تا ۵۰٪ موارد آب مروارید مادرزادی ایدیوپاتیک هستند، بنابراین حتی بدون سابقه خانوادگی نیز ممکن است رخ دهد.
۴. تشخیص و روشهای آزمایش
Section titled “۴. تشخیص و روشهای آزمایش”طبقهبندی مورفولوژیک
Section titled “طبقهبندی مورفولوژیک”از آنجایی که اندیکاسیون درمان بر اساس محل و شکل کدورت عدسی متفاوت است، طبقهبندی مورفولوژیک اساس تشخیص را تشکیل میدهد.
| نام طبقهبندی | نام انگلیسی | ویژگیها |
|---|---|---|
| آب مروارید هستهای | nuclear cataract | کدورت در داخل بخیه Y شکل. مادرزادی. پیشآگهی بینایی ضعیف |
| آب مروارید لایهای | lamellar (zonular) cataract | کدورت لایهای در اطراف بخیه Y شکل. شایع در آب مروارید رشدی |
| لنتیکونوس خلفی | posterior lenticonus | برآمدگی کپسول خلفی همراه با کدورت. یک طرفه. ممکن است با پیشرفت به آب مروارید کامل تبدیل شود |
| آب مروارید کامل | total cataract | کدر شدن کامل عدسی |
| آب مروارید کپسولی | capsular cataract | کدر شدن کپسول قدامی، خلفی یا زیر کپسول |
| آب مروارید بخیهای | sutural cataract | کدر شدن در محل بخیههای Y شکل. تأثیر کمی بر بینایی دارد |
| آب مروارید نقطهای | punctate cataract | کدر شدن نقطهای. به ندرت باعث اختلال بینایی میشود |
| آب مروارید آبی | cerulean cataract | کدر شدن نقطهای آبی در قشر عدسی. بدون اختلال بینایی |
آزمایشهای لازم
Section titled “آزمایشهای لازم”- معاینه با لامپ شکاف (اسلیت لمپ): آزمایش پایه برای ارزیابی شکل، محل، شدت و وسعت کدورت
- معاینه فوندوس: تعیین شدت کدورت آب مروارید از طریق دید فوندوس. در صورت مشکل در دید، سونوگرافی B-mode اضافه میشود
- اندازهگیری طول محوری چشم: برای تعیین قدرت لنز داخل چشمی (IOL)، پیشبینی اندازه عدسی و تشخیص زودهنگام گلوکوم پس از جراحی (افزایش غیرطبیعی طول محوری) ضروری است
- آزمایش انکسار: با استفاده از رفرکتومتر خودکار دستی و رتینوسکوپ انجام میشود
- ارزیابی بینایی: با روش PL (نگاه ترجیحی: ارزیابی واکنش ترجیحی با بینایی خطوط) و VEP (پتانسیل برانگیخته بینایی) انجام میشود. در VEP، مقادیر کمتر از 40% نرمال نشاندهنده کاهش عملکرد بینایی است
- آزمایشهای عمومی: غربالگری بیماریهای سیستمیک توسط پزشک اطفال ضروری است
اندیکاسیون جراحی اساساً بر اساس حدت بینایی (بینایی خطوط) و وضعیت رشد واکنشهای بینایی مانند تثبیت و دنبال کردن تعیین میشود.
زمان اندیکاسیون جراحی
Section titled “زمان اندیکاسیون جراحی”معیارهای جراحی فعال در زیر آورده شده است.
| نوع چشم | معیار اندیکاسیون | زمان تقریبی جراحی |
|---|---|---|
| یک طرفه (آب مروارید کامل) | به عنوان اورژانس درمان شود | ترجیحاً در چند روز اول پس از تولد |
| یکطرفه (کدورت شدید) | کدورت شدید قبل از ۶ هفتگی | حدود یک ماهگی |
| دوطرفه (کدورت شدید) | کدورت شدید قبل از ۱۲ هفته (۳ ماهگی) | حدود دو ماهگی |
| شکل قابل پیگیری | آب مروارید نقطهای، بخیهای، کپسول قدامی، لایهای یا پودری هسته بدون تفاوت بین دو چشم | پیگیری منظم |
آب مروارید کامل یکطرفه یک بیماری اورژانسی است و در صورت عدم وجود عوارض شدید، انجام جراحی در چند روز اول پس از تولد توصیه میشود.
آب مروارید کامل یکطرفه یک بیماری اورژانسی است و برای جلوگیری از آمبلیوپی محرومیت بینایی، جراحی در چند روز اول پس از تولد توصیه میشود. در موارد دوطرفه نیز جراحی زودهنگام در حدود ۲ تا ۳ ماهگی انجام میشود. اندیکاسیون جراحی بر اساس حدت بینایی و رشد واکنشهای بینایی مانند تثبیت و دنبال کردن به طور جامع تعیین میشود. در اشکالی که بر عملکرد بینایی تأثیر نمیگذارند مانند آب مروارید نقطهای و بخیهای، پیگیری اولویت دارد.
۵. روشهای استاندارد درمان
Section titled “۵. روشهای استاندارد درمان”روش جراحی
Section titled “روش جراحی”روش اصلی جراحی در کودکان زیر ۶ سال، آسپیراسیون لنز (امولسیفیکاسیون) + کپسولکتومی خلفی + ویترکتومی قدامی (با یا بدون کاشت IOL) است. در کودکان، برای جلوگیری از آب مروارید ثانویه (کدورت محور بینایی)، بر خلاف روش استاندارد بزرگسالان، کپسولکتومی خلفی و ویترکتومی قدامی اساس کار است. پس از کپسولوتومی قدامی با CCC، کورتکس و هسته لنز آسپیره شده و سپس کپسول خلفی نیز با CCC باز شده و ویترکتومی قدامی با کاتر ویتره انجام میشود.
سه روش اصلی جراحی در زیر آورده شده است.
| روش جراحی | موارد اصلی کاربرد | نکات کلیدی |
|---|---|---|
| آسپیراسیون عدسی + کپسولکتومی خلفی + ویترکتومی قدامی | روش پایه برای کودکان زیر ۶ سال | برای پیشگیری از کدورت کپسول خلفی، کپسولکتومی خلفی و ویترکتومی قدامی همزمان انجام میشود |
| آسپیراسیون عدسی + کپسولکتومی خلفی + ویترکتومی قدامی + کاشت IOL | هنگام کاشت IOL | اندازه ایدهآل پنجره کپسول قدامی و خلفی حدود ۵ میلیمتر است |
| آسپیراسیون عدسی + کاشت IOL (مشابه بزرگسالان) | بالای ۶ سال | کپسولکتومی خلفی و ویترکتومی قدامی قابل حذف هستند |
ملاحظات مربوط به کاشت IOL
Section titled “ملاحظات مربوط به کاشت IOL”در مورد کاشت IOL در نوزادان و کودکان خردسال، مطالعه درمان آفاکی نوزادان (IATS) معیارهایی را ارائه کرده است. کاشت IOL در شش ماه اول زندگی تفاوتی در دید در سن ۴.۵ سالگی با مدیریت لنز تماسی (CL) ندارد و در چشمهای کاشته شده با IOL، جراحی مجدد برای کدورت محور بینایی به طور معنیداری بیشتر است. بنابراین کاشت IOL در شش ماه اول زندگی به موارد محدودی اختصاص دارد. در کودکان بالای ۲ سال، کاشت اولیه IOL معمولاً انتخاب میشود.
مقدار هدف قدرت IOL
Section titled “مقدار هدف قدرت IOL”در کودکان، به دلیل رشد چشم و افزایش نزدیکبینی با افزایش سن، اساس درمان اصلاح بیش از حد (هایپروپیک) با در نظر گرفتن رشد آینده چشم است.
| سن در زمان کاشت | هدف انکساری پس از جراحی | هدف |
|---|---|---|
| سن ۱ سال | اصلاح بیش از حد حدود ۵+ دیوپتر | تمرکز بر دید نزدیک برای تحریک رشد بینایی |
| سن ۲ سال | اصلاح بیش از حد حدود ۴+ دیوپتر | همانند بالا |
| پس از رشد (حدود ۲۰ سالگی) | نزدیکبینی خفیف (حدود ۰ تا ۱- دیوپتر) | هدف دستیابی به ثبات انکساری طولانیمدت |
برای ماده IOL، هم بخش هپتیک و هم بخش اپتیک، ماده آکریلیک ترجیح داده میشود. قطر اپتیک ۶ میلیمتر یا کمتر توصیه میگردد.
دقت محاسبه قدرت لنز داخل چشمی
Section titled “دقت محاسبه قدرت لنز داخل چشمی”در کاشت اولیه لنز داخل چشمی در کودکان، دقت پیشبینی فرمولهای فعلی محاسبه قدرت لنز در مقایسه با بزرگسالان به طور قابل توجهی پایینتر است. در مطالعهای روی 108 چشم از 83 بیمار، دقت پیشبینی در محدوده 1.00± دیوپتر برای 8 فرمول (Holladay 1، SRK/T، Hoffer Q، Haigis، Barrett Universal II، Kane، EVO 2.0، Ladas Super Formula) تنها بین 35.2 تا 43.5 درصد بود (در بزرگسالان 93.5 تا 100 درصد) 2). فرمولهای SRK/T و Kane نتایج نسبتاً بهتری نشان دادند و سن پایین و طول محوری کوتاه چشم عوامل پیشبینیکننده اصلی خطای پیشبینی (خطای 2.00± دیوپتر یا بیشتر) بودند 2). تفاوت معنیداری در دقت پیشبینی بین روشهای جراحی یا انواع لنز وجود نداشت 2).
تصحیح عیوب انکساری پس از جراحی
Section titled “تصحیح عیوب انکساری پس از جراحی”- یک طرفه پس از جراحی: اصلاح با لنز تماسی اساس درمان است. لنزهای تماسی نرم معمولاً تا حدود 25+ دیوپتر محدود هستند و برای مقادیر بالاتر از لنزهای تماسی سخت استفاده میشود.
- دو طرفه پس از جراحی: مدیریت با عینک امکانپذیر است. در نوزادان و کودکان خردسال از فریمهای مخصوص استفاده میشود.
- حتی در چشمهای دارای لنز داخل چشمی، در صورت باقی ماندن دوربینی، استفاده از عینک ضروری است.
- از سنین مدرسه به بعد، عینک دوکانونی نیز در نظر گرفته میشود.
درمان تنبلی چشم
Section titled “درمان تنبلی چشم”در موارد یک طرفه و دو طرفه با اختلاف بین دو چشم، بستن چشم سالم ضروری است. در پروتکل بستن چشم IATS، تا سن 8 ماهگی، مدت زمان بستن به تعداد ماههای سن کودک است (مثلاً کودک 4 ماهه: 4 ساعت) و پس از 8 ماهگی، حدود نیمی از ساعات بیداری توصیه میشود.
نتایج جراحی آب مروارید مادرزادی همراه با PFV
Section titled “نتایج جراحی آب مروارید مادرزادی همراه با PFV”در مطالعه ثبتشده چندمرکزی PEDIG (Pediatric Eye Disease Investigator Group)، نتایج 5 ساله 64 چشم مبتلا به PFV (48 چشم بدون لنز و 16 چشم با لنز داخل چشمی) گزارش شده است 1). میانگین سن جراحی در چشمهای بدون لنز 2 ماه بود و در 96% موارد ویترکتومی قدامی انجام شد. تنها 10% (4 از 42 چشم، فاصله اطمینان 95%: 3 تا 23%) پس از 5 سال به دید متناسب با سن دست یافتند. دید بهتر از 20/200 در 59% (17 از 29 چشم) از چشمهای بدون لنز مبتلا به PFV و تنها 23% (3 از 13 چشم) از چشمهای دارای لنز مبتلا به PFV به دست آمد 1). PFV نوع خلفی (همراه با ناهنجاریهای زجاجیه، شبکیه و عصب بینایی) نسبت به نوع قدامی پیشآگهی بینایی بدتری داشت (میانه دید 20/800 در مقابل 20/100) 1).
بر اساس نتایج IATS، کاشت لنز داخل چشمی (IOL) در شش ماه اول زندگی از نظر بینایی تفاوتی با مدیریت با لنز تماسی ندارد و نیاز به جراحی مجدد برای کدورت محور بینایی بیشتر است، بنابراین کاشت IOL در این دوره به موارد محدود توصیه میشود. در کودکان بالای دو سال، کاشت اولیه IOL معمولاً انتخاب میشود. قدرت IOL با هدف بیشتصحیح (overcorrection) با در نظر گرفتن نزدیکبینی پس از رشد انتخاب میشود.
۶. پاتوفیزیولوژی و مکانیسم دقیق بروز
Section titled “۶. پاتوفیزیولوژی و مکانیسم دقیق بروز”مکانیسم ایجاد آمبلیوپی محرومیتی (deprivation amblyopia)
Section titled “مکانیسم ایجاد آمبلیوپی محرومیتی (deprivation amblyopia)”کدورت عدسی با مسدود کردن نور محور بینایی باعث آمبلیوپی محرومیتی میشود. با مسدود شدن تحریک بینایی مناسب در دوره بحرانی رشد بینایی، رشد قشر بینایی مختل میشود.
دوره بحرانی برای یکطرفه تا ۶ هفتگی و برای دوطرفه تا ۱۰-۱۲ هفتگی پس از تولد است. اگر آب مروارید قبل از دوره بحرانی بر عملکرد بینایی تأثیر بگذارد، بهویژه در موارد یکطرفه، آمبلیوپی به سرعت ایجاد میشود. کسب عملکرد بینایی از دوره بحرانی شروع شده و در حدود ۱۰ سالگی کامل میشود.
آمبلیوپی محرومیتی شدیدتر از آمبلیوپی انکساری معمولی است و به درمان مقاومتر است. این امر مبنای ضرورت جراحی زودهنگام است.
مکانیسم بروز آب مروارید ثانویه (کدورت کپسول خلفی)
Section titled “مکانیسم بروز آب مروارید ثانویه (کدورت کپسول خلفی)”در کودکان، فعالیت سلولهای اپیتلیال عدسی بالا است و کدورت کپسول خلفی (آب مروارید ثانویه) پس از جراحی با شیوع بیشتر و زودتر از بزرگسالان رخ میدهد. سلولهای اپیتلیال عدسی باقیمانده پس از جراحی تکثیر شده و روی کپسول خلفی مهاجرت میکنند و محور بینایی را مسدود میکنند. بنابراین در کودکان زیر ۶ سال، روش استاندارد برای پیشگیری از آب مروارید ثانویه، انجام کپسولکتومی خلفی و ویترکتومی قدامی حین عمل است.
تفاوت شکل کدورت و تأثیر آن بر عملکرد بینایی
Section titled “تفاوت شکل کدورت و تأثیر آن بر عملکرد بینایی”تأثیر بر عملکرد بینایی و اندیکاسیون جراحی بسته به محل و شکل کدورت عدسی متفاوت است. آب مروارید هستهای به دلیل ایجاد کدورت متراکم در مرکز محور بینایی، پیشآگهی بینایی ضعیفی دارد و نیاز به جراحی زودهنگام دارد. آب مروارید بخیهای (sutural) و نقطهای (punctate) معمولاً تأثیر کمی بر رشد بینایی دارند و اغلب قابل پیگیری هستند. عدسی مخروطی خلفی (posterior lenticonus) اغلب یکطرفه است و با بیرونزدگی کپسول خلفی و پیشرفت کدورت، در نهایت میتواند به آب مروارید کامل تبدیل شود.
تکامل عدسی و علل ایجاد کدورت
Section titled “تکامل عدسی و علل ایجاد کدورت”بروز آب مروارید مادرزادی زمینهساز ناهنجاری در روند تکامل جنینی عدسی است. عدسی از وزیکول عدسی که از اکتودرم تمایز یافته تشکیل میشود؛ هسته از فیبرهای اولیه عدسی (که منشأ آب مروارید هستهای است) و قشر از فیبرهای ثانویه عدسی (که منشأ آب مروارید لایهای و بخیهای است) تشکیل میشود. در عفونتهای داخل رحمی مانند ویروس سرخجه، تشکیل فیبرهای عدسی در دوره جنینی مستقیماً مختل میشود. در اختلالات متابولیک (مانند گالاکتوزمی)، تجمع بیش از حد گالاکتیتول باعث افزایش فشار اسمزی در عدسی و در نتیجه آبگرفتگی و کدورت عدسی میشود. در آب مروارید ارثی، اختلال در عملکرد پروتئینهای کریستالین و پروتئینهای غشایی (مانند کانکسین) مکانیسم حفظ شفافیت عدسی را مختل میکند.
۷. عوارض پس از جراحی و پیشآگهی بلندمدت
Section titled “۷. عوارض پس از جراحی و پیشآگهی بلندمدت”آب مروارید ثانویه (کدورت محور بینایی)
Section titled “آب مروارید ثانویه (کدورت محور بینایی)”در موارد جراحی در دوران نوزادی و شیرخوارگی، تقریباً در ۱۰۰٪ موارد انقباض لبه کپسولوتومی قدامی و کدورت از نوع Elschnig pearls رخ میدهد. درمان به شرح زیر است.
- سن بالای 1 سال: کپسولوتومی خلفی با لیزر Nd:YAG امکانپذیر است
- در صورت دشواری لیزر در کودکان زیر 6 سال: کپسولکتومی خلفی و ویترکتومی قدامی انجام میشود
بروز تجمعی 5 ساله کدورت محور بینایی در چشمهای شبهفاکیک همراه با PFV، 45% (95% CI 13-66%) بود 1). بروز کدورت محور بینایی در مواردی که ویترکتومی قدامی در جراحی اولیه انجام شده بود، 18% (95% CI 8-28%) بود که در مقایسه با 60% (95% CI 0-84%) در مواردی که انجام نشده بود، به طور معنیداری کمتر بود 1).
گلوکوم ثانویه
Section titled “گلوکوم ثانویه”مهمترین عارضه دیررس پس از جراحی آب مروارید مادرزادی است.
- بروز: در 18-26% موارد پس از جراحی رخ میدهد
- عوامل خطر: سن پایین در زمان جراحی، میکروفتالمی
- زمان بروز: ممکن است حتی بیش از 10 سال پس از جراحی رخ دهد. پیگیری طولانی مدت ضروری است
بروز تجمعی 5 ساله رویدادهای نامطلوب مرتبط با گلوکوم در چشمهای آفاکیک همراه با PFV، 24% (95% CI 9-37%) و در چشمهای شبهفاکیک، 7% (95% CI 0-20%) بود 1). تفاوت معنیداری در خطر گلوکوم بین چشمهای PFV و غیر PFV وجود نداشت (HR adjusted for age=1.20, 95% CI 0.54-2.64, P=0.66) و PFV به خودی خود یک عامل خطر مستقل برای گلوکوم محسوب نمیشد 1).
بروز تجمعی 5 ساله عوارض در آب مروارید مادرزادی همراه با PFV
Section titled “بروز تجمعی 5 ساله عوارض در آب مروارید مادرزادی همراه با PFV”| عارضه | چشم آفاکیک PFV | چشم شبهفاکیک PFV |
|---|---|---|
| رویدادهای نامطلوب مرتبط با گلوکوم | 24% (95% CI 9-37%) | 7% (95% CI 0-20%) |
| کدورت محور بینایی (با ویترکتومی قدامی) | 18% (95% CI 8 تا 28%) | — |
| کدورت محور بینایی (بدون ویترکتومی قدامی) | 60% (95% CI 0 تا 84%) | 45% (95% CI 13 تا 66%) |
| جداشدگی شبکیه | 4% (95% CI 0 تا 10%) | 7% (95% CI 0 تا 19%) |
سایر عوارض
Section titled “سایر عوارض”- انقباض کپسول قدامی: لبه کپسولوتومی قدامی منقبض شده و پنجره کپسولوتومی کوچک میشود. در صورت پیشرفت، باعث اختلال عملکرد بینایی میشود.
- جداشدگی شبکیه: به ویژه در موارد همراه با PFV خطر بالاتری دارد.
عوامل مؤثر بر پیشآگهی بینایی
Section titled “عوامل مؤثر بر پیشآگهی بینایی”- میزان ایجاد آمبلیوپی محرومیت فرم (وجود یا عدم جراحی زودهنگام مهمترین عامل)
- وجود عوارض چشمی (میکروقرنیه و میکروفتالمی پیشآگهی بدی دارند)
- اصلاح مناسب عیوب انکساری و ادامه درمان تنبلی چشم پس از جراحی
- درک و همکاری والدین
گلوکوم ثانویه مهمترین عارضه است. در ۱۸ تا ۲۶٪ موارد پس از جراحی رخ میدهد و حتی بیش از ۱۰ سال پس از جراحی نیز ممکن است بروز کند، بنابراین معاینات منظم فشار چشم حتی در بزرگسالی ضروری است. کدورت کپسول خلفی (کدورت محور بینایی) تقریباً در تمام موارد جراحی در نوزادان و کودکان خردسال رخ میدهد، اما در کودکان بالای یک سال میتوان با لیزر YAG درمان کرد و در کودکان زیر ۶ سال ممکن است نیاز به مداخله جراحی باشد.
۸. تحقیقات جدید و چشمانداز آینده
Section titled “۸. تحقیقات جدید و چشمانداز آینده”بهبود دقت فرمولهای محاسبه قدرت لنز داخل چشمی در کودکان
Section titled “بهبود دقت فرمولهای محاسبه قدرت لنز داخل چشمی در کودکان”دقت پیشبینی فرمولهای فعلی محاسبه قدرت لنز داخل چشمی در کودکان در مقایسه با بزرگسالان ناکافی است و حتی فرمولهای نسل جدید (مانند Kane و Barrett Universal II) برتری واضحی نسبت به فرمولهای قدیمی (مانند SRK/T) نشان ندادهاند 2). میزان پیشبینی صحیح در محدوده ۱± دیوپتر برای تمام ۸ فرمول فعلی تنها ۳۵.۲ تا ۴۳.۵٪ است که در مقایسه با ۹۳.۵ تا ۱۰۰٪ در بزرگسالان تفاوت زیادی دارد 2).
توسعه الگوریتمهای اختصاصی برای تطابق با ویژگیهای کودکان مانند طول محوری کوتاه، انحنای قرنیه تند، عمق اتاق قدامی کم و رشد چشم ضروری است 2). تفاوت معنیداری در دقت پیشبینی بین روشهای جراحی و انواع لنز وجود ندارد و در حال حاضر اصلاح فعال عیوب انکساری و پیگیری منظم پس از جراحی مکملهای مهمی هستند.
۹. منابع
Section titled “۹. منابع”- Haider KM, Repka MX, Sutherland DR, et al. Outcomes and Complications 5 Years After Surgery for Pediatric Cataract Associated With Persistent Fetal Vasculature. Am J Ophthalmol. 2024;261:156-165.
- Jin J, Shen Y, Qu Y, et al. Accuracy of new-generation and traditional intraocular lens power calculation formulas in pediatric primary implantation. J Cataract Refract Surg. 2024.
- Kaur S, Yangzes S, Ram J. Unilateral Congenital Cataract. J Pediatr Ophthalmol Strabismus. 2019;56(1):60-61. PMID: 30673102.
