
ต้อกระจกแต่กำเนิด (Congenital Cataract)
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”1. ต้อกระจกแต่กำเนิดคืออะไร?
หัวข้อที่มีชื่อว่า “1. ต้อกระจกแต่กำเนิดคืออะไร?”ต้อกระจกแต่กำเนิด (congenital cataract) ในความหมายแคบ หมายถึงความขุ่นของเลนส์ที่พบตั้งแต่แรกเกิด ส่วนความขุ่นที่ไม่มีตั้งแต่แรกเกิดและเกิดขึ้นภายหลังเรียกว่าต้อกระจกชนิดพัฒนาการ (developmental cataract) ต้อกระจกในทารกและเด็กเล็กที่ไม่มีสาเหตุเช่นการบาดเจ็บ มักเรียกโดยรวมว่าต้อกระจกแต่กำเนิด
ในแง่ของความโน้มเอียงแต่กำเนิด ต้อกระจกชนิดพัฒนาการที่เกิดขึ้นเร็วหลังคลอดและลุกลามก็จัดอยู่ในกลุ่มเดียวกัน ทางคลินิก ต้องจัดการทั้งสองแบบเดียวกันในฐานะ “ต้อกระจกในระยะเริ่มต้น” “ต้อกระจกในเด็ก” เป็นคำที่ครอบคลุมต้อกระจกทั้งหมดในวัยเด็กรวมถึงกรณีจากการบาดเจ็บ ครอบคลุมต้อกระจกแต่กำเนิด (แคบ) ชนิดพัฒนาการ และชนิดที่ได้มา
ระบาดวิทยา
หัวข้อที่มีชื่อว่า “ระบาดวิทยา”เป็นโรคหายากที่พบได้ 1 ใน 1,000 ถึง 10,000 คนเกิด การพยากรณ์การมองเห็นและแผนการรักษาแตกต่างกันอย่างมากระหว่างกรณีสองตาและตาข้างเดียว โดยกรณีตาข้างเดียวมีการพยากรณ์แย่กว่า (เนื่องจากเกิดภาวะตามัวจากการขาดสิ่งเร้าทางรูปร่างได้ง่ายกว่า)
Persistent fetal vasculature (PFV) เป็นสาเหตุสำคัญของต้อกระจกแต่กำเนิด มักพบร่วมกับตาข้างเดียวและลูกตาเล็ก (microphthalmos) พบ PFV ในประมาณ 20% ของต้อกระจกในทารก 1)
ต้อกระจกแต่กำเนิดในความหมายแคบคือความขุ่นของเลนส์ที่มีตั้งแต่แรกเกิด ส่วนต้อกระจกชนิดพัฒนาการเกิดขึ้นหลังคลอดแต่มีความโน้มเอียงแต่กำเนิดร่วมกัน ทางคลินิก ทั้งสองแบบได้รับการจัดการเช่นเดียวกันในฐานะ “ต้อกระจกในระยะเริ่มต้น” และจำเป็นต้องได้รับการวินิจฉัยและการผ่าตัดตั้งแต่เนิ่นๆ เพื่อป้องกันภาวะตามัวจากการขาดสิ่งเร้าทางรูปร่าง
2. อาการหลักและผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “2. อาการหลักและผลการตรวจทางคลินิก”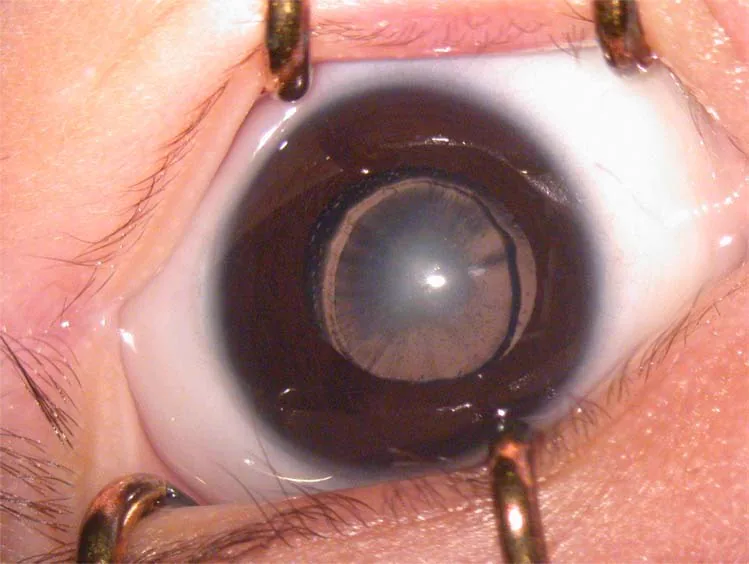
อาการที่ผู้ป่วยรู้สึก / วิธีการค้นพบ
หัวข้อที่มีชื่อว่า “อาการที่ผู้ป่วยรู้สึก / วิธีการค้นพบ”เนื่องจากทารกและเด็กเล็กไม่สามารถบอกอาการได้ การสังเกตของผู้ปกครองและการตรวจสุขภาพเด็กจึงมีความสำคัญต่อการตรวจพบ
- ม่านตาขาว (Leukocoria): เมื่อความขุ่นรุนแรง ผู้ปกครองอาจสังเกตเห็นว่า “ตาขาว” ซึ่งเป็นสาเหตุหนึ่งที่พบบ่อยที่สุดในการตรวจพบ
- ตาเหล่: ในต้อกระจกข้างเดียว อาจเกิดการเบี่ยงเบนของตำแหน่งตาเนื่องจากการเกิดภาวะตาขี้เกียจ
- อาตา (การสั่นของลูกตา): สัญญาณของภาวะตาขี้เกียจที่ลุกลามในกรณีสองข้าง เมื่อปรากฏ จำเป็นต้องผ่าตัดอย่างเร่งด่วน
- การมองเห็นไม่ดี / การจ้องไม่นิ่ง: บ่งชี้ถึงการเกิดภาวะตาขี้เกียจจากการขาดสิ่งเร้าทางภาพ
ผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “ผลการตรวจทางคลินิก”ต่อไปนี้คือตัวชี้วัดที่บ่งชี้ถึงภาวะตาขี้เกียจจากการขาดสิ่งเร้าทางภาพ
| ตัวชี้วัด | เนื้อหา |
|---|---|
| การมองเห็นลดลง | การมองเห็นลดลงที่ไม่สัมพันธ์กับระดับความรุนแรงของต้อกระจก |
| การจ้องไม่ดี | พัฒนาการของการจ้องและการติดตามล่าช้า |
| ตาเหล่ | การเบี่ยงเบนตำแหน่งตาร่วมกับภาวะตาข้างเดียวบอด |
| ตากระตุก | สัญญาณของภาวะตาบอดสองข้างที่ลุกลาม |
| ความยาวแกนตาต่างกัน | ความไม่สมมาตร ≥0.5 มม. |
เกณฑ์การตัดสินความขุ่นที่ส่งผลต่อการมองเห็น: ในกรณีตาข้างเดียว ความขุ่น ≥3 มม. ถือว่าส่งผลต่อการมองเห็น โดยทั่วไป ความขุ่นที่แคปซูลหลังมีผลมากกว่าด้านหน้า ส่วนกลางมีผลมากกว่าส่วนรอบ และความขุ่นหนามีผลมากกว่าความขุ่นจาง
มักพบเมื่อผู้ปกครองสังเกตเห็นรูม่านตาสีขาว หรือพบจากการตรวจอวัยวะภายในตาในการตรวจสุขภาพทารก นอกจากนี้ยังมีกรณีที่ได้รับการวินิจฉัยเมื่อมาพบจักษุแพทย์เนื่องจากตาเหล่หรือการจ้องไม่ดี ในกรณีตาข้างเดียว ตาข้างดีจะถูกใช้เป็นหลัก ทำให้การมองเห็นลดลงสังเกตได้ยาก ดังนั้นการคัดกรองเชิงรุกในการตรวจสุขภาพเป็นประจำจึงมีความสำคัญ
3. สาเหตุและปัจจัยเสี่ยง
หัวข้อที่มีชื่อว่า “3. สาเหตุและปัจจัยเสี่ยง”สาเหตุของต้อกระจกแต่กำเนิดมีหลากหลาย โดยไม่ทราบสาเหตุ (idiopathic) คิดเป็น 30-50%
| สาเหตุ | ความถี่ / โรคที่เป็นตัวแทน |
|---|---|
| ไม่ทราบสาเหตุ (ไม่ทราบสาเหตุ) | 30-50% พบบ่อยที่สุด |
| ทางพันธุกรรม | ถ่ายทอดแบบออโตโซมอลโดมิแนนต์พบบ่อยที่สุด นอกจากนี้ยังมีแบบออโตโซมอลรีเซสซีฟและแบบรีเซสซีฟที่เกี่ยวเนื่องกับเพศ |
| การติดเชื้อในมดลูก | หัดเยอรมัน (กลุ่มอาการหัดเยอรมันแต่กำเนิด), เริม, CMV, ทอกโซพลาสมา ฯลฯ |
| ความผิดปกติของเมแทบอลิซึม | กาแลกโตซีเมีย, ภาวะแคลเซียมในเลือดต่ำ, โฮโมซิสตินูเรีย, กลุ่มอาการโลว์, กลุ่มอาการอัลพอร์ต ฯลฯ |
| ความผิดปกติของโครโมโซม | กลุ่มอาการดาวน์ ฯลฯ |
| โรคตาร่วม | ตาเล็ก, ภาวะไม่มีม่านตาแต่กำเนิด, PFV (หลอดเลือดของทารกในครรภ์คงอยู่) ฯลฯ |
| โรคทางระบบ/กลุ่มอาการ | กลุ่มอาการฮัลเลอร์มันน์-สไตรฟ์, กลุ่มอาการปิแอร์โรบิน ฯลฯ |
PFV (หลอดเลือดของทารกในครรภ์คงอยู่) เป็นสาเหตุสำคัญของต้อกระจกแต่กำเนิด คือการคงอยู่ของหลอดเลือดน้ำวุ้นตาปฐมภูมิของตัวอ่อนที่ไม่มีการถดถอย มักเป็นข้างเดียวและร่วมกับตาเล็ก พบได้ประมาณ 20% ของต้อกระจกในทารก 1) เมื่อลุกลามไปทางด้านหลัง (PFV ชนิดหลัง) การพยากรณ์โรคทางสายตาจะไม่ดี
ต้อกระจกแต่กำเนิดที่ถ่ายทอดทางพันธุกรรมส่วนใหญ่เป็นแบบ autosomal dominant หากมีประวัติครอบครัว แนะนำให้ปรึกษาทางพันธุกรรมและตรวจคัดกรองในครอบครัว ควรทราบว่า 30-50% ของต้อกระจกแต่กำเนิดไม่ทราบสาเหตุ ดังนั้นจึงสามารถเกิดขึ้นได้แม้ไม่มีประวัติครอบครัว
4. การวินิจฉัยและวิธีการตรวจ
หัวข้อที่มีชื่อว่า “4. การวินิจฉัยและวิธีการตรวจ”การจำแนกตามลักษณะทางสัณฐานวิทยา
หัวข้อที่มีชื่อว่า “การจำแนกตามลักษณะทางสัณฐานวิทยา”เนื่องจากข้อบ่งชี้ในการรักษาแตกต่างกันไปตามตำแหน่งและรูปแบบของความขุ่นของเลนส์ การจำแนกตามลักษณะทางสัณฐานวิทยาจึงเป็นพื้นฐานของการวินิจฉัย
| ชื่อการจำแนก | ชื่อภาษาอังกฤษ | ลักษณะ |
|---|---|---|
| ต้อกระจกนิวเคลียร์ | nuclear cataract | ความขุ่นภายในรอยต่อรูปตัว Y. แต่กำเนิด. การพยากรณ์การมองเห็นไม่ดี |
| ต้อกระจกแบบชั้น | lamellar (zonular) cataract | ความขุ่นเป็นชั้นรอบรอยต่อรูปตัว Y. พบมากในต้อกระจกที่เกิดจากการพัฒนา |
| เลนติโคนัสหลัง | posterior lenticonus | แคปซูลหลังโป่งออกพร้อมความขุ่น. ข้างเดียว. อาจ发展为ต้อกระจกทั้งหมด |
| ต้อกระจกทั้งหมด | total cataract | เลนส์ตาขุ่นมัวทั้งหมด |
| ต้อกระจกที่แคปซูล | capsular cataract | ความขุ่นที่แคปซูลหน้า แคปซูลหลัง และใต้แคปซูล |
| ต้อกระจกที่รอยต่อ | sutural cataract | ความขุ่นบริเวณรอยต่อรูปตัว Y ส่งผลต่อการมองเห็นน้อย |
| ต้อกระจกแบบจุด | punctate cataract | ความขุ่นแบบจุด มักไม่ทำให้การมองเห็นบกพร่อง |
| ต้อกระจกสีฟ้า | cerulean cataract | ความขุ่นจุดสีฟ้าในชั้นคอร์เทกซ์ ไม่มีความบกพร่องทางการมองเห็น |
การตรวจที่จำเป็น
หัวข้อที่มีชื่อว่า “การตรวจที่จำเป็น”- การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit Lamp): การตรวจพื้นฐานเพื่อประเมินรูปร่าง ตำแหน่ง ระดับ และขอบเขตของความขุ่น
- การตรวจอวัยวะภายในลูกตา (Fundus): กำหนดระดับความขุ่นของต้อกระจกจากความใสของอวัยวะภายในลูกตา หากมองเห็นยาก ให้เพิ่มการตรวจด้วยคลื่นเสียงความถี่สูงแบบ B-mode
- การวัดความยาวแกนลูกตา: จำเป็นสำหรับการกำหนดกำลังของเลนส์แก้วตาเทียม การทำนายขนาดเลนส์ และการตรวจพบต้อหินหลังผ่าตัด (การยืดตัวของแกนผิดปกติ) ตั้งแต่ระยะแรก
- การตรวจวัดค่าสายตา: ใช้เครื่องวัดค่าสายตาอัตโนมัติแบบมือถือหรือจอประสาทตา (retinoscope)
- การประเมินการมองเห็น: ใช้วิธี PL (preferential looking: การประเมินการตอบสนองต่อแถบสี) หรือ VEP (ศักย์ไฟฟ้าที่เกิดจากการกระตุ้นการมองเห็น) ใน VEP ค่าที่ต่ำกว่า 40% ของค่าปกติถือว่าการทำงานของการมองเห็นลดลง
- การตรวจร่างกายทั่วไป: การคัดกรองโรคทางระบบโดยกุมารแพทย์เป็นสิ่งจำเป็น
หลักการพิจารณาผ่าตัดขึ้นอยู่กับการมองเห็น (การมองเห็นแถบสี) และพัฒนาการของการตอบสนองทางการมองเห็น เช่น การจ้องและการติดตาม
ระยะเวลาที่เหมาะสมในการผ่าตัด
หัวข้อที่มีชื่อว่า “ระยะเวลาที่เหมาะสมในการผ่าตัด”ด้านล่างนี้เป็นแนวทางสำหรับการผ่าตัดที่จำเป็นเร่งด่วน
| ตา | เกณฑ์บ่งชี้ | ระยะเวลาผ่าตัดโดยประมาณ |
|---|---|---|
| ข้างเดียว (ต้อกระจกทั้งหมด) | รักษาเป็นกรณีฉุกเฉิน | ควรทำภายในไม่กี่วันหลังคลอด |
| ข้างเดียว (ต้อกระจกรุนแรง) | ต้อกระจกรุนแรงก่อนอายุ 6 สัปดาห์ | ประมาณอายุ 1 เดือน |
| สองข้าง (ต้อกระจกรุนแรง) | ต้อกระจกรุนแรงก่อนอายุ 12 สัปดาห์ (3 เดือน) | ประมาณอายุ 2 เดือน |
| รูปแบบที่สามารถเฝ้าสังเกตได้ | ต้อกระจกแบบจุด, แบบรอยต่อ, แบบแคปซูลหน้า, ต้อกระจกแบบชั้นหรือแบบนิวเคลียสผง โดยไม่มีความแตกต่างระหว่างตา | ติดตามผลเป็นระยะอย่างสม่ำเสมอ |
ต้อกระจกทั้งหมดข้างเดียวเป็นภาวะฉุกเฉิน ควรทำการผ่าตัดภายในไม่กี่วันหลังคลอด เว้นแต่จะมีภาวะแทรกซ้อนรุนแรง
ต้อกระจกทั้งหมดข้างเดียวเป็นภาวะฉุกเฉิน ควรผ่าตัดเร็วภายในไม่กี่วันหลังคลอดเพื่อป้องกันภาวะตาขี้เกียจจากการขาดสิ่งเร้าทางรูปร่าง แม้ในกรณีสองข้างก็ควรผ่าตัดเร็วภายในอายุ 2-3 เดือน ข้อบ่งชี้ในการผ่าตัดพิจารณาจากการประเมินการมองเห็นและพัฒนาการของการตอบสนองทางสายตา เช่น การจ้องและการตามอย่างครอบคลุม ในรูปแบบที่ไม่ส่งผลต่อการมองเห็น เช่น ต้อกระจกแบบจุดหรือแบบรอยต่อ ให้ความสำคัญกับการเฝ้าสังเกต
5. การรักษามาตรฐาน
หัวข้อที่มีชื่อว่า “5. การรักษามาตรฐาน”วิธีการผ่าตัด
หัวข้อที่มีชื่อว่า “วิธีการผ่าตัด”วิธีการพื้นฐานสำหรับเด็กอายุต่ำกว่า 6 ปี คือ การดูดเลนส์ (สลายต้อ) + การตัดแคปซูลหลัง + การตัดน้ำวุ้นตาส่วนหน้า (มีหรือไม่มีการใส่เลนส์แก้วตาเทียม) ในเด็ก เพื่อป้องกันต้อกระจกทุติยภูมิ (ความขุ่นของแกนการมองเห็น) วิธีการมาตรฐานจะแตกต่างจากผู้ใหญ่ โดยรวมถึงการตัดแคปซูลหลังและการตัดน้ำวุ้นตาส่วนหน้า หลังจากเปิดแคปซูลหน้าด้วย CCC แล้ว ดูดเอาเนื้อเลนส์และนิวเคลียสออก จากนั้นทำ CCC ที่แคปซูลหลังและตัดน้ำวุ้นตาส่วนหน้าด้วยเครื่องตัดน้ำวุ้นตา
วิธีการผ่าตัดหลักสามวิธีแสดงไว้ด้านล่างนี้
| วิธีการผ่าตัด | ข้อบ่งชี้หลัก | ประเด็นสำคัญ |
|---|---|---|
| ดูดเลนส์ + ตัดแคปซูลหลัง + ตัดวุ้นลูกตาส่วนหน้า | วิธีการพื้นฐานสำหรับเด็กอายุต่ำกว่า 6 ปี | ตัดแคปซูลหลังและตัดวุ้นลูกตาส่วนหน้าทำพร้อมกันเพื่อป้องกันต้อกระจกทุติยภูมิ |
| ดูดเลนส์ + ตัดแคปซูลหลัง + ตัดวุ้นลูกตาส่วนหน้า + ใส่เลนส์แก้วตาเทียม | เมื่อใส่เลนส์แก้วตาเทียม | ขนาดช่องเปิดแคปซูลหน้าและหลังที่เหมาะสมคือประมาณ 5 มม. |
| ดูดเลนส์ + ใส่เลนส์แก้วตาเทียม (เช่นเดียวกับผู้ใหญ่) | อายุ 6 ปีขึ้นไป | สามารถละเว้นการตัดแคปซูลหลังและตัดวุ้นลูกตาส่วนหน้าได้ |
ข้อพิจารณาในการใส่เลนส์แก้วตาเทียม
หัวข้อที่มีชื่อว่า “ข้อพิจารณาในการใส่เลนส์แก้วตาเทียม”เกี่ยวกับความเหมาะสมของการใส่เลนส์แก้วตาเทียมในทารก การศึกษา Infant Aphakia Treatment Study (IATS) ได้ให้เกณฑ์ไว้ ไม่มีความแตกต่างของสายตาที่อายุ 4.5 ปีระหว่างการใส่เลนส์แก้วตาเทียมภายใน 6 เดือนแรกของชีวิตกับการจัดการด้วยคอนแทคเลนส์ (CL) และการผ่าตัดซ้ำเนื่องจากความขุ่นของแนวสายตาพบได้บ่อยกว่าอย่างมีนัยสำคัญในตาที่ใส่เลนส์แก้วตาเทียม ดังนั้นการใส่เลนส์แก้วตาเทียมภายใน 6 เดือนแรกของชีวิตจึงจำกัดเฉพาะในบางกรณี ในเด็กอายุ 2 ปีขึ้นไป มักเลือกใส่เลนส์แก้วตาเทียมเป็นหลัก
ค่าเป้าหมายของกำลังเลนส์แก้วตาเทียม
หัวข้อที่มีชื่อว่า “ค่าเป้าหมายของกำลังเลนส์แก้วตาเทียม”ในเด็ก ดวงตาจะเจริญเติบโตและพัฒนาตามอายุ ทำให้เกิดสายตาสั้น ดังนั้นการแก้ไขเกินโดยคำนึงถึงการเจริญเติบโตของดวงตาในอนาคตจึงเป็นพื้นฐาน
| อายุขณะใส่เลนส์ | ค่าสายตาเป้าหมายหลังผ่าตัด | วัตถุประสงค์ |
|---|---|---|
| อายุ 1 ปี | แก้ไขเกินประมาณ +5 D | โฟกัสที่การมองเห็นใกล้เพื่อส่งเสริมพัฒนาการทางการมองเห็น |
| อายุ 2 ปี | แก้ไขเกินประมาณ +4 D | เหมือนข้างต้น |
| หลังเจริญเติบโต (ประมาณอายุ 20 ปี) | สายตาสั้นเล็กน้อย (ประมาณ -1 ถึง 0 D) | มุ่งสู่ความคงที่ของค่าสายตาในระยะยาว |
วัสดุเลนส์แก้วตาเทียมควรเป็นอะคริลิกทั้งส่วนรองรับและส่วนเลนส์ แนะนำให้ใช้เส้นผ่านศูนย์กลางส่วนเลนส์ 6 มม. หรือน้อยกว่า
ความแม่นยำของการคำนวณกำลังเลนส์แก้วตาเทียม
หัวข้อที่มีชื่อว่า “ความแม่นยำของการคำนวณกำลังเลนส์แก้วตาเทียม”ในการใส่เลนส์แก้วตาเทียมปฐมภูมิในเด็ก ความแม่นยำในการทำนายของสูตรคำนวณกำลังเลนส์ในปัจจุบันต่ำกว่าในผู้ใหญ่อย่างมีนัยสำคัญ ในการศึกษาที่รวมผู้ป่วย 83 รายและ 108 ตา อัตราการทำนายที่ถูกต้องภายใน ±1.00D สำหรับแปดสูตร (Holladay 1, SRK/T, Hoffer Q, Haigis, Barrett Universal II, Kane, EVO 2.0, Ladas Super Formula) อยู่ที่เพียง 35.2% ถึง 43.5% (ในผู้ใหญ่ 93.5-100%) 2) สูตร SRK/T และ Kane แสดงผลลัพธ์ที่ค่อนข้างดี และอายุน้อยและความยาวแกนตาสั้นเป็นปัจจัยทำนายหลักของ refractive surprise (ความคลาดเคลื่อนในการทำนาย ≥ ±2.00D) 2) ไม่มีความแตกต่างอย่างมีนัยสำคัญในความแม่นยำในการทำนายตามประเภทของการผ่าตัดหรือประเภทของเลนส์แก้วตาเทียม 2)
การแก้ไขค่าสายตาหลังผ่าตัด
หัวข้อที่มีชื่อว่า “การแก้ไขค่าสายตาหลังผ่าตัด”- หลังผ่าตัดข้างเดียว: การแก้ไขด้วยคอนแทคเลนส์เป็นพื้นฐาน คอนแทคเลนส์ชนิดอ่อนมักจำกัดกำลังที่ประมาณ +25D และหากมากกว่านั้นให้ใช้คอนแทคเลนส์ชนิดแข็ง
- หลังผ่าตัดสองข้าง: สามารถจัดการด้วยแว่นตาได้ ในวัยทารกและเด็กเล็ก ให้ใช้กรอบแว่นพิเศษ
- แม้ในตาที่ใส่เลนส์แก้วตาเทียมแล้ว หากยังมีสายตายาวเหลืออยู่ จำเป็นต้องสวมแว่นตา
- หลังจากวัยเรียน ให้พิจารณาใช้แว่นตาสองระยะ
การรักษาภาวะตาขี้เกียจ
หัวข้อที่มีชื่อว่า “การรักษาภาวะตาขี้เกียจ”ในกรณีข้างเดียวและสองข้างที่มีความแตกต่างระหว่างสองตา จำเป็นต้องปิดตาข้างดี ตามโปรโตคอลการปิดตาของ IATS จนถึงอายุ 8 เดือน ระยะเวลาปิดตาเท่ากับอายุเป็นเดือน (เช่น ทารกอายุ 4 เดือน → 4 ชั่วโมง) หลังจาก 8 เดือน ประมาณครึ่งหนึ่งของเวลาตื่น
ผลการผ่าตัดต้อกระจกแต่กำเนิดร่วมกับ PFV
หัวข้อที่มีชื่อว่า “ผลการผ่าตัดต้อกระจกแต่กำเนิดร่วมกับ PFV”ในการศึกษาทะเบียนแบบหลายศูนย์ของ PEDIG มีรายงานผลลัพธ์ 5 ปีของ 64 ตาที่มี PFV (48 ตาที่ไม่มีเลนส์แก้วตาเทียม และ 16 ตาที่มีเลนส์แก้วตาเทียม) 1) อายุมัธยฐานของการผ่าตัดสำหรับตาที่ไม่มีเลนส์แก้วตาเทียมคือ 2 เดือน และมีการตัดน้ำวุ้นตาส่วนหน้าใน 96% ของกรณี หลังจาก 5 ปี มีเพียง 10% ของตา (4/42 ตา, ช่วงความเชื่อมั่น 95% 3-23%) ที่บรรลุการมองเห็นตามช่วงอายุ การมองเห็นดีกว่า 20/200 ทำได้ใน 59% ของตา PFV ที่ไม่มีเลนส์แก้วตาเทียม (17/29 ตา) เทียบกับเพียง 23% ในตา PFV ที่มีเลนส์แก้วตาเทียม (3/13 ตา) 1) PFV ชนิดหลัง (ที่มีความผิดปกติของน้ำวุ้นตา จอประสาทตา และเส้นประสาทตา) แสดงการพยากรณ์การมองเห็นที่แย่กว่าชนิดหน้า (ค่ามัธยฐานการมองเห็น 20/800 เทียบกับ 20/100) 1)
จากผลการศึกษา IATS การใส่เลนส์แก้วตาเทียม (IOL) ภายใน 6 เดือนแรกของชีวิตไม่แตกต่างกันในด้านการมองเห็นเมื่อเทียบกับการจัดการด้วยคอนแทคเลนส์ แต่มีอัตราการผ่าตัดซ้ำสูงกว่าจากความขุ่นของแนวแกนตา ดังนั้นการใส่ IOL ในช่วงนี้จึงจำกัดเฉพาะในบางกรณี ในเด็กอายุมากกว่า 2 ปี มักเลือกใส่ IOL หลัก โดยเลือกกำลังของ IOL โดยมีเป้าหมายเพื่อแก้ไขเกินเพื่อคาดการณ์ภาวะสายตาสั้นหลังการเจริญเติบโต
6. พยาธิสรีรวิทยาและกลไกการเกิดโดยละเอียด
หัวข้อที่มีชื่อว่า “6. พยาธิสรีรวิทยาและกลไกการเกิดโดยละเอียด”กลไกการเกิดภาวะตามัวจากการขาดสิ่งเร้าทางรูปร่าง
หัวข้อที่มีชื่อว่า “กลไกการเกิดภาวะตามัวจากการขาดสิ่งเร้าทางรูปร่าง”ความขุ่นของเลนส์แก้วตาทำให้เกิดภาวะตามัวจากการขาดสิ่งเร้าทางรูปร่าง (deprivation amblyopia) โดยการปิดกั้นแสงบนแนวแกนตา การขาดสิ่งเร้าทางสายตาที่เหมาะสมในช่วงวิกฤตของการมองเห็นจะขัดขวางการพัฒนาของคอร์เทกซ์การมองเห็น
ช่วงวิกฤตในกรณีตาข้างเดียวนานถึง 6 สัปดาห์ และในกรณีตาทั้งสองข้างนานถึง 10-12 สัปดาห์ หากมีต้อกระจกที่ส่งผลต่อการทำงานของการมองเห็นก่อนช่วงวิกฤต ภาวะตามัวจะเกิดขึ้นอย่างรวดเร็ว โดยเฉพาะในกรณีตาข้างเดียว การเริ่มต้นของการทำงานของการมองเห็นเริ่มจากช่วงวิกฤตและสมบูรณ์เมื่ออายุประมาณ 10 ปี
ภาวะตามัวจากการขาดสิ่งเร้าทางรูปร่างมีความรุนแรงมากกว่าและดื้อต่อการรักษามากกว่าภาวะตามัวจากค่าสายตาผิดปกติทั่วไป นี่คือพื้นฐานที่ทำให้การผ่าตัดตั้งแต่เนิ่นๆ เป็นสิ่งจำเป็น
กลไกการเกิดต้อกระจกทุติยภูมิ (ความขุ่นของแคปซูลหลัง)
หัวข้อที่มีชื่อว่า “กลไกการเกิดต้อกระจกทุติยภูมิ (ความขุ่นของแคปซูลหลัง)”ในเด็ก เซลล์เยื่อบุเลนส์แก้วตามีกิจกรรมสูง ดังนั้นความขุ่นของแคปซูลหลัง (ต้อกระจกทุติยภูมิ) จึงเกิดขึ้นบ่อยและเร็วกว่าในผู้ใหญ่ เซลล์เยื่อบุเลนส์แก้วตาที่เหลืออยู่หลังการผ่าตัดจะเพิ่มจำนวนและเคลื่อนไปยังแคปซูลหลัง ทำให้แนวแกนตาถูกปิดกั้น ดังนั้นในเด็กอายุต่ำกว่า 6 ปี ขั้นตอนมาตรฐานคือการตัดแคปซูลหลังและตัดวุ้นตาส่วนหน้าระหว่างการผ่าตัดเพื่อป้องกันการเกิดต้อกระจกทุติยภูมิ
ความแตกต่างของรูปแบบความขุ่นและผลกระทบต่อการทำงานของการมองเห็น
หัวข้อที่มีชื่อว่า “ความแตกต่างของรูปแบบความขุ่นและผลกระทบต่อการทำงานของการมองเห็น”ผลกระทบของความขุ่นของเลนส์แก้วตาต่อการทำงานของการมองเห็นและข้อบ่งชี้ในการผ่าตัดแตกต่างกันไปตามตำแหน่งและรูปแบบของความขุ่น ต้อกระจกนิวเคลียสทำให้เกิดความขุ่นหนาแน่นที่ด้านหน้าแนวแกนตา ส่งผลให้การพยากรณ์การมองเห็นไม่ดีและต้องผ่าตัดตั้งแต่เนิ่นๆ ต้อกระจกแนวรอยต่อและต้อกระจกแบบจุดมักไม่ส่งผลต่อพัฒนาการของการมองเห็นและสามารถติดตามได้ในหลายกรณี ภาวะเลนส์แก้วตายื่นรูปกรวยหลังมักเป็นข้างเดียว และความขุ่นจะดำเนินไปพร้อมกับการโป่งของแคปซูลหลัง และในที่สุดอาจกลายเป็นต้อกระจกทั้งเลนส์
การพัฒนาเลนส์แก้วตาและสาเหตุของความขุ่น
หัวข้อที่มีชื่อว่า “การพัฒนาเลนส์แก้วตาและสาเหตุของความขุ่น”การเกิดต้อกระจกแต่กำเนิดมีพื้นฐานมาจากความผิดปกติในกระบวนการพัฒนาเลนส์แก้วตาในระยะตัวอ่อน เลนส์แก้วตาก่อตัวจากถุงเลนส์ที่แยกจากเอ็กโทเดิร์ม นิวเคลียสประกอบด้วยเส้นใยเลนส์ปฐมภูมิ (ซึ่งเป็นพื้นฐานของต้อกระจกนิวเคลียส) และคอร์เทกซ์ประกอบด้วยเส้นใยเลนส์ทุติยภูมิ (ซึ่งเป็นพื้นฐานของต้อกระจกแบบชั้นและต้อกระจกแนวรอยต่อ) ในกรณีติดเชื้อในครรภ์ เช่น ไวรัสหัดเยอรมัน การสร้างเส้นใยเลนส์ในระยะตัวอ่อนจะถูกทำลายโดยตรง ในความผิดปกติของเมตาบอลิซึม (เช่น โรคกาแลกโตซีเมีย) การสะสมของกาแลกติทอลที่มากเกินไปจะเพิ่มแรงดันออสโมติกภายในเลนส์แก้วตา ทำให้เกิดน้ำเกินและความขุ่นของเลนส์ ในต้อกระจกทางพันธุกรรม ความผิดปกติของโปรตีนคริสตัลลินหรือโปรตีนเยื่อหุ้มเซลล์ (เช่น คอนเน็กซิน) จะขัดขวางกลไกการรักษาความใสของเลนส์แก้วตา
7. ภาวะแทรกซ้อนหลังผ่าตัดและการพยากรณ์โรคระยะยาว
หัวข้อที่มีชื่อว่า “7. ภาวะแทรกซ้อนหลังผ่าตัดและการพยากรณ์โรคระยะยาว”ต้อกระจกทุติยภูมิ (ความขุ่นของแนวแกนตา)
หัวข้อที่มีชื่อว่า “ต้อกระจกทุติยภูมิ (ความขุ่นของแนวแกนตา)”ในกรณีที่ผ่าตัดในวัยทารก การหดตัวของขอบแคปซูลด้านหน้าและความขุ่นแบบ Elschnig pearls เกิดขึ้นเกือบ 100% ของกรณี การรักษามีดังนี้:
- อายุ ≥1 ปี: สามารถทำผ่าตัดเปิดแคปซูลเลนส์ด้านหลังด้วยเลเซอร์ Nd:YAG ได้
- หากเลเซอร์ทำได้ยากในเด็กอายุต่ำกว่า 6 ปี: ทำการตัดแคปซูลเลนส์ด้านหลังและตัดวุ้นตาส่วนหน้าด้วยการผ่าตัด
อุบัติการณ์สะสม 5 ปีของความขุ่นของแนวแกนสายตาในตาปลอมที่มี PFV เท่ากับ 45% (ช่วงความเชื่อมั่น 95% 13–66%) 1) อุบัติการณ์ของความขุ่นของแนวแกนสายตาเมื่อทำการตัดวุ้นตาส่วนหน้าในการผ่าตัดครั้งแรกเท่ากับ 18% (ช่วงความเชื่อมั่น 95% 8–28%) ซึ่งต่ำกว่าอย่างมีนัยสำคัญเมื่อเทียบกับ 60% (ช่วงความเชื่อมั่น 95% 0–84%) เมื่อไม่ได้ทำ 1)
ต้อหินทุติยภูมิ
หัวข้อที่มีชื่อว่า “ต้อหินทุติยภูมิ”เป็นภาวะแทรกซ้อนระยะหลังที่สำคัญที่สุดหลังการผ่าตัดต้อกระจกแต่กำเนิด
- อุบัติการณ์: เกิดขึ้นใน 18–26% ของกรณีหลังผ่าตัด
- ปัจจัยเสี่ยง: อายุน้อยขณะผ่าตัด, ตาเล็ก
- ระยะเวลาเกิด: อาจเกิดขึ้นแม้หลังผ่าตัดมากกว่า 10 ปี การติดตามผลระยะยาวเป็นสิ่งจำเป็น
อุบัติการณ์สะสม 5 ปีของเหตุการณ์ไม่พึงประสงค์ที่เกี่ยวข้องกับต้อหินในตาไร้เลนส์ที่มี PFV เท่ากับ 24% (ช่วงความเชื่อมั่น 95% 9–37%) และในตาปลอมที่มี PFV เท่ากับ 7% (ช่วงความเชื่อมั่น 95% 0–20%) 1) ไม่มีความแตกต่างอย่างมีนัยสำคัญในความเสี่ยงต่อต้อหินระหว่างตา PFV และไม่ใช่ PFV (HR ที่ปรับตามอายุ = 1.20, ช่วงความเชื่อมั่น 95% 0.54–2.64, P = 0.66) และ PFV เองไม่ใช่ปัจจัยเสี่ยงอิสระต่อต้อหิน 1)
อุบัติการณ์สะสมภาวะแทรกซ้อน 5 ปีในต้อกระจกแต่กำเนิดร่วมกับ PFV
หัวข้อที่มีชื่อว่า “อุบัติการณ์สะสมภาวะแทรกซ้อน 5 ปีในต้อกระจกแต่กำเนิดร่วมกับ PFV”| ภาวะแทรกซ้อน | ตาไร้เลนส์ PFV | ตาปลอม PFV |
|---|---|---|
| เหตุการณ์ไม่พึงประสงค์ที่เกี่ยวข้องกับต้อหิน | 24% (ช่วงความเชื่อมั่น 95% 9–37%) | 7% (ช่วงความเชื่อมั่น 95% 0–20%) |
| ความขุ่นของแนวสายตา (ร่วมกับการตัดวุ้นตาส่วนหน้า) | 18% (ช่วงความเชื่อมั่น 95% 8–28%) | — |
| ความขุ่นของแนวสายตา (ไม่มีการตัดวุ้นตาส่วนหน้า) | 60% (ช่วงความเชื่อมั่น 95% 0–84%) | 45% (ช่วงความเชื่อมั่น 95% 13–66%) |
| จอประสาทตาลอก | 4% (ช่วงความเชื่อมั่น 95% 0–10%) | 7% (ช่วงความเชื่อมั่น 95% 0–19%) |
ภาวะแทรกซ้อนอื่นๆ
หัวข้อที่มีชื่อว่า “ภาวะแทรกซ้อนอื่นๆ”- การหดรัดของแคปซูลเลนส์ส่วนหน้า: ขอบของแคปซูลเลนส์ส่วนหน้าที่เปิดไว้หดตัวลง ทำให้ช่องเปิดแคปซูลเลนส์เล็กลง หากเป็นมากขึ้นอาจทำให้การมองเห็นบกพร่อง
- จอประสาทตาลอก: มีความเสี่ยงสูงโดยเฉพาะในกรณีที่มี PFV ร่วมด้วย
ปัจจัยที่มีผลต่อพยากรณ์การมองเห็น
หัวข้อที่มีชื่อว่า “ปัจจัยที่มีผลต่อพยากรณ์การมองเห็น”- ระดับของภาวะตามัวจากการขาดสิ่งเร้าทางรูปร่าง (การผ่าตัดเร็วเป็นปัจจัยสำคัญที่สุด)
- การมีภาวะแทรกซ้อนทางตา (กระจกตาเล็กและลูกตาเล็กมีพยากรณ์โรคไม่ดี)
- การแก้ไขค่าสายตาที่เหมาะสมและการรักษาภาวะตาขี้เกียจอย่างต่อเนื่องหลังการผ่าตัด
- ความเข้าใจและความร่วมมือของผู้ปกครอง
โรคต้อหินทุติยภูมิเป็นภาวะแทรกซ้อนที่สำคัญที่สุด เกิดขึ้นใน 18-26% ของกรณีหลังการผ่าตัด และสามารถเกิดขึ้นได้แม้หลัง 10 ปีขึ้นไป ดังนั้นจึงจำเป็นต้องตรวจวัดความดันลูกตาเป็นประจำแม้ในวัยผู้ใหญ่ ต้อกระจกทุติยภูมิ (ความขุ่นของแกนสายตา) เกิดขึ้นเกือบทุกกรณีในเด็กที่ผ่าตัดในวัยทารก แต่สามารถรักษาได้ด้วยเลเซอร์ YAG หากอายุ 1 ปีขึ้นไป และเด็กอายุต่ำกว่า 6 ปีอาจต้องได้รับการผ่าตัด
8. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “8. งานวิจัยล่าสุดและแนวโน้มในอนาคต”การปรับปรุงความแม่นยำของสูตรคำนวณกำลังเลนส์แก้วตาเทียมในเด็ก
หัวข้อที่มีชื่อว่า “การปรับปรุงความแม่นยำของสูตรคำนวณกำลังเลนส์แก้วตาเทียมในเด็ก”ความแม่นยำในการทำนายของสูตรคำนวณกำลังเลนส์แก้วตาเทียมในเด็กปัจจุบันยังไม่เพียงพอเมื่อเทียบกับผู้ใหญ่ และแม้แต่สูตรรุ่นใหม่ (เช่น Kane, Barrett Universal II) ก็ยังไม่แสดงความเหนือกว่าอย่างชัดเจนเมื่อเทียบกับสูตรดั้งเดิม (เช่น SRK/T)2) อัตราการทำนายที่ถูกต้องภายใน ±1.00D อยู่ที่ 35.2-43.5% สำหรับทั้ง 8 สูตรปัจจุบัน ซึ่งแตกต่างอย่างมากจาก 93.5-100% ในผู้ใหญ่2)
จำเป็นต้องพัฒนาอัลกอริทึมเฉพาะสำหรับเด็กที่คำนึงถึงความยาวแกนตาสั้น ความโค้งของกระจกตาที่ชัน ความลึกของช่องหน้าม่านตาที่ตื้น และการเจริญเติบโตของดวงตา2) ไม่มีความแตกต่างอย่างมีนัยสำคัญในความแม่นยำในการทำนายระหว่างประเภทของการผ่าตัดหรือประเภทของเลนส์ และในปัจจุบัน การแก้ไขค่าสายตาอย่างจริงจังหลังการผ่าตัดและการติดตามผลอย่างใกล้ชิดเป็นเครื่องมือเสริมที่สำคัญ
9. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “9. เอกสารอ้างอิง”- Haider KM, Repka MX, Sutherland DR, et al. Outcomes and Complications 5 Years After Surgery for Pediatric Cataract Associated With Persistent Fetal Vasculature. Am J Ophthalmol. 2024;261:156-165.
- Jin J, Shen Y, Qu Y, et al. Accuracy of new-generation and traditional intraocular lens power calculation formulas in pediatric primary implantation. J Cataract Refract Surg. 2024.
- Kaur S, Yangzes S, Ram J. Unilateral Congenital Cataract. J Pediatr Ophthalmol Strabismus. 2019;56(1):60-61. PMID: 30673102.
