
Cataratta congenita (Congenital Cataract)
Punti chiave a colpo d’occhio
Sezione intitolata “Punti chiave a colpo d’occhio”1. Cos’è la cataratta congenita?
Sezione intitolata “1. Cos’è la cataratta congenita?”La cataratta congenita (congenital cataract) in senso stretto indica un’opacità del cristallino presente alla nascita. Un’opacità che si sviluppa dopo la nascita senza essere presente alla nascita è chiamata cataratta dello sviluppo. Le cataratte che si verificano nell’infanzia e nella prima infanzia senza causa traumatica sono spesso denominate collettivamente cataratta congenita.
Dal punto di vista della predisposizione congenita, la cataratta dello sviluppo, che compare precocemente dopo la nascita e progredisce, appartiene alla stessa categoria. Clinicamente, deve essere trattata come una «cataratta precoce». La «cataratta pediatrica» è un termine omnicomprensivo che include tutte le cataratte dell’infanzia, compresi i casi traumatici, e comprende la cataratta congenita (in senso stretto), la cataratta dello sviluppo e la cataratta acquisita.
Epidemiologia
Sezione intitolata “Epidemiologia”È una malattia rara che si verifica in 1 su 1.000-10.000 nati. La prognosi visiva e la strategia terapeutica differiscono notevolmente tra i casi bilaterali e unilaterali, con una prognosi peggiore per quelli unilaterali (a causa del maggior rischio di ambliopia da deprivazione di forma).
La persistenza del vitreo primitivo (persistent fetal vasculature, PFV) è una causa importante di cataratta congenita, spesso associata a cataratta unilaterale e microftalmia. Circa il 20% delle cataratte infantili è associato a PFV1).
La cataratta congenita in senso stretto è un’opacità del cristallino già presente alla nascita, mentre la cataratta dello sviluppo compare dopo la nascita ma condivide una predisposizione congenita. Clinicamente, entrambe vengono trattate come «cataratta precoce», richiedendo diagnosi e intervento chirurgico precoci per prevenire l’ambliopia da deprivazione di forma.
2. Principali sintomi e segni clinici
Sezione intitolata “2. Principali sintomi e segni clinici”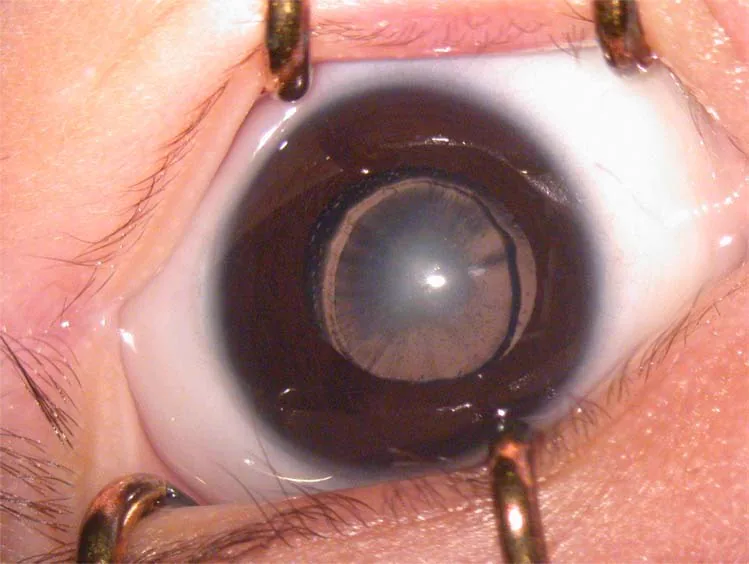
Sintomi soggettivi / Circostanze di scoperta
Sezione intitolata “Sintomi soggettivi / Circostanze di scoperta”I neonati e i bambini piccoli non possono esprimere i sintomi da soli, quindi sono fondamentali l’osservazione da parte dei genitori e la scoperta durante i controlli pediatrici.
- Leucocoria (pupilla bianca) : In caso di opacità marcata, i genitori notano che «l’occhio è bianco». È una delle cause di scoperta più frequenti.
- Strabismo : Nella cataratta monolaterale, con la formazione di ambliopia, può manifestarsi una deviazione dell’asse oculare.
- Nistagmo (oscillazioni oculari) : Segno di ambliopia bilaterale avanzata. La sua comparsa richiede un intervento chirurgico urgente.
- Scarsa acuità visiva / fissazione instabile : Suggerisce la formazione di ambliopia da deprivazione di forma.
Segni clinici
Sezione intitolata “Segni clinici”Di seguito sono riportati gli indicatori che suggeriscono un’ambliopia da deprivazione di forma.
| Indicatore | Contenuto |
|---|---|
| Riduzione dell’acuità visiva | Riduzione dell’acuità visiva sproporzionata rispetto al grado di cataratta |
| Scarsa fissazione | Ritardo nello sviluppo delle reazioni di fissazione e inseguimento |
| Strabismo | Deviazione oculare dovuta ad ambliopia monoculare |
| Nistagmo | Segno di ambliopia bilaterale avanzata |
| Differenza di lunghezza assiale tra i due occhi | Asimmetria ≥ 0,5 mm |
Come criterio per un’opacità che influisce sulla funzione visiva, in caso unilaterale un’opacità di 3 mm o più è considerata tale da influire sulla funzione visiva. In generale, le opacità sul lato capsulare posteriore rispetto a quello anteriore, nella zona centrale rispetto alla periferia, e quelle dense rispetto a quelle lievi tendono a influenzare maggiormente la funzione visiva.
Viene spesso scoperta dai genitori che notano una pupilla bianca, o durante un esame del fondo oculare in occasione di un controllo pediatrico. In alcuni casi, la diagnosi viene posta in seguito a una visita oculistica per strabismo o scarsa fissazione. Nei casi unilaterali, l’occhio sano è dominante e la riduzione della vista è difficile da notare, quindi è importante uno screening attivo durante i controlli pediatrici.
3. Cause e fattori di rischio
Sezione intitolata “3. Cause e fattori di rischio”L’eziologia della cataratta congenita è varia; il 30-50% dei casi è idiopatico (causa sconosciuta).
| Eziologia | Frequenza / Malattie rappresentative |
|---|---|
| Idiopatica (causa sconosciuta) | 30–50%. La più comune |
| Ereditaria | Autosomica dominante la più frequente. Possibili anche autosomica recessiva e recessiva legata all’X |
| Infezione intrauterina | Rosolia (sindrome della rosolia congenita), herpes, CMV, toxoplasmosi, ecc. |
| Disturbo metabolico | Galattosemia, ipocalcemia, omocistinuria, sindrome di Lowe, sindrome di Alport, ecc. |
| Anomalia cromosomica | Sindrome di Down, ecc. |
| Malattia oculare associata | Microftalmia, aniridia congenita, PFV (persistenza del sistema vascolare fetale), ecc. |
| Malattia sistemica/sindrome | Sindrome di Hallermann-Streiff, sindrome di Pierre Robin, ecc. |
La PFV (persistenza del sistema vascolare fetale) è una causa importante di cataratta congenita, dovuta alla mancata regressione dei vasi vitrei primitivi del periodo embrionale. Spesso è unilaterale e associata a microftalmia, e si riscontra in circa il 20% delle cataratte infantili1). Quando si estende alla parte posteriore (PFV di tipo posteriore), la prognosi visiva è sfavorevole.
La cataratta congenita ereditaria è più spesso autosomica dominante. In caso di storia familiare, si raccomandano consulenza genetica e screening familiare. Il 30-50% delle cataratte congenite sono idiopatiche, quindi possono manifestarsi anche senza storia familiare.
4. Diagnosi e metodi di esame
Sezione intitolata “4. Diagnosi e metodi di esame”Classificazione morfologica
Sezione intitolata “Classificazione morfologica”Poiché le indicazioni terapeutiche variano in base alla sede e alla morfologia dell’opacità del cristallino, la classificazione morfologica è fondamentale per la diagnosi.
| Nome della classificazione | Nome inglese | Caratteristiche |
|---|---|---|
| Cataratta nucleare | nuclear cataract | Opacità all’interno della sutura a Y. Congenita. Prognosi visiva sfavorevole |
| Cataratta lamellare | lamellar (zonular) cataract | Opacità lamellare intorno alla sutura a Y. Frequente nella cataratta dello sviluppo |
| Lenticono posteriore | posterior lenticonus | Protrusione della capsula posteriore con opacità. Unilaterale. Può progredire a cataratta totale |
| Cataratta totale | total cataract | Opacità completa del cristallino |
| Cataratta capsulare | capsular cataract | Opacità della capsula anteriore, posteriore o sottocapsulare |
| Cataratta suturale | sutural cataract | Opacità a livello delle suture a Y. Scarso impatto sulla funzione visiva |
| Cataratta punteggiata | punctate cataract | Opacità puntiformi. Raramente causano disturbi visivi |
| Cataratta cerulea | cerulean cataract | Opacità puntiformi blu nella corteccia. Nessun disturbo visivo |
Esami necessari
Sezione intitolata “Esami necessari”- Esame con lampada a fessura : esame di base per valutare forma, sede, grado ed estensione dell’opacità
- Esame del fondo oculare : determinazione del grado di opacità della cataratta in base alla trasparenza del fondo. In caso di difficoltà di trasparenza, aggiungere ecografia in modalità B
- Misurazione della lunghezza assiale : indispensabile per determinare il potere dell’IOL, prevedere le dimensioni del cristallino e la diagnosi precoce del glaucoma postoperatorio (allungamento anomalo dell’asse)
- Esame refrattivo : utilizzare un autorefrattometro portatile o un retinoscopio
- Valutazione dell’acuità visiva : utilizzare il metodo PL (preferential looking: valutazione della risposta visiva preferenziale tramite strisce) e i VEP (potenziali evocati visivi). Nei VEP, un valore inferiore al 40% del normale indica una ridotta funzione visiva
- Esame generale : lo screening per malattie sistemiche in pediatria è obbligatorio
L’indicazione chirurgica viene determinata in base all’acuità visiva (acuità delle strisce) e allo stato di sviluppo delle risposte visive come la fissazione e l’inseguimento.
Periodo di indicazione chirurgica
Sezione intitolata “Periodo di indicazione chirurgica”Di seguito sono riportati i criteri per un’indicazione chirurgica attiva.
| Occhio | Criteri di indicazione | Tempistica chirurgica effettiva |
|---|---|---|
| Monolaterale (cataratta totale) | Trattare come emergenza | Preferibilmente entro i primi giorni di vita |
| Monolaterale (opacità grave) | Opacità grave prima delle 6 settimane di vita | Entro circa 1 mese di vita |
| Bilaterale (opacità grave) | Opacità grave prima delle 12 settimane (3 mesi) di vita | Entro circa 2 mesi di vita |
| Forma che richiede solo osservazione | Cataratta puntata, suturale, capsulare anteriore, cataratta lamellare o nucleare polverulenta senza asimmetria | Follow-up regolare |
La cataratta totale monolaterale è un’emergenza; in assenza di complicanze gravi, è preferibile operare entro i primi giorni di vita.
La cataratta totale monolaterale è un’emergenza; per prevenire l’ambliopia da deprivazione di forma, è preferibile un intervento precoce entro i primi giorni di vita. Anche nella cataratta bilaterale, si esegue un intervento precoce entro i 2-3 mesi di vita. L’indicazione chirurgica si basa su una valutazione complessiva dell’acuità visiva e dello sviluppo delle reazioni visive (fissazione, inseguimento). Nelle forme che non compromettono la funzione visiva (cataratta puntata, suturale), si privilegia il follow-up.
5. Trattamento standard
Sezione intitolata “5. Trattamento standard”Metodo chirurgico
Sezione intitolata “Metodo chirurgico”La tecnica di base per i bambini di età inferiore a 6 anni è: aspirazione del cristallino (emulsificazione) + capsulotomia posteriore + vitrectomia anteriore (± impianto di IOL). Nei bambini, per prevenire l’opacizzazione dell’asse visivo (cataratta secondaria), a differenza della tecnica standard nell’adulto, sono fondamentali la capsulotomia posteriore e la vitrectomia anteriore. Dopo la capsulotomia anteriore con CCC, si aspirano la corticale e il nucleo del cristallino, quindi si esegue una capsulotomia posteriore con CCC e una vitrectomia anteriore con il vitrectomo.
Le tre principali tecniche chirurgiche sono elencate di seguito.
| Tecnica chirurgica | Principali indicazioni | Punti chiave |
|---|---|---|
| Aspirazione del cristallino + capsulotomia posteriore + vitrectomia anteriore | Tecnica di base per bambini sotto i 6 anni | Capsulotomia posteriore e vitrectomia anteriore eseguite in un unico intervento per prevenire l’opacizzazione capsulare secondaria |
| Aspirazione del cristallino + capsulotomia posteriore + vitrectomia anteriore + impianto di IOL | Quando si esegue l’impianto di IOL | L’apertura capsulare anteriore e posteriore ideale è di circa 5 mm |
| Aspirazione del cristallino + impianto di IOL (come negli adulti) | 6 anni e oltre | La capsulotomia posteriore e la vitrectomia anteriore possono essere omesse |
Considerazioni sull’indicazione all’IOL
Sezione intitolata “Considerazioni sull’indicazione all’IOL”Per quanto riguarda l’opportunità dell’impianto di IOL nei neonati, l’Infant Aphakia Treatment Study (IATS) ha fornito criteri. L’impianto di IOL entro i 6 mesi di vita non ha mostrato differenze nell’acuità visiva a 4,5 anni rispetto alla gestione con lenti a contatto (LC), e gli occhi con IOL hanno presentato significativamente più reinterventi per opacizzazione dell’asse visivo. Pertanto, l’impianto di IOL entro i 6 mesi è limitato a casi selezionati. A partire dai 2 anni, si sceglie generalmente l’impianto primario di IOL.
Valore target del potere dell’IOL
Sezione intitolata “Valore target del potere dell’IOL”Nei bambini, con la crescita il bulbo oculare si sviluppa e progredisce la miopia, quindi la base è un’ipercorrezione che tenga conto della futura crescita oculare.
| Età all’impianto | Refrazione target post-operatoria | Scopo |
|---|---|---|
| A 1 anno di età | Ipercorrezione di circa +5 D | Mettere a fuoco per la visione da vicino e favorire lo sviluppo della funzione visiva |
| A 2 anni di età | Ipercorrezione di circa +4 D | Stesso scopo |
| Dopo la crescita (circa 20 anni) | Miopia lieve (circa -1 a 0 D) | Puntare alla stabilità refrattiva a lungo termine |
Il materiale dell’IOL dovrebbe essere acrilico sia per la parte di supporto che per quella ottica. Si raccomanda un diametro della parte ottica di 6 mm o inferiore.
Precisione del calcolo della potenza dell’IOL
Sezione intitolata “Precisione del calcolo della potenza dell’IOL”Nell’impianto primario di IOL nei bambini, la precisione predittiva delle attuali formule di calcolo è significativamente inferiore rispetto agli adulti. In uno studio su 108 occhi di 83 pazienti, il tasso di previsione entro ±1,00 D di otto formule (Holladay 1, SRK/T, Hoffer Q, Haigis, Barrett Universal II, Kane, EVO 2.0, Ladas Super Formula) è stato solo del 35,2–43,5% (negli adulti 93,5–100%)2). Le formule SRK/T e Kane hanno mostrato risultati relativamente buoni, e l’età giovane e l’asse corto sono stati i principali predittori di sorpresa refrattiva (errore di previsione ≥ ±2,00 D)2). Non c’era differenza significativa nella precisione predittiva tra tecnica chirurgica o tipo di IOL2).
Correzione refrattiva postoperatoria
Sezione intitolata “Correzione refrattiva postoperatoria”- Postoperatorio unilaterale: La correzione con lenti a contatto (LC) è la base. Le LC morbide sono spesso limitate a +25 D; oltre si utilizzano LC rigide.
- Postoperatorio bilaterale: È possibile la gestione con occhiali. Nell’infanzia si utilizzano montature speciali.
- Anche negli occhi con IOL, se persiste ipermetropia residua, è necessario l’uso di occhiali.
- Dall’età scolare si possono considerare occhiali bifocali.
Trattamento dell’ambliopia
Sezione intitolata “Trattamento dell’ambliopia”Nei casi unilaterali e bilaterali con differenza interoculare, è necessaria l’occlusione dell’occhio sano. Secondo il protocollo di occlusione IATS, fino a 8 mesi di età, la durata dell’occlusione è pari all’età in mesi (es. 4 mesi → 4 ore); dopo 8 mesi, circa metà del tempo di veglia.
Risultati chirurgici della cataratta congenita associata a PFV
Sezione intitolata “Risultati chirurgici della cataratta congenita associata a PFV”Nello studio di registro multicentrico del PEDIG (Pediatric Eye Disease Investigator Group), sono stati riportati i risultati a 5 anni di 64 occhi con PFV (48 occhi afachici, 16 occhi pseudofachici)1). L’età mediana all’intervento per gli occhi afachici era di 2 mesi e nel 96% è stata eseguita una vitrectomia anteriore. A 5 anni, solo il 10% (4/42 occhi, IC 95% 3–23%) ha raggiunto un’acuità visiva adeguata all’età. Un’acuità visiva migliore di 20/200 è stata raggiunta nel 59% (17/29) degli occhi afachici con PFV, rispetto al 23% (3/13) degli occhi pseudofachici con PFV1). Il tipo posteriore di PFV (con anomalie del vitreo, della retina o del nervo ottico) ha mostrato una prognosi visiva peggiore rispetto al tipo anteriore (acuità visiva mediana 20/800 vs 20/100)1).
Sulla base dei risultati dell’IATS, l’impianto di IOL entro i 6 mesi di vita non mostra differenze nell’acuità visiva rispetto alla gestione con lenti a contatto, ma comporta più reinterventi per opacizzazione dell’asse visivo, pertanto l’impianto di IOL in questa età è limitato a casi selezionati. A partire dai 2 anni, si sceglie generalmente l’impianto primario di IOL. La potenza della IOL viene selezionata con l’obiettivo di una ipercorrezione per anticipare la miopia da crescita.
6. Fisiopatologia e meccanismi dettagliati
Sezione intitolata “6. Fisiopatologia e meccanismi dettagliati”Meccanismo di instaurazione dell’ambliopia da deprivazione di forma
Sezione intitolata “Meccanismo di instaurazione dell’ambliopia da deprivazione di forma”L’opacità del cristallino causa un’ambliopia da deprivazione di forma bloccando la luce sull’asse visivo. La mancanza di un’adeguata stimolazione visiva durante il periodo critico dello sviluppo visivo compromette lo sviluppo della corteccia visiva.
Il periodo critico si estende fino a 6 settimane dopo la nascita per i casi unilaterali e fino a 10-12 settimane per i casi bilaterali. Una cataratta che influisce sulla funzione visiva prima del periodo critico porta a un’ambliopia particolarmente rapida nei casi unilaterali. L’acquisizione della funzione visiva inizia nel periodo critico e si completa intorno ai 10 anni.
L’ambliopia da deprivazione di forma è più grave e resistente al trattamento rispetto alla comune ambliopia refrattiva. Questa è la base della necessità di un intervento chirurgico precoce.
Meccanismo di insorgenza della cataratta secondaria (opacizzazione capsulare posteriore)
Sezione intitolata “Meccanismo di insorgenza della cataratta secondaria (opacizzazione capsulare posteriore)”Nei bambini, l’attività delle cellule epiteliali del cristallino è elevata e l’opacizzazione capsulare posteriore (cataratta secondaria) si verifica con maggiore frequenza e precocità rispetto agli adulti. Le cellule epiteliali residue dopo l’intervento proliferano e migrano sulla capsula posteriore, bloccando l’asse visivo. Per questo motivo, nei bambini di età inferiore a 6 anni, la tecnica standard prevede la capsulotomia posteriore e la vitrectomia anteriore intraoperatorie per prevenire la cataratta secondaria.
Differenze nella morfologia dell’opacità e nell’impatto sulla funzione visiva
Sezione intitolata “Differenze nella morfologia dell’opacità e nell’impatto sulla funzione visiva”L’impatto sulla funzione visiva e l’indicazione chirurgica variano a seconda della sede e del tipo di opacità del cristallino. La cataratta nucleare produce un’opacità densa al centro dell’asse visivo, con conseguente prognosi visiva sfavorevole e necessità di intervento precoce. La cataratta suturale e punctata raramente influenzano lo sviluppo visivo e spesso possono essere monitorate. Il lenticono posteriore è spesso unilaterale, con protrusione della capsula posteriore e progressione dell’opacità, che può evolvere in cataratta totale.
Sviluppo del cristallino e cause dell’opacità
Sezione intitolata “Sviluppo del cristallino e cause dell’opacità”La cataratta congenita deriva da anomalie nel processo di sviluppo embrionale del cristallino. Il cristallino si forma dalla vescicola lenticolare differenziata dalla placca ectodermica; il nucleo è costituito da fibre lenticolari primarie (base della cataratta nucleare) e la corteccia da fibre secondarie (base della cataratta lamellare e suturale). Nelle infezioni intrauterine come la rosolia, la formazione delle fibre lenticolari embrionali viene direttamente danneggiata. Nei disturbi metabolici (ad esempio, galattosemia), l’eccessivo accumulo di galattitolo aumenta la pressione osmotica all’interno del cristallino, causando iperidratazione e opacità. Nella cataratta ereditaria, anomalie funzionali delle proteine cristalline o delle proteine di membrana (ad esempio, connessine) compromettono il meccanismo di mantenimento della trasparenza del cristallino.
7. Complicanze postoperatorie e prognosi a lungo termine
Sezione intitolata “7. Complicanze postoperatorie e prognosi a lungo termine”Cataratta secondaria (opacizzazione dell’asse visivo)
Sezione intitolata “Cataratta secondaria (opacizzazione dell’asse visivo)”Nei casi operati in epoca infantile, si verifica quasi nel 100% dei casi una contrazione del bordo della capsulotomia anteriore o un’opacità di tipo perle di Elschnig. Il trattamento è il seguente.
- Da 1 anno in su: possibile capsulotomia posteriore con laser Nd:YAG
- Se il laser è difficile nei bambini di età inferiore a 6 anni: eseguire capsulotomia posteriore chirurgica e vitrectomia anteriore
L’incidenza cumulativa a 5 anni dell’opacità dell’asse visivo negli occhi pseudofachici con PFV è stata del 45% (IC 95% 13-66%) 1). Quando è stata eseguita una vitrectomia anteriore durante l’intervento primario, l’incidenza dell’opacità dell’asse visivo è stata del 18% (IC 95% 8-28%), significativamente inferiore rispetto al 60% (IC 95% 0-84%) senza vitrectomia 1).
Glaucoma secondario
Sezione intitolata “Glaucoma secondario”Questa è la più importante complicanza tardiva dopo l’intervento di cataratta congenita.
- Incidenza: si verifica nel 18-26% dei pazienti dopo l’intervento
- Fattori di rischio: giovane età al momento dell’intervento, microftalmia
- Tempo di insorgenza: può manifestarsi anche oltre 10 anni dopo l’intervento. Il follow-up a lungo termine è essenziale.
L’incidenza cumulativa a 5 anni di eventi avversi correlati al glaucoma negli occhi afachici con PFV è stata del 24% (IC 95% 9-37%), e negli occhi pseudofachici del 7% (IC 95% 0-20%) 1). Non c’era differenza significativa nel rischio di glaucoma tra occhi con PFV e senza PFV (HR aggiustato per età=1,20, IC 95% 0,54-2,64, P=0,66), e il PFV stesso non era un fattore di rischio indipendente per il glaucoma 1).
Incidenza cumulativa a 5 anni di complicanze della cataratta congenita associata a PFV
Sezione intitolata “Incidenza cumulativa a 5 anni di complicanze della cataratta congenita associata a PFV”| Complicanza | Occhio afachico con PFV | Occhio pseudofachico con PFV |
|---|---|---|
| Eventi avversi correlati al glaucoma | 24% (IC 95% 9-37%) | 7% (IC 95% 0-20%) |
| Opacizzazione dell’asse visivo (con vitrectomia anteriore) | 18% (IC 95% 8-28%) | — |
| Opacizzazione dell’asse visivo (senza vitrectomia anteriore) | 60% (IC 95% 0-84%) | 45% (IC 95% 13-66%) |
| Distacco di retina | 4% (IC 95% 0-10%) | 7% (IC 95% 0-19%) |
Altre complicanze
Sezione intitolata “Altre complicanze”- Retrazione capsulare anteriore: Il bordo della capsulotomia anteriore si retrae riducendo l’apertura capsulare. Se progredisce, può causare deficit visivo.
- Distacco di retina: Rischio particolarmente elevato nei casi associati a PFV.
Fattori che influenzano la prognosi visiva
Sezione intitolata “Fattori che influenzano la prognosi visiva”- Grado di ambliopia da deprivazione di forma (la chirurgia precoce è il fattore più importante)
- Presenza di complicanze oculari (microcornea e microftalmo sono associati a prognosi sfavorevole)
- Correzione refrattiva appropriata e continuazione del trattamento dell’ambliopia dopo l’intervento
- Comprensione e cooperazione dei genitori
Il glaucoma secondario è la complicanza più importante. Si verifica nel 18-26% dei pazienti dopo l’intervento e può manifestarsi anche dopo più di 10 anni, pertanto sono necessari controlli regolari della pressione intraoculare anche in età adulta. L’opacizzazione della capsula posteriore (opacità dell’asse visivo) si verifica in quasi tutti i casi di intervento nei neonati, ma è trattabile con laser YAG nei bambini di età superiore a 1 anno, mentre nei bambini di età inferiore a 6 anni può essere necessario un intervento chirurgico.
8. Ricerche recenti e prospettive future
Sezione intitolata “8. Ricerche recenti e prospettive future”Miglioramento della precisione delle formule di calcolo della potenza dell’IOL pediatrica
Sezione intitolata “Miglioramento della precisione delle formule di calcolo della potenza dell’IOL pediatrica”La precisione predittiva delle attuali formule di calcolo della potenza dell’IOL per bambini è insufficiente rispetto agli adulti, e anche le formule di nuova generazione (Kane, Barrett Universal II, ecc.) non hanno mostrato una chiara superiorità rispetto alle formule tradizionali (SRK/T, ecc.) 2). Il tasso di previsione entro ±1,00 D per tutte le 8 formule attuali è solo del 35,2-43,5%, rispetto al 93,5-100% negli adulti, con una grande differenza 2).
È necessario lo sviluppo di algoritmi specializzati adattati alla corta lunghezza assiale, alla curvatura corneale ripida, alla scarsa profondità della camera anteriore e alla crescita oculare tipiche dei bambini 2). Non ci sono differenze significative nella precisione predittiva in base alla tecnica chirurgica o al tipo di IOL, e al momento la correzione refrattiva attiva postoperatoria e il follow-up sono importanti misure complementari.
9. Riferimenti
Sezione intitolata “9. Riferimenti”- Haider KM, Repka MX, Sutherland DR, et al. Outcomes and Complications 5 Years After Surgery for Pediatric Cataract Associated With Persistent Fetal Vasculature. Am J Ophthalmol. 2024;261:156-165.
- Jin J, Shen Y, Qu Y, et al. Accuracy of new-generation and traditional intraocular lens power calculation formulas in pediatric primary implantation. J Cataract Refract Surg. 2024.
- Kaur S, Yangzes S, Ram J. Unilateral Congenital Cataract. J Pediatr Ophthalmol Strabismus. 2019;56(1):60-61. PMID: 30673102.
