
जन्मजात मोतियाबिंद (कंजेनिटल कैटरैक्ट)
एक नज़र में मुख्य बिंदु
Section titled “एक नज़र में मुख्य बिंदु”1. जन्मजात मोतियाबिंद क्या है?
Section titled “1. जन्मजात मोतियाबिंद क्या है?”जन्मजात मोतियाबिंद (congenital cataract) संकीर्ण अर्थ में जन्म के समय मौजूद लेंस का धुंधलापन है। दूसरी ओर, जन्म के समय धुंधलापन न होने पर बाद में होने वाले धुंधलापन को विकासात्मक मोतियाबिंद कहा जाता है। शैशव और बाल्यावस्था में बिना आघात के होने वाले मोतियाबिंद को अक्सर सामूहिक रूप से जन्मजात मोतियाबिंद कहा जाता है।
जन्मजात प्रवृत्ति के संदर्भ में, विकासात्मक मोतियाबिंद, जो जन्म के तुरंत बाद प्रकट होता है और धुंधलापन बढ़ता है, उसी श्रेणी में आता है। चिकित्सकीय रूप से, इसे ‘प्रारंभिक मोतियाबिंद’ के रूप में प्रबंधित किया जाना चाहिए। ‘बाल मोतियाबिंद’ एक व्यापक शब्द है जिसमें आघातजन्य मामलों सहित बचपन के सभी मोतियाबिंद शामिल हैं, और इसमें जन्मजात मोतियाबिंद (संकीर्ण अर्थ), विकासात्मक मोतियाबिंद और अधिग्रहित मोतियाबिंद शामिल हैं।
महामारी विज्ञान
Section titled “महामारी विज्ञान”यह एक दुर्लभ बीमारी है जो प्रति 1,000 से 10,000 जन्मों में 1 में होती है। द्विपक्षीय और एकपक्षीय मामलों में दृश्य पूर्वानुमान और उपचार रणनीति काफी भिन्न होती है, एकपक्षीय मामलों में पूर्वानुमान खराब होता है (रूप-अभाव एंब्लियोपिया के अधिक जोखिम के कारण)।
स्थायी भ्रूण संवहनी रोग (persistent fetal vasculature, PFV) जन्मजात मोतियाबिंद का एक महत्वपूर्ण कारण है, जो अक्सर एकपक्षीय मोतियाबिंद और माइक्रोफथाल्मिया से जुड़ा होता है। शिशु मोतियाबिंद के लगभग 20% मामलों में PFV पाया जाता है1)।
संकीर्ण अर्थ में जन्मजात मोतियाबिंद जन्म के समय पहले से मौजूद लेंस का धुंधलापन है, जबकि विकासात्मक मोतियाबिंद जन्म के बाद प्रकट होता है लेकिन जन्मजात प्रवृत्ति साझा करता है। चिकित्सकीय रूप से, दोनों को ‘प्रारंभिक मोतियाबिंद’ के रूप में प्रबंधित किया जाता है, जिसमें रूप-अभाव एंब्लियोपिया को रोकने के लिए शीघ्र निदान और सर्जरी की आवश्यकता होती है।
2. मुख्य लक्षण और नैदानिक निष्कर्ष
Section titled “2. मुख्य लक्षण और नैदानिक निष्कर्ष”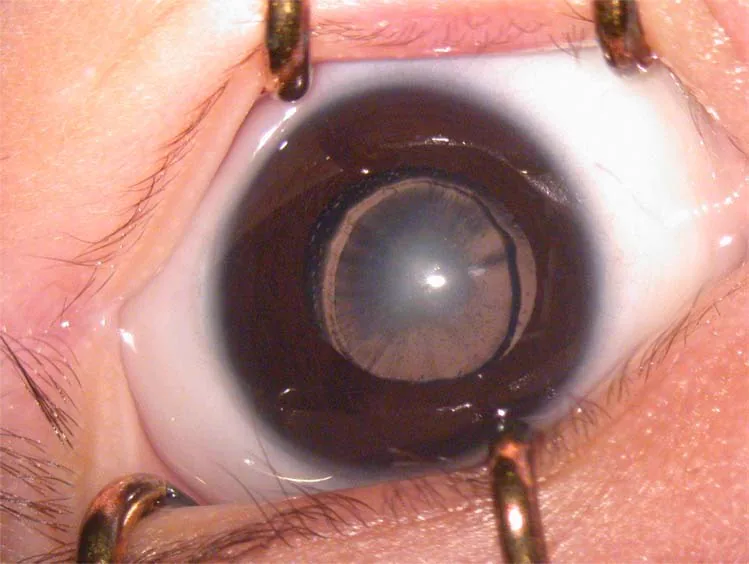
व्यक्तिपरक लक्षण / खोज के कारण
Section titled “व्यक्तिपरक लक्षण / खोज के कारण”शिशु और छोटे बच्चे स्वयं लक्षण नहीं बता सकते, इसलिए माता-पिता का अवलोकन और शिशु स्वास्थ्य जांच में पता लगना महत्वपूर्ण है।
- सफेद पुतली (ल्यूकोकोरिया) : गंभीर धुंधलापन होने पर माता-पिता को ‘आंख सफेद है’ जैसा लगता है। यह खोज के सबसे सामान्य कारणों में से एक है।
- भेंगापन (स्ट्रैबिस्मस) : एकतरफा मोतियाबिंद में एम्ब्लियोपिया बनने पर आंखों की स्थिति में विचलन हो सकता है।
- नेत्र कंपन (निस्टागमस) : द्विपक्षीय एम्ब्लियोपिया के बढ़ने का संकेत। इसके प्रकट होने पर तत्काल सर्जरी आवश्यक है।
- खराब दृष्टि / अस्थिर निर्धारण : फॉर्म विजन डेप्रिवेशन एम्ब्लियोपिया के गठन का संकेत देता है।
नैदानिक निष्कर्ष
Section titled “नैदानिक निष्कर्ष”फॉर्म विजन डेप्रिवेशन एम्ब्लियोपिया का सुझाव देने वाले संकेतक नीचे दिए गए हैं।
| संकेतक | विवरण |
|---|---|
| दृष्टि में कमी | मोतियाबिंद की गंभीरता के अनुपात में नहीं होने वाली दृष्टि में कमी |
| खराब फिक्सेशन (दृष्टि स्थिरीकरण) | फिक्सेशन और ट्रैकिंग प्रतिक्रियाओं का विलंबित विकास |
| भेंगापन (स्ट्रैबिस्मस) | एक आँख के एम्ब्लियोपिया के कारण आँख का विचलन |
| नेत्र कंपन (निस्टागमस) | द्विपक्षीय एम्ब्लियोपिया के बढ़ने का संकेत |
| दोनों आँखों की अक्षीय लंबाई में अंतर | 0.5 मिमी या अधिक की विषमता |
दृश्य कार्य को प्रभावित करने वाले अपारदर्शिता के मानदंड के रूप में, एकतरफा मामलों में 3 मिमी या उससे अधिक की अपारदर्शिता को दृश्य कार्य को प्रभावित करने वाला माना जाता है। सामान्य तौर पर, पूर्वकाल कैप्सूल की तुलना में पश्च कैप्सूल, परिधि की तुलना में केंद्र, और हल्की अपारदर्शिता की तुलना में गहरी अपारदर्शिता दृश्य कार्य को अधिक प्रभावित करती है।
यह अक्सर माता-पिता द्वारा सफेद पुतली देखने पर या शिशु स्वास्थ्य जांच में फंडस परीक्षण के दौरान पाया जाता है। कुछ मामलों में, भेंगापन या खराब फिक्सेशन के कारण नेत्र चिकित्सक के पास जाने पर निदान होता है। एकतरफा मामलों में, स्वस्थ आँख का प्रभुत्व होने के कारण दृष्टि में कमी दिखाई नहीं देती, इसलिए स्वास्थ्य जांच में सक्रिय स्क्रीनिंग महत्वपूर्ण है।
3. कारण और जोखिम कारक
Section titled “3. कारण और जोखिम कारक”जन्मजात मोतियाबिंद के कारण विविध हैं, और 30-50% मामले अज्ञातहेतुक (अज्ञात कारण) होते हैं।
| कारण | आवृत्ति / प्रतिनिधि रोग |
|---|---|
| अज्ञातहेतुक (अज्ञात कारण) | 30-50%। सबसे आम |
| वंशानुगत | सबसे अधिक ऑटोसोमल प्रभावी। ऑटोसोमल अप्रभावी और X-लिंक्ड अप्रभावी भी हो सकते हैं |
| गर्भाशयी संक्रमण | रूबेला (जन्मजात रूबेला सिंड्रोम), हर्पीज, सीएमवी, टोक्सोप्लाज्मा, आदि |
| चयापचय संबंधी विकार | गैलेक्टोसीमिया, हाइपोकैल्सीमिया, होमोसिस्टिन्यूरिया, लोव सिंड्रोम, अलपोर्ट सिंड्रोम, आदि |
| गुणसूत्र असामान्यता | डाउन सिंड्रोम, आदि |
| नेत्र रोग सहवर्ती | माइक्रोफ्थाल्मिया, जन्मजात एनिरिडिया, पीएफवी (सतत भ्रूण संवहनी तंत्र), आदि |
| प्रणालीगत रोग/सिंड्रोम | हैलरमैन-स्ट्रीफ सिंड्रोम, पियरे रॉबिन सिंड्रोम, आदि |
पीएफवी (सतत भ्रूण संवहनी तंत्र) जन्मजात मोतियाबिंद का एक महत्वपूर्ण कारण है, जो भ्रूण काल के प्राथमिक कांचीय वाहिकाओं के प्रतिगमन में विफलता के कारण होता है। यह अक्सर एकतरफा और माइक्रोफ्थाल्मिया से जुड़ा होता है, और शिशु मोतियाबिंद के लगभग 20% में पाया जाता है1)। जब यह पश्च भाग तक फैलता है (पश्च प्रकार का पीएफवी), तो दृष्टि का पूर्वानुमान खराब होता है।
वंशानुगत जन्मजात मोतियाबिंद अक्सर ऑटोसोमल डोमिनेंट होता है। यदि परिवार में इतिहास है, तो आनुवंशिक परामर्श और परिवार में जांच की सिफारिश की जाती है। 30-50% जन्मजात मोतियाबिंद अज्ञात कारणों से होते हैं, इसलिए परिवार में कोई इतिहास न होने पर भी यह हो सकता है।
4. निदान और जांच के तरीके
Section titled “4. निदान और जांच के तरीके”रूपात्मक वर्गीकरण
Section titled “रूपात्मक वर्गीकरण”लेंस के धुंधलापन के स्थान और रूप के अनुसार उपचार के संकेत भिन्न होते हैं, इसलिए रूपात्मक वर्गीकरण निदान का आधार है।
| वर्गीकरण का नाम | अंग्रेजी नाम | विशेषताएँ |
|---|---|---|
| केंद्रक मोतियाबिंद | nuclear cataract | Y-आकार की सिवनी के अंदर धुंधलापन। जन्मजात। दृष्टि का खराब पूर्वानुमान |
| स्तरित मोतियाबिंद | lamellar (zonular) cataract | Y-आकार की सिवनी के चारों ओर स्तरित धुंधलापन। विकासात्मक मोतियाबिंद में सामान्य |
| पश्च लेंटिकोनस | posterior lenticonus | पश्च कैप्सूल का उभार और धुंधलापन। एकतरफा। प्रगति पर पूर्ण मोतियाबिंद हो सकता है |
| पूर्ण मोतियाबिंद | total cataract | लेंस का पूर्ण धुंधलापन |
| कैप्सुलर मोतियाबिंद | capsular cataract | पूर्वकाल कैप्सूल, पश्च कैप्सूल या उपकैप्सुलर धुंधलापन |
| सूत्र मोतियाबिंद | sutural cataract | Y-आकार के सूत्र क्षेत्र का धुंधलापन। दृष्टि पर कम प्रभाव |
| बिंदु मोतियाबिंद | punctate cataract | बिंदु के आकार का धुंधलापन। दृष्टि हानि की संभावना कम |
| नील मोतियाबिंद | cerulean cataract | कॉर्टेक्स में नीले बिंदु धुंधलापन। कोई दृष्टि हानि नहीं |
आवश्यक जाँचें
Section titled “आवश्यक जाँचें”- स्लिट लैंप माइक्रोस्कोपी : धुंधलापन के आकार, स्थान, डिग्री और सीमा का मूल्यांकन करने वाली मूल जाँच
- फंडस जाँच : फंडस की पारदर्शिता से मोतियाबिंद की धुंधलापन की डिग्री का निर्धारण। पारदर्शिता कठिन होने पर अल्ट्रासाउंड बी-मोड जोड़ें
- अक्षीय लंबाई जाँच : IOL शक्ति निर्धारण, लेंस आकार पूर्वानुमान और पश्चात ग्लूकोमा (अक्षीय लंबाई का असामान्य बढ़ना) के शीघ्र पता लगाने के लिए अपरिहार्य
- अपवर्तन जाँच : हैंडहेल्ड ऑटोरेफ्रेक्टोमीटर या रेटिनोस्कोप का उपयोग करें
- दृष्टि मूल्यांकन : PL विधि (preferential looking: धारी दृष्टि द्वारा प्राथमिकता दृष्टि प्रतिक्रिया मूल्यांकन) और VEP (दृश्य उत्पन्न विभव) का उपयोग करें। VEP में सामान्य मान के 40% से कम होने पर दृश्य कार्य में कमी मानी जाती है
- शारीरिक जाँच : बाल रोग विभाग में प्रणालीगत रोगों की जांच अनिवार्य है
शल्य चिकित्सा का संकेत सिद्धांत रूप में दृष्टि (धारी दृष्टि) और दृश्य प्रतिक्रियाओं जैसे स्थिरीकरण और अनुगमन के विकास की स्थिति के आधार पर निर्धारित किया जाता है।
शल्य चिकित्सा संकेत का समय
Section titled “शल्य चिकित्सा संकेत का समय”सक्रिय शल्य चिकित्सा संकेत के लिए दिशानिर्देश नीचे दिए गए हैं।
| आँख | संकेत मानदंड | वास्तविक शल्य चिकित्सा समय का अनुमान |
|---|---|---|
| एकतरफा (पूर्ण मोतियाबिंद) | आपातकालीन रोग के रूप में मानें | जन्म के कुछ दिनों के भीतर वांछनीय |
| एकतरफा (गंभीर धुंधलापन) | जन्म के 6 सप्ताह से पहले गंभीर धुंधलापन | लगभग 1 महीने की उम्र तक |
| द्विपक्षीय (गंभीर धुंधलापन) | जन्म के 12 सप्ताह (3 महीने) से पहले गंभीर धुंधलापन | लगभग 2 महीने की उम्र तक |
| केवल निगरानी की आवश्यकता वाली आकृति | बिंदु-जैसा, सिवनी-जैसा, पूर्वकाल कैप्सुलर मोतियाबिंद, बिना असममिति के स्तरित या चूर्णी नाभिकीय मोतियाबिंद | नियमित अनुवर्ती |
एकतरफा पूर्ण मोतियाबिंद एक आपातकालीन स्थिति है; गंभीर जटिलताओं के अभाव में जन्म के कुछ दिनों के भीतर सर्जरी वांछनीय है।
एकतरफा पूर्ण मोतियाबिंद एक आपातकालीन स्थिति है; रूप-अभाव एंब्लियोपिया को रोकने के लिए जन्म के कुछ दिनों के भीतर प्रारंभिक सर्जरी वांछनीय है। द्विपक्षीय मामलों में भी, 2-3 महीने की उम्र तक प्रारंभिक सर्जरी की जाती है। सर्जरी का निर्णय दृश्य तीक्ष्णता और दृश्य प्रतिक्रियाओं (फिक्सेशन, ट्रैकिंग) के विकास के समग्र मूल्यांकन पर आधारित होता है। बिंदु-जैसा मोतियाबिंद, सिवनी मोतियाबिंद जैसी दृश्य कार्य को प्रभावित न करने वाली आकृतियों में, अनुवर्ती को प्राथमिकता दी जाती है।
5. मानक उपचार
Section titled “5. मानक उपचार”सर्जिकल विधि
Section titled “सर्जिकल विधि”6 वर्ष से कम उम्र के बच्चों में मूल शल्य प्रक्रिया है: लेंस (इमल्सीफिकेशन) एस्पिरेशन + पश्च कैप्सुलोटॉमी + पूर्वकाल विट्रेक्टॉमी (± IOL प्रत्यारोपण)। बच्चों में पश्च कैप्सुलर ओपेसिफिकेशन (दृश्य अक्ष धुंधलापन) को रोकने के लिए, वयस्क मानक प्रक्रिया से भिन्न, पश्च कैप्सुलोटॉमी और पूर्वकाल विट्रेक्टॉमी मानक हैं। CCC द्वारा पूर्वकाल कैप्सुलोटॉमी के बाद लेंस कॉर्टेक्स और न्यूक्लियस को एस्पिरेट किया जाता है, फिर पश्च कैप्सुलर CCC किया जाता है और विट्रेक्टॉमी कटर से पूर्वकाल विट्रेक्टॉमी की जाती है।
तीन प्रमुख शल्य चिकित्सा विधियाँ नीचे दी गई हैं।
| शल्य चिकित्सा विधि | मुख्य संकेत | मुख्य बिंदु |
|---|---|---|
| लेंस एस्पिरेशन + पश्च कैप्सुलोटॉमी + पूर्वकाल विट्रेक्टॉमी | 6 वर्ष से कम आयु के लिए मूल विधि | द्वितीयक मोतियाबिंद को रोकने के लिए पश्च कैप्सुलोटॉमी और पूर्वकाल विट्रेक्टॉमी एक साथ की जाती है |
| लेंस एस्पिरेशन + पश्च कैप्सुलोटॉमी + पूर्वकाल विट्रेक्टॉमी + IOL प्रत्यारोपण | जब IOL प्रत्यारोपण किया जाता है | पूर्वकाल और पश्च कैप्सुलर खोलने का आकार लगभग 5 मिमी आदर्श है |
| लेंस एस्पिरेशन + IOL प्रत्यारोपण (वयस्कों के समान) | 6 वर्ष और उससे अधिक | पश्च कैप्सुलोटॉमी और पूर्वकाल विट्रेक्टॉमी को छोड़ा जा सकता है |
IOL संकेत के बारे में विचार
Section titled “IOL संकेत के बारे में विचार”शिशुओं में IOL प्रत्यारोपण की उपयुक्तता के बारे में, Infant Aphakia Treatment Study (IATS) ने मानदंड प्रस्तुत किए हैं। 6 महीने की आयु से पहले IOL प्रत्यारोपण और कॉन्टैक्ट लेंस (CL) प्रबंधन के बीच 4.5 वर्ष की आयु में दृश्य तीक्ष्णता में कोई अंतर नहीं है, और IOL प्रत्यारोपित आँखों में दृश्य अक्ष अपारदर्शिता के लिए पुन: शल्य चिकित्सा काफी अधिक थी। इसलिए, 6 महीने से पहले IOL प्रत्यारोपण सीमित मामलों तक सीमित है। 2 वर्ष से अधिक आयु में, प्राथमिक IOL प्रत्यारोपण आमतौर पर चुना जाता है।
IOL शक्ति का लक्ष्य मान
Section titled “IOL शक्ति का लक्ष्य मान”बच्चों में, वृद्धि के साथ नेत्रगोलक विकसित होता है और निकट दृष्टि दोष बढ़ता है, इसलिए भविष्य के नेत्र विकास को ध्यान में रखते हुए अतिसुधार मूल सिद्धांत है।
| प्रत्यारोपण के समय आयु | शल्य चिकित्सा के बाद लक्ष्य अपवर्तन | उद्देश्य |
|---|---|---|
| 1 वर्ष की आयु में | लगभग +5D का अतिसुधार | निकट दृष्टि पर ध्यान केंद्रित करना और दृश्य कार्य विकास को प्रोत्साहित करना |
| 2 वर्ष की आयु में | लगभग +4D का अतिसुधार | वही |
| वृद्धि के बाद (लगभग 20 वर्ष) | हल्का निकट दृष्टि दोष (लगभग -1 से 0 D) | दीर्घकालिक अपवर्तक स्थिरता का लक्ष्य |
IOL सामग्री, समर्थन भाग और ऑप्टिकल भाग दोनों के लिए ऐक्रेलिक सामग्री वांछनीय है। ऑप्टिकल भाग का व्यास 6 मिमी या उससे कम अनुशंसित है।
IOL शक्ति गणना की सटीकता
Section titled “IOL शक्ति गणना की सटीकता”बच्चों में प्राथमिक IOL प्रत्यारोपण में, वर्तमान गणना सूत्रों की पूर्वानुमान सटीकता वयस्कों की तुलना में काफी कम है। 83 रोगियों की 108 आँखों पर किए गए अध्ययन में, आठ सूत्रों (Holladay 1, SRK/T, Hoffer Q, Haigis, Barrett Universal II, Kane, EVO 2.0, Ladas Super Formula) की ±1.00D के भीतर पूर्वानुमान सटीकता केवल 35.2-43.5% थी (वयस्कों में 93.5-100%)2)। SRK/T और Kane सूत्रों ने अपेक्षाकृत अच्छे परिणाम दिखाए, और कम उम्र तथा छोटी अक्षीय लंबाई refractive surprise (±2.00D या अधिक की पूर्वानुमान त्रुटि) के प्रमुख पूर्वानुमान कारक थे2)। सर्जिकल तकनीक या IOL प्रकार के अनुसार पूर्वानुमान सटीकता में कोई महत्वपूर्ण अंतर नहीं था2)।
पश्चात अपवर्तक सुधार
Section titled “पश्चात अपवर्तक सुधार”- एकतरफा पश्चात : CL सुधार मूल है। सॉफ्ट CL की क्षमता आमतौर पर +25D तक सीमित होती है; इससे अधिक के लिए हार्ड CL का उपयोग किया जाता है।
- द्विपक्षीय पश्चात : चश्मा प्रबंधन संभव है। शैशवावस्था में विशेष फ्रेम का उपयोग किया जाता है।
- IOL प्रत्यारोपित आँखों में भी यदि अवशिष्ट दूरदर्शिता हो तो चश्मा पहनना आवश्यक है।
- स्कूली उम्र के बाद द्विफोकल चश्मे पर भी विचार किया जा सकता है।
एम्ब्लियोपिया उपचार
Section titled “एम्ब्लियोपिया उपचार”एकतरफा मामलों और द्विपक्षीय मामलों में जहाँ दोनों आँखों में अंतर हो, स्वस्थ आँख को ढकना आवश्यक है। IATS के ऑक्लूजन प्रोटोकॉल के अनुसार, 8 महीने की उम्र तक, ढकने की अवधि महीनों में उम्र के बराबर होती है (जैसे, 4 महीने का बच्चा → 4 घंटे); 8 महीने के बाद, यह जागने के समय का लगभग आधा होता है।
PFV से जुड़े जन्मजात मोतियाबिंद के सर्जिकल परिणाम
Section titled “PFV से जुड़े जन्मजात मोतियाबिंद के सर्जिकल परिणाम”PEDIG (Pediatric Eye Disease Investigator Group) के बहुकेंद्रीय रजिस्ट्री अध्ययन में, PFV से जुड़ी 64 आँखों (48 एफेकिक, 16 स्यूडोफेकिक) के 5-वर्षीय परिणाम रिपोर्ट किए गए1)। एफेकिक आँखों की सर्जरी के समय माध्य आयु 2 महीने थी, और 96% में पूर्वकाल विट्रेक्टोमी की गई। 5 वर्षों में, केवल 10% (4/42 आँखें, 95% CI 3-23%) ने आयु-उपयुक्त दृष्टि प्राप्त की। 20/200 से बेहतर दृष्टि एफेकिक PFV आँखों में 59% (17/29) में प्राप्त हुई, जबकि स्यूडोफेकिक PFV आँखों में केवल 23% (3/13) में1)। पश्च प्रकार की PFV (कांच, रेटिना या ऑप्टिक तंत्रिका असामान्यताओं के साथ) ने पूर्व प्रकार की तुलना में खराब दृष्टि पूर्वानुमान दिखाया (माध्य दृष्टि 20/800 बनाम 20/100)1)।
IATS के परिणामों के अनुसार, 6 महीने से कम उम्र में IOL प्रत्यारोपण से CL प्रबंधन की तुलना में दृष्टि में कोई अंतर नहीं होता है, लेकिन दृश्य अक्ष धुंधलापन के लिए पुन: ऑपरेशन अधिक होते हैं, इसलिए इस उम्र में IOL प्रत्यारोपण सीमित मामलों तक ही सीमित रखा जाता है। 2 वर्ष से अधिक उम्र में, प्राथमिक IOL प्रत्यारोपण आमतौर पर चुना जाता है। IOL शक्ति का चयन वृद्धि के बाद मायोपिया की आशंका में अतिसुधार के लक्ष्य के साथ किया जाता है।
6. पैथोफिजियोलॉजी और विस्तृत रोगजनन तंत्र
Section titled “6. पैथोफिजियोलॉजी और विस्तृत रोगजनन तंत्र”रूप-अभाव एम्ब्लियोपिया का स्थापना तंत्र
Section titled “रूप-अभाव एम्ब्लियोपिया का स्थापना तंत्र”लेंस का धुंधलापन दृश्य अक्ष पर प्रकाश अवरोधन द्वारा रूप-अभाव एम्ब्लियोपिया (deprivation amblyopia) उत्पन्न करता है। दृष्टि की क्रांतिक अवधि में उपयुक्त दृश्य उत्तेजना के अवरुद्ध होने से दृश्य प्रांतस्था का विकास बाधित होता है।
क्रांतिक अवधि एकतरफा मामलों में जन्म के 6 सप्ताह तक और द्विपक्षीय मामलों में 10-12 सप्ताह तक होती है। क्रांतिक अवधि से पहले दृश्य कार्य को प्रभावित करने वाला मोतियाबिंद, विशेष रूप से एकतरफा मामलों में, तेजी से एम्ब्लियोपिया स्थापित करता है। दृश्य कार्य का अधिग्रहण क्रांतिक अवधि से शुरू होता है और लगभग 10 वर्ष की आयु में पूरा होता है।
रूप-अभाव एम्ब्लियोपिया सामान्य अपवर्तक एम्ब्लियोपिया की तुलना में अधिक गंभीर और उपचार-प्रतिरोधी होता है। यही प्रारंभिक सर्जरी की अनिवार्यता का आधार है।
द्वितीयक मोतियाबिंद (पश्च कैप्सूल धुंधलापन) का उत्पत्ति तंत्र
Section titled “द्वितीयक मोतियाबिंद (पश्च कैप्सूल धुंधलापन) का उत्पत्ति तंत्र”बच्चों में लेंस उपकला कोशिकाओं की सक्रियता अधिक होती है, और वयस्कों की तुलना में पश्च कैप्सूल धुंधलापन (द्वितीयक मोतियाबिंद) अधिक दर और जल्दी होता है। शल्यक्रिया के बाद बची हुई लेंस उपकला कोशिकाएं प्रसार कर पश्च कैप्सूल पर स्थानांतरित हो जाती हैं और दृश्य अक्ष को अवरुद्ध करती हैं। इसलिए 6 वर्ष से कम उम्र में, शल्यक्रिया के दौरान पश्च कैप्सूलकर्तन और पूर्वकाल विट्रेक्टॉमी करके द्वितीयक मोतियाबिंद की रोकथाम करना मानक तकनीक है।
धुंधलापन के प्रकार और दृश्य कार्य पर प्रभाव में अंतर
Section titled “धुंधलापन के प्रकार और दृश्य कार्य पर प्रभाव में अंतर”लेंस के धुंधलापन के स्थान और प्रकार के अनुसार दृश्य कार्य पर प्रभाव और शल्यक्रिया की आवश्यकता भिन्न होती है। नाभिकीय मोतियाबिंद दृश्य अक्ष के सामने घना धुंधलापन उत्पन्न करता है, जिससे दृष्टि का पूर्वानुमान खराब होता है और प्रारंभिक शल्यक्रिया आवश्यक होती है। सिवनी मोतियाबिंद और बिंदु मोतियाबिंद दृश्य विकास को कम प्रभावित करते हैं और अक्सर निगरानी संभव होती है। पश्च लेंटिकोनस अक्सर एकतरफा होता है, पश्च कैप्सूल के उभार के साथ धुंधलापन बढ़ता है और अंततः पूर्ण मोतियाबिंद बन सकता है।
लेंस का विकास और धुंधलापन के कारण
Section titled “लेंस का विकास और धुंधलापन के कारण”जन्मजात मोतियाबिंद का उद्भव लेंस के भ्रूणीय विकास प्रक्रिया में असामान्यताओं पर आधारित है। लेंस एक्टोडर्मल प्लेकोड से विभेदित लेंस पुटिका से बनता है; नाभिक भ्रूणीय प्राथमिक लेंस तंतुओं (नाभिकीय मोतियाबिंद का आधार) और कॉर्टेक्स द्वितीयक लेंस तंतुओं (स्तरित मोतियाबिंद और सिवनी मोतियाबिंद का आधार) से बना होता है। रूबेला वायरस जैसे अंतर्गर्भाशयी संक्रमण में, भ्रूणीय लेंस तंतु निर्माण सीधे क्षतिग्रस्त होता है। चयापचय संबंधी विकारों (जैसे गैलेक्टोसीमिया) में, अत्यधिक संचित गैलेक्टिटोल लेंस के अंदर आसमाटिक दबाव बढ़ाता है, जिससे लेंस में अतिरिक्त जल और धुंधलापन होता है। वंशानुगत मोतियाबिंद में, क्रिस्टलिन प्रोटीन या झिल्ली प्रोटीन (जैसे कनेक्सिन) की कार्यात्मक असामान्यताएं लेंस की पारदर्शिता बनाए रखने की प्रणाली को क्षति पहुंचाती हैं।
7. शल्यक्रिया के बाद की जटिलताएं और दीर्घकालिक पूर्वानुमान
Section titled “7. शल्यक्रिया के बाद की जटिलताएं और दीर्घकालिक पूर्वानुमान”द्वितीयक मोतियाबिंद (दृश्य अक्ष धुंधलापन)
Section titled “द्वितीयक मोतियाबिंद (दृश्य अक्ष धुंधलापन)”शिशु अवस्था में शल्यक्रिया किए गए मामलों में लगभग 100% आवृत्ति पर पूर्वकाल कैप्सूलकर्तन किनारे का संकुचन या एल्शनिग मोती प्रकार का धुंधलापन होता है। उपचार इस प्रकार है।
- 1 वर्ष से अधिक: Nd:YAG लेज़र पश्च कैप्सुलोटॉमी संभव
- 6 वर्ष से कम आयु में लेज़र कठिन होने पर: शल्य पश्च कैप्सुलेक्टॉमी और पूर्वकाल विट्रेक्टॉमी करें
PFV से जुड़ी छद्मफ़ेकिक आँखों में दृश्य अक्ष अपारदर्शिता की 5 वर्षीय संचयी घटना 45% (95% CI 13-66%) थी 1)। प्राथमिक शल्यक्रिया के समय पूर्वकाल विट्रेक्टॉमी करने पर दृश्य अक्ष अपारदर्शिता की घटना 18% (95% CI 8-28%) थी, जो बिना विट्रेक्टॉमी के 60% (95% CI 0-84%) से काफी कम थी 1)।
द्वितीयक मोतियाबिंद (ग्लूकोमा)
Section titled “द्वितीयक मोतियाबिंद (ग्लूकोमा)”यह जन्मजात मोतियाबिंद शल्यक्रिया के बाद सबसे महत्वपूर्ण देर से होने वाली जटिलता है।
- घटना: शल्यक्रिया के बाद 18-26% रोगियों में होता है
- जोखिम कारक: शल्यक्रिया के समय कम आयु, माइक्रोफ़थाल्मिया (छोटी आँख)
- शुरुआत का समय: शल्यक्रिया के 10 वर्ष से अधिक बाद भी हो सकता है। दीर्घकालिक अनुवर्ती आवश्यक है।
PFV से जुड़ी अफ़ेकिक आँखों में ग्लूकोमा-संबंधी प्रतिकूल घटनाओं की 5 वर्षीय संचयी घटना 24% (95% CI 9-37%) थी, और छद्मफ़ेकिक आँखों में 7% (95% CI 0-20%) थी 1)। PFV आँखों और गैर-PFV आँखों के बीच ग्लूकोमा जोखिम में कोई महत्वपूर्ण अंतर नहीं था (आयु-समायोजित HR=1.20, 95% CI 0.54-2.64, P=.66), और PFV स्वयं ग्लूकोमा का एक स्वतंत्र जोखिम कारक नहीं था 1)।
PFV से जुड़े जन्मजात मोतियाबिंद की 5 वर्षीय संचयी जटिलता दर
Section titled “PFV से जुड़े जन्मजात मोतियाबिंद की 5 वर्षीय संचयी जटिलता दर”| जटिलता | PFV अफ़ेकिक आँख | PFV छद्मफ़ेकिक आँख |
|---|---|---|
| ग्लूकोमा-संबंधी प्रतिकूल घटनाएँ | 24% (95% CI 9-37%) | 7% (95% CI 0-20%) |
| दृश्य अक्ष धुंधलापन (पूर्वकाल विट्रेक्टॉमी के साथ) | 18% (95% CI 8-28%) | — |
| दृश्य अक्ष धुंधलापन (पूर्वकाल विट्रेक्टॉमी के बिना) | 60% (95% CI 0-84%) | 45% (95% CI 13-66%) |
| रेटिना डिटेचमेंट | 4% (95% CI 0-10%) | 7% (95% CI 0-19%) |
अन्य जटिलताएँ
Section titled “अन्य जटिलताएँ”- पूर्वकाल कैप्सूल संकुचन : पूर्वकाल कैप्सुलोटॉमी का किनारा सिकुड़ जाता है और कैप्सुलर खिड़की छोटी हो जाती है। बढ़ने पर दृश्य हानि हो सकती है।
- रेटिना डिटेचमेंट : विशेष रूप से PFV से जुड़े मामलों में जोखिम अधिक होता है।
दृश्य पूर्वानुमान को प्रभावित करने वाले कारक
Section titled “दृश्य पूर्वानुमान को प्रभावित करने वाले कारक”- फॉर्म विज़न डेप्रिवेशन एम्ब्लियोपिया की गंभीरता (प्रारंभिक सर्जरी सबसे महत्वपूर्ण कारक है)
- नेत्र संबंधी जटिलताओं की उपस्थिति (माइक्रोकॉर्निया और माइक्रोफथाल्मिया खराब पूर्वानुमान से जुड़े हैं)
- सर्जरी के बाद उचित अपवर्तक सुधार और एम्ब्लियोपिया उपचार की निरंतरता
- माता-पिता की समझ और सहयोग
द्वितीयक ग्लूकोमा सबसे महत्वपूर्ण जटिलता है। यह सर्जरी के बाद 18-26% रोगियों में होता है और सर्जरी के 10 साल बाद भी प्रकट हो सकता है, इसलिए वयस्कता में भी नियमित अंतःनेत्र दबाव जांच आवश्यक है। पश्च कैप्सूल अपारदर्शिता (दृश्य अक्ष धुंधलापन) शिशु सर्जरी के लगभग सभी मामलों में होती है, लेकिन 1 वर्ष से अधिक उम्र के बच्चों में YAG लेजर उपचार संभव है, और 6 वर्ष से कम उम्र में सर्जिकल हस्तक्षेप की आवश्यकता हो सकती है।
8. नवीनतम शोध और भविष्य की संभावनाएँ
Section titled “8. नवीनतम शोध और भविष्य की संभावनाएँ”बाल चिकित्सा IOL शक्ति गणना सूत्रों की सटीकता में सुधार
Section titled “बाल चिकित्सा IOL शक्ति गणना सूत्रों की सटीकता में सुधार”बच्चों के लिए वर्तमान IOL शक्ति गणना सूत्रों की पूर्वानुमान सटीकता वयस्कों की तुलना में अपर्याप्त है, और नई पीढ़ी के सूत्र (Kane, Barrett Universal II, आदि) भी पारंपरिक सूत्रों (SRK/T, आदि) पर स्पष्ट श्रेष्ठता नहीं दिखाते हैं 2)। ±1.00D के भीतर पूर्वानुमान सटीकता दर वर्तमान सभी 8 सूत्रों के लिए केवल 35.2-43.5% है, जबकि वयस्कों में यह 93.5-100% है, जो एक बड़ा अंतर है 2)।
बच्चों की छोटी अक्षीय लंबाई, तीव्र कॉर्नियल वक्रता, उथले पूर्वकाल कक्ष गहराई और नेत्र वृद्धि के अनुरूप विशेष एल्गोरिदम के विकास की आवश्यकता है 2)। सर्जिकल तकनीक या IOL प्रकार के अनुसार पूर्वानुमान सटीकता में कोई महत्वपूर्ण अंतर नहीं है, और वर्तमान में, पोस्टऑपरेटिव सक्रिय अपवर्तक सुधार और अनुवर्ती महत्वपूर्ण पूरक उपाय हैं।
9. संदर्भ
Section titled “9. संदर्भ”- Haider KM, Repka MX, Sutherland DR, et al. Outcomes and Complications 5 Years After Surgery for Pediatric Cataract Associated With Persistent Fetal Vasculature. Am J Ophthalmol. 2024;261:156-165.
- Jin J, Shen Y, Qu Y, et al. Accuracy of new-generation and traditional intraocular lens power calculation formulas in pediatric primary implantation. J Cataract Refract Surg. 2024.
- Kaur S, Yangzes S, Ram J. Unilateral Congenital Cataract. J Pediatr Ophthalmol Strabismus. 2019;56(1):60-61. PMID: 30673102.
