
先天性白內障
一目了然的要點
Section titled “一目了然的要點”1. 什麼是先天性白內障?
Section titled “1. 什麼是先天性白內障?”先天性白內障狹義上指出生時即存在的晶狀體混濁。而出生時無混濁、之後發生的混濁稱為發育性白內障。嬰幼兒期無外傷等因素的白內障常統稱為先天性白內障。
在具有先天性因素方面,出生後早期發病且混濁進展的發育性白內障也屬於同一範疇。臨床上需作為「早發性白內障」同樣處理。「兒童白內障」是包括外傷病例在內的兒童期所有白內障的總稱,涵蓋先天性(狹義)、發育性和獲得性白內障。
這是一種罕見疾病,每1000至10000名新生兒中約有1例。雙眼性和單眼性的視力預後及治療方案差異很大,單眼性視力預後更差(因易發生形覺剝奪性弱視)。
永存胎兒血管(PFV)是先天性白內障的重要原因之一,常合併單眼性和小眼球。約20%的嬰幼兒白內障伴有PFV 1)。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”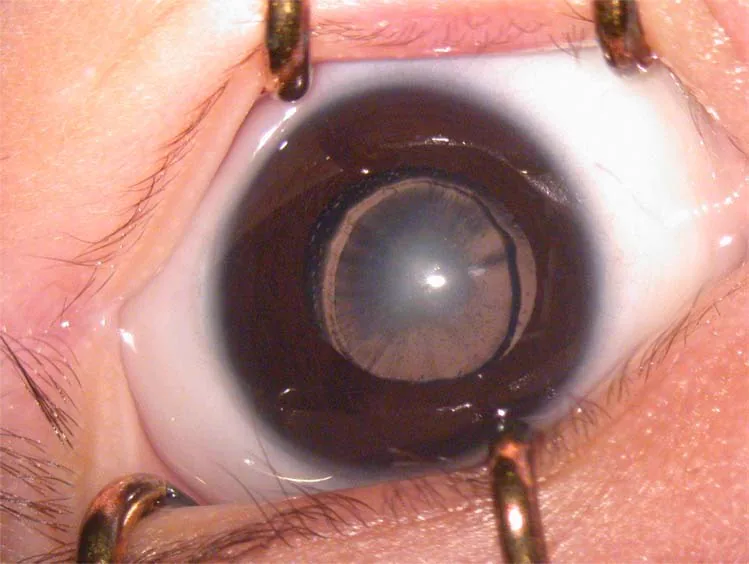
自覺症狀·發現契機
Section titled “自覺症狀·發現契機”嬰幼兒本身無法表達症狀,因此家長的觀察及嬰幼兒健康檢查中的發現至關重要。
- 白色瞳孔(白瞳症):混濁嚴重時,家長會注意到「眼睛發白」。這是最常見的發現契機之一。
- 斜視:單眼性弱視形成時,可能表現為眼位偏移。
- 眼球震顫:雙眼性弱視進展的徵象。出現時需緊急手術。
- 視力不良·固視不良:提示形覺剝奪性弱視的形成。
提示形覺剝奪性弱視的指標如下所示。
| 指標 | 內容 |
|---|---|
| 視力下降 | 與白內障程度不符的視力下降 |
| 固視不良 | 固視與追視反應發育遲緩 |
| 斜視 | 單眼弱視引起的眼位偏移 |
| 眼震 | 雙眼弱視進展的徵象 |
| 眼軸長度差異 | 不對稱≥0.5mm |
作為判斷混濁是否影響視功能的標準,單眼病例中,混濁≥3mm被認為會影響視功能。一般來說,後囊膜混濁比前囊膜混濁、中央混濁比周邊混濁、濃密混濁比淡薄混濁更容易影響視功能。
通常由家長發現白瞳症,或在嬰幼兒健康檢查的眼底檢查中發現。也有因斜視或固視不良就診眼科而確診的病例。單眼病例中,健眼被優先使用,視力下降不易察覺,因此健康檢查中的主動篩查非常重要。
3. 原因與風險因素
Section titled “3. 原因與風險因素”先天性白內障的病因多樣,特發性(原因不明)佔30-50%。
| 病因 | 頻率/代表性疾病 |
|---|---|
| 特發性(原因不明) | 30%~50%。最常見 |
| 遺傳性 | 體染色體顯性遺傳最多。也有體染色體隱性遺傳和性聯隱性遺傳 |
| 子宮內感染 | 德國麻疹(先天性德國麻疹症候群)、疱疹、CMV、弓漿蟲等 |
| 代謝異常 | 半乳糖血症、低血鈣症、高胱胺酸尿症、Lowe症候群、Alport症候群等 |
| 染色體異常 | 唐氏症候群等 |
| 合併眼部疾病 | 小眼球、先天性無虹膜、PFV(永存性胎兒血管)等 |
| 全身疾病/症候群 | Hallermann-Streiff症候群、Pierre Robin症候群等 |
PFV(永存性胎兒血管)是先天性白內障的重要原因,為胚胎期原始玻璃體血管未消退而殘留所致。常為單眼性並合併小眼球,約占嬰幼兒白內障的20%1)。若波及後部(後方型PFV)則視力預後不良。
遺傳性先天性白內障最常見的是體染色體顯性遺傳。如果有家族史,建議進行遺傳諮詢和家族篩檢。需要注意的是,30%–50%的先天性白內障是特發性的,因此即使沒有家族史也可能發病。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”由於水晶體混濁的部位和形態不同,治療適應症也不同,因此形態分類是診斷的基礎。
| 分類名稱 | 英文名稱 | 特徵 |
|---|---|---|
| 核性白內障 | nuclear cataract | Y字縫內側混濁。先天性。視力預後不良。 |
| 板層白內障 | lamellar (zonular) cataract | Y字縫周邊層狀混濁。多見於發育性白內障。 |
| 後圓錐形水晶體 | posterior lenticonus | 後囊突出伴混濁。單眼性。可能進展為全白內障。 |
| 完全白內障 | total cataract | 水晶體完全混濁 |
| 囊膜性白內障 | capsular cataract | 前囊、後囊或囊下混濁 |
| 縫合性白內障 | sutural cataract | Y字縫合部位的混濁。對視覺功能影響小。 |
| 點狀白內障 | punctate cataract | 點狀混濁。很少引起視力障礙。 |
| 藍色白內障 | cerulean cataract | 皮質部藍色點狀混濁。無視覺功能障礙。 |
- 裂隙燈顯微鏡檢查:評估混濁的形態、部位、程度和範圍的基本檢查。
- 眼底檢查:透過眼底透見度判斷白內障混濁程度。透見困難時加做B超。
- 眼軸長度檢查:對於IOL度數計算、水晶體大小預測以及術後青光眼(眼軸長度異常伸長)的早期發現不可或缺。
- 屈光檢查:使用手持自動驗光儀或檢影鏡。
- 視力評估:使用PL法(優先注視:透過條紋視力評估優先視覺反應)和VEP(視覺誘發電位)。VEP低於正常值40%時判斷為視功能下降。
- 全身檢查:必須在小兒科進行全身疾病篩查。
手術適應症原則上根據視力(條紋視力)以及固視、追隨等視覺反應的發展狀態來判斷。
手術適應時機
Section titled “手術適應時機”以下為積極手術適應症的參考標準。
| 眼別 | 適應標準 | 實際手術時機參考 |
|---|---|---|
| 單眼性(全白內障) | 作為急症處理。 | 最好在出生後數日內。 |
| 單眼性(嚴重混濁) | 出生6週以內的嚴重混濁 | 以出生後1個月左右為目標 |
| 雙眼性(嚴重混濁) | 出生12週(3個月)以內的嚴重混濁 | 以出生後2個月左右為目標 |
| 適合觀察的形態 | 點狀、縫合狀、前囊性白內障;對稱的板層狀或粉末狀核性白內障 | 定期追蹤觀察 |
單眼性全白內障屬於急症,若無嚴重併發症,最好在出生後數日內進行手術。
5. 標準治療方法
Section titled “5. 標準治療方法”6歲以下兒童的基本術式為水晶體(乳化)吸引術+後囊膜切除+前部玻璃體切除(±人工水晶體植入)。在兒童中,為預防後發性白內障(視軸混濁),與成人標準術式不同,後囊膜切除和前部玻璃體切除是基本操作。CCC前囊膜切開後,吸除水晶體皮質和核,然後對後囊膜進行CCC,並用玻璃體切割器進行前部玻璃體切除。
以下介紹三種主要術式。
| 術式 | 主要適應症 | 要點 |
|---|---|---|
| 水晶體吸引術+後囊切除+前部玻璃體切除 | 6歲以下兒童的基本術式 | 為預防後發性白內障,同時進行後囊切除和前部玻璃體切除 |
| 水晶體吸引術+後囊切除+前部玻璃體切除+IOL植入 | 進行IOL植入時 | 前後囊的切開窗口理想大小約為5mm |
| 水晶體吸引術+IOL植入(與成人相同) | 6歲以上 | 後囊切除和前部玻璃體切除可省略 |
IOL適應症的考量
Section titled “IOL適應症的考量”關於嬰幼兒IOL植入的利弊,嬰兒無水晶體眼治療研究(IATS)提供了標準。出生後6個月內植入IOL與隱形眼鏡(CL)管理相比,4.5歲時的視力無差異,但IOL植入眼的視軸混濁再手術率顯著較高。因此,出生後6個月內的IOL植入僅限於特定病例。2歲以上通常選擇一期IOL植入。
IOL度數的目標值
Section titled “IOL度數的目標值”兒童隨著成長眼球發育並趨向近視,因此需要考慮到未來的眼球生長,基本策略是過度矯正。
| 植入時年齡 | 術後目標屈光度 | 目的 |
|---|---|---|
| 1歲時 | 過度矯正約+5D | 聚焦於近視力,促進視覺功能發育 |
| 2歲時 | 過度矯正約+4D | 同上 |
| 成長後(約20歲) | 輕度近視(約-1~0D) | 追求長期屈光穩定 |
IOL材質方面,支撐部和光學部均以丙烯酸材料為佳。推薦光學部直徑在6mm以下。
IOL度數計算的準確性
Section titled “IOL度數計算的準確性”在兒童一期IOL植入中,現行度數計算公式的預測準確性顯著低於成人。一項針對83名患者108隻眼的研究顯示,8種公式(Holladay 1、SRK/T、Hoffer Q、Haigis、Barrett Universal II、Kane、EVO 2.0、Ladas Super Formula)在±1.00D以內的預測準確率僅為35.2%–43.5%(成人則為93.5%–100%)2)。SRK/T和Kane公式表現相對較好,低齡和短眼軸長度是屈光意外(預測誤差≥±2.00D)的主要預測因子2)。手術方式或IOL類型對預測準確性無顯著影響2)。
術後屈光矯正
Section titled “術後屈光矯正”- 單眼術後:以隱形眼鏡矯正為基本。軟式隱形眼鏡的適用度數通常限制在+25D左右,超過此範圍則使用硬式隱形眼鏡。
- 雙眼術後:可進行眼鏡管理。嬰兒期使用專用鏡架。
- 即使植入IOL的眼睛,如果存在遠視殘留,也需要配戴眼鏡。
- 學齡期後可考慮雙焦點眼鏡。
單眼病例以及雙眼病例存在屈光參差時,需要對健眼進行遮蓋。根據IATS遮蓋方案,8個月齡前,遮蓋時間等於月齡數(例如4個月嬰兒遮蓋4小時);8個月後,遮蓋時間約為清醒時間的一半。
合併PFV的先天性白內障手術成績
Section titled “合併PFV的先天性白內障手術成績”兒童眼病研究組(PEDIG)的多中心註冊研究報告了64隻合併PFV的眼睛(48隻無晶狀體眼,16隻人工晶狀體眼)的5年結果1)。無晶狀體眼手術時的中位月齡為2個月,96%接受了前部玻璃體切除術。5年後,僅10%(4/42眼,95%CI 3%–23%)達到年齡相當的視力。無晶狀體PFV眼中59%(17/29眼)達到優於20/200的視力,而人工晶狀體PFV眼中僅23%(3/13眼)達到1)。後部型PFV(伴有玻璃體、視網膜或視神經異常)的視力預後比前部型更差(中位視力20/800 vs 20/100)1)。
根據IATS的結果,在出生後6個月內植入IOL與隱形眼鏡管理相比,視力沒有差異,但視軸混濁需要再次手術的比例較高,因此這一時期IOL植入僅限於特定病例。2歲以上通常選擇一期IOL植入。IOL度數的選擇以預期生長後近視化而進行過矯為目標。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”形覺剝奪性弱視的形成機轉
Section titled “形覺剝奪性弱視的形成機轉”水晶體混濁通過阻斷視軸的光線引起形覺剝奪性弱視。在視覺關鍵期,適當的視覺刺激被阻斷,導致視皮質發育受損。
關鍵期在單眼性為出生後6週,雙眼性為出生後10~12週。如果在關鍵期之前存在影響視功能的白內障,單眼性弱視會特別迅速地形成。視功能的獲得從關鍵期開始,在10歲左右完成。
形覺剝奪性弱視比通常的屈光性弱視更嚴重且治療抵抗性更高。這是早期手術不可或缺的依據。
後發性白內障(後囊混濁)的發生機轉
Section titled “後發性白內障(後囊混濁)的發生機轉”在兒童中,水晶體上皮細胞活性高,術後後囊混濁(後發性白內障)的發生率比成人更高且更早。術後殘留的水晶體上皮細胞增殖並遷移到後囊上,阻斷視軸。因此,對於6歲以下兒童,術中行後囊切除和前部玻璃體切除以預防後發性白內障的發生已成為標準術式。
混濁形態與對視功能影響的差異
Section titled “混濁形態與對視功能影響的差異”根據水晶體混濁的部位和形態,對視功能的影響和手術適應症不同。核性白內障在視軸正前方產生濃密混濁,視力預後差,需要早期手術。縫合性白內障和點狀白內障對視功能發育影響較小,通常可以觀察。後圓錐形水晶體多為單眼性,後囊突出並混濁進展,最終可能發展為全白內障。
水晶體的發育與混濁的成因
Section titled “水晶體的發育與混濁的成因”先天性白內障的發生基於水晶體胚胎發育過程中的異常。水晶體由外胚層分化而來的水晶體泡形成,核由胚胎期的一次水晶體纖維(核性白內障的基礎)構成,皮質由二次水晶體纖維(板層白內障和縫合性白內障的基礎)構成。風疹病毒等子宮內感染會直接損害胚胎期的水晶體纖維形成。代謝異常(如半乳糖血症)中,積累的半乳糖醇增加水晶體內的滲透壓,導致水晶體水分過多和混濁。遺傳性白內障中,水晶體蛋白或膜蛋白(如連接蛋白)的功能異常損害了水晶體透明性的維持機制。
7. 術後併發症與長期預後
Section titled “7. 術後併發症與長期預後”後發性白內障(視軸混濁)
Section titled “後發性白內障(視軸混濁)”在嬰幼兒期手術的病例中,幾乎100%會發生前囊切開緣收縮或Elschnig珍珠樣混濁。治療如下。
- 1歲以上:可行Nd:YAG雷射後囊切開術
- 6歲以下雷射困難時:進行手術性後囊切除及前部玻璃體切除術
PFV合併偽水晶體眼的視軸混濁5年累積發生率為45%(95%CI 1366%)1)。初次手術時進行前部玻璃體切除術的視軸混濁發生率為18%(95%CI 828%),顯著低於未進行時的60%(95%CI 0~84%)1)。
續發性青光眼
Section titled “續發性青光眼”這是先天性白內障術後最重要的晚期併發症。
- 發生率:術後18%~26%發生
- 危險因子:手術時年齡小、小眼球
- 發病時間:術後10年以上仍可能發病。必須長期追蹤。
PFV合併無水晶體眼的青光眼相關不良事件5年累積發生率為24%(95%CI 937%),偽水晶體眼為7%(95%CI 020%)1)。PFV眼與非PFV眼的青光眼風險無顯著差異(年齡校正HR=1.20,95%CI 0.54~2.64,P=.66),PFV本身並非青光眼的獨立危險因子1)。
PFV合併先天性白內障的5年累積併發症發生率
Section titled “PFV合併先天性白內障的5年累積併發症發生率”| 併發症 | PFV無水晶體眼 | PFV偽水晶體眼 |
|---|---|---|
| 青光眼相關不良事件 | 24%(95%CI 9~37%) | 7%(95%CI 0~20%) |
| 視軸混濁(前部玻璃體切除) | 18%(95%CI 8~28%) | — |
| 視軸混濁(無前部玻璃體切除) | 60%(95%CI 0~84%) | 45%(95%CI 13~66%) |
| 視網膜剝離 | 4%(95%CI 0~10%) | 7%(95%CI 0~19%) |
- 前囊收縮:前囊切開邊緣收縮,導致前囊開口縮小。進展可引起視功能障礙。
- 視網膜剝離:尤其合併PFV時風險較高。
影響視力預後的因素
Section titled “影響視力預後的因素”續發性青光眼是最重要的併發症。術後18%~26%發生,且術後10年以上仍可能發生,因此即使成年後也需要定期進行眼壓檢查。後發性白內障(視軸混濁)在嬰幼兒手術病例中幾乎全部發生,但1歲以上可行YAG雷射治療,6歲以下可能需要侵入性處理。
8. 最新研究與未來展望
Section titled “8. 最新研究與未來展望”兒童IOL度數計算公式的精度提升
Section titled “兒童IOL度數計算公式的精度提升”當前兒童IOL度數計算公式的預測精度與成人相比不足,新一代公式(Kane、Barrett Universal II等)也未能顯示出對傳統公式(SRK/T等)的明確優勢2)。目前全部8種公式在±1.00D以內的預測準確率僅為35.2%~43.5%,與成人的93.5%~100%存在巨大差距2)。
需要開發針對兒童特有的短眼軸長、陡峭角膜曲率、淺前房深度及眼球生長的專用演算法2)。手術方式或IOL類型對預測精度無顯著差異,目前術後積極的屈光矯正和追蹤是重要的補充手段。
9. 參考文獻
Section titled “9. 參考文獻”- Haider KM, Repka MX, Sutherland DR, et al. Outcomes and Complications 5 Years After Surgery for Pediatric Cataract Associated With Persistent Fetal Vasculature. Am J Ophthalmol. 2024;261:156-165.
- Jin J, Shen Y, Qu Y, et al. Accuracy of new-generation and traditional intraocular lens power calculation formulas in pediatric primary implantation. J Cataract Refract Surg. 2024.
- Kaur S, Yangzes S, Ram J. Unilateral Congenital Cataract. J Pediatr Ophthalmol Strabismus. 2019;56(1):60-61. PMID: 30673102.
