
先天白内障(Congenital Cataract)
ひとめでわかるポイント
Section titled “ひとめでわかるポイント”1. 先天白内障とは
Section titled “1. 先天白内障とは”先天白内障(congenital cataract)は、狭義には生下時より認められる水晶体の混濁を意味する。一方、生下時に混濁がなく発生する混濁を発達白内障という。乳幼児期で外傷などの要因がない白内障を総称して先天白内障と呼ぶことも多い。
先天性素因を有する点では、生後早期に発症し混濁が進行する発達白内障も同じ範疇に属する。臨床的には「早発白内障」として同様に対応する必要がある。「小児白内障」は外傷例も含めて小児期のすべてをまとめた包括的な呼称であり、先天白内障(狭義)・発達白内障・後天性白内障を包括する。
出生1,000〜10,000人に1人の頻度で発生する稀少疾患である。両眼性と片眼性で視力予後・治療方針が大きく異なり、片眼性のほうが視力予後は悪い(形態覚遮断弱視が成立しやすいため)。
永続性胎生血管症(persistent fetal vasculature; PFV)は先天白内障の重要な原因の一つであり、片眼性・小眼球を合併することが多い。乳幼児白内障の約20%にPFVがみられる1)。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”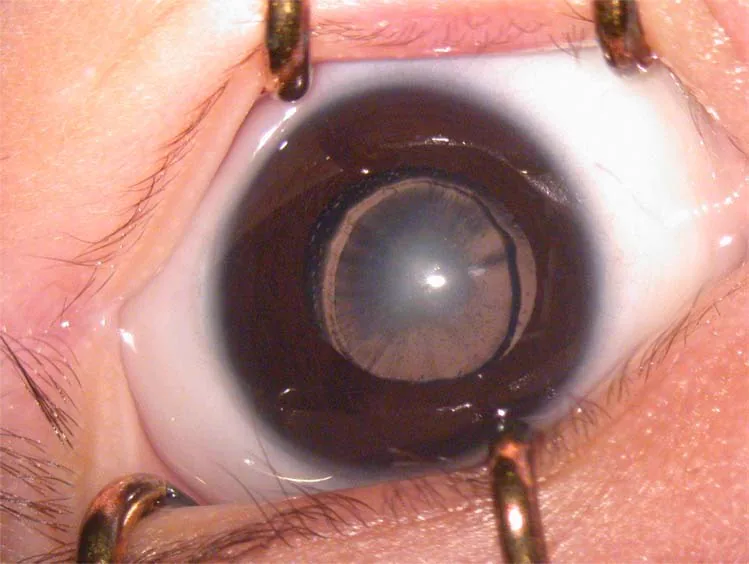
自覚症状・発見のきっかけ
Section titled “自覚症状・発見のきっかけ”乳幼児自身が症状を訴えることはできないため、保護者の観察や乳幼児健診での発見が重要である。
- 白色瞳孔(白瞳症):混濁が強い場合に保護者が「目が白い」と気づく。発見の最も多いきっかけの一つ
- 斜視:片眼性で弱視が形成されると眼位ずれとして現れることがある
- 眼振(眼球振盪):両眼性で弱視形成が進んだサインである。出現時は早急な手術が必要となる
- 視力不良・固視不良:形態覚遮断弱視の形成を示唆する
形態覚遮断弱視を示唆する指標を以下に示す。
| 指標 | 内容 |
|---|---|
| 視力低下 | 白内障の程度と合わない視力低下 |
| 固視不良 | 固視・追視反応の発達遅滞 |
| 斜視 | 片眼性弱視に伴う眼位ずれ |
| 眼振 | 両眼性で弱視が進行したサイン |
| 眼軸長左右差 | 0.5mm以上の非対称性 |
視機能に影響する混濁の判断基準として、片眼性では3mm以上の混濁が視機能に影響を与えると判断される。一般に、前嚢側より後嚢側、周辺部より中心部、淡い混濁より濃い混濁が視機能に影響しやすい。
白色瞳孔を保護者が気づく場合や、乳幼児健診での眼底検査で発見されることが多い。斜視や固視不良をきっかけに眼科受診し診断されるケースもある。片眼性では健眼が優位に使われ視力低下が見えにくいため、健診での積極的なスクリーニングが重要である。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”先天白内障の病因は多岐にわたり、特発性(原因不明)が30〜50%を占める。
| 病因 | 頻度・代表疾患 |
|---|---|
| 特発性(原因不明) | 30〜50%。最も多い |
| 遺伝性 | 常染色体優性が最多。常染色体劣性・伴性劣性もあり |
| 子宮内感染 | 風疹(先天風疹症候群)・ヘルペス・CMV・トキソプラズマなど |
| 代謝異常 | ガラクトース血症・低カルシウム血症・ホモシスチン尿症・Lowe症候群・Alport症候群など |
| 染色体異常 | Down症候群など |
| 眼疾患合併 | 小眼球・先天無虹彩・PFV(永続性胎生血管症)など |
| 全身疾患・症候群 | Hallermann-Streiff症候群・Pierre Robin症候群など |
PFV(永続性胎生血管症)は先天白内障の重要な原因であり、胎生期の一次硝子体血管が退縮せずに残存したものである。片眼性・小眼球を合併することが多く、乳幼児白内障の約20%にみられる1)。後部に及ぶ場合(後方型PFV)は視力予後が不良となる。
遺伝性の先天白内障は常染色体優性遺伝が最も多い。家族歴がある場合は遺伝カウンセリングと家族内スクリーニングが推奨される。先天白内障の30〜50%は特発性であるため、家族歴がなくても発症しうる点に注意が必要である。
4. 診断と検査方法
Section titled “4. 診断と検査方法”水晶体の混濁部位・形態によって治療適応が異なるため、形態分類は診断の基本となる。
| 分類名 | 英語名 | 特徴 |
|---|---|---|
| 核白内障 | nuclear cataract | Y字縫合内側の混濁。先天性。視力予後不良 |
| 層状白内障 | lamellar (zonular) cataract | Y字縫合より周辺が層状に混濁。発達白内障に多い |
| 後部円錐水晶体 | posterior lenticonus | 後嚢が突出し混濁を伴う。片眼性。進行で全白内障になりうる |
| 完全白内障 | total cataract | 水晶体が完全混濁 |
| 嚢白内障 | capsular cataract | 前嚢・後嚢・嚢下の混濁 |
| 縫合白内障 | sutural cataract | Y字縫合部位の混濁。視機能への影響少ない |
| 点状白内障 | punctate cataract | 点状の混濁。視力障害を生じにくい |
| 青色白内障 | cerulean cataract | 皮質部に青色点状混濁。視機能障害なし |
- 細隙灯顕微鏡検査:混濁の形態・部位・程度・範囲を評価する基本検査
- 眼底検査:眼底透見度から白内障混濁度を判別する。透見困難時は超音波Bモードを追加する
- 眼軸長検査:IOL度数決定・水晶体サイズ予測・術後緑内障(眼軸長の異常伸長)の早期発見に不可欠
- 屈折検査:手持ちオートレフラクトメータ・レチノスコープを使用する
- 視力評価:PL法(preferential looking:縞視力による優先視反応評価)・VEP(視覚誘発電位)を用いる。VEPでは正常値の40%以下で視機能低下と判断する
- 全身検査:小児科での全身疾患スクリーニングが必須
手術適応は視力(縞視力)および固視・追視など視反応の発達状態をもとに判断するのが原則である。
手術適応の時期
Section titled “手術適応の時期”積極的な手術適応となる目安を以下に示す。
| 眼別 | 適応基準 | 実際の手術時期の目安 |
|---|---|---|
| 片眼性(全白内障) | 救急疾患として扱う | 生後数日内が望ましい |
| 片眼性(強い混濁) | 生後6週未満の強い混濁 | 生後1か月程度を目途 |
| 両眼性(強い混濁) | 生後12週(3か月)未満の強い混濁 | 生後2か月程度を目途 |
| 経過観察でよい形態 | 点状・縫合・前嚢白内障、左右差のない層状・粉状核白内障 | 定期経過観察 |
片眼性の全白内障はいわば救急疾患であり、重篤な合併症がない限り生後数日内の手術実施が望ましい。
5. 標準的な治療法
Section titled “5. 標準的な治療法”6歳未満の基本術式は、水晶体(乳化)吸引術+後嚢切除+前部硝子体切除(±IOL挿入)である。小児では後発白内障(視軸混濁)を予防するため、成人の標準術式とは異なり後嚢切除と前部硝子体切除が基本となる。CCCで前嚢切開後に水晶体皮質・核を吸引除去し、後嚢にもCCCを行って硝子体カッターで前部硝子体切除を施行する。
3つの主要術式を以下に示す。
| 術式 | 主な適応 | 要点 |
|---|---|---|
| 水晶体吸引術+後嚢切除+前部硝子体切除 | 6歳未満の基本術式 | 後発白内障予防のため後嚢切除と前部硝子体切除を一括施行 |
| 水晶体吸引術+後嚢切除+前部硝子体切除+IOL挿入 | IOL挿入を行う場合 | 前後嚢の切開窓は5mm程度が理想 |
| 水晶体吸引術+IOL挿入(成人と同様) | 6歳以上 | 後嚢切除・前部硝子体切除は省略可能 |
IOL適応の考え方
Section titled “IOL適応の考え方”乳幼児のIOL挿入の是非についてはInfant Aphakia Treatment Study(IATS)が基準を提示している。生後6か月以内のIOL挿入はコンタクトレンズ(CL)管理と4.5歳時の視力に差がなく、IOL挿入眼では視軸混濁再手術が有意に多かった。このため生後6か月以内のIOL挿入は限られた症例に限定される。2歳以上では一次IOL挿入が一般的に選択される。
IOL度数の目標値
Section titled “IOL度数の目標値”小児では成長に伴い眼球が発育して近視化が進むため、将来の眼球成長を見込んだ過矯正が基本となる。
| 挿入時年齢 | 術後目標屈折 | 目的 |
|---|---|---|
| 1歳時 | +5D程度の過矯正 | 近見に焦点を合わせ視機能発達を促す |
| 2歳時 | +4D程度の過矯正 | 同上 |
| 成長後(20歳頃) | 軽度近視(−1〜0D程度) | 長期的な屈折安定を目指す |
IOL素材は支持部・光学部ともにアクリル素材が望ましい。光学部径は6mm以下が推奨される。
IOL度数計算の精度
Section titled “IOL度数計算の精度”小児への一次IOL挿入では、現行の度数計算式の予測精度は成人と比較して著しく低い。83患者108眼を対象とした検討では、8種の計算式(Holladay 1・SRK/T・Hoffer Q・Haigis・Barrett Universal II・Kane・EVO 2.0・Ladas Super Formula)の±1.00D以内の予測的中率は35.2〜43.5%にとどまった(成人では93.5〜100%)2)。SRK/T式とKane式が相対的に良好な成績を示し、低年齢・短眼軸長がrefractive surprise(±2.00D以上の予測誤差)の主要予測因子であった2)。術式やIOLタイプによる予測精度の有意差はなかった2)。
術後屈折矯正
Section titled “術後屈折矯正”- 片眼性術後:CL矯正が基本。ソフトCLは適応度数が+25D程度に制限されることが多く、それ以上はハードCLを使用する
- 両眼性術後:眼鏡管理が可能。乳幼児期は専用フレームを使用する
- IOL挿入眼でも遠視残存があれば眼鏡装用が必要
- 学童期以降は二重焦点眼鏡も考慮する
片眼性例および両眼性で左右差がある場合は健眼遮閉が必要である。IATSの遮閉プロトコルでは、月齢8か月までは月齢数と同じ時間(例: 4か月児→4時間)、8か月以降は起床時間の半分を目途とする。
PFV合併先天白内障の手術成績
Section titled “PFV合併先天白内障の手術成績”PEDIG(Pediatric Eye Disease Investigator Group)の多施設登録研究では、PFV合併64眼(無水晶体眼48眼・偽水晶体眼16眼)の5年成績が報告されている1)。無水晶体眼の手術時月齢中央値は2か月であり、96%に前部硝子体切除が実施された。5年後に年齢相応視力を達成したのは全体の10%(4/42眼、95%CI 3〜23%)にとどまった。20/200より良好な視力を達成したのは無水晶体PFV眼59%(17/29眼)に対し、偽水晶体PFV眼では23%(3/13眼)と不良であった1)。後方型PFV(硝子体・網膜・視神経異常を伴う)は前方型より視力予後が不良な傾向を示した(視力中央値 20/800 vs 20/100)1)。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”形態覚遮断弱視の成立機序
Section titled “形態覚遮断弱視の成立機序”水晶体混濁は視軸の光遮断により形態覚遮断弱視(deprivation amblyopia)を引き起こす。視覚の臨界期における適切な視覚刺激が遮断されることで、視皮質の発達が障害される。
臨界期は片眼性では生後6週、両眼性では生後10〜12週まである。臨界期以前に視機能に影響する白内障があると、片眼性では特に急速に弱視が成立する。視機能の獲得は臨界期からスタートし、10歳前後で完成する。
形態覚遮断弱視は通常の屈折性弱視よりも重度かつ治療抵抗性が高い。これが早期手術が不可欠である根拠となっている。
後発白内障(後嚢混濁)の発生機序
Section titled “後発白内障(後嚢混濁)の発生機序”小児では水晶体上皮細胞の活性が高く、術後に後嚢混濁(後発白内障)が成人に比べ高率かつ早期に発生する。術後に残存した水晶体上皮細胞が増殖して後嚢上に移動し、視軸を遮断する。このため6歳未満では術中に後嚢切除と前部硝子体切除を行うことで後発白内障の発生を予防する術式が標準となっている。
混濁形態と視機能への影響の差異
Section titled “混濁形態と視機能への影響の差異”水晶体の混濁部位・形態によって視機能への影響と手術適応が異なる。核白内障は視軸正面に濃い混濁を生じるため視力予後が悪く、早期手術が求められる。縫合白内障・点状白内障は視機能発達に影響しにくく、経過観察が可能なことが多い。後部円錐水晶体は片眼性が多く、後嚢の突出とともに混濁が進行し、最終的に全白内障となりうる。
水晶体の発生と混濁の成因
Section titled “水晶体の発生と混濁の成因”先天白内障の発生は、水晶体の胎生期発育過程における異常が背景にある。水晶体は胚盤から分化した水晶体小胞から形成され、核は胎生期の一次水晶体線維(核白内障のもとになる部分)、皮質は二次水晶体線維(層状白内障・縫合白内障のもとになる部分)から構成される。風疹ウイルスなどの子宮内感染では、胎生期の水晶体線維形成が直接障害される。代謝異常(ガラクトース血症等)では、過剰蓄積されたガラクチトールが水晶体内の浸透圧を上昇させ、水晶体の水分過剰・混濁を引き起こす。遺伝性白内障では、クリスタリン蛋白質や膜蛋白質(コネキシン等)の機能異常により水晶体の透明性維持機構が損なわれる。
7. 術後合併症と長期予後
Section titled “7. 術後合併症と長期予後”後発白内障(視軸混濁)
Section titled “後発白内障(視軸混濁)”乳幼児期手術例でほぼ100%の頻度で前嚢切開縁収縮やElschnig pearls型混濁が生じる。治療は以下のとおりである。
- 1歳以上:Nd:YAGレーザー後嚢切開が可能
- 6歳未満でレーザーが困難な場合:観血的後嚢切除・前部硝子体切除を行う
PFV合併偽水晶体眼での視軸混濁の5年累積発生率は45%(95%CI 13〜66%)であった1)。一次手術時に前部硝子体切除を行った場合の視軸混濁発生率は18%(95%CI 8〜28%)であり、行わなかった場合の60%(95%CI 0〜84%)と比較して有意に低かった1)。
先天白内障術後の最も重要な晩期合併症である。
- 発症率:術後の18〜26%に発症する
- リスク因子:手術時低年齢、小眼球
- 発症時期:術後10年以上経過してからも発症しうる。長期経過観察が必須
PFV合併無水晶体眼での緑内障関連有害事象の5年累積発生率は24%(95%CI 9〜37%)、偽水晶体眼では7%(95%CI 0〜20%)であった1)。PFV眼と非PFV眼の緑内障リスクに有意差はなく(年齢調整HR=1.20、95%CI 0.54〜2.64、P=.66)、PFVそのものが緑内障の独立したリスク因子とはいえなかった1)。
PFV合併先天白内障の5年累積合併症発生率
Section titled “PFV合併先天白内障の5年累積合併症発生率”| 合併症 | PFV無水晶体眼 | PFV偽水晶体眼 |
|---|---|---|
| 緑内障関連有害事象 | 24%(95%CI 9〜37%) | 7%(95%CI 0〜20%) |
| 視軸混濁(前部硝子体切除あり) | 18%(95%CI 8〜28%) | — |
| 視軸混濁(前部硝子体切除なし) | 60%(95%CI 0〜84%) | 45%(95%CI 13〜66%) |
| 網膜剥離 | 4%(95%CI 0〜10%) | 7%(95%CI 0〜19%) |
その他の合併症
Section titled “その他の合併症”視力予後に影響する因子
Section titled “視力予後に影響する因子”続発緑内障が最も重要な合併症である。術後18〜26%に発症し、術後10年以上経過しても発症しうるため、成人になっても定期的な眼圧検査が必要である。後発白内障(視軸混濁)は乳幼児期手術例でほぼ全例に発生するが、1歳以上であればYAGレーザー治療が可能であり、6歳未満では観血的処置が必要になる場合がある。
8. 最新の研究と今後の展望
Section titled “8. 最新の研究と今後の展望”小児IOL度数計算式の精度向上
Section titled “小児IOL度数計算式の精度向上”現行の小児向けIOL度数計算式の予測精度は成人と比較して不十分であり、新世代計算式(Kane・Barrett Universal II等)でも従来式(SRK/T等)に対する明確な優位性は示されていない2)。±1.00D以内の予測的中率は現行の全8式で35.2〜43.5%にとどまり、成人の93.5〜100%と大きな差がある2)。
小児特有の短眼軸長・急峻な角膜曲率・浅い前房深度・眼球成長に対応する専用アルゴリズムの開発が求められている2)。術式やIOLタイプによる予測精度の有意差はなく、現時点では術後の積極的な屈折矯正と経過観察が重要な補完手段となる。
9. 参考文献
Section titled “9. 参考文献”- Haider KM, Repka MX, Sutherland DR, et al. Outcomes and Complications 5 Years After Surgery for Pediatric Cataract Associated With Persistent Fetal Vasculature. Am J Ophthalmol. 2024;261:156-165.
- Jin J, Shen Y, Qu Y, et al. Accuracy of new-generation and traditional intraocular lens power calculation formulas in pediatric primary implantation. J Cataract Refract Surg. 2024.
- Kaur S, Yangzes S, Ram J. Unilateral Congenital Cataract. J Pediatr Ophthalmol Strabismus. 2019;56(1):60-61. PMID: 30673102.
