
先天性白内障
一目了然的要点
Section titled “一目了然的要点”1. 什么是先天性白内障?
Section titled “1. 什么是先天性白内障?”先天性白内障狭义上指出生时即存在的晶状体混浊。而出生时无混浊、之后发生的混浊称为发育性白内障。婴幼儿期无外伤等因素的白内障常统称为先天性白内障。
在具有先天性因素方面,出生后早期发病且混浊进展的发育性白内障也属于同一范畴。临床上需作为“早发性白内障”同样处理。“儿童白内障”是包括外伤病例在内的儿童期所有白内障的总称,涵盖先天性(狭义)、发育性和获得性白内障。
这是一种罕见疾病,每1000至10000名新生儿中约有1例。双眼性和单眼性的视力预后及治疗方案差异很大,单眼性视力预后更差(因易发生形觉剥夺性弱视)。
永存胎儿血管(PFV)是先天性白内障的重要原因之一,常合并单眼性和小眼球。约20%的婴幼儿白内障伴有PFV 1)。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”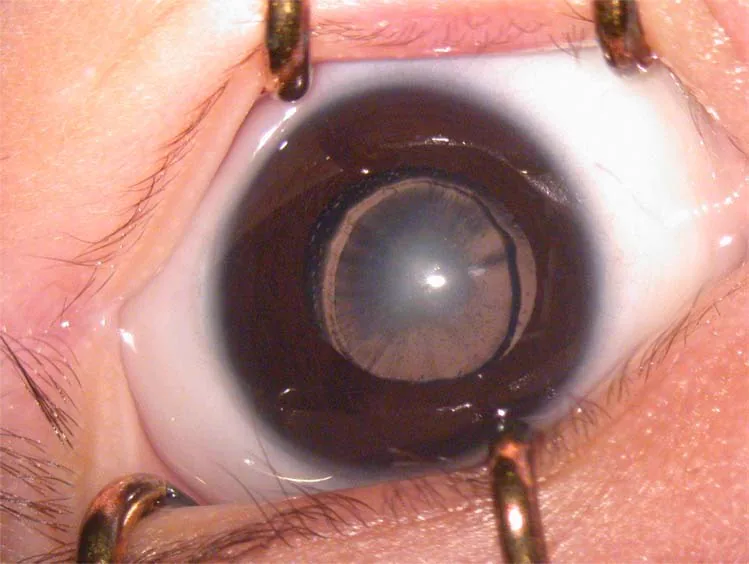
自觉症状·发现契机
Section titled “自觉症状·发现契机”婴幼儿自身无法诉说症状,因此家长的观察和婴幼儿健康检查中的发现很重要。
- 白色瞳孔(白瞳症):混浊严重时,家长会注意到“眼睛发白”。这是最常见的发现契机之一。
- 斜视:单眼性弱视形成时,可能表现为眼位偏斜。
- 眼球震颤:双眼性弱视进展的征象。出现时需要紧急手术。
- 视力不良·固视不良:提示形觉剥夺性弱视的形成。
提示形觉剥夺性弱视的指标如下所示。
| 指标 | 内容 |
|---|---|
| 视力下降 | 与白内障程度不符的视力下降 |
| 固视不良 | 固视和追随反应发育迟缓 |
| 斜视 | 单眼弱视引起的眼位偏移 |
| 眼球震颤 | 双眼弱视进展的征象 |
| 眼轴长度差异 | 不对称≥0.5mm |
作为判断混浊是否影响视功能的标准,单眼病例中,混浊≥3mm被认为会影响视功能。一般来说,后囊膜混浊比前囊膜混浊、中央混浊比周边混浊、浓密混浊比淡薄混浊更容易影响视功能。
通常由家长发现白瞳症,或在婴幼儿健康检查的眼底检查中发现。也有因斜视或固视不良就诊眼科而确诊的病例。单眼病例中,健眼被优先使用,视力下降不易察觉,因此健康检查中的主动筛查非常重要。
3. 原因和风险因素
Section titled “3. 原因和风险因素”先天性白内障的病因多样,特发性(原因不明)占30-50%。
| 病因 | 频率/代表性疾病 |
|---|---|
| 特发性(原因不明) | 30%~50%。最常见 |
| 遗传性 | 常染色体显性遗传最多见。也有常染色体隐性遗传和伴性隐性遗传 |
| 宫内感染 | 风疹(先天性风疹综合征)、疱疹、CMV、弓形虫等 |
| 代谢异常 | 半乳糖血症、低钙血症、同型胱氨酸尿症、Lowe综合征、Alport综合征等 |
| 染色体异常 | 唐氏综合征等 |
| 合并眼部疾病 | 小眼球、先天性无虹膜、PFV(永存胎儿血管)等 |
| 全身疾病/综合征 | Hallermann-Streiff综合征、Pierre Robin综合征等 |
PFV(永存胎儿血管)是先天性白内障的重要原因,是胚胎期原始玻璃体血管未消退而残留所致。常为单眼性并合并小眼球,约占婴幼儿白内障的20%1)。累及后部时(后型PFV)视力预后不良。
遗传性先天性白内障最常见的是常染色体显性遗传。如果有家族史,建议进行遗传咨询和家族筛查。需要注意的是,30%–50%的先天性白内障是特发性的,因此即使没有家族史也可能发病。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”由于晶状体混浊的部位和形态不同,治疗适应症也不同,因此形态分类是诊断的基础。
| 分类名称 | 英文名称 | 特征 |
|---|---|---|
| 核性白内障 | nuclear cataract | Y字缝内侧混浊。先天性。视力预后不良。 |
| 板层白内障 | lamellar (zonular) cataract | Y字缝周边层状混浊。多见于发育性白内障。 |
| 后圆锥形晶状体 | posterior lenticonus | 后囊突出伴混浊。单眼性。可能进展为全白内障。 |
| 完全白内障 | total cataract | 晶状体完全混浊 |
| 囊膜性白内障 | capsular cataract | 前囊、后囊或囊下混浊 |
| 缝合性白内障 | sutural cataract | Y字缝合部位的混浊。对视觉功能影响小。 |
| 点状白内障 | punctate cataract | 点状混浊。很少引起视力障碍。 |
| 蓝色白内障 | cerulean cataract | 皮质部蓝色点状混浊。无视觉功能障碍。 |
- 裂隙灯显微镜检查:评估混浊的形态、部位、程度和范围的基本检查。
- 眼底检查:通过眼底透见度判断白内障混浊程度。透见困难时加做B超。
- 眼轴长度检查:对于IOL度数计算、晶状体大小预测以及术后青光眼(眼轴异常伸长)的早期发现不可或缺。
- 屈光检查:使用手持自动验光仪或检影镜。
- 视力评估:使用PL法(优先注视:通过条纹视力评估优先视觉反应)和VEP(视觉诱发电位)。VEP低于正常值40%时判断为视功能下降。
- 全身检查:必须在儿科进行全身疾病筛查。
手术适应症原则上根据视力(条纹视力)以及固视、追随等视觉反应的发展状态来判断。
手术适应时机
Section titled “手术适应时机”以下为积极手术适应症的参考标准。
| 眼别 | 适应标准 | 实际手术时机参考 |
|---|---|---|
| 单眼性(全白内障) | 作为急症处理。 | 最好在出生后数日内。 |
| 单眼性(严重混浊) | 出生6周以内的严重混浊 | 以出生后1个月左右为目标 |
| 双眼性(严重混浊) | 出生12周(3个月)以内的严重混浊 | 以出生后2个月左右为目标 |
| 适合观察的形态 | 点状、缝线状、前囊性白内障;对称的板层状或粉末状核性白内障 | 定期随访观察 |
单眼性全白内障属于急症,如无严重并发症,最好在出生后数日内进行手术。
5. 标准治疗方法
Section titled “5. 标准治疗方法”6岁以下儿童的基本术式为晶状体(乳化)吸引术+后囊膜切除+前部玻璃体切除(±人工晶体植入)。在儿童中,为预防后发性白内障(视轴混浊),与成人标准术式不同,后囊膜切除和前部玻璃体切除是基本操作。CCC前囊膜切开后,吸除晶状体皮质和核,然后对后囊膜进行CCC,并用玻璃体切割器进行前部玻璃体切除。
以下介绍三种主要术式。
| 术式 | 主要适应症 | 要点 |
|---|---|---|
| 晶状体吸引术+后囊膜切除+前部玻璃体切除 | 6岁以下儿童的基本术式 | 为预防后发性白内障,同时进行后囊膜切除和前部玻璃体切除 |
| 晶状体吸引术+后囊膜切除+前部玻璃体切除+IOL植入 | 进行IOL植入时 | 前后囊膜切开窗口理想大小为5mm左右 |
| 晶状体吸引术+IOL植入(与成人相同) | 6岁以上 | 后囊膜切除和前部玻璃体切除可省略 |
IOL适应症的考量
Section titled “IOL适应症的考量”关于婴幼儿IOL植入的利弊,婴儿无晶状体眼治疗研究(IATS)提供了标准。出生后6个月内植入IOL与隐形眼镜(CL)管理相比,4.5岁时的视力无差异,但IOL植入眼的视轴混浊再手术率显著更高。因此,出生后6个月内的IOL植入仅限于特定病例。2岁以上通常选择一期IOL植入。
IOL度数的目标值
Section titled “IOL度数的目标值”儿童随着成长眼球发育并趋向近视,因此需要考虑到未来的眼球生长,基本策略是过度矫正。
| 植入时年龄 | 术后目标屈光度 | 目的 |
|---|---|---|
| 1岁时 | 过度矫正约+5D | 聚焦于近视力,促进视觉功能发育 |
| 2岁时 | 过度矫正约+4D | 同上 |
| 成长后(约20岁) | 轻度近视(约-1~0D) | 追求长期屈光稳定 |
IOL材质方面,支撑部和光学部均以丙烯酸材料为佳。推荐光学部直径在6mm以下。
IOL度数计算的准确性
Section titled “IOL度数计算的准确性”在儿童一期IOL植入中,当前度数计算公式的预测准确性显著低于成人。一项针对83名患者108只眼的研究显示,8种公式(Holladay 1、SRK/T、Hoffer Q、Haigis、Barrett Universal II、Kane、EVO 2.0、Ladas Super Formula)在±1.00D以内的预测准确率仅为35.2%–43.5%(成人则为93.5%–100%)2)。SRK/T和Kane公式表现相对较好,低龄和短眼轴长度是屈光意外(预测误差≥±2.00D)的主要预测因素2)。手术方式或IOL类型对预测准确性无显著影响2)。
术后屈光矫正
Section titled “术后屈光矫正”- 单眼术后:以隐形眼镜矫正为基本。软性隐形眼镜的适用度数通常限制在+25D左右,超过此范围则使用硬性隐形眼镜。
- 双眼术后:可进行眼镜管理。婴儿期使用专用镜架。
- 即使植入IOL的眼,如果存在远视残留,也需要佩戴眼镜。
- 学龄期后可考虑双焦点眼镜。
单眼病例以及双眼病例存在屈光参差时,需要对健眼进行遮盖。根据IATS遮盖方案,8个月龄前,遮盖时间等于月龄数(例如4个月婴儿遮盖4小时);8个月后,遮盖时间约为清醒时间的一半。
合并PFV的先天性白内障手术效果
Section titled “合并PFV的先天性白内障手术效果”儿童眼病研究组(PEDIG)的多中心注册研究报告了64只合并PFV的眼(48只无晶状体眼,16只人工晶状体眼)的5年结果1)。无晶状体眼手术时的中位月龄为2个月,96%接受了前部玻璃体切除术。5年后,仅10%(4/42眼,95%CI 3%–23%)达到年龄相当的视力。无晶状体PFV眼中59%(17/29眼)达到优于20/200的视力,而人工晶状体PFV眼中仅23%(3/13眼)达到1)。后部型PFV(伴有玻璃体、视网膜或视神经异常)的视力预后比前部型更差(中位视力20/800 vs 20/100)1)。
根据IATS的结果,在出生后6个月内植入IOL与隐形眼镜管理相比,视力没有差异,但视轴混浊需要再次手术的比例更高,因此这一时期IOL植入仅限于特定病例。2岁以上通常选择一期IOL植入。IOL度数的选择以预期生长后近视化而进行过矫为目标。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”形觉剥夺性弱视的形成机制
Section titled “形觉剥夺性弱视的形成机制”晶状体混浊通过阻断视轴的光线引起形觉剥夺性弱视。在视觉关键期,适当的视觉刺激被阻断,导致视皮层发育受损。
关键期在单眼性为出生后6周,双眼性为出生后10~12周。如果在关键期之前存在影响视功能的白内障,单眼性弱视会特别迅速地形成。视功能的获得从关键期开始,在10岁左右完成。
形觉剥夺性弱视比通常的屈光性弱视更严重且治疗抵抗性更高。这是早期手术不可或缺的依据。
后发性白内障(后囊混浊)的发生机制
Section titled “后发性白内障(后囊混浊)的发生机制”在儿童中,晶状体上皮细胞活性高,术后后囊混浊(后发性白内障)的发生率比成人更高且更早。术后残留的晶状体上皮细胞增殖并迁移到后囊上,阻断视轴。因此,对于6岁以下儿童,术中行后囊切除和前部玻璃体切除以预防后发性白内障的发生已成为标准术式。
混浊形态与对视功能影响的差异
Section titled “混浊形态与对视功能影响的差异”根据晶状体混浊的部位和形态,对视功能的影响和手术适应证不同。核性白内障在视轴正前方产生浓密混浊,视力预后差,需要早期手术。缝合性白内障和点状白内障对视功能发育影响较小,通常可以观察。后圆锥形晶状体多为单眼性,后囊突出并混浊进展,最终可能发展为全白内障。
晶状体的发育与混浊的成因
Section titled “晶状体的发育与混浊的成因”先天性白内障的发生基于晶状体胚胎发育过程中的异常。晶状体由外胚层分化而来的晶状体泡形成,核由胚胎期的一级晶状体纤维(核性白内障的基础)构成,皮质由二级晶状体纤维(板层白内障和缝合性白内障的基础)构成。风疹病毒等宫内感染会直接损害胚胎期的晶状体纤维形成。代谢异常(如半乳糖血症)中,积累的半乳糖醇增加晶状体内的渗透压,导致晶状体水分过多和混浊。遗传性白内障中,晶状体蛋白或膜蛋白(如连接蛋白)的功能异常损害了晶状体透明性的维持机制。
7. 术后并发症与长期预后
Section titled “7. 术后并发症与长期预后”后发性白内障(视轴混浊)
Section titled “后发性白内障(视轴混浊)”在婴幼儿期手术的病例中,几乎100%会发生前囊切开缘收缩或Elschnig珍珠样混浊。治疗如下。
- 1岁以上:可行Nd:YAG激光后囊切开术
- 6岁以下激光困难时:行手术性后囊切除及前部玻璃体切除术
PFV合并假晶状体眼的视轴混浊5年累积发生率为45%(95%CI 1366%)1)。初次手术时行前部玻璃体切除术的视轴混浊发生率为18%(95%CI 828%),显著低于未行手术时的60%(95%CI 0~84%)1)。
继发性青光眼
Section titled “继发性青光眼”这是先天性白内障术后最重要的晚期并发症。
- 发生率:术后18%~26%发生
- 危险因素:手术时年龄小、小眼球
- 发病时间:术后10年以上仍可能发病。必须长期随访。
PFV合并无晶状体眼的青光眼相关不良事件5年累积发生率为24%(95%CI 937%),假晶状体眼为7%(95%CI 020%)1)。PFV眼与非PFV眼的青光眼风险无显著差异(年龄校正HR=1.20,95%CI 0.54~2.64,P=.66),PFV本身并非青光眼的独立危险因素1)。
PFV合并先天性白内障的5年累积并发症发生率
Section titled “PFV合并先天性白内障的5年累积并发症发生率”| 并发症 | PFV无晶状体眼 | PFV假晶状体眼 |
|---|---|---|
| 青光眼相关不良事件 | 24%(95%CI 9~37%) | 7%(95%CI 0~20%) |
| 视轴混浊(前部玻璃体切除) | 18%(95%CI 8~28%) | — |
| 视轴混浊(无前部玻璃体切除) | 60%(95%CI 0~84%) | 45%(95%CI 13~66%) |
| 视网膜脱离 | 4%(95%CI 0~10%) | 7%(95%CI 0~19%) |
- 前囊收缩:前囊切开边缘收缩,导致前囊开口缩小。进展可引起视功能损害。
- 视网膜脱离:尤其合并PFV时风险较高。
影响视力预后的因素
Section titled “影响视力预后的因素”继发性青光眼是最重要的并发症。术后18%~26%发生,且术后10年以上仍可能发生,因此即使成年后也需要定期进行眼压检查。后发性白内障(视轴混浊)在婴幼儿手术病例中几乎全部发生,但1岁以上可行YAG激光治疗,6岁以下可能需要侵入性处理。
8. 最新研究与未来展望
Section titled “8. 最新研究与未来展望”儿童IOL度数计算公式的精度提高
Section titled “儿童IOL度数计算公式的精度提高”当前儿童IOL度数计算公式的预测精度与成人相比不足,新一代公式(Kane、Barrett Universal II等)也未能显示出对传统公式(SRK/T等)的明确优势2)。目前全部8种公式在±1.00D以内的预测准确率仅为35.2%~43.5%,与成人的93.5%~100%存在巨大差距2)。
需要开发针对儿童特有的短眼轴长、陡峭角膜曲率、浅前房深度及眼球生长的专用算法2)。手术方式或IOL类型对预测精度无显著差异,目前术后积极的屈光矫正和随访是重要的补充手段。
9. 参考文献
Section titled “9. 参考文献”- Haider KM, Repka MX, Sutherland DR, et al. Outcomes and Complications 5 Years After Surgery for Pediatric Cataract Associated With Persistent Fetal Vasculature. Am J Ophthalmol. 2024;261:156-165.
- Jin J, Shen Y, Qu Y, et al. Accuracy of new-generation and traditional intraocular lens power calculation formulas in pediatric primary implantation. J Cataract Refract Surg. 2024.
- Kaur S, Yangzes S, Ram J. Unilateral Congenital Cataract. J Pediatr Ophthalmol Strabismus. 2019;56(1):60-61. PMID: 30673102.
