眼轴长度误差
最大的误差来源:眼轴长度是最重要的参数,可使人工晶状体度数变化约2.5至3倍。
压迫误差:接触式A超可能因角膜受压而低估眼轴长度。
长眼的过高估计:光学测量对全眼应用统一屈光指数,导致眼轴长度超过25 mm的眼被过高估计。

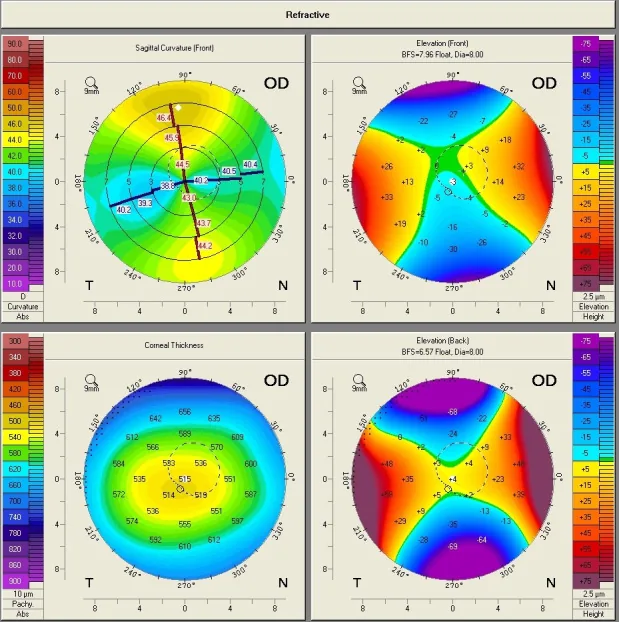
生物测量(biometry)是将数学应用于生物学的测量方法的总称。在眼科领域,指为白内障手术中人工晶状体(IOL)度数计算而精确测量眼睛各部分尺寸。
眼睛的屈光力主要由角膜、晶状体、眼内透光体和眼轴长度(AL)决定。白内障手术中,摘除混浊的自然晶状体并替换为人工晶状体,因此术前必须准确计算人工晶状体度数以获得术后目标屈光状态。
1949年Harold Ridley首次进行人工晶状体植入时,患者出现了约20D的屈光误差(refractive surprise)。随后在1960年代后期,使用聚散度公式进行人工晶状体度数估算,成为现代计算方法的起点。1970年代,A型超声生物测量法确立,此后计算公式不断精细化。
测量眼轴长度、角膜屈光力(K值)、前房深度(ACD)、晶状体厚度(LT)和角膜直径(白到白:WTW)。根据这些参数预测有效晶状体位置(ELP),并计算所需的人工晶状体度数。
生物测量本身是一种检查方法,并非疾病。当测量精度不足时,会发生术后屈光意外,患者会出现以下症状。
术后屈光误差的主要来源有三个。
眼轴长度误差
最大的误差来源:眼轴长度是最重要的参数,可使人工晶状体度数变化约2.5至3倍。
压迫误差:接触式A超可能因角膜受压而低估眼轴长度。
长眼的过高估计:光学测量对全眼应用统一屈光指数,导致眼轴长度超过25 mm的眼被过高估计。
角膜屈光力误差
第二大误差来源:K值1 D的误差几乎以1:1的比例反映在人工晶状体度数误差中。
测量范围问题:角膜曲率计测量直径3.2mm的区域,因此可能与中央角膜的实际屈光力存在差异。
屈光矫正术后眼:前后表面曲率比的变化导致角膜屈光力被高估。
ELP预测误差
有效晶状体位置预测误差:术前准确预测人工晶状体在囊袋内的最终位置是困难的。
公式依赖性:ELP预测精度是各代计算公式差异的主要原因。
ESCRS指南强调术前测量的准确性、适当公式的选择以及人工晶状体位置的预测是减少屈光误差的关键点。虽然眼轴长度和角膜曲率的测量精度随着生物测量技术的进步而提高,但人工晶状体位置的预测精度在很大程度上取决于所使用的公式1)。
增加术后屈光误差的风险因素如下所示。
在浓密白内障或固视困难的情况下,光学测量可能困难。此时应考虑使用浸入式A超等超声生物测量法1)。接触式方法需注意角膜压迫导致的缩短误差。
| 参数 | 缩写 | 意义 |
|---|---|---|
| 眼轴长度 | AL | 最重要。正常平均值24mm |
| 角膜屈光力 | K | 第二重要。1:1影响人工晶体度数 |
| 前房深度 | ACD | 用于ELP预测 |
| 晶状体厚度 | LT | 新一代公式的附加变量 |
| 角膜缘白到白直径 | WTW | 用于ELP预测和人工晶状体尺寸选择 |
光学生物测量是利用部分相干干涉法(PCI)的非接触测量方法,自早期设备(IOL Master)以来一直是标准方法。与接触式A型超声相比,它避免了角膜压迫导致的眼轴缩短,且操作者依赖性较小3)。新型扫频源OCT比传统PCI能测量更多白内障眼3)。
AAO白内障PPP指出,即使黄斑位于后巩膜葡萄肿的倾斜壁上,光学生物测量也能测量“屈光性眼轴长度”,因此比标准A型超声更准确。此外,在眼内有硅油的情况下,光学方法也更易使用3)。
光学生物测量的一个局限性是对所有眼应用统一的折射率。在高度近视眼中,由于玻璃体凝胶的体积比例,真实眼轴长度可能被高估,导致标准公式计算的人工晶状体度数偏低。对于眼轴长度超过25mm的眼,可应用Wang-Koch调整(但Barrett Universal II或Hill-RBF等新一代公式无需调整)3)。
A型超声使用机械波,测量脉冲从角膜到视网膜的传播时间。声速因介质而异(晶状体和角膜约1641 m/s,房水和玻璃体约1532 m/s),正常有晶状体眼的平均值为1555 m/s。接触法(压平法)因压迫角膜容易人为缩短眼轴,测量精度高度依赖操作者技术3)。浸没法因探头不直接接触角膜而避免了压迫误差,但对准控制较困难。
角膜屈光力可通过手动角膜曲率计、自动角膜曲率计、计算机视频角膜地形图、Scheimpflug相机(如Pentacam)和前段OCT测量3)。
标准角膜曲率计假设中央角膜为完美球面,并根据前表面曲率估算后表面曲率(前后曲率比固定)。这一假设在屈光手术后眼中不成立。正常眼平均角膜前表面曲率半径为7.5 mm(约44.44 D),后表面半径平均比前表面小1.2 mm。
人工晶状体度数计算公式大致分为理论公式、回归公式以及两者的混合公式,并按“代”进行分类。
目前最重要的变量是**有效晶状体位置(ELP)**的预测,各公式代际演进的核心在于提高ELP预测的准确性。
各主要公式的变量如下所示。除眼轴长度和角膜屈光力外,各公式使用的附加变量有所不同3)。
| 公式 | 附加变量 | 特点 |
|---|---|---|
| Barrett Universal II | ACD、LT、WTW | 理论光线追踪+数据驱动 |
| Haigis | ACD | 三变量多元回归分析 |
| Hill-RBF | ACD、LT、WTW | 基于AI的模式识别 |
| Hoffer Q | 无 | 优化个性化前房深度常数 |
| Holladay 1 | 无 | 使用Surgeon因子推导ACD |
| Holladay 2 | ACD、LT、年龄、WTW、术前屈光度 | 通过非线性回归更新Holladay 1 |
| Kane | ACD、性别、LT、角膜厚度 | 理论光学+回归+AI |
| SRK/T | 无 | 理论光学与回归分析的融合 |
SRK公式(Sanders·Retzlaff·Kraff)目前已不推荐使用,但有助于理解变量之间的关系(P = A − 0.9K − 2.5AL)。
在日本,第三代SRK/T公式被广泛使用,但建议根据眼轴长度和眼前段形态比较多个计算结果。约15%的白内障手术候选者存在眼轴长度与角膜屈光力不匹配的眼球。
新一代公式(Barrett Universal II、Kane、Hill-RBF等)结合了理论光学、回归和人工智能方法,旨在提高传统公式误差较大的短眼和长眼的精度4)。
仅依赖单一旧代公式容易在眼轴长度的两端增加屈光误差。比较多个公式并根据病例特征进行选择非常重要4, 6)。
新一代公式之间的平均绝对误差(MAE)差异通常很小6)。但精度因眼轴长度范围而异,因此考虑以下选择。
短眼轴眼(≤22 mm)
Hoffer Q公式和Holladay 2公式是短眼轴眼中比较过的代表性公式。
ACD < 2.5 mm:ELP预测误差容易变大,因此比较多个公式6)。
长眼轴眼(≥24.5 mm)
24.5–26.0 mm:比较第三代公式和新一代公式的结果。
≥26.0 mm:注意长眼轴眼中各公式的系统误差。必要时考虑Wang-Koch眼轴长度调整6)。
新一代公式(Olsen、EVO、Kane、Hill-RBF、Barrett II)已在广泛的眼轴长度范围内得到评估6)。
人工晶状体制造商提供的晶状体常数(A常数)仅为推荐值,并不能保证与实际使用的生物测量方法的一致性。基于术者实际术后屈光结果进行常数优化,或利用汇集多位术者数据的在线数据库(如ULIB:激光干涉生物测量用户组)是有益的3)。
使用光学生物测量仪时,应使用光学专用的人工晶状体常数。使用IOLMaster时,采用信噪比(SNR)≥5的测量值。
当角膜曲率计测量的角膜散光为顺规散光≥2D或逆规散光≥1.5D时,考虑使用散光矫正型人工晶状体。2016年的系统评价和荟萃分析显示,散光矫正型人工晶状体(包括与角膜松弛切口联合使用时)比非散光矫正型人工晶状体的残余散光更少3)。
建议使用制造商提供的在线计算器或光学生物测量仪内置的Haigis-T公式、Barrett Toric公式进行计算。这些方法可直接导入测量值,降低输入错误的风险。术前角膜散光≥1D的病例约占白内障手术患者的三分之一,因此散光矫正型人工晶状体的潜在适应症很多。
主要的散光矫正型计算公式包括:Barrett Toric公式(经验性考虑角膜后表面散光)、Kane Toric公式(结合人工智能、回归和理论光学的复合算法)和EVO 2.0 Toric公式(整合理论角膜后表面散光和厚透镜模型)。有报告称,Kane Toric公式的平均绝对预测误差显著低于其他公式。
需注意散光矫正型人工晶状体的轴位偏移。每偏移1度,散光矫正效果约减少3%,偏移30度时矫正效果消失。
大多数现代公式基于Fyodorov理论公式:
P = (1336/[AL−ELP]) − (1336/[1336/{1000/([1000/DPostRx] − V) + K} − ELP])
该公式中唯一无法术前测量的变量是ELP,后续公式(Holladay、Hoffer Q、SRK/T、Haigis等)均旨在提高ELP估算的准确性。
无晶状体眼:超声速度变为1532m/s,两个晶状体尖峰消失,替换为单个尖峰。睫状沟固定时,计算ACD值减去0.25mm。
假晶状体眼:人工晶状体内的超声速度取决于晶状体材料(PMMA:校正系数+0.45,硅胶:−0.56或−0.41,丙烯酸:+0.30)。假晶状体眼重新测量眼轴长度时推荐使用光学测量。
后部玻璃体切除术后或硅油填充眼:最常见的两种硅油声速不同(1050m/s和980m/s)。光学测量比超声更准确,且眼内硅油在植入双凸人工晶状体时起到负透镜作用,因此人工晶状体度数需调整3~5D。
屈光矫正手术后眼主要产生三种误差。
各方法在LVC后和RK后的适用性如下所示。
| 方法 | LVC后 | RK后 |
|---|---|---|
| 临床病史法 | ○ | × |
| 接触镜过矫法 | ○ | ○ |
| 中央环地形图法 | × | ○ |
角膜前后表面的直接测量设备包括Pentacam(旋转Scheimpflug相机,计算TrueNetPower图和Holladay Report等效K值,无临床病史数据时的替代方法)、眼前节OCT(直接测量角膜前后表面屈光力,可与光线追踪软件OKULIX联合使用)和Orbscan(裂隙扫描+Placido盘,注意角膜混浊导致的后表面测量伪影)7)。
即使不依赖既往数据的方法,也有30%68%的病例能达到目标等效球镜度数±0.5 D以内,依赖既往数据的方法已不再是金标准6)。组合多种方法时精度最高,报道的MedAE为0.310.35 D,±0.5 D以内的比例为66%~68%7)。
各手术方式既往的预测精度如下7):
| 手术方式既往 | ±0.5 D以内的比例 |
|---|---|
| 近视LASIK/PRK术后 | 0~85% |
| 远视LASIK/PRK术后 | 38.1%~71.9% |
| RK术后 | 29%~87.5% |
对于放射状角膜切开术(RK)术后眼,ASCRS术后RK眼内透镜计算器很有用。临床病史法在RK中常不准确,因为容易发生渐进性中央角膜平坦化(远视漂移)3)。RK术后眼还需注意以下几点7):
Zeng等人(2022年)报告了两例RK术后再行PRK或LASIK的患者5)。在角膜前后表面曲率半径比(B/F比)增加的病例(病例1,RK+PRK)中,Barrett True-K(无病史、post-RK)最为准确(与实际使用IOL的差异在1D以内);在B/F比减少的病例(病例2,RK+LASIK)中,Shammas、Haigis-L和Barrett True-K(无病史、post-LASIK/PRK)精度良好。
Zeng等人据此提出,B/F比(正常眼约84%)可能成为重复屈光手术后眼内人工晶状体计算公式选择的重要指标5)。
儿童眼,尤其是婴幼儿眼,由于眼轴短,误差会被放大。此外,需要考虑眼球生长伴随的近视漂移,采取欠矫策略2)。
儿童眼在以下方面与成人眼有根本不同。
Rathod等人(2025年)的系统综述揭示了儿童人工晶状体计算的以下要点2)。
综合多项关于人工晶状体计算精度的研究,新一代公式(Barrett Universal II、Kane)在2岁以上、眼轴>21mm的儿童中显示出比旧一代公式(SRK/T等)更高的精度。然而,对于眼轴<22mm的眼睛,许多报告认为Holladay 2、SRK/T和Hoffer Q有用,尚未达成统一意见2)。
AL和K测量是儿童中最具影响力的参数。接触式A超因角膜压迫导致眼轴长度平均缩短0.24–0.32毫米,因此如有可能,推荐使用浸入式A超2)。对于WTW直径小于9毫米的眼,建议避免植入人工晶状体,因为存在后粘连和继发性青光眼的风险2)。
以下是儿童低矫策略的代表性建议值(Khokhar等人的方案)。
这是为了预判眼球生长带来的近视漂移,旨在成年时接近正视2)。
Trivedi等人关于儿童眼轴长度测量的随机研究表明,接触式测量值比浸入式平均短0.24–0.32毫米。儿童眼角膜和巩膜硬度较低,易产生压迫误差,因此推荐浸入法2)。
目前尚无统一意见。对于2岁以上、AL>21毫米的儿童,Barrett Universal II和Kane公式被认为精度较高;而对于AL<22毫米的短眼,许多报告指出Holladay 2、SRK/T和Hoffer Q有用2)。由于近视漂移的个体差异很大,将低矫策略与长期随访相结合非常重要。
Hill-RBF法(基于人工智能的模式识别)是一种根据实测数据估算人工晶状体度数的算法,不依赖解剖参数。Rastogi等人(99眼,4~18岁儿童)的研究显示,Hill-RBF法的预测精度与Barrett Universal II、SRK/T、Holladay 1和Hoffer Q公式相当,作为小儿眼科的有力选择备受关注2)。
未来基于AI的公式有望通过利用各人群的正常生物测量数据,在包括儿童在内的特殊眼中实现优于现行公式的精度2)。
Suzuki等人(2025年)回顾性评估了AI驱动的人工晶状体计算公式在80只眼轴长度≥30.0mm的极端轴性近视眼中的精度8)。Kane公式和Hill-RBF公式的平均绝对误差(MAE)显著低于传统SRK/T公式。±0.5D以内的比例分别为SRK/T 26.3%、Barrett Universal II 45.0%、Hill-RBF 55.0%、Kane 65.0%,显示了AI驱动公式的优越性。在眼轴长度≥32mm的亚组中,Hill-RBF的MAE为0.49D,Kane的MAE为0.44D,效果最佳8)。
2021年发布的AI计算公式,利用机器学习预测角膜后表面曲率半径和理论晶状体位置。其特点是不需要针对新的人工晶状体模型进行再训练,据称也可用于散光型人工晶状体和屈光手术后眼。有待证据积累。
该公式具有完全公开的算法,并集成了不依赖设备的散光计算功能6)。在算法透明度方面具有独特地位。
基于OCT数据的光线追踪(Anterion-OKULIX)在近视LVC术后眼中,与Barrett True K无病史公式相比,算术预测误差显著更低(−0.13D vs −0.32D)7)。由于光线追踪法直接利用角膜全表面形状数据,在屈光手术后眼的应用中也具有理论优势。
与对整个眼球使用统一折射率的传统方法相比,正在研究“分段式眼轴长度测量”,该方法对每个节段(房水、晶状体、玻璃体)应用单独的折射率。据报道,对于短眼,测量值最多大0.29毫米,对于长眼,小0.50毫米,并且在长眼和短眼的亚组中,除Haigis外,许多公式的MAE(平均绝对误差)有显著改善。目前,ARGOS(Suntec公司)已实现分段方式。
已提出一种“Piggyback人工晶状体”方法,其中一个人工晶状体永久放置在囊袋内,另一个临时放置在睫状沟内。临时人工晶状体可在患者成年后取出,从而调整术后屈光度2)。实际应用需要进一步的长期数据。
使用Optiwave折射分析仪等设备进行术中波前像差测量,据报道在成人常规白内障手术中可获得与传统生物测量相当的术后效果。其对儿童的适用性目前尚不明确,需要进一步研究2)。