活动期所见

角膜基质炎
一目了然的关键要点
Section titled “一目了然的关键要点”1. 什么是角膜基质炎
Section titled “1. 什么是角膜基质炎”角膜基质炎(interstitial keratitis,IK)是角膜基质的非溃疡性、非化脓性炎症1)。不直接涉及上皮或内皮,以基质的淋巴细胞浸润和新生血管形成为主。作为许多角膜疾病的共同终末表现出现,炎症和血管侵入导致基质瘢痕化和视力下降。
角膜实质炎的总体发病率较低,仅占美国所有角膜移植手术的3%。在美国,HSV(单纯疱疹病毒)和梅毒占病例的50%以上。
线状角膜实质炎是IK极为罕见的亚型,以水平线状实质浸润为特征1)。自1926年以来,文献中仅有14例报道1)。病因不明,但推测与自身免疫机制有关1)。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”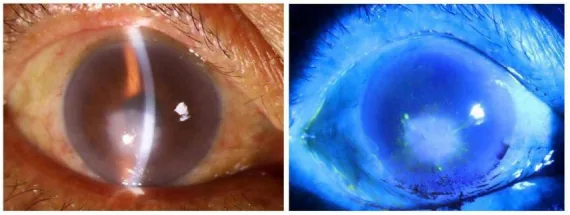
视力下降和视物模糊是最常见的主诉。明显的畏光和疼痛是其特征。也可能伴有充血、异物感和流泪。
静止期及合并所见
鬼影血管:活动期新生血管消退后作为塌陷血管残留。IK的特征性所见。
角膜瘢痕:炎症平息后出现的较硬实质混浊,根据程度分为云翳、斑翳、白斑。
脂质性角膜病:继发于深层新生血管的胆固醇和磷脂沉积。有时表现为放射状纹(steel wool keratopathy)4)。
角膜知觉减退:在疱疹性IK中,角膜知觉减退作为辅助诊断具有重要意义4)8)。
3. 病因与风险因素
Section titled “3. 病因与风险因素”| 分类 | 主要病因 |
|---|---|
| 感染性 | HSV、水痘-带状疱疹病毒、梅毒、结核、莱姆病 |
| 免疫介导性 | Cogan综合征、结节病、HS |
疱疹性角膜基质炎是发达国家最常见的原因之一。这是宿主对HSV的免疫反应(迟发型超敏反应)发生在角膜基质的病理状态8)。基本类型包括盘状角膜炎和坏死性角膜炎8)。反复发作会导致血管侵入和瘢痕形成进展。
梅毒性角膜基质炎90%由先天梅毒引起,发病于十多岁早期。大多数为双侧性,若不治疗,会在数月至数年内自然愈合,但会留下严重瘢痕。在儿童先天梅毒病例中,类固醇诱发的眼压升高是管理上的问题2)。
科根综合征是一种以角膜实质炎和前庭听觉功能障碍为特征的罕见自身免疫性血管炎6)。一篇55例儿童患者的文献综述显示,62%出现IK,36%出现葡萄膜炎6)。16%合并主动脉炎,可导致致命性心血管并发症6)。非典型科根综合征可合并闭塞性视网膜血管炎7)。
化脓性汗腺炎(hidradenitis suppurativa:HS) 已被报道为IK的罕见病因3)。HS患者的眼部并发症发生率为13.89%,IK被认为与自身免疫机制有关3)。部分病例伴有高滴度c-ANCA阳性3)。HS相关IK中,已有进行性角膜变薄和扩张导致穿孔的重症病例被报道5)。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”角膜基质炎是一种基于非溃疡性基质角膜炎伴深层基质新生血管的临床表现而做出的临床诊断。除全面的眼科检查外,必须进行全身评估以确定基础疾病。
梅毒血清学检查(RPR/VDRL + FTA-ABS)应在所有角膜基质炎病例中进行。因为这是一个可治疗的原因,并且占相当数量的病例。
疱疹性IK的确诊依赖于病毒分离,但在实际操作中较为困难8)。需综合角膜疱疹病史、复发性、角膜知觉减退以及PCR检测病毒DNA等进行诊断8)。
前节OCT(AS-OCT)对于评估角膜基质炎很有价值。在非感染性角膜基质炎中,表现为边界清晰的基质中层的局灶性强反射病变,其上下方可能伴有反映水肿的低反射区。治疗后强反射区域变得更加致密,后遗症为角膜变薄和深层基质强反射(瘢痕)残留。线性角膜基质炎显示局限于前部基质的强反射区域1)。共聚焦显微镜(IVCM)可见强反射的针状结构,有助于评估基质炎症1)。
如果怀疑科根综合征,必须进行听力检查6)7)。增强MRI可确认内耳迷路炎,有助于诊断6)。也建议通过超声心动图评估主动脉炎6)。
| 疾病 | 鉴别要点 |
|---|---|
| 感染性角膜溃疡 | 有上皮缺损,化脓性浸润 |
| 角膜内皮疾病 | 继发性实质水肿,内皮表现 |
| 外伤性角膜瘢痕 | 外伤史,无炎症表现 |
5. 标准治疗方法
Section titled “5. 标准治疗方法”药物治疗
手术治疗
角膜移植:适用于药物治疗无效的重度角膜瘢痕残留的情况。但由于既往炎症和新生血管,排斥反应的风险很高。
穿孔时的处理:在HS相关性IK发生角膜穿孔的病例中,若氰基丙烯酸酯粘合剂封闭不充分,则采用结膜瓣覆盖5)。
基础疾病的治疗:梅毒必须进行全身性抗菌药物治疗,且应与角膜炎独立地积极进行。Cogan综合征除全身类固醇外,还可考虑生物制剂6)。
疱疹性角膜基质炎除使用类固醇滴眼液抑制免疫反应外,还需联合使用阿昔洛韦眼膏。若仅使用类固醇滴眼液而不使用阿昔洛韦眼膏,则容易复发和再燃。8)
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”角膜基质炎的病理生理因病因不同而有很大差异。
疱疹性角膜基质炎是宿主针对HSV的免疫和炎症反应发生在角膜基质中的一种病变8)。与上皮型角膜炎的不同之处在于,免疫反应而非病毒增殖是主要驱动因素。盘状角膜炎是由迟发型超敏反应导致的圆形基质混浊和水肿状态8)。坏死性角膜炎是指在反复炎症和血管侵入的角膜基质中,中性粒细胞对病毒抗原与抗体复合物发生浸润,导致更致密的角膜混浊8)。组织学上可见不伴有表层溃疡形成的淋巴细胞层间浸润和广泛的新生血管。
梅毒性角膜基质炎被认为是角膜基质内对梅毒抗原的免疫反应。在先天性梅毒中,病原体侵入角膜,但炎症的主体是免疫反应而非活动性感染症状。虽然对类固醇治疗反应良好,但仅靠全身治疗对角膜炎症的效果有限。
科根综合征的发病机制被认为涉及DEP-1/CD148自身抗体6)。DEP-1/CD148存在于内皮细胞、神经/胶质细胞和内耳中,可解释多器官受累6)。这些抗体与呼肠孤病毒III型结构蛋白存在交叉反应,提示感染可能成为发病的触发因素6)。在儿童科根综合征中,全身类固醇治疗使69%的眼部症状得到缓解,但56%的听力障碍仍残留为重度或完全性耳聋6)。
在化脓性汗腺炎(HS)相关间质性角膜炎中,TNF-α和IFN-γ等炎性细胞因子被认为可诱发角膜基质炎症5)。HS相关间质性角膜炎即使不伴有角膜溃疡,也可能出现进行性角膜扩张症(角膜膨隆),并可导致穿孔5)。
7. 最新研究与展望
Section titled “7. 最新研究与展望”线状角膜实质炎的影像学表现在AS-OCT和IVCM中已被详细描述1)。AS-OCT显示局限于前部实质的高反射区域,IVCM观察到高反射的针状结构遍布实质全层1)。病例中还包括首例有LASIK病史的患者报告,因此该病需要被认识为屈光手术后的鉴别诊断之一1)。
他克莫司滴眼液作为梅毒性IK的新治疗选择正受到关注2)。对于因类固醇诱导的眼压升高而难以长期使用类固醇的儿童病例,他克莫司0.03%滴眼液在约3年的时间内有效防止复发并维持正常眼压2)。有报道称其治疗效果优于环孢素滴眼液2)。
化脓性汗腺炎与IK的关联已得到越来越多的认识3)5)。HS相关IK对包括阿达木单抗在内的全身免疫抑制治疗有反应,但有复发倾向,需要长期管理5)。
在非典型Cogan综合征的闭塞性视网膜血管炎管理中,需要对非灌注区域进行视网膜光凝治疗,但有报道称使用模式扫描激光时凝固效果不足,导致视网膜新生血管生成的病例7)。即使没有自觉的听觉症状,如果IK伴有全身炎症,应怀疑Cogan综合征并进行听力检查7)。
Cogan综合征的眼部症状和听觉症状之间常存在时间差。非典型病例的间隔可达2年以上,导致早期诊断困难。然而,由于听力障碍的预后较差,如有怀疑应立即开始全身治疗6)。
8. 参考文献
Section titled “8. 参考文献”- Barrientos LC, Wildes M. Linear Interstitial Keratitis: A Report of Two Cases and Review of Literature. Cureus. 2025;17(3):e80985.
- Martin J, Kopplin L, Costakos D. Syphilitic interstitial keratitis treated with topical tacrolimus. Am J Ophthalmol Case Rep. 2021;23:101175.
- Lyle K, Zimmer JL, Gillette WM, Recko MS. Interstitial keratitis presenting as the ocular manifestation of undiagnosed hidradenitis suppurativa. Proc (Bayl Univ Med Cent). 2024;37(3):479-481.
- Ullman MA, Martinez CE, Margolis TP. A “shining” example of interstitial keratitis. Am J Ophthalmol Case Rep. 2021;21:101006.
- Quigley C, Butler T, Murphy C, Power W. Perforation in interstitial keratitis associated with hidradenitis suppurativa: medical and surgical management. BMJ Case Rep. 2023;16:e251928.
- Rücklová K, von Kalle T, Koitschev A, et al. Paediatric Cogan’s syndrome - review of literature, case report and practical approach to diagnosis and management. Pediatr Rheumatol. 2023;21:54.
- Inokuchi C, Sato S, Terada M, Uematsu S, Shirai S. A Case of Bilateral Retinal Vasculitis in Atypical Cogan Syndrome. Cureus. 2024;16(8):e66984.
- 日本眼科学会. 感染性角膜炎診療ガイドライン(第3版). 日眼会誌. 2013.
