第1、2期的眼部症状

莱姆病(眼部并发症)
一目了然的要点
Section titled “一目了然的要点”1. 什么是莱姆病?
Section titled “1. 什么是莱姆病?”莱姆病是由疏螺旋体属(主要是伯氏疏螺旋体)螺旋体引起的多器官感染。通过硬蜱属蜱虫叮咬传播,引起皮肤、眼、神经、关节、心脏等症状,是一种人畜共患传染病。被归类为传染病法第四类传染病。
病原体与媒介动物
伯氏疏螺旋体是长20~30 μm、宽0.2~0.3 μm的螺旋状微生物,具有7~11根鞭毛,运动能力强。需要Barbour-Stoenner-Kelly(BSK II)培养基等复杂培养基。
蜱虫寿命两年,经历幼蜱→若蜱→成蜱三个阶段。若蜱是人类的主要感染源。动物宿主(储存宿主)包括啮齿类、鹿、鸟类等。
日本流行病学与媒介种类
在日本,全沟硬蜱(Ixodes persulcatus)和卵形硬蜱(Ixodes ovatus)是莱姆病的传播媒介。无症状感染也很常见。主要流行区域是以北海道为中心的日本北部,这与全沟硬蜱的地理分布一致。本州也有报告病例,但大多数发病病例来自日本北部。
全球流行病学
在全球范围内,莱姆病在欧洲和北美广泛流行,欧洲每年报告约128,888例。爱沙尼亚、立陶宛、斯洛文尼亚和瑞士的发病率特别高,超过100例/10万人/年1)。近年来的欧洲监测数据显示,过去15年疾病负担显著增加,并且已记录到向新地区的扩展1)。
在日本,携带疏螺旋体属的全沟硬蜱(Ixodes persulcatus)和卵形硬蜱是传播媒介,这些蜱的地理分布集中在以北海道为中心的日本北部是主要原因。本州也有报告,但大多数发病病例来自日本北部。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”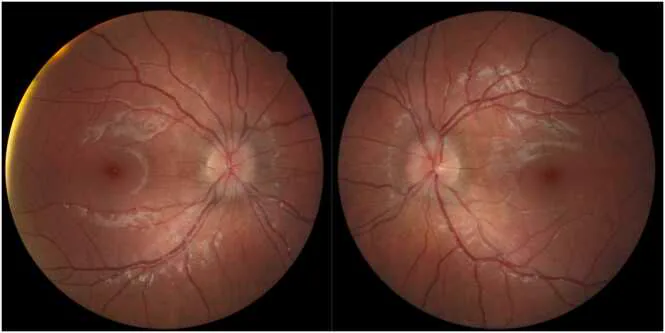
莱姆病的症状根据病期明显不同。
- 第1病期:发热、肌痛、全身乏力、游走性红斑。眼部症状可能包括结膜炎。
- 第2病期:面神经麻痹、脑膜炎、神经根炎、心脏异常(如房室传导阻滞)。眼部症状包括视力下降、视物模糊、飞蚊症。
- 第3病期:慢性关节炎(尤其是膝关节)、脑脊髓炎、脱髓鞘等神经症状。眼部症状包括角膜实质炎、上巩膜炎。
各病期的全身所见
Section titled “各病期的全身所见”| 病期 | 皮肤/全身症状 | 神经/心脏表现 |
|---|---|---|
| 第1期 | 游走性红斑(感染后数天至1个月)、发热、头痛、淋巴结肿大 | 无 |
| 第2期 | 播散性红斑、关节痛、乏力 | 面神经麻痹、脑膜炎、神经根炎、房室传导阻滞 |
| 第3期 | 皮肤病变消退 | 慢性关节炎、脑脊髓炎、脱髓鞘病变进展 |
游走性红斑最初表现为红色丘疹,随着扩大,形成外缘鲜红、中心消退的“靶形”病变。约20%的患者不出现典型的靶形病变。蜱叮咬后的慢性红斑是诊断的重要线索。
眼部症状详解
Section titled “眼部症状详解”神经眼科 / 第三期
第二期的中间葡萄膜炎是最常见的眼部表现。也可表现为前部、后部或全葡萄膜炎,但以玻璃体炎为主的中间葡萄膜炎是典型表现。在第三期,角膜基质炎是最常见的眼部症状。
3. 病因与危险因素
Section titled “3. 病因与危险因素”感染途径
受感染的蜱虫附着于宿主(人类),通过唾液分泌物传播螺旋体。微生物附着于宿主细胞蛋白聚糖后,经淋巴或血行播散至皮肤、肌肉骨骼系统、神经系统和眼睛等多器官4)。在蜱虫附着后24-48小时内移除可显著降低感染风险。
风险因素
- 暴露于蜱虫(Ixodes属)栖息的户外环境(草丛、林间、山野)
- 在流行地区(北海道、北日本)的停留或旅行史
- 夏秋季(5月至10月)的户外活动(露营、农作业、森林活动等)
- 户外作业人员(林业、农业、畜牧业)
- 与啮齿动物、鹿等野生动物的接触机会
日本的流行区域与感染风险
北海道地区,全沟硬蜱密度高,疏螺旋体携带率也相对较高。长野、新潟、岩手等东北、北陆地区也有感染报告。城市地区感染风险较低,但随着户外休闲活动的普及,流行区域外的感染病例也有报告。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”游走性红斑具有很高的诊断价值,询问流行地区暴露史和蜱虫叮咬史非常重要。有蜱虫叮咬史可作为诊断线索,但仅凭眼部表现难以诊断,必须进行血清学检查。结合全身症状(慢性红斑、关节炎、神经症状)是诊断的关键。
CDC推荐的两步法2):
- 酶免疫测定法(第一步):检测IgM和IgG抗体。感染后第一个月内IgM达到峰值。感染最初几周敏感性较低。
- 免疫印迹法(第二步):在酶免疫测定法结果为可疑阳性或阳性时进行。
免疫印迹法的判定标准(CDC标准)2):
- IgM阳性:23、30、41 kDa三个条带中存在两个(注意23和41 kDa的组合可能为假阳性)
- IgG阳性:18、23、28、30、39、41、45、58、66、93 kDa十个条带中存在五个
ELISA法检测针对疏螺旋体属的抗体(IgM、IgG),但感染早期敏感性较低。合并神经症状时需考虑脑脊液检查。
- PCR法:从包括眼内液在内的组织中扩增基因组和质粒DNA 4)。比培养法更敏感,用于眼莱姆病的确诊。
- 培养:主要从红斑病变中容易分离。使用BSK II培养基。
- 与梅毒的鉴别:莱姆病可能导致梅毒血清学检查(FTA-ABS)假阳性。
- 治疗后抗体持续存在:抗生素治疗后,IgG和IgM反应可能持续多年。不能单独将阳性IgM反应解释为近期感染或再感染的证据。
| 疾病 | 特征性眼部症状 | 主要鉴别点 |
|---|---|---|
| 梅毒 | 肉芽肿性葡萄膜炎、间质性角膜炎 | FTA-ABS阳性(注意假阳性)、RPR |
| 结节病 | 肉芽肿性前葡萄膜炎、雪球状玻璃体混浊 | 胸部X线、血管紧张素转换酶水平、钙 |
| 巴贝虫病 | 视网膜出血、视乳头炎 | 血小板减少、溶血性贫血、血涂片 |
| Q热 | 脉络膜炎、视神经视网膜炎 | Coxiella burnetii抗体、职业史(接触家畜) |
| 多发性硬化 | 视神经炎 | 头部MRI、诱发电位、IgG指数 |
其他鉴别诊断:需要与科罗拉多蜱热、埃里希体病、落基山斑疹热、蜱传回归热、兔热病等其他伴有眼部症状的蜱传疾病进行鉴别。JIA相关葡萄膜炎和HLA-B27相关前葡萄膜炎也应排除。
Borrelia burgdorferi 属于螺旋体科,与梅毒螺旋体同属螺旋体目。由于两者的抗原存在交叉反应,莱姆病患者可能在梅毒脂质抗原试验(RPR、VDRL)和荧光螺旋体抗体吸收试验(FTA-ABS)中出现假阳性。鉴别时需要结合针对 T. pallidum 的特异性检测。
5. 标准治疗方法
Section titled “5. 标准治疗方法”早期疾病、面神经麻痹(口服给药)3)
选择以下之一:
- 多西环素:100 mg 口服,每日2次,共10~21天(首选)
- 阿莫西林:500 mg 口服,每日3次,共14~21天(儿童和孕妇的替代选择)
- 头孢呋辛:500 mg 口服,每日2次,共14~21天
儿童剂量:阿莫西林 25~50 mg/kg/日(最大500 mg,每日3次),头孢呋辛 30 mg/kg/日(最大500 mg,每日2次)3)。
脑膜炎、复发性关节炎、中枢或周围神经系统疾病(静脉给药)3)
- 头孢曲松:2 g/日,静脉注射,每日1次,共14~28天
对于神经系统症状(神经莱姆病)、高度房室传导阻滞或重症关节炎,选择静脉治疗。标准方案为头孢曲松2 g每日一次,根据治疗反应确定疗程。
在全身抗菌药物治疗开始后进行。
- 类固醇滴眼液:用于眼前段炎症(虹膜睫状体炎、前葡萄膜炎)。
- 散瞳药(睫状肌麻痹剂):用于预防虹膜后粘连、缓解疼痛和畏光。
- 后葡萄膜炎和玻璃体炎:在继续全身抗菌药物治疗的同时进行观察。如果炎症严重,考虑全身使用类固醇。
早期(第一期)抗菌药物治疗预后良好,多数病例可完全康复。进展至第二、三期后,神经和关节后遗症较易残留。眼部症状大多通过抗菌药物治疗改善,但视神经炎时视力恢复可能不完全。据报道,形成脉络膜新生血管膜(CNVM)的眼莱姆病病例视力预后不良5)。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”从感染到器官病变的过程
感染的蜱虫唾液腺内螺旋体增殖,在吸血时注入宿主皮肤。蜱虫附着后12-24小时开始感染,附着36-48小时以上感染风险显著升高。
疏螺旋体通过表面糖胺聚糖(如核心蛋白聚糖结合蛋白)附着于宿主蛋白聚糖4)。附着后,细菌利用宿主细胞外基质成分侵入组织。随后,细菌通过淋巴或血行途径播散全身,尤其对以下组织具有亲和性:
- 皮肤(游走性红斑:局部炎症反应)
- 关节滑膜(关节炎:免疫复合物沉积和CD4阳性T细胞浸润)
- 外周和中枢神经系统(神经莱姆病:脑实质、脑膜和神经根炎症)
- 心脏传导系统(房室传导阻滞:心肌炎、传导通路障碍)
- 眼组织(葡萄膜、角膜、视神经)
眼部病变的机制
眼葡萄膜炎涉及直接细菌侵袭和宿主免疫反应两方面 5)。两种机制共存:螺旋体直接侵入葡萄膜的“直接感染型”和感染引起的免疫应答导致的“免疫介导型”。
第三期角膜实质炎对局部类固醇反应良好,表明**免疫反应(炎症)**是主要因素而非感染本身。双侧面神经麻痹是由Borrelia引起的脑神经炎的结果,是第二期播散性感染的特征性表现。也有罕见的眼莱姆病病例形成脉络膜新生血管膜(CNVM)的报道 5)。
神经莱姆病的眼部并发症
在神经莱姆病中,Borrelia穿过血脑屏障侵入中枢神经系统。这导致视神经炎、动眼神经麻痹和核上性眼球运动障碍。脑脊液中抗体检测和细胞计数增多有助于诊断。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”莱姆病疫苗的开发
Section titled “莱姆病疫苗的开发”由Valneva和辉瑞联合开发的莱姆病疫苗(VLA15)的III期临床试验正在欧洲和北美进行。欧洲莱姆病疾病负担研究也为其提供了基础 1),从预防医学的角度来看,它正进入一个新阶段。目标年龄(5岁及以上)、接种方案和有效期限目前正在评估中。
欧洲的增长趋势与流行病学动态
Section titled “欧洲的增长趋势与流行病学动态”根据欧洲监测数据,过去15年中,莱姆病的疾病负担在流行地区显著增加,并且有向新地区扩展的报道 1)。这种流行病学变化与气候变化导致的蜱虫栖息地扩大以及户外休闲人口的增加有关。
PCR及多重诊断技术的改进
Section titled “PCR及多重诊断技术的改进”针对包括眼内液样本在内的多种标本中Borrelia DNA检测的PCR方法已得到改进,其在血清学诊断困难病例中的应用正在研究中4)。利用下一代测序(NGS)进行标本分析也有望提高诊断准确性。
儿童莱姆病的眼部并发症
Section titled “儿童莱姆病的眼部并发症”儿童莱姆病的眼部并发症发生模式可能与成人不同,评估其对长期视功能影响的研究正在进行中5)。儿童患者的面神经麻痹往往较早显现,有时会成为眼科就诊的契机。
8. 参考文献
Section titled “8. 参考文献”- Marques AR, Strle F, Wormser GP. Comparison of Lyme Disease in the United States and Europe. Emerg Infect Dis. 2021;27(8):2017-2024.
- Mead P, Petersen J, Hinckley A. Updated CDC Recommendation for Serologic Diagnosis of Lyme Disease. MMWR. 2019;68(32):703.
- Lantos PM, Rumbaugh J, Bockenstedt LK, et al. Clinical Practice Guidelines by the IDSA/AAN/ACR: 2020 Guidelines for the Prevention, Diagnosis, and Treatment of Lyme Disease. Clin Infect Dis. 2021;72(1):e1-e48.
- Radolf JD, Caimano MJ, Stevenson B, Hu LT. Of ticks, mice and men: understanding the dual-host lifestyle of Lyme disease spirochaetes. Nat Rev Microbiol. 2012;10(2):87-99.
- Krause PJ, Bockenstedt LK. Lyme Disease and the Heart. Circulation. 2013;127(7):e451-e454.
