完全麻痹

动眼神经麻痹
一目了然的要点
Section titled “一目了然的要点”1. 什么是动眼神经麻痹?
Section titled “1. 什么是动眼神经麻痹?”动眼神经麻痹是由于第三脑神经(动眼神经)损伤引起的眼球运动障碍。动眼神经支配以下肌肉:
- 躯体性外眼肌:内直肌、上直肌、下直肌、下斜肌、上睑提肌
- 自主神经:瞳孔括约肌、睫状肌(副交感神经纤维)
这些障碍导致上睑下垂、眼球运动受限、瞳孔散大和调节障碍同时出现13。麻痹分为完全麻痹和部分麻痹(上支麻痹、下支麻痹)。动眼神经麻痹是第二常见的脑神经麻痹。
在奥姆斯特德县基于人群的研究(Fang 等 2017)中,年龄和性别调整后的年发病率为每10万人4.0例,60岁以上人群升至12.5例,原因频率报告如下2。
| 原因 | 成人(Fang 2017)2 | 儿童(估计)1 |
|---|---|---|
| 微血管缺血(糖尿病、高血压等) | 约42% | 少数 |
| 外伤 | 约12% | 约13~23% |
| 肿瘤压迫 | 约11% | 约10% |
| 术后 | 约10% | — |
| 动脉瘤压迫 | 约6% | 约7% |
| 先天性 | — | 约43~47% |
日常临床中,血管性原因(糖尿病、高血压、动脉硬化引起的缺血)最为常见12。成人的麻痹性斜视多因循环障碍或外伤引起,常可自然缓解,但儿童的麻痹性斜视除感染外,绝大多数由脑肿瘤引起,因此需作为急症处理。儿童中最常见的是先天性,其次是外伤性1。
它是第二常见的脑神经麻痹,在日常临床中也有机会遇到。成人中最常见的是缺血性,老年人、糖尿病患者和高血压患者尤其需要注意。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”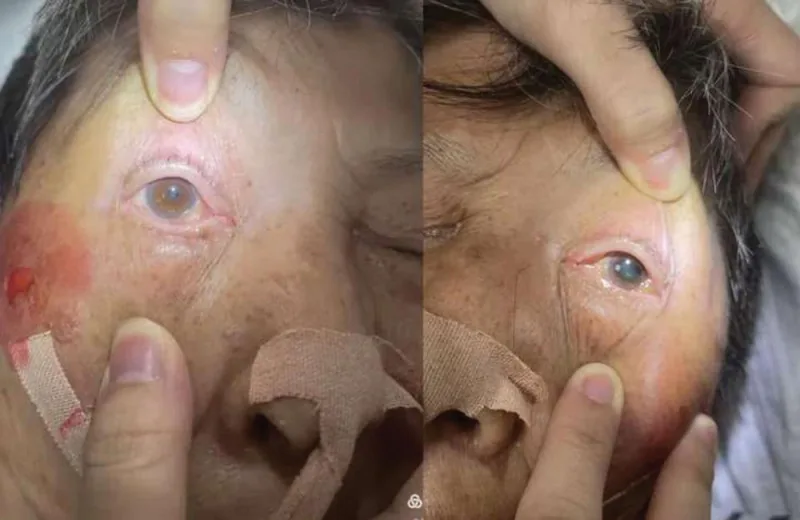
- 复视:最常见的眼部症状之一。常以突然复视发病。
- 上睑下垂:约占初发症状的70%。完全性上睑提肌麻痹时,睑裂完全闭合。
- 眼痛/头痛:可能作为三叉神经第一支刺激症状出现。动脉瘤时可能伴有特别剧烈的头痛。
- 全身神经症状:根据病变部位,可能出现偏瘫、不自主运动或意识障碍。
完全麻痹和部分麻痹的所见不同。
部分麻痹
上支麻痹:上睑下垂 + 上直肌麻痹(上转受限)。海绵窦内动脉瘤时,上支麻痹比下支麻痹更常见。
下支麻痹:表现为瞳孔纤维、下直肌、下斜肌和内直肌受累的组合。
异常再生:外伤或压迫性病变后常见。先天性动眼神经麻痹中61~93%可见。
动眼神经麻痹时,可能采取代偿头位以避免复视。若因内直肌麻痹导致外展偏位,则将面部转向患侧以维持融合。
动眼神经的副交感纤维(支配瞳孔括约肌)走行于神经最表层和背内侧,易受压迫。瞳孔散大提示后交通动脉瘤从外部压迫,动脉瘤破裂可导致致命的蛛网膜下腔出血。详情请参见“原因与风险因素”一节。
3. 原因与风险因素
Section titled “3. 原因与风险因素”- 血管性疾病(日常临床中最常见):糖尿病、高血压、动脉硬化引起的缺血。突然发病,常在起床时发现复视。好发于老年人。通常不伴瞳孔散大124。
- 后交通动脉瘤(IC-PC动脉瘤):最重要的压迫性病变。常以瞳孔散大为首发症状。破裂可致命,是危及生命的紧急疾病16。
- 钩回疝:颅内压增高导致小脑幕切迹疝压迫动眼神经。最常见原因为颅内出血。
- 肿瘤:垂体肿瘤侧方扩展、脑膜瘤等。成人中约占11%2。
- 外伤:成人中约占12%2。常伴有严重头部外伤。外伤后易发生异常再生。
- 炎症性(Tolosa-Hunt综合征):特发性肉芽肿性炎症引起的痛性眼肌麻痹。对类固醇治疗反应良好7。
- 糖尿病神经病变:海绵窦内营养血管的动脉硬化性闭塞。微血管缺血主要是由于小动脉玻璃样变和血-神经屏障破坏导致的脱髓鞘,通过再髓鞘化可逆性恢复4。瞳孔纤维侧支循环丰富,通常不伴瞳孔散大,但并非绝对正常。预后良好,数月内恢复24。
- 其他:鼻窦真菌病、带状疱疹、巨细胞动脉炎、脑膜炎、脑炎、胶原血管病、白血病、霍奇金淋巴瘤、神经外科术后并发症等。
主要风险因素:糖尿病、高血压、血管炎、感染、外伤、肿瘤、动脉瘤。
糖尿病神经病变引起的动眼神经麻痹的机制是海绵窦内营养血管的动脉粥样硬化性闭塞。缺血波及神经内部,但由于瞳孔纤维有丰富的侧支循环,通常不伴有瞳孔散大。预后良好,多在数月内恢复,治疗糖尿病是首要任务。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”诊断以临床表现为基础,但确定病因需要各种检查。
问诊与眼科检查
Section titled “问诊与眼科检查”- 问诊:发病方式(突然还是缓慢)、有无眼痛或头痛、糖尿病或高血压病史、症状的日内变化(对鉴别重症肌无力很重要)
- 眼球运动评估:各方向的运动受限、共同运动的确认
- 上睑提肌功能:评估是完全性还是部分性上睑下垂
- 瞳孔对光反射和调节反射:直接和间接对光反射是否消失
- 裂隙灯检查:检查内下转时眼球内旋的有无,以鉴别滑车神经麻痹
主要影像学检查方法的比较如下所示。
| 检查方法 | 特点/用途 |
|---|---|
| MRI(SPGR法) | 薄层扫描(2-3 mm),高分辨率。清晰显示IC-PC动脉瘤的压迫像。 |
| MRA | 无创性脑血管成像。发现IC-PC动脉瘤最简便且诊断价值最高。 |
| CTA(3D-CT血管造影) | 对直径≥3 mm的动脉瘤敏感性达90%。可与MRA一同作为首选检查。 |
| DSA(数字减影血管造影) | 金标准。有创但准确性最高。 |
MRI检查(T1加权、T2加权、脂肪抑制、弥散加权、钆增强)是基础,比CT更有用3。
血液检查及其他
Section titled “血液检查及其他”- 血液检查:CBC、ESR、CRP、综合代谢面板(CMP)。必要时加查抗核抗体、C-ANCA、P-ANCA、ACE、β-D葡聚糖等。
- 脑脊液检查:怀疑海绵窦或颅底病变时进行。
- 病理诊断(活检):确诊时可能需要。
- 重症肌无力:腾喜龙试验(依酚氯铵10 mg,分2.5 mg静脉注射)、冰袋试验(将冰袋置于上眼睑2分钟,改善≥2 mm为阳性,敏感度80%~92%)、评估日间波动、抗AChR抗体(眼肌型阳性率≤50%)
- 甲状腺眼病:CT/MRI确认眼外肌肥大
- 其他:眼眶假瘤、核间性眼肌麻痹、慢性进行性眼外肌麻痹(CPEO)、巨细胞动脉炎
重症肌无力以日间波动(傍晚后加重)为特征,冰袋试验(敏感度80%~92%)和腾喜龙试验有助于鉴别。抗AChR抗体在眼肌型中阳性率≤50%,阴性不能排除。MRI/CT排除动眼神经和眼眶的器质性病变也很重要。
5. 标准治疗
Section titled “5. 标准治疗”病因治疗是首要原则。 根据病因的治疗策略如下。
缺血性
动脉瘤
紧急处理:紧急进行神经外科治疗(夹闭、弹簧圈栓塞等)。Birchall等人的报告显示,后交通动脉瘤血管内弹簧圈栓塞术后,所有3例患者的动眼神经功能在1~18天内完全恢复6。
需要当日影像学检查和紧急转诊至专科。
炎症性(Tolosa-Hunt)
外伤性
观察:恢复相对困难。6个月后仍无改善时考虑手术治疗5。
- 糖尿病性:优先治疗糖尿病。预后良好,常在数月内恢复。
- 肿瘤/钩回疝:对原发疾病进行外科或内科治疗。
残留缺损的处理(对症治疗)
Section titled “残留缺损的处理(对症治疗)”- 棱镜眼镜:在症状稳定6个月后考虑使用5。
- 肉毒毒素:向拮抗肌注射进行化学去神经,暂时减轻复视。
- 斜视手术:主要目的是矫正第一眼位和阅读位置的眼位。完全麻痹时,结合外直肌的超最大后徙、切除并缝合至外侧眶壁骨膜、上斜肌向内侧直肌附着点方向的鼻侧移位、以及内直肌的最大缩短5。如果存在异常再生,避免对具有二次神经再支配的肌肉进行手术。
- 上睑下垂手术:如果Bell现象严重受损,需注意暴露性角膜病变的风险。
6. 病理生理学及详细发病机制
Section titled “6. 病理生理学及详细发病机制”动眼神经核的解剖
Section titled “动眼神经核的解剖”动眼神经核位于中脑被盖部,呈复合核结构。各亚核的支配关系如下。
- 内直肌、下直肌、下斜肌核:同侧支配
- 上直肌核:对侧支配(交叉部位不明)
- 上睑提肌核(尾侧中央核):单一核支配双侧
- 自主神经核(包括Edinger-Westphal核):位于核群吻侧,同侧支配
核内纤维排列呈吻侧-尾侧方向:最吻侧为副交感神经,然后下直肌、下斜肌,最尾侧为上睑提肌和上直肌。内外侧方向上,上直肌和下斜肌在外侧,瞳孔纤维和下直肌在内侧。
在周围,瞳孔纤维走行于动眼神经最表层的背内侧(上鼻侧),易受压迫,但对缺血相对耐受(因侧支循环丰富)。这一解剖特性构成了临床规律的基础:“压迫性病变→瞳孔散大,缺血性病变→瞳孔正常”13。
动眼神经与后交通动脉在蛛网膜下腔内并行,因此易受动脉瘤压迫。特别是瞳孔纤维位于动眼神经纤维的内侧,最靠近后交通动脉,因此常以瞳孔散大为首发症状1。
按病变部位的综合征
Section titled “按病变部位的综合征”核性病变
特征:通常引起双侧障碍。
单侧核性麻痹表现为同侧动眼神经麻痹+中度双侧上睑下垂+对侧上直肌麻痹。
纤维束病变(中脑综合征)
Weber综合征:大脑脚病变。同侧动眼神经麻痹+对侧偏瘫。
Benedikt综合征:红核病变。同侧动眼神经麻痹+对侧不自主运动。
Claude综合征:红核+小脑上脚病变。同侧动眼神经麻痹+对侧共济失调和震颤。
Nothnagel综合征:小脑上脚病变。同侧动眼神经麻痹+小脑性共济失调。
蛛网膜下腔、海绵窦和眶内病变
Section titled “蛛网膜下腔、海绵窦和眶内病变”- 蛛网膜下腔:后交通动脉瘤压迫最为重要。钩回疝压迫也可发生。瞳孔纤维走行在最表层,因此早期出现瞳孔散大1。
- 海绵窦:易出现与其他脑神经(IV、V1、VI)的复合麻痹(海绵窦综合征)。动眼神经分为上支和下支后,易发生分支麻痹3。
- 眶内:伴有视力下降、眼肌麻痹和眼球突出。易发生分支麻痹3。
7. 参考文献
Section titled “7. 参考文献”- Modi P, Singh J. Cranial Nerve III Palsy (Oculomotor Palsy). In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2026. PMID: 30252368. https://www.ncbi.nlm.nih.gov/books/NBK526112/
- Fang C, Leavitt JA, Hodge DO, Holmes JM, Mohney BG, Chen JJ. Incidence and Etiologies of Acquired Third Nerve Palsy Using a Population-Based Method. JAMA Ophthalmol. 2017;135(1):23-28. doi:10.1001/jamaophthalmol.2016.4456. PMID: 27893002. PMCID: PMC5462106.
- Shree R, Mahesh KV, Balaini N, Goel A. Oculomotor Cranial Neuropathies: Diagnosis and Management. Ann Indian Acad Neurol. 2022;25(Suppl 2):S70-S82. doi:10.4103/aian.aian_167_22. PMID: 36589037. PMCID: PMC9795710.
- Galtrey CM, Schon F, Nitkunan A. Microvascular Non-Arteritic Ocular Motor Nerve Palsies—What We Know and How Should We Treat? Neuroophthalmology. 2014;39(1):1-11. doi:10.3109/01658107.2014.963252. PMID: 27928323. PMCID: PMC5123092.
- Singh A, Bahuguna C, Nagpal R, Kumar B. Surgical management of third nerve palsy. Oman J Ophthalmol. 2016;9(2):80-86. doi:10.4103/0974-620X.184509. PMID: 27433033. PMCID: PMC4932800.
- Birchall D, Khangure MS, McAuliffe W. Resolution of third nerve paresis after endovascular management of aneurysms of the posterior communicating artery. AJNR Am J Neuroradiol. 1999;20(3):411-413. PMID: 10219405. PMCID: PMC7056059.
- Dutta P, Anand K. Tolosa-Hunt Syndrome: A Review of Diagnostic Criteria and Unresolved Issues. J Curr Ophthalmol. 2021;33(2):104-111. doi:10.4103/joco.joco_134_20. PMID: 34409218. PMCID: PMC8365592.
