眶尖型

特发性眼眶炎症(眼眶假瘤)
一目了然的要点
Section titled “一目了然的要点”1. 什么是特发性眼眶炎症?
Section titled “1. 什么是特发性眼眶炎症?”眼眶组织常发生非感染性的非特异性急性至亚急性炎症病变。该病态的特征是同时满足以下三个条件:
- 病理组织学上非特异性 — 无法确定特定原因
- 对抗生素无反应 — 难以指出感染源
- 糖皮质激素治疗有效
这种情况以前被称为“眼眶炎性假瘤”。它得名于一个较早的时代,因为它会导致眼球突出和眼睑肿胀,就像形成了肿瘤一样。这个术语来自影像诊断技术有限的时期;现在,MRI使得识别炎性病变相对容易,该术语被认为不合适,正在被特发性眼眶炎症(idiopathic orbital inflammation; IOI) 这一诊断名称所取代1)。
眼眶原发性肿瘤中最常见的是淋巴增殖性疾病,占所有眼眶肿瘤的50-60%。这一组包括恶性淋巴瘤、反应性淋巴增生、IgG4相关性眼病(IgG4-ROD)和特发性眼眶炎症。据报道,IOI约占所有眼眶占位性病变的8-10%1,2)。
近年来,随着IgG4相关性眼病被确立为一个独立的疾病,以前包含在IOI中的病例被重新分类,IOI的疾病概念被缩小和精炼。目前的IOI指的是排除这些特定疾病后剩余的“真正的非特异性炎症”3,4)。
2. 主要症状与分类
Section titled “2. 主要症状与分类”通常急性至亚急性发病,表现为以下症状。
- 眼睑肿胀和发红:患侧眼睑的肿胀和发红
- 眼球突出:由于眼眶内容物增加
- 眼球移位:根据病变部位,眼球被推挤
- 眼球运动障碍和复视:在外肌型和眶尖型中尤为明显
- 疼痛:眶尖型和肌炎型伴有剧烈疼痛
- 视力下降:眶尖型因视神经受压或浸润而发生
病灶很少在眼眶内弥漫性扩散,常以泪腺、眼外肌、眼球周围或眼眶尖端为中心,边界相对不清地扩展。
按炎症部位分类
Section titled “按炎症部位分类”根据CT/MRI影像学表现,按炎症发生部位分为五型:前眶型、弥漫型、眶尖型、肌炎型和泪腺型1,2)。
肌炎型(眼眶肌炎)
好发部位:眼外肌(包括肌腱附着处)
主要症状:眼球运动障碍、复视。眼球运动时疼痛。
注意事项:选择性侵犯眼外肌。预后良好。与甲状腺眼病的鉴别很重要(肌腱附着处受累是鉴别点)。
泪腺型
好发部位:泪腺
主要症状:泪腺区肿胀、疼痛。眼睑外侧肿胀。
注意事项:与IgG4相关眼病(IgG4-ROD)的鉴别最为重要。IgG4-ROD常为无痛性、双侧性。
各局限类型的特征如下所示。
| 类型 | 好发部位 | 主要症状 | 备注 |
|---|---|---|---|
| 前部眼眶型 | 眼周区域 | 眼睑肿胀、结膜充血 | — |
| 弥漫型 | 眼眶脂肪组织 | 眼球突出 | 弥漫性病灶。罕见。 |
| 尖端型 | 眼眶尖端 | 视力下降、剧烈疼痛 | 最严重。必须与感染鉴别。 |
| 肌组织型 | 外眼肌 | 眼球运动障碍、复视 | 预后良好 |
| 泪腺型 | 泪腺 | 泪腺肿胀、疼痛 | 与IgG4-ROD鉴别 |
- 急性型:以急剧的眼睑肿胀、眼球突出发病
- 亚急性型:相对缓慢进展
- 慢性型(特发性硬化性眼眶炎症):伴有高度纤维化的病变。类固醇反应差,难治性
眼眶尖端型最为严重。由于靠近视神经,视力下降风险高,伴有剧烈疼痛。慢性型(特发性硬化性眼眶炎症)因高度纤维化,类固醇反应差,成为难治性。局限于外眼肌的肌组织型通常预后良好。
3. 流行病学
Section titled “3. 流行病学”在眼眶原发肿瘤中,淋巴增殖性疾病(包括恶性淋巴瘤、反应性淋巴增生、IgG4相关眼病和IOI)最为常见,占所有眼眶肿瘤的50%–60%。其中,特发性眼眶炎症是成人良性眼眶疾病的代表性疾病之一。
随着IgG4相关眼病被确立为独立疾病,部分既往诊断为IOI的病例被重新分类,纯IOI的频率正在下降。国外报告显示好发于中年成人(40–60岁),但日本国内的详细流行病学数据有限。关于性别差异,也缺乏显示一致趋势的大规模数据。
4. 诊断与鉴别诊断
Section titled “4. 诊断与鉴别诊断”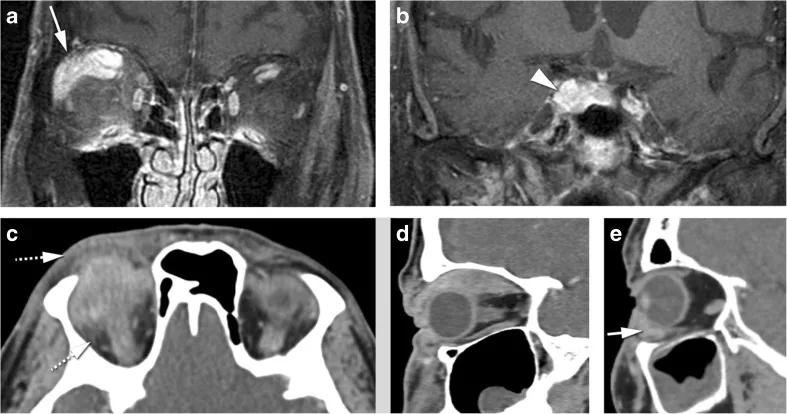
当出现急性至亚急性的眼睑肿胀、眼球突出和眼球偏位时,应进行CT和MRI影像学检查。
- MRI T2加权STIR序列:炎性病变呈高信号。对评估炎症的定位效果极佳。
- MRI T1加权钆增强脂肪抑制序列:炎性病变呈高信号区域。有助于评估病变范围。
- CT:用于评估眼眶内病变的定位模式(确认5型分类)、有无骨破坏以及鼻窦病变。
确诊的三项条件
Section titled “确诊的三项条件”- 病理组织学显示非特异性炎症表现
- 抗生素治疗无效
- 类固醇治疗显著有效
临床上,当影像学怀疑特发性眼眶炎症时,通常进行类固醇试验性治疗;若效果显著,则临床诊断得以确认。
急性期或治疗前的活检通常应避免,因为治疗后容易引起眼球运动障碍等后遗症。但在以下情况下应考虑活检:
- 对类固醇反应不佳时
- 反复复发的难治性病例
- 需要与IgG4相关眼病或淋巴瘤鉴别时
尤其重要的是与感染性疾病(眼眶蜂窝织炎)和恶性疾病(MALT淋巴瘤)的鉴别。Aryasit等人(2021)的报告显示,在最初诊断为IOI的45例中,有21例(46.7%)的组织中确认有IgG4阳性浆细胞浸润,强烈建议进行组织学重新评估和IgG4免疫染色4)。
| 鉴别疾病 | 鉴别要点 |
|---|---|
| 眼眶蜂窝织炎 | 感染性。发热、白细胞增多。通过CT/血液检查鉴别。 |
| IgG4相关眼病 | IgG4阳性浆细胞浸润。血清IgG4升高。组织学鉴别。 |
| 甲状腺眼病 | 甲状腺功能异常。眼外肌肿大(仅肌腹,肌腱附着处保留)。亚急性病程。 |
| 肉芽肿性多血管炎(GPA) | ANCA阳性。坏死性肉芽肿。多器官病变。 |
| MALT淋巴瘤 | 病程缓慢。活检确诊。IgH基因重排检测。 |
| 鼻窦囊肿破裂 | 急性发作。CT影像显示鼻窦病变。 |
感染性疾病如眼眶蜂窝织炎和鼻窦囊肿向眶内破裂是重要的鉴别诊断,因为它们会引起急性眼睑肿胀、眼球突出和眼球移位。通过血液检查和CT等影像学检查进行鉴别。亚急性进展的眼眶疾病包括甲状腺眼病和肉芽肿性多血管炎等特异性眼眶炎症性疾病。
甲状腺眼病是在甲状腺功能异常(如格雷夫斯病)背景下眼外肌增大的疾病,影像学特征为仅肌腹增大而肌腱附着点不受累。IOI甲状腺功能正常,眼外肌包括肌腱附着点弥漫性炎症。结合血液检查(甲状腺激素、TSH受体抗体)和影像学表现进行鉴别。
5. 标准治疗方法
Section titled “5. 标准治疗方法”首选口服类固醇治疗。但如果疼痛等症状不严重,也可能自然缓解,因此也可以选择观察。
开始使用类固醇前,必须充分排除感染(尤其是眼眶尖部的真菌感染)。
口服类固醇疗法(一线治疗)
Section titled “口服类固醇疗法(一线治疗)”起始剂量为泼尼松龙0.25~1.0 mg/kg/天,随后逐渐减量,目标在3~6个月内停药1,3)。减量过程中常出现复发。快速减量会增加复发风险,因此必须在足够长的时间内缓慢减量。
处方示例如下。
| 药物 | 用法用量 | 备注 |
|---|---|---|
| 泼尼松片 5mg | 每日6片,分2次(早4片、午2片,饭后) | 根据病情减量。目标3~6个月内停药。 |
| 卡斯特D片 10mg(阿法骨化醇) | 每日2片,分2次(早晚饭后) | 联合使用以预防类固醇性骨质疏松症。 |
难治性及复发性病例的治疗
Section titled “难治性及复发性病例的治疗”对于反复复发的难治性病例,可尝试以下治疗。
- 类固醇冲击疗法:大剂量甲泼尼龙静脉滴注。适用于重症或眶尖型且视神经损伤迫在眉睫的病例。
- 放射治疗:针对反复复发的难治性病例的选择。适当剂量需在专业机构评估。
- 甲氨蝶呤:作为免疫抑制剂用于减少或停用类固醇(超说明书用药)。Smith等人(2001年)对14例病例的研究显示,71%完成了4个月的试验,64%报告了临床有效性5)。
- 其他免疫抑制剂:环孢素、霉酚酸酯等可用于难治性病例3)。
对类固醇的反应通常良好。通过充分治疗,许多病例可以无复发地控制。但减量过快容易导致复发,因此需要充分随访。局限于眼外肌的病例(特发性眼眶肌炎)通常预后良好。少数病例可能成为持续性难治性病例。
本病是原因不明的非特异性炎症,类固醇抑制炎症但未消除根本原因。因此,减量时炎症容易复发。在3至6个月内缓慢减量对预防复发很重要。对于难治性或频繁复发的病例,考虑改用放射治疗或免疫抑制剂。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”特发性眼眶炎症的病因不明。它被认为是原因不明的眼眶组织非特异性炎症。
组织学上表现为非特异性炎症细胞浸润(主要是淋巴细胞和浆细胞)。尚未确定特定的病原微生物或特异性自身抗体,但推测涉及自身免疫机制。
炎症很少在眼眶内弥漫性扩散;常发生在特定部位,如泪腺、眼外肌、眼球周围和眶尖,边界相对不清晰。这种部位选择性的机制尚不清楚。
特发性硬化性眼眶炎症是一种伴有广泛纤维化的慢性亚型。主要特征是成纤维细胞活化和胶原纤维过度沉积,导致对类固醇反应差和预后不良。
历史上,统称为“眼眶假瘤”的病变群中,IgG4相关眼病和MALT淋巴瘤已被确立为独立疾病,剩余的非特异性炎症现在被归类为狭义的IOI。当前的IOI是指排除这些特定疾病后剩余的“真正非特异性炎症”的概念。
与反应性淋巴增生的鉴别也是一个问题,特别是随着IgG4相关眼病被确立为独立疾病,大多数淋巴增殖性病变已被重新分类为IgG4-ROD或MALT淋巴瘤。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”疾病概念的精细化
Section titled “疾病概念的精细化”随着IgG4相关疾病被确立为独立疾病,IOI的疾病概念已缩小并精细化。分子生物学技术(流式细胞术、免疫组织化学、IgH基因重排检测等)的进步使得以前被归类为IOI的病例能够更精确地鉴别和分类。未来有望鉴定出有助于阐明IOI病因的分子标志物。
硬化性眼眶炎症的治疗开发
Section titled “硬化性眼眶炎症的治疗开发”特发性硬化性眼眶炎症(硬化型)常表现出类固醇抵抗,治疗困难。关于甲氨蝶呤和霉酚酸酯等免疫抑制剂的疗效证据正在积累。
生物制剂的尝试
Section titled “生物制剂的尝试”利妥昔单抗(抗CD20抗体)等生物制剂已被尝试用于IOI难治性病例。Suhler等人(2014)的1/2期随机临床试验显示,在10例类固醇和其他免疫抑制剂抵抗的眼眶炎症中,有7例在24周时得到改善,并成功减少了类固醇用量6)。然而,由于与IgG4-ROD存在诊断重叠,IOI单独的大规模证据仍在积累中。需要通过未来的临床研究验证其有效性。
8. 参考文献
Section titled “8. 参考文献”- Yeşiltaş YS, Gündüz AK. Idiopathic Orbital Inflammation: Review of Literature and New Advances. Middle East Afr J Ophthalmol. 2018;25(2):71-80. PMID: 30122852. PMCID: PMC6071347. DOI: 10.4103/meajo.MEAJO_44_18.
- Espinoza GM. Orbital inflammatory pseudotumors: etiology, differential diagnosis, and management. Curr Rheumatol Rep. 2010;12(6):443-447. PMID: 20803107. DOI: 10.1007/s11926-010-0128-8.
- Fang Y, Shen B, Dai Q, et al. Orbital inflammatory pseudotumor: new advances in diagnosis, pathogenesis, and treatment. Eur J Med Res. 2023;28(1):395. PMID: 37794419. PMCID: PMC10548690. DOI: 10.1186/s40001-023-01330-0.
- Aryasit O, Tiraset N, Preechawai P, et al. IgG4-related disease in patients with idiopathic orbital inflammation. BMC Ophthalmol. 2021;21(1):356. PMID: 34625052. PMCID: PMC8499436. DOI: 10.1186/s12886-021-02115-x.
- Smith JR, Rosenbaum JT. A role for methotrexate in the management of non-infectious orbital inflammatory disease. Br J Ophthalmol. 2001;85(10):1220-1224. PMID: 11567968. PMCID: PMC1723732. DOI: 10.1136/bjo.85.10.1220.
- Suhler EB, Lim LL, Beardsley RM, et al. Rituximab therapy for refractory orbital inflammation: results of a phase 1/2, dose-ranging, randomized clinical trial. JAMA Ophthalmol. 2014;132(5):572-578. PMID: 24652467. PMCID: PMC4321949. DOI: 10.1001/jamaophthalmol.2013.8179.
