结外边缘区淋巴瘤
外观:可活动的鲑鱼粉色扁平斑状病变。
分布:好发于穹窿部和球结膜。多为单眼(82%)。1)
特征:低度恶性,缓慢进展。最常见亚型(81%)。预后良好。

结膜恶性淋巴瘤是由B细胞单克隆增殖引起的结膜原发性恶性淋巴瘤。它起源于结膜相关淋巴组织(CALT),占眼附属器淋巴瘤的25-30%。1)
其中大多数属于MALT淋巴瘤(黏膜相关淋巴组织淋巴瘤)。结膜原发性MALT淋巴瘤也称为CALT淋巴瘤,具有低级别、缓慢进展、局限于黏膜的特点,在性质和预后上与其他高级别淋巴瘤有很大不同。相反,弥漫性中细胞和大细胞淋巴瘤核分裂象多,很可能是其他器官淋巴瘤的转移。
发病率罕见,为每10万人0.2例,占所有非霍奇金淋巴瘤的1-2%。1) 多见于60岁以上人群,1980年至2005年间,结外边缘区淋巴瘤和滤泡性淋巴瘤的发病率呈上升趋势。1) 虽然多见于老年人,但也有出生后33个月发病的报道。儿童眼附属器淋巴瘤的发病率极低,为每百万人0.12例。1)
组织亚型在1014例统计中:结外边缘区淋巴瘤81%,滤泡性淋巴瘤(FL)8%,套细胞淋巴瘤(MCL)3%,弥漫性大B细胞淋巴瘤(DLBCL)3%,98%为B细胞系。1) 绝大多数为非霍奇金B细胞淋巴瘤,与眼科淋巴瘤的整体趋势一致。
历史上,Arnold和Becker于1872年首次报告,1984年Isaacson确立了黏膜相关淋巴组织(MALT)的概念。1) WHO 2017分类定义了80多种亚型。1)
发病率为每10万人0.2例,占眼附属器淋巴瘤的25-30%。1) 这是一种罕见疾病,相当于所有非霍奇金淋巴瘤的1-2%。多见于60岁以上人群,儿童发病极为罕见,为每百万人0.12例。1)
MALT淋巴瘤(黏膜相关淋巴组织型淋巴瘤)是起源于胃肠道、唾液腺、肺、眼眶、结膜等黏膜组织的低度恶性B细胞淋巴瘤的总称。它起源于慢性炎症或感染局部获得的淋巴组织,具有缓慢进展和局部局限的特点。原发于结膜的称为CALT淋巴瘤,预后相对良好。
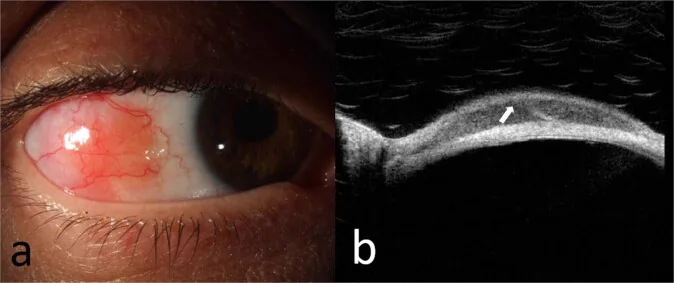
主要症状是结膜肿块,异物感通常不明显。有些病例在长期作为慢性结膜炎治疗后确诊。
穹窿部至球结膜出现鲑鱼粉色的半透明隆起性病变。外观上难以与反应性淋巴组织增生(RLH)鉴别。
好发部位为穹窿部结膜,进展时可扩散至整个结膜。翻转上眼睑结膜进行检查也是重要要点。超过90%呈粉红色,典型表现为基底直径15mm、厚度3mm、每眼2-3个。1) 单眼性占2/3(结外边缘区淋巴瘤占82%),62%发生于上方或下方结膜。仅7%到达角膜缘。1) 也可双眼发生,同时或间隔数年后对侧眼出现。
各亚型的临床特征如下:
结外边缘区淋巴瘤
外观:可活动的鲑鱼粉色扁平斑状病变。
分布:好发于穹窿部和球结膜。多为单眼(82%)。1)
特征:低度恶性,缓慢进展。最常见亚型(81%)。预后良好。
滤泡性/套细胞淋巴瘤
滤泡性淋巴瘤:常表现为多结节性病变。1)
套细胞淋巴瘤:大型暗红色肿块。1)
特征:滤泡性淋巴瘤为低度恶性。套细胞淋巴瘤常伴有全身病变。
弥漫性大B细胞/T细胞
鲑鱼粉色的结膜肿块在反应性淋巴组织增生中也可呈现类似外观。仅凭外观难以鉴别,确诊必须进行活检。详见“诊断与检查方法”一节。
结膜恶性淋巴瘤的发病机制被认为是慢性抗原刺激导致B细胞调控失常。通常结膜中没有淋巴组织,但慢性炎症持续存在会导致黏膜相关淋巴组织的获得,从而产生MALT淋巴瘤。
确诊必须通过活检进行病理组织学检查。仅凭临床所见和影像学检查无法诊断。恶性淋巴瘤是单克隆性的,而反应性淋巴增生是多克隆性的,这一点是鉴别的核心。
活检是切除部分或全部肿瘤进行病理学检查。建议确保活检标本量至少250 mg(因基因重排检查所需)。结膜淋巴瘤呈薄而广泛的生长,有时需要将切除范围分成两处等技巧,以避免发生睑球粘连。
各亚型的免疫表型如下:
| 亚型 | 特征性标志物 |
|---|---|
| 结外边缘区淋巴瘤(EMZL / MALT) | CD20+、CD5−、CD10−、BCL2+ |
| 滤泡性淋巴瘤 | CD10+、BCL2+ |
| 套细胞淋巴瘤 | CD5+、CyclinD1+ |
| T淋巴母细胞淋巴瘤 | CD7+、CD10+、TdT+ |
一旦诊断为恶性淋巴瘤,应进行全身检查以寻找原发病灶。与血液科协作进行分期诊断非常重要。
全身检查包括以下内容:
分期采用Ann Arbor分类(眼附属器淋巴瘤也可应用Lugano分类)进行评估,直接决定治疗方针。
| 分期 | 定义 | 治疗方针参考 |
|---|---|---|
| IE期(局限性) | 局限于结膜或眼附属器 | 放射治疗为首选 |
| IIE期及以上 | 淋巴结或其他器官受累 | 考虑全身化疗 |
高分辨率光学相干断层扫描可提供辅助信息,但确诊仅能通过活检进行组织病理学诊断。1) PET/CT有助于全身分期,但不用于局部诊断。通过基因重排分析(PCR或Southern blot)确认单克隆性是确诊的依据。
治疗由血液科和眼科协作进行。手术完全切除困难,该病对放射线高度敏感,对化疗也反应良好。治疗方案根据分期(Ann Arbor分期)和组织学亚型决定。
在怀疑反应性淋巴组织增生阶段,可首先使用0.05%环孢素A滴眼液(每日2-4次)或低浓度类固醇滴眼液进行观察。部分病例可能消退,但若诊断为恶性,应迅速转为以下治疗。
放射治疗是首选。尤其对结外边缘区淋巴瘤(MALT淋巴瘤)有效。照射时使用铅接触镜保护眼球。也可使用电子线照射。
外照射24 Gy/12次分割,5年局部控制率89-100%。1) 为减少副作用,采用超低剂量照射(4 Gy/2次分割),完全缓解率85%,2年控制率75%。1)
利妥昔单抗单药治疗(375 mg/m²×4疗程)也是一种选择。1) 病灶内利妥昔单抗局部注射(50 mg)用于复发或希望局部治疗的患者,完全缓解率73%。1)
对于CD20阳性淋巴瘤,选择R-CHOP方案(利妥昔单抗375 mg/m² + CHOP)。干扰素α-2b(1-1.5 MIU,每周3次皮下注射)在低级别局限性病例中,5年无进展生存率85%。1)
对于鹦鹉热衣原体 PCR阳性病例,尝试使用多西环素100 mg(每日2次)抗生素治疗,5年无进展生存率55%。1)
各治疗方法的疗效数据如下所示。
| 治疗方法 | 主要适应症 | 主要有效率 |
|---|---|---|
| 外照射24 Gy/12次 | 局限性病例首选 | 5年控制率89–100%1) |
| 超低剂量外照射4 Gy/2次 | 希望减轻副作用的病例 | 完全缓解率85%1) |
| 病灶内利妥昔单抗50 mg | 复发或局部治疗希望的病例 | 完全缓解率73%1) |
| 干扰素α-2b 1–1.5 MIU 每周三次 | 低级别、局限性病例 | 5年无进展生存率85%1) |
| 多西环素 100mg(鹦鹉热衣原体+) | 感染相关病例 | 5年无进展生存率55%1) |
IELSG-19试验显示,利妥昔单抗联合苯丁酸氮芥组与苯丁酸氮芥单药组的5年无进展生存率分别为68%和51%,有效率分别为95%和86%。1) 冷冻疗法在42例中报告了98%的病变消退。1)
对于T细胞淋巴母细胞淋巴瘤,hyper-CVAD+HD-MA方案报告完全缓解率91%,3年无进展生存率66%,3年总生存率70%。2)
结外边缘区淋巴瘤在治疗后仍有约20%报告进展为全身病变,偶见超过10年后播散的病例。1) 为早期发现复发和全身进展,需要长期定期检查。随访间隔和持续时间应与主治医生协商决定。
结膜恶性淋巴瘤起源于结膜相关淋巴组织(存在于角膜缘和穹窿部)。正常情况下结膜中没有淋巴组织,但慢性炎症、感染或自身免疫刺激导致后天获得黏膜相关淋巴组织,进而发生淋巴瘤变。
MALT淋巴瘤由边缘区B细胞通过NF-κB通路的慢性激活发生肿瘤性增殖而引起。1)
免疫球蛋白/T细胞受体基因重排分析有助于判断是肿瘤性(恶性)还是反应性(良性)增生。如果确认单克隆性增生,则判断为恶性;如果是多克隆性,则视为反应性。即使临床表现相似,这项分子生物学检查对于确诊也是必不可少的。
Sugawara等人(2022)报告了一例极其罕见的结膜前体T细胞淋巴母细胞淋巴瘤病例。一名61岁男性出现鲑鱼粉色结膜肿块,免疫表型为CD7+、CD10+、TdT+、CD20−。T细胞淋巴母细胞淋巴瘤约占所有淋巴瘤的2%,成人5年总生存率仅为26%,预后不良。2)
利用下一代测序进行全面的基因突变分析,正在推进预后预测标志物的识别。1) BCL-6、MUM1/IRF4、Ki-67的表达,肿瘤直径>30mm,Ki-67>10%被认为是预后不良因素。1)
正在研究使用高分辨率光学相干断层扫描进行无创治疗效果监测的实用性。1) 它可能无需重复活检即可追踪肿瘤变化。
结膜微生物群(包括Delftia sp.,革兰阴性杆菌)与结膜淋巴瘤发病之间的关联已被提出,作为慢性抗原刺激的新途径正在研究中。1)
包括BTK抑制剂在内的分子靶向药物在结膜淋巴瘤中的应用正在研究中。1) 它们有望成为复发/难治性病例的新治疗选择。
McGrath LA, Ryan DA, Warrier SK, Coupland SE, Glasson WJ. Conjunctival Lymphoma. Eye. 2023;37:837-848.
Sugawara R, Usui Y, Takahashi R, Nagao T, Goto H. A case of conjunctival precursor T cell lymphoblastic lymphoma presenting with salmon colored conjunctival mass. Am J Ophthalmol Case Rep. 2022;25:101382.
Baltă AC, Mihai MA, Ionescu AM, Radu M, Chițac I, Murgoi G, et al. Conjunctival lymphoma: case report. Rom J Ophthalmol. 2025;69(3):440-449. PMID: 41189780.