结膜上皮肿瘤大致分为良性、癌前病变(结膜 上皮内瘤变)和浸润性鳞状细胞癌 (恶性)。
眼表鳞状细胞肿瘤 (OSSN )是从异型增生到浸润性鳞状细胞癌 的谱系的总称。鳞状细胞癌 75%起源于角膜缘 (角膜缘 ),多见于男性和老年人。最大的危险因素是紫外线暴露,免疫缺陷(HIV/AIDS)也是重要因素。
结膜 上皮内瘤变与浸润性鳞状细胞癌 的临床鉴别困难,确诊必须依靠病理组织检查。首选治疗是手术完全切除(无接触技术)联合冷冻凝固 术。
转移罕见,预后一般良好,但高级别或免疫缺陷病例需注意复发。
结膜上皮肿瘤是起源于结膜 上皮的肿瘤的总称。大致分为良性肿瘤(乳头状瘤、上皮性囊肿等)、癌前病变(结膜 上皮内瘤变,CIN )和恶性肿瘤(浸润性鳞状细胞癌 ,SCC )。
眼表鳞状细胞肿瘤 结膜 上皮内瘤变、再到浸润性鳞状细胞癌 的上皮性肿瘤谱系的总称。
结膜 上皮内瘤变进一步按严重程度分类。
轻度结膜 上皮内瘤变(异型增生) :异常增生局限于上皮层的一部分重度结膜 上皮内瘤变(原位癌) :异常增生累及上皮全层。基底膜保持完整浸润性鳞状细胞癌 :突破基底膜浸润到结膜 下组织
结膜 鳞状细胞癌 的发病率因地理区域而异。据报道,每10万人中0.02至3.5人(取决于纬度和紫外线暴露量)1) 。75%的患者为男性,75%年龄在60岁以上,75%起源于角膜缘 (角膜缘 )1) 。
在Shields等人对771例非黑色素细胞性结膜 肿瘤的研究中,眼表鳞状细胞瘤变占23%(179例),是最常见的非色素性肿瘤1) 。眼表鳞状细胞瘤变的全球年龄标准化发病率为每年每10万人0.26例,非洲最高(每年每10万人3.4例)1) 。
结膜上皮肿瘤的分类如下所示。
分类 儿童 成人 良性 乳头状瘤(HPV 6/11型)、上皮性囊肿 乳头状瘤(HPV相关)、遗传性良性上皮内角化不良、上皮性囊肿 癌前病变 结膜 上皮内瘤变(罕见)结膜 上皮内瘤变(轻度至重度)恶性 鳞状细胞癌 (罕见)浸润性鳞状细胞癌 、黏液表皮样癌
Q
结膜上皮肿瘤的发生频率是多少?
A
鳞状细胞癌 的发病率因地区差异很大,为每10万人0.02至3.5人1) 。眼表面鳞状上皮肿瘤的年龄标准化率全球平均为每年每10万人0.26例,但在非洲高达每年每10万人3.4例1) 。
结膜乳头状瘤的裂隙灯显微镜照片 Bolek B, et al. Treatment of conjunctival
papilloma with topical interferon alpha-2b - case report. Medicine (Baltimore). 2020. Figure 1. PM
CI D: PMC7035065. License: CC BY.
治疗开始前
角膜缘 结膜 的广基性粉红色乳头状瘤病变。对应于本文“2. 主要症状和临床所见”一节中讨论的
结膜乳头状瘤 。
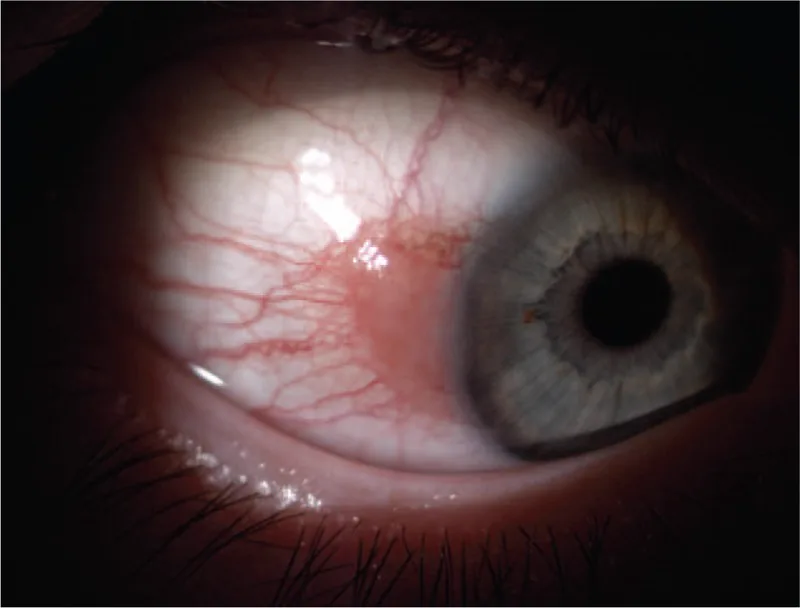
充血 ·异物感视力 下降瞳孔 区时发生无症状 :有时偶然发现发红·眼部不适 :结膜 鳞状细胞癌 的症状非特异性,视轴受累时伴有视力 障碍1)
结膜 上皮内瘤变
浸润性鳞状细胞癌 形态多样。
菜花样乳头状瘤样病变 或表面凹凸不平的白色隆起性病变表面可伴有角化过度引起的白斑(leukoplakia)
淡红至红粉色、胶冻样、凹凸不平的外观
可有角化物(角蛋白)附着
病变的形态变异及其临床意义如下所示。
胶冻样 :最常见的形态白斑样 :反映角化过度乳头状/结节状 :与更具侵袭性的病理分级相关1) 结节溃疡型 :罕见但为浸润性肿瘤的强烈指标1) 肿瘤上异常迂曲扩张的营养血管 :提示恶性增殖的重要征象1)
隆起性病变的恶性程度往往高于平坦病变1) 。好发部位为睑裂区和角膜缘 ,眼睑结膜 较少见1) 。
良性肿瘤的临床特征 如下:
儿童乳头状瘤 :肉芽状红色外观,有蒂或广基,好发于下穹窿和球结膜 。与人乳头瘤病毒(HPV)6型/11型相关成人乳头状瘤 :淡粉色,单侧单发,好发于角膜缘 、球结膜 和泪阜。与HPV相关遗传性良性上皮内角化不良症 (HBID )常染色体显性遗传 。
紫外线暴露 :最大的风险因素。通过p53基因突变致癌机制1) 人乳头瘤病毒 :16型和18型被认为有关1) 。乳头状瘤与HPV 6型/11型相关。但HPV与眼表鳞状细胞肿瘤 的关联存在地区差异和争议1) 男性、高龄 :平均发病年龄56岁1) 免疫缺陷 :HIV/AIDS患者中高发。与非洲年轻女性的高患病率有关。着色性干皮病 SCC 发生率很高。其他 :吸烟、化学物质暴露(石油产品、铍、砷等)、维生素A缺乏、眼表外伤1) 复发风险因素 :肿瘤体积大、切缘阳性、HIV感染、高级别肿瘤、滋养血管存在、高增殖指数1)
Q
除了紫外线,还有哪些风险因素?
A
包括HPV 16型/18型、免疫缺陷(HIV/AIDS)、着色性干皮病 、吸烟、化学物质暴露(石油产品、铍、砷等)、维生素A缺乏1) 。HIV感染和切缘阳性与肿瘤复发密切相关1) 。
裂隙灯显微镜检查 荧光素染色 巩膜 散射法角膜 上的平坦病变范围更清晰。特殊染色 :玫瑰红、丽丝胺绿、亚甲蓝等也用于染色坏死鳞状上皮细胞1) 。高分辨率光学相干断层扫描 (HR-OCT ) :无创工具。特征为高反射增厚上皮与正常上皮之间的陡峭过渡。上皮厚度超过140 μm被认为是潜在肿瘤的指标。有助于区分浸润型和非浸润型1) 。活体共聚焦显微镜 :有助于区分上皮和上皮下病变1) 。印迹细胞学 /脱落细胞学1) 。超声生物显微镜 (UBM )角膜缘 浸润。转移检查 :基本方法是触诊耳前淋巴结。对于广泛肿瘤,进行镓闪烁显像或FDG-PET全身检查。
结膜 上皮内瘤变与浸润性鳞状细胞癌 的临床鉴别困难,确诊必须进行病理组织学检查1) 。
切除活检 :适用于角膜缘 肿瘤小于4个钟点或基底直径小于15 mm的情况。切开活检 :适用于较大肿瘤,在广泛手术前进行初步评估。
病理组织学诊断以10-20%福尔马林固定、石蜡包埋、HE染色为基础。
TNM分类的病期如下所示1) 。
病期 定义 0期 Tis, N0, M0(原位癌) I期 T1, N0, M0(无邻近结构浸润) II期 T2, N0, M0(浸润角膜 、穹窿部、泪阜、巩膜 或眼球) III期 T3, N0, M0 或 any T, N1, M0(浸润眼眶 、鼻窦或眼睑;或区域淋巴结转移) IV期 any T, any N, M1(远处转移)
翼状胬肉 、睑裂斑 、Salzmann结节变性、化脓性肉芽肿 、乳头状瘤、痣 、皮脂腺癌 、无色素性黑色素瘤、结膜淋巴瘤 、角化棘皮瘤1) 。
Q
结膜上皮内肿瘤和浸润性鳞状细胞癌在临床上能否区分?
A
结膜上皮内肿瘤 与鳞状细胞癌 的临床鉴别困难,确诊必须依靠病理组织检查。高分辨率光学相干断层扫描 有助于区分浸润型和非浸润型1) ,但最终确诊仍需组织学检查。
肿瘤完全切除是首选治疗方法。
从肿瘤边缘外2~3mm的安全边界切除
边界不清的病例,术中快速病理检查确认切缘阴性
肿瘤通常可用刮匙从角膜 和巩膜 上剥离
为预防复发,在肿瘤切除部位涂抹0.04%丝裂霉素C,或联合切除边缘冷冻凝固
切除角膜缘 超过半周时,实施角膜上皮 移植(角膜上皮 成形术/缘部移植)
球结膜 和眼睑结膜 切除范围广泛时,进行羊膜移植
整块切除,包括至少4mm肉眼无肿瘤的边界
对切除边缘采用“双冻融慢速解冻法”进行冷冻凝固
角膜 成分去除:无水酒精作用1分钟(至少超出可见肿瘤边缘1毫米)如有巩膜 浸润,进行板层巩膜 切除术
重建可选择结膜 一期缝合、羊膜移植或自体结膜 移植。
外科治疗
首选 :采用无接触技术完全切除。切缘至少4毫米。
冷冻凝固
重建 :选择结膜 一期缝合、羊膜移植或自体结膜 移植。
扩大手术 :眼内浸润行眼球摘除术 ,眼眶 浸润行眼眶 内容物剜除术。
药物治疗(局部化疗)
干扰素α-2b :滴眼或结膜 下注射。毒性低,耐受性好。
丝裂霉素C :0.04%滴眼液。用作术前或术后辅助治疗。
5-氟尿嘧啶 :局部化疗。用作一线或辅助治疗。
西多福韦 :局部化疗的选择之一。
局部化疗用作一线或辅助治疗。通常采用“用药1周,停药1周”的周期。
在日本,有报道使用低浓度丝裂霉素C或5-氟尿嘧啶滴眼液治愈肿瘤。但也有一些报道称仅对上皮内病变有效,长期复发率和并发症尚未完全阐明。
干扰素α-2b可通过滴眼或结膜 下注射使用,与丝裂霉素C和5-氟尿嘧啶相比毒性更低、耐受性更好,但成本较高。
儿童乳头状瘤 :推荐冷冻凝固 术加无接触切除。不完全切除有侵袭性复发风险。替代方案包括干扰素α、口服西咪替丁和0.02%丝裂霉素C局部化疗。成人乳头状瘤 :手术切除加冷冻凝固 术。遗传性良性上皮内角化不良症 类固醇 滴眼液。大病变需切除加羊膜移植。上皮囊肿 :无症状时观察。较大者需完全切除并一期缝合。
通常对放射线高度敏感。对于无法切除或眼睑浸润的病例,联合术后放射治疗。
也可使用锶-90进行低剂量照射。
转移罕见,生命预后良好。据报道,浸润性鳞状细胞癌 的局部复发率为5%,区域淋巴结转移率为2% 1) 。另一方面,未经治疗的鳞状细胞癌 死亡率为8-24%,约10%的病例发生眼眶 浸润 1) 。
Q
除了手术还有其他治疗方法吗?
A
局部化疗如丝裂霉素C、5-氟尿嘧啶和干扰素α-2b被用作一线或辅助治疗。然而,有报道称仅对上皮内病变有效1) ,长期疗效和并发症尚未充分确定。放射治疗用于不可切除或眼睑浸润病例的辅助治疗。
结膜 由球结膜 、穹隆结膜 和睑结膜 三部分组成。特殊区域包括半月皱襞(瞬膜残余)和泪阜(结膜 加皮肤结构)。
上皮为非角化5层。角膜缘 附近为柱状上皮,穹隆部为扁平上皮。
杯细胞存在于内层,分泌泪液黏蛋白层。
实质由浅层腺样层(出生后3个月发育)和深层纤维层组成。
黏膜相关淋巴组织(MALT):上皮细胞间的淋巴细胞和浆细胞。
紫外线暴露→p53基因突变→调节蛋白复合体突变→致癌是主要机制1) 。
涉及的分子水平异常如下1) :
TERT启动子突变 (端粒酶逆转录酶)ADAM3 (尤其与高级别病变相关)黏膜类天疱疮-9和黏膜类天疱疮-11的过表达 簇蛋白的过表达 (与眼表面上皮癌变相关)
鳞状细胞癌 被认为起源于角膜缘干细胞 1) 。
结膜上皮内瘤变(癌前病变)
轻度结膜 上皮内瘤变 :部分表面上皮被缺乏正常成熟的异常细胞取代。
重度结膜 上皮内瘤变 :上皮全层被缺乏成熟的异常细胞取代。上皮细胞在全层失去极性并显示异型性。
基底膜保持完整 :这是与浸润性鳞状细胞癌 的关键区别。
浸润性鳞状细胞癌
基底膜突破 :恶性鳞状上皮细胞突破基底膜向实质内增殖1) 。
组织学特征 :具有异型性和核分裂象的增厚细胞浸润固有层。
黏液表皮样癌 :鳞状细胞癌 的一种侵袭性亚型。多见于老年人,含有黏液分泌细胞形成的黄色囊性成分1) 。
良性肿瘤的组织病理学 如下:
乳头状瘤 :含血管轴的乳头状突起,棘细胞增生性上皮,几乎无角化假上皮瘤样增生 :显著的棘细胞增生、角化过度和角化不全。无细胞异型性。遗传性良性上皮内角化不良 :基底膜完整,实质充血 ,棘细胞增生和角化过度病灶
贝伐珠单抗 和雷珠单抗 在结膜 病变中的应用已有报道1) 。
根据Tsatros等人的综述,使用雷珠单抗 (1.25-2.5mg,每月1-2次结膜 下注射)的研究显示,34%完全消退,66%部分消退,6个月随访期间无复发1) 。贝伐珠单抗 对结膜 病变有前景,但对角膜 病变的效果尚不明确,且存在角膜上皮 愈合延迟的风险。两者均需大规模研究。
外照射治疗(EB RT) :使用质子束或电子束照射。对大的肿瘤或眼内浸润病例有助于避免眼球摘除1) 术后质子治疗 :据报道可减少鳞状细胞癌 的复发1) 近距离放射治疗 :Sr-90、I-125、Ru-106。即使在切除切缘阳性的病例中,也有良好的肿瘤控制报告1)
根据Tsatros等人的综述,一项联合维替泊芬和激光的初步研究报告了结膜 鳞状细胞癌 100%的肿瘤消退且无复发1) 。高成本、需要专业培训以及可及性差是普及的挑战。
有一例病例报告显示,HPV疫苗对HPV 16型阳性的结膜 上皮内瘤变有显著效果。需要大规模研究进行验证。
Tsatsos C, Tsatsos M, Hamada S, et al. Conjunctival squamous cell carcinoma: a comprehensive review of treatment modalities. J Clin Med. 2025;14:1699.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。