瞳孔阻滞型闭角
虹膜向前膨隆:后房压力升高,虹膜被推向前方的形态。
整体房角狭窄:虹膜从Schwalbe线区域向角膜侧被挤压。
暗处房角关闭加重:可观察到散瞳使病情恶化的情况。

超声生物显微镜(Ultrasound Biomicroscopy; UBM)是一种用于眼前段影像诊断的检查设备。1990年代初,Foster和Pavlin首次将其引入,作为一种获得显微镜级分辨率眼部断面图像的方法。
通过使用30–50 MHz的高频超声,可以对裂隙灯显微镜无法观察的眼前段结构(睫状体、虹膜背面、房角隐窝)进行高分辨率成像。高频化使组织分辨率达到50–100 μm,优化用于评估眼前段5–10 mm的深度。
与常规B型超声(5–10 MHz)相比,穿透深度有限(5–10 mm),但分辨率显著提高。由于高频波的组织衰减较大,评估脉络膜更深的结构需要额外使用低频B型超声。
UBM特别有用的临床情况如下所示。
常规B型超声使用5–10 MHz观察整个眼球(眼轴长度、视网膜、脉络膜等)。超声生物显微镜使用30–50 MHz的高频,获得组织分辨率50–100 μm的高分辨率图像,专门用于眼前段。但由于高频,穿透深度限于5–10 mm,观察后部玻璃体和视网膜需要常规超声。
UBM检查的基本步骤如下。
也有安装探头帽并注入水进行检查的方法(无需眼杯)。由于可以在任何体位下进行检查,因此也适用于无法采取常规仰卧位的患者。
膜式超声生物显微镜(例如UD-8060,托美公司)无需眼杯,在膜尖端涂抹Scopisol®后接触检查部位。这使得坐位检查成为可能。
超声生物显微镜能够对前房角进行定量测量,通常使用以下参数。
| 参数 | 定义 |
|---|---|
| AOD500(房角开放距离) | 巩膜突前方500 μm处小梁网与虹膜之间的垂直距离 |
| ARA(房角隐窝面积) | AOD线与房角隐窝围成的三角形面积 |
| ACD(前房深度) | 中央角膜内皮到晶状体前表面的距离 |
| 晶状体拱高 | 左右巩膜突连线前方晶状体的距离 |
AOD500的详细定义是“巩膜突前方500 μm处小梁网与虹膜之间的垂直距离”,准确识别巩膜突决定了测量精度。在原发性闭角型青光眼(PACG)中,AOD500和前房深度显著减小,有助于诊断。
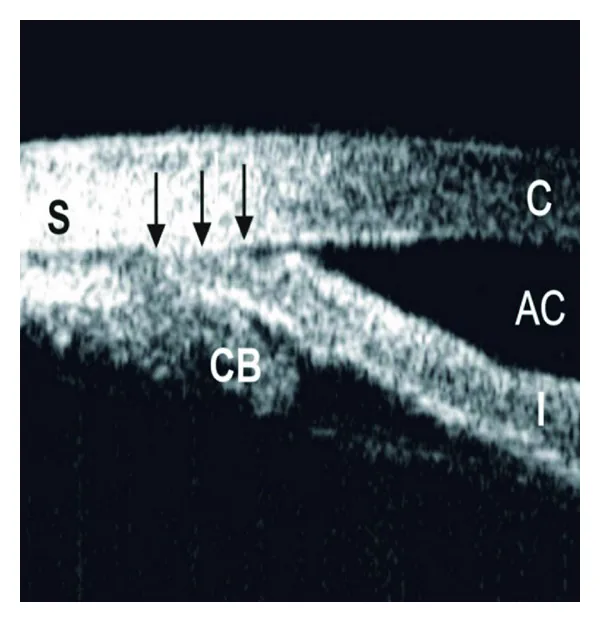
角膜前后面、巩膜表面、虹膜前后面显示为高亮度。角膜基质、虹膜基质、睫状体为低亮度。正常眼中,虹膜轻度向前凸起或平坦,虹膜与睫状突之间可见睫状沟。
在前房角观察中,巩膜突和Schwalbe线的识别至关重要。巩膜突是巩膜向前房内突出的部分,前方附着有小梁网,是始终可确认的重要标志。
瞳孔阻滞型闭角
虹膜向前膨隆:后房压力升高,虹膜被推向前方的形态。
整体房角狭窄:虹膜从Schwalbe线区域向角膜侧被挤压。
暗处房角关闭加重:可观察到散瞳使病情恶化的情况。
高褶虹膜
无虹膜膨隆:中央虹膜平坦,不伴有瞳孔阻滞。
睫状体前位及睫状沟消失:特征性表现。睫状体向前移位,机械性推挤虹膜根部。
散瞳时虹膜根部阻塞房角:暗室散瞳下可确认关闭。
高褶虹膜中,中央前房相对较深,中央虹膜平坦,虹膜根部厚并向房角侧弯曲,房角隐窝呈裂隙状狭窄。睫状体前位及睫状沟消失是特征性表现。
超声生物显微镜观察对于激光虹膜切开术后仍未解除的高褶虹膜的明确诊断极为有用。如果激光虹膜切开术后眼压不下降,或散瞳后确认与术前相同的房角关闭,则可确诊高褶虹膜。仅为了诊断而进行激光虹膜切开术应避免,因其有大疱性角膜病变等风险,推荐使用超声生物显微镜观察。
在接受激光虹膜切开术治疗原发性闭角型青光眼的患者中,约33%存在高褶虹膜,该组患者发生周边虹膜前粘连及进一步房角关闭的风险较高。2)
恶性青光眼是由于睫状体前旋或房水异常流入玻璃体腔等导致玻璃体前移而引起的闭角型青光眼。虽有特发性病例,但结合手术史确认UBM表现对诊断至关重要。
UBM可见以下表现:
ICL(可植入式Collamer透镜)植入后的拱高(ICL与晶状体前表面之间的间隙)通过UBM进行定量评估。合适的拱高范围因型号和眼轴长度而异,拱高不足(<250 μm)会增加白内障进展风险,拱高过高(>1000 μm)会增加角膜内皮损伤和前房变浅的风险。长期随访中(每年1-2次)也使用UBM监测拱高变化。3)
外力导致眼压急剧升高可引起房角后退、虹膜离断、小梁网损伤和睫状体分离。睫状体分离时,超声生物显微镜可清晰显示房水在脉络膜上腔积聚。
Yeilta等人报告了一例5×3×2 mm的虹膜睫状体黑色素细胞瘤,通过超声生物显微镜显示(表现为边界相对清晰的病变),并用于临床诊断和管理。1) 即使对于高度色素沉着的肿瘤或伴有角膜混浊的眼内肿瘤,也能确定其后界,从而提高对邻近结构浸润的检测准确性。
高褶虹膜难以与瞳孔阻滞型闭角青光眼鉴别,因为前房不浅(中央前房深度正常),裂隙灯检查虹膜不向前膨隆。在暗室散瞳下通过超声生物显微镜确认睫状体前旋和睫状沟消失是诊断的关键。
超声生物显微镜本身是一种检查设备,不进行治疗。以下列出通过超声生物显微镜诊断的疾病的治疗方法。
经超声生物显微镜诊断的睫状体分离,原则上选择保守治疗或外科再缝合/睫状体固定术。
超声生物显微镜利用高频超声(30–50 MHz)。物理原理如下。
超声生物显微镜和前段光学相干断层扫描(AS-OCT)作为前段成像设备互补使用。
| 项目 | UBM | AS-OCT |
|---|---|---|
| 原理 | 超声波(30–50 MHz) | 光(0.7–1.3 μm) |
| 接触 | 接触(有感染风险) | 非接触 |
| 体位 | 仰卧位(基本) | 坐位(基本) |
| 睫状体和虹膜背面 | 可观察 | 不清晰 |
| 眼底周边部 | 可观察到脉络膜 | 困难 |
| 压迫房角检查 | 可用眼杯进行 | 不可 |
| 角膜表层和泪液 | 不适用 | 有用 |
| 手术后立即 | 困难 | 可能 |
| 组织分辨率(轴向) | 50~100 μm | 5~10 μm |
| 是否需要熟练操作者 | 高 | 低 |
超声生物显微镜最大的优势在于能够可视化包括虹膜后方和睫状体在内的结构。与AS-OCT相比,其缺点包括需要水浴浸没法接触眼球、图像采集时间长、以及需要熟练的检查者。
在肿瘤评估方面的差异:对于眼表鳞状上皮肿瘤(OSSN),AS-OCT在显示病变内部细节方面更具优势。而对于无色素性虹膜肿瘤,超声生物显微镜在确定病变后界方面能力更强,且重复性更高。
闭角型青光眼的发生机制主要有两种。
通过超声生物显微镜术前鉴别这两种机制,可以优化治疗方案(单独激光虹膜切开术 vs. LI+LGP)。
超声生物显微镜图像的自动定量分析软件已经开发出来,能够自动测量房角开放距离、前房深度、晶状体拱高等参数。有望减少观察者间和观察者内的变异,提高诊断准确性。
在Yeilta等人的病例报告中,对于继发于坏死性虹膜黑色素细胞瘤的色素播散性青光眼,使用超声生物显微镜评估病变大小(5×3×2 mm),并采用虹膜睫状体切除术联合青光眼分流术的外科管理被证明是有效的。1) 细针穿刺活检(FNAB)的诊断率据报道为88-95%,超声生物显微镜所见在鉴别黑色素细胞瘤和黑色素瘤中起辅助作用。
利用深度学习进行UBM图像房角分类和自动诊断的研究正在进行中。有望应用于闭角型青光眼的早期筛查,但尚未实现临床实施。4)
Yeilta YS, Oakey Z, Brainard J, Yeaney G, Singh AD. Necrotic iris melanocytoma with secondary glaucoma. Taiwan J Ophthalmol 2025;15:135–137.
Ritch R, Tham CC, Lam DS. Plateau iris syndrome. Ophthalmology 2004;111:1244–1246.
Gonzalez-Lopez F, Bilbao-Calabuig R, Mompean B, et al. Assessing vaulting changes after phakic collamer lens implantation by ultrasound biomicroscopy and optical coherence tomography. Eur J Ophthalmol 2016;26:36–41.
Jiang H, Wu Z, Lin Z, et al. Machine learning approaches to distinguish angle-closure from open-angle glaucoma using anterior segment features: a systematic review. Br J Ophthalmol 2022;106:1452–1458.