原发性青光眼的评估

房角镜检查(Gonioscopy)
1. 什么是房角检查(房角镜检查)?
Section titled “1. 什么是房角检查(房角镜检查)?”房角镜检查是一种直接观察前房角的接触性检查。通过观察作为房水流出通道的房角,可获得青光眼分型诊断、治疗决策和术后评估所必需的信息3)。除青光眼外,许多疾病也会在房角出现异常发现,因此它被视为眼科基本检查之一。
房角镜检查应在以下情况下进行。
- 初诊或眼压升高时的青光眼评估
- 涉及房角的青光眼手术(MIGS、小梁切除术)前后
- 伴有葡萄膜炎或眼前段炎症的疾病评估
- 眼外伤后的房角评估
- 寻找继发性青光眼的原因(假性剥脱、色素播散、新生血管、外伤后)
青光眼诊疗指南(第5版)将房角镜检查视为青光眼诊疗中不可或缺的部分,并给予推荐等级1A 3)。
房角镜检查对于青光眼的分类是必需的,并且在决定治疗方案时极为重要。由于存在如虹膜高褶型青光眼等前房中央深度几乎正常但房角狭窄或关闭的病变,仅评估前房深度是不够的。所有病例都应进行房角镜检查,以确认是否存在假性剥脱物质、色素播散、新生血管、炎性沉积物、房角后退、周边虹膜前粘连等继发性青光眼的原因。
2. 适应症
Section titled “2. 适应症”所有接受青光眼评估的患者都应进行房角镜检查 2)。
其他适应症
原发性房角关闭疾病(PACD)的分期
Section titled “原发性房角关闭疾病(PACD)的分期”房角镜检查是原发性房角关闭疾病分期的核心。是否存在≥180°的虹膜小梁接触(ITC)是分期的起点5)。
| 分期 | ITC ≥180° | 眼压升高(>21 mmHg)或PAS | 青光眼性视神经病变 |
|---|---|---|---|
| 原发性房角关闭可疑(PACS) | 有 | 无 | 无 |
| 原发性房角关闭(PAC) | 有 | 有 | 无 |
| 原发性闭角型青光眼(PACG) | 有 | 有 | 有 |
3. 房角的解剖结构
Section titled “3. 房角的解剖结构”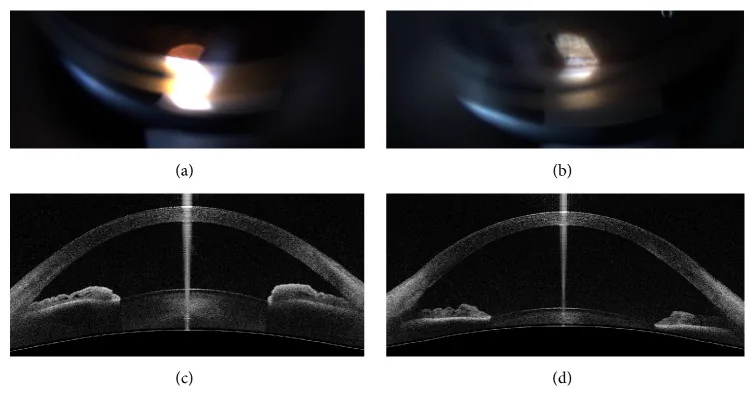
房角的正常结构从角膜侧到虹膜侧按以下顺序排列3)。
Schwalbe线:相当于Descemet膜的后端,表现为向前房内突出的白色线状隆起。在剥脱性青光眼中,Schwalbe线前方可能出现波浪状色素沉着(Sampaolesi线)3)。
小梁网:位于Schwalbe线和巩膜突之间。从中部到巩膜突的部分相当于功能性小梁网,表现为色素带。在剥脱性青光眼和色素性青光眼中,可见明显的色素沉着3)。
巩膜突:观察为睫状体带和小梁网之间的白线。其表面可见虹膜突。在儿童青光眼中,虹膜可能附着在巩膜突前方,导致无法观察到3)。
睫状体带:相当于睫状体的前面,表现为灰黑色带。在外伤性房角后退中,睫状体带的宽度增加3)。即使在正常房角,开放程度也有变异;高度近视眼中睫状体带较宽,远视眼中较窄。
房角血管:生理情况下也可观察到睫状血管,但呈同心圆或放射状规则走行。病理性新生血管不规则、迂曲且多分支3)。在高眼压时血流中断,可能被漏诊。
4. 检查技术与分类方法
Section titled “4. 检查技术与分类方法”由于是接触式检查,需滴用局部麻醉眼药水。在接触镜上滴加乙基纤维素(Scopisol®),然后佩戴,避免镜片与角膜之间进入空气。
Van Herick法(筛查)
Section titled “Van Herick法(筛查)”在进行房角镜检查前,先用Van Herick法进行筛查。患者保持正视,将裂隙光以60度斜角照射到颞侧最周边部,测量周边部角膜厚度与周边部前房深度的比值。
判定标准:Grade 2以下(前房深度/角膜厚度 ≤ 1/4)可能存在房角关闭,应进行房角镜检查3)。
房角镜的种类
Section titled “房角镜的种类”房角镜检查包括使用直接型房角镜的直接法和使用间接型房角镜的间接法3)。
直接型房角镜(Koeppe、Barkan、Swan-Jacob、Hill镜片)让患者仰卧位观察。主要用于儿童或手术时。
间接型房角镜(Goldmann单面镜、Zeiss四面镜)可在坐位下与裂隙灯显微镜一起使用,是日常诊疗中最常用的。注意图像为镜像。Goldmann单面镜的反射镜高度较高、角度较大,适合观察窄角的房角隐窝。四面镜无需旋转即可观察全周,也可用于压迫房角检查。
为准确诊断房角关闭,最好同时进行静态房角镜检查和动态房角镜检查3)。
静态房角镜检查:在暗室中,尽量降低裂隙灯显微镜的光量,避免光线进入瞳孔区,在不压迫眼球的状态下,评估自然瞳孔下的房角开放程度3)。无法区分功能性关闭和器质性关闭。
动态房角镜检查:提高裂隙灯显微镜的光量以缩瞳,倾斜房角镜或眼位,使房角隐窝易于观察3)。诊断器质性关闭的有无、范围、结节、新生血管的有无。
压迫房角镜检查:压迫角膜中央使其变形,移动房水,将周边虹膜向后推压,观察房角隐窝3)。这是唯一能区分功能性关闭(相对性瞳孔阻滞)和器质性关闭(PAS)的方法。注意过度压迫会导致Descemet膜皱褶,可能误认为器质性关闭。
当房角非常狭窄,静态和动态房角镜检查难以区分功能性关闭和器质性关闭时进行。使用与角膜接触面积小的房角镜,压迫角膜中央使房水移动,将周边虹膜向后推压以观察房角隐窝。在有周边虹膜前粘连的部位,虹膜不能被推下,无法观察到小梁网或房角隐窝。过度压迫可能导致Descemet膜皱襞而降低可见性,有误认为器质性关闭的风险。
Shaffer分类(完整版)
Section titled “Shaffer分类(完整版)”根据小梁网与周边虹膜之间的角度进行分类3)。
| 等级 | 房角宽度 | 可见房角结构 | 房角关闭可能性 |
|---|---|---|---|
| 0 | 0度 | 不可见 | 已关闭 |
| 1 | 10度 | Schwalbe线、小梁网前部 | 可能关闭 |
| 2 | 20度 | Schwalbe线、全部小梁网 | 不易发生 |
| 3 | 20~35度 | Schwalbe线、小梁网、巩膜突 | 不会发生 |
| 4 | 35~45度 | 全部房角结构 | 不会发生 |
虹膜小梁接触(ITC)指无法观察到后方小梁网的区域(相当于Shaffer分级0~1级)。
Scheie分级(完整版)
Section titled “Scheie分级(完整版)”根据可观察到的组织进行分类3)。0级(WIDE)可见全部结构,IV级为最窄状态,连Schwalbe线也看不到。
| 等级 | 房角结构的可见范围 |
|---|---|
| IV | 无法观察 |
| III | 小梁网后半部分无法观察 |
| II | 睫状体带无法观察 |
| I | 睫状体带部分无法观察 |
| O(宽角) | 整个房角 |
Spaeth分类
Section titled “Spaeth分类”房角形态通过虹膜附着部位、虹膜插入角度和周边虹膜形状(凹形q、平坦r、凸形s)三个要素来描述。已有报道显示其与超声生物显微镜高度相关4)。
房角色素沉着程度分类
Section titled “房角色素沉着程度分类”分为0~IV度共5个等级。在重度(IV度)色素沉着的眼中,青光眼的频率很高。
| 等级 | 房角色素沉着 |
|---|---|
| 0 | 无色素沉着 |
| I | 轻度(小梁网部分有薄层色素) |
| II | 中度(整个小梁网有中等程度色素) |
| III | 重度(整个小梁网有明显色素) |
| IV | 极重度(色素散布于Schwalbe线和虹膜根部) |
5. 代表性异常所见与临床意义
Section titled “5. 代表性异常所见与临床意义”在房角检查中,重要的是不要遗漏以下异常所见。许多异常,如房角结节和新生血管,只有在充分放大后才能确认。需仔细观察全周。
周边虹膜前粘连(PAS):房角与周边虹膜的粘连,形状多样,如帐篷状、梯形或广泛的片状3)。除原发性闭角型青光眼外,还见于新生血管性青光眼、葡萄膜炎、ICE综合征、钝挫伤后、激光或内眼手术后。高度从仅累及巩膜突到完全阻塞小梁网不等。
病理性新生血管:继发于眼部缺血性病变,从虹膜根部发出并形成细小分支3)。一旦从开角期过渡到闭角期,眼压控制变得困难。高眼压时血流中断,容易漏诊。
色素沉着:在剥脱性青光眼中,色素带超过Schwalbe线(Sampaolesi线)是特征性表现3)。在色素性青光眼中,整个小梁网呈现均匀的深色素沉着。
房角后退:见于钝挫伤后,表现为睫状体带增宽3)。范围和宽度因损伤程度而异。
房角发育不全(发育性青光眼):发育性青光眼表现为虹膜高位附着。与PAS相比,宽度较窄,常可见海绵状虹膜突。在Axenfeld-Rieger综合征中,可见索状葡萄膜残留和Schwalbe线增厚(后胚胎环)。
术后所见:房角镜检查对于鉴别MIGS后的凝血块附着、粘连、周边虹膜前粘连形成,以及小梁切除术后手术创口的凝血块或虹膜嵌顿至关重要。
儿童房角所见
Section titled “儿童房角所见”儿童青光眼由各种房角异常引起的眼压升高所致。到4-5岁时,可以进行与成人相同的检查,但在诊室内进行充分检查很困难,通常需要全身麻醉或镇静下检查。
- 早发型发育性青光眼:表现为虹膜高位附着。发育异常局限于房角。
- 迟发型发育性青光眼:房角镜检查难以识别异常。角膜直径不增大。
- 继发性发育性青光眼:根据无虹膜症、Sturge-Weber综合征、Axenfeld-Rieger综合征等原发疾病,表现出多种房角所见。
6. 与辅助影像诊断的比较
Section titled “6. 与辅助影像诊断的比较”眼前段OCT(AS-OCT)
优点:可非接触地观察房角,患者负担小。分辨率优于UBM,定量性和可重复性也优越。可在短时间内非接触、非侵入性地同时扫描四个象限1)。
局限性:无法评估颜色信息,因此不能评估房角结节、新生血管和房角色素。也无法鉴别器质性房角关闭(PAS)1)。比房角镜检查检测到更多的虹膜角膜接触,可能产生假阳性1)。
定位:作为房角镜检查的辅助手段有用,但不能替代2)。STAR360程序可分析全周128个方向的房角立体结构。
超声生物显微镜(UBM)
优点:可观察包括房角、虹膜和部分睫状体在内的眼前段组织的细微结构断面3)。对睫状体的显示优越,可在完全暗室下观察。角膜混浊时也可进行房角评估。改进后可在坐位下进行。
局限性:接触式,患者负担大。分辨率劣于OCT。仅提供任意位置的单个断层图像,局限于平面评估。
定位:在诊断高褶虹膜、恶性青光眼和虹膜睫状体肿瘤继发性青光眼中发挥重要作用。
全周房角相机
特点:通过16面多镜面棱镜自动同时拍摄记录房角全周。可获得360度房角彩色图像,是目前唯一可评估颜色信息的设备。
定位:可替代静态房角镜检查。但不能进行动态和压迫房角镜检查,因此不能完全替代房角镜检查。代表性设备有尼德克公司的GS-1。
房角镜检查可评估色调、通过压迫房角镜进行动态评估以及直接确认周边虹膜前粘连,在这些方面影像诊断无法替代2)。另一方面,影像诊断在定量和客观记录方面优越,适合纵向比较。两者互补使用很重要。
不能替代。眼前段OCT非接触、定量性和可重复性优越,患者负担小,但难以评估周边虹膜前粘连、色素沉着和细微异常(新生血管、结节等)。而且比房角镜检查检测到更多的虹膜角膜接触,可能产生假阳性。欧洲青光眼学会(EGS)指南也明确指出眼前段影像诊断不应替代房角镜检查2)。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”自动房角成像设备
Section titled “自动房角成像设备”尼德克公司的GS-1是一种固定式接触型房角成像设备,使用16面镜房角镜拍摄并拼接360度房角图像。多焦点拍摄可事后调整对不同房角组织的对焦。有望提高观察者间和观察者内的一致性。
手持式成像设备
Section titled “手持式成像设备”GonioPen是在新加坡开发的手持式房角成像设备,可提供高分辨率的虹膜角膜角图像。体积小巧,经过最少培训的技术人员即可使用。
智能手机房角成像
Section titled “智能手机房角成像”通过安装裂隙灯适配器的智能手机摄像头,可以拍摄房角镜照片和视频。也有报告称无需裂隙灯,直接用智能手机拍摄进行房角成像。预计在医疗资源有限的地区将得到应用。
双镜式手术房角镜
Section titled “双镜式手术房角镜”传统直接型手术房角镜需要倾斜头部或显微镜,而双镜式房角镜通过两个内置反射镜提供正像观察房角,无需倾斜头部或显微镜即可观察和操作全周房角。随着MIGS的发展,手术房角镜也在不断进化。
8. 参考文献
Section titled “8. 参考文献”- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 6th Edition. Br J Ophthalmol. 2025.
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Kugler Publications. 2020.
- 日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日本眼科学会雑誌. 2022;126(2):85-177.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Preferred Practice Pattern. 2024.
- American Academy of Ophthalmology. Primary Angle-Closure Disease Preferred Practice Pattern. 2024.
- American Academy of Ophthalmology. Primary Open-Angle Glaucoma Suspect Preferred Practice Pattern. 2024.
