眼内异物(IOFB)合并于18%–41%的眼球穿孔伤(OGI),最常见于21–40岁男性的工作场所外伤。
CT是首选的影像学检查,可检测高达95%的IOFB。怀疑金属异物时禁忌MRI。
后段异物(58%–88%)的标准摘除方法是玻璃体切除术 (PPV )。
受伤24小时内进行一期修复是眼内炎 的独立保护因素。
铁性异物若不处理会导致铁锈症(视网膜 变性、白内障 、青光眼 );铜性异物会导致铜锈症(全眼球炎 、向日葵样白内障 )。
眼外伤评分(OTS)可在受伤时预测最终视力 预后。
如果异物材质为惰性(玻璃、塑料),在某些条件下可考虑留置。
眼内异物(IOFB)是指从外部穿透眼球壁并停留在眼内的异物。它是眼球穿孔伤(OGI)的一种形式,是严重影响视力 预后的眼科急症 。在工厂或工作场所使用锤子、磨光机、电钻、自动割草机,以及爆炸或交通事故等情况下,金属片、玻璃片、塑料片、木片等飞入眼内。多数为通过角巩膜 缘进入的小金属异物。摘除时间对视力 预后影响很大,因此需要早期诊断和尽快摘除。
美国OGI的发生率为每年4.5/10万人,IOFB占OGI的18%–41% 1) 。全球范围内,每百万人中的IOFB病例数从2008年的350例增加到2019年的450例以上 1) 。患者以21–40岁男性最多,受伤地点在工作场所占54%–72%,家庭约占30% 1) 。常见于金属制造、加工和建筑行业工人,金属碎片(铁、铜、铅等)占大多数。
根据受伤部位进行严重程度分级时,采用损伤分区(Zone of Injury)分类法1) 。
1区 :角膜 及角巩膜 缘损伤(预后最好)2区 :角巩膜 缘后方5mm以内的巩膜 损伤3区 :角巩膜 缘后方5mm以外的巩膜 损伤(后段损伤,预后不良)
按位置分布的频率
后段(玻璃体 、视网膜 ) :占所有眼内异物的58%~88%。最常见。
前段(前房 、虹膜 、晶状体 ) :10%~15%。
晶状体 和眼眶
材质类型
金属类 :铁、铜、铅、锌、铝、镍等。最常见。
非金属 :玻璃、塑料、石头、木片、植物碎片等。
有机物 :木片、纤维、植物碎片。组织反应强,眼内炎 风险高。
眼内异物根据存在部位分为以下五类。
前房 和虹膜 晶状体 内玻璃体 内视网膜 或视网膜 下脉络膜 或巩膜 内
Q
如果小金属粉末进入眼睛,没有自觉症状,是否不需要就诊?
A
小的铁粉可能不会意识到受伤。但若置之不理,铁锈症会导致视力 逐渐下降。金属作业后若感到飞蚊症 或视力 变化,应尽快就诊眼科。
疑似眼内异物、角膜裂伤、晶状体囊破损 Hwang HJ, et al. Lenticular fungal infection caused by Aspergillus in a patient with traumatic corneal laceration: a case report. BMC Ophthalmol. 2020. Figure 1. PM
CI D: PMC7195745. License: CC BY.
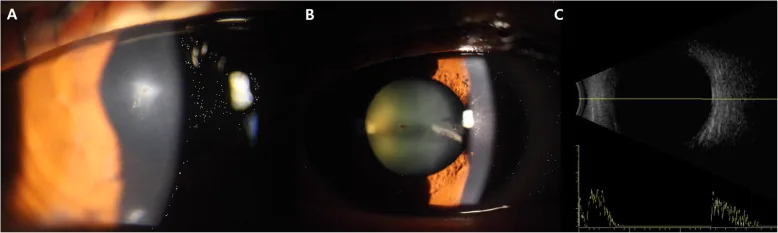
角膜 全层裂伤(a)、疑似异物的前囊破损(b)、以及未见眼内异物的B型超声图像(c)。对应本文“2. 主要症状和临床所见”中讨论的眼内异物。
眼痛 流泪、异物感 :伴随穿孔伤或角膜 损伤。视力 障碍白内障 、视网膜 损伤)。飞蚊症 玻璃体出血 或异物阴影引起。充血 充血 至重度充血 。
注意,像铁粉这样的小异物,患者可能对受伤没有明显感觉。会出现眼痛 、流泪、视力 障碍等症状,但如果角膜 有穿孔创口并有渗漏,常导致低眼压 和浅前房 。
眼球穿孔伤的临床所见多种多样。怀疑眼球破裂 时,应避免使用压平眼压 计测量眼压 1) 。仅靠临床检查最多有55%的IOFB无法检出,必须结合影像学检查1) 。
穿孔创 :角膜 或巩膜 的全层损伤。表现为边缘不规则的裂伤。Seidel试验阳性 :荧光素染色 确认房水 渗漏。低眼压 和浅前房 房水 渗漏引起。前房积血 外伤性白内障 晶状体 损伤或铁、铜离子蓄积引起。相对性传入瞳孔 缺陷(RAPD ) :提示视神经 或视网膜 严重损伤。确认RAPD 对预后判断很重要1) 。
Q
异物进入眼睛后,如果视力良好,还需要就诊吗?
A
即使视力 保持正常,眼内也可能残留异物。特别是铁粉或铜片,如果置之不理,会引起铁锈症或铜锈症,数月或数年后导致视力 丧失。受伤后应立即就诊,通过CT检查排除IOFB非常重要。
IOFB最常见的受伤机制是用锤子敲击金属(59%)5) 。其他主要机制如下所示。
打磨/车床作业 :高速旋转导致金属碎片飞溅1) 钉枪 :钉子进入眼内5) 爆炸物/军事创伤 :多个异物可能累及双眼3) 家庭作业 :工具使用不当
未佩戴眼部防护用具 :最大的可预防风险1) 男性,21-40岁 :职业暴露风险高的群体1) 农村环境 :土壤细菌(蜡样芽孢杆菌 )导致眼内炎 的风险高1)
IOFB整体眼内炎 并发率为5-30%(平均6.5%)1) 。农村地区、有机异物、治疗延迟会增加风险。
异物的材质对组织的影响差异很大。
材质 毒性 主要并发症 铁/钢 中等 铁锈症(慢性) 铜(纯铜) 高 铜锈症/全眼球炎 玻璃/塑料 低(惰性) 有时可留置
Q
工作中如何保护眼睛?
A
使用角磨机或锤子时,有飞溅金属碎片导致眼内异物的风险。务必佩戴符合ANSI标准或JIS标准的防护眼镜(建议使用护目镜型)。54%~72%的IOFB发生在工作场所,适当的防护用具可预防大部分情况1) 。
影像学检查对于定位眼内异物至关重要。重要的是要确定异物是磁性(铁)还是非磁性(铜、铝、铅、锌、玻璃、木材),并详细询问受伤情况。各检查方法的特点如下所示。
检查 检出灵敏度 备注 CT 最高95% 首选。对金属、玻璃、石头有效 X线(Waters位) 2mm以上的金属片 灵敏度低。仅用于筛查 MRI — 金属性IOFB绝对禁忌
CT(计算机断层扫描) :检出IOFB的灵敏度最高达95%,是首选的影像学检查方法1) 。通过轴位和冠状位扫描,可以评估异物的位置、数量和材质。可同时评估眼眶 和颅内变化。X线平片(Waters位) :进行眼眶 摄影。以10日元硬币(直径约24mm)为目标判断眼内或眼外,但灵敏度低,仅作为筛查辅助。MRI :如果存在金属性IOFB,由于磁性体的移动或旋转可能导致额外损伤,因此是绝对禁忌症1) 。仅在通过影像或病史确认非金属性质时才考虑进行。B超 1) ,但有助于评估后玻璃体 脱离、视网膜脱离 和眼球壁。也用于检测CT不显示的玻璃或塑料异物。Comberg法 :一旦确定为眼内异物,使用Comberg法确认位置。
无论异物位置如何,考虑感染可能性,进行眼内液的细菌和真菌培养检查。
OTS是根据受伤时的初始视力 、眼球破裂 、眼内炎 、穿孔、视网膜脱离 和RAPD 的有无来预测最终视力 的预后评分1) 。用于制定治疗方案和患者沟通。
Q
可能有金属进入眼睛,可以做MRI吗?
A
如果怀疑金属性IOFB,不应进行MRI检查。磁性异物在MRI磁场中移动可能导致额外的眼内损伤1) 。首先通过CT评估异物的有无和材质,仅在确认非金属性质后才考虑MRI。
眼盾保护 :使用硬性眼盾保护眼球,避免直接压迫。禁食禁水及全身管理 :为紧急手术做准备。确认破伤风免疫状态 :作为外伤的常规处理1) 。全身抗生素给药 :针对可能的感染,静脉输注广谱抗生素。为预防眼内炎 而开始使用。
推荐的全身抗生素方案1) :
左氧氟沙星 500mg/日(口服)
或 莫西沙星 400mg/日(口服)
重症/农村环境病例:万古霉素 1g 每12小时(静脉注射)+ 头孢他啶 1g 每8小时(静脉注射)
眼球开放伤应首先进行一期闭合。缝合材料参考如下1) 。
角膜 裂伤:10-0尼龙线角巩膜 缘裂伤:9-0尼龙线
巩膜 裂伤:8-0薇乔线
伤后24小时内进行一期修复是眼内炎 发生的独立保护因素1) 7) 。
一旦确认眼内异物存在,应尽快施行异物取出,从组织重建和感染控制两方面都有利于良好的视力 预后。
眼前段异物
取出方法 :用粘弹剂维持前房 后,通过角巩膜 切口用镊子取出。
磁性异物 :眼前段的小铁片也可使用外部磁铁。
适应症 :前房 、虹膜 或晶状体 内的IOFB。
后段异物
标准术式 :采用23G/25G/27G的小切口玻璃体切除术 (PPV )为标准1) 。
巨大异物(>4mm) :通过角巩膜 隧道切口取出1) 。
使用PFCL :使用液体全氟碳(PFCL)保护黄斑 存在争议1) 。
前房 、房角 和虹膜 异物巩膜 切口,向前房 注入足量粘弹剂以维持空间,确保异物不移动,然后用镊子取出,注意避免损伤角膜内皮 或晶状体 。
晶状体 内异物前房 注入足量粘弹剂,然后用磁铁或镊子取出异物。如果后囊完整,随后进行常规白内障 手术并植入人工晶状体 。如果后囊破损,则进行玻璃体 手术。
玻璃体 视网膜 异物角膜 穿孔较大时,可用巨大磁铁取出。通常通过玻璃体 手术,使用眼内磁铁、显微镊或钻石镊,在角膜缘 或睫状体 平坦部制作与异物大小相应的切口并取出。
脉络膜 巩膜 异物巩膜扣带术 ,在眼底透照下,在异物所在巩膜 做半层切开,用磁铁或镊子取出,然后进行冷冻凝固 。
钻石涂层镊 :增强对光滑IOFB的抓持力1) NCircle镍钛篮 :篮式取出难以抓持的异物1) 传统电磁铁/永磁铁 :用于铁磁性异物
根据眼内炎 风险进行玻璃体内注射 。推荐药物和剂量如下所示1) 。玻璃体 手术灌注液中也要按照细菌性眼内炎 的玻璃体 手术添加抗菌药物。
药物 剂量 适应症 万古霉素 1.0mg/0.1mL 覆盖革兰阳性菌 头孢他啶 2.25mg/0.1mL 覆盖革兰阴性菌 伏立康唑 50~100μg/0.1mL 农村地区/土壤污染病例(真菌风险)1) 3)
根据异物的材质,紧急程度有所不同1) 。
需要立即取出 :有毒金属(铁、铜等)、有机物(眼内炎 、组织反应风险)可以择期处理 :惰性异物如玻璃、塑料军事外伤 :在抗生素管理下,即使平均延迟21天也无眼内炎 发生的报告1)
对于后部巩膜 的大穿孔,有报告称使用供体巩膜 、羊膜和纤维蛋白胶的三层塞子(从内侧填充的术式)是有效的4) 。
如果怀疑眼球破裂 ,绝对不要直接压迫眼球或进行压平眼压测量 。
24小时内进行一期修复是预防眼内炎 的关键1) 7) 。
有毒金属(铁、铜)需立即取出。留置会导致铁锈症或铜锈症。
谨慎进行全身管理,避免血压急剧下降或眼压 波动。
Q
受伤后多久需要手术?
A
开放性眼球损伤的一期修复建议在24小时内完成。有报告称24小时内修复是眼内炎 发生的独立保护因素1) 7) 。有毒金属(铁、铜)和有机物异物原则上需立即取出,而玻璃等惰性异物有时可以择期处理。
Q
异物是否必须通过手术取出?
A
取决于材质。有毒金属如铁、铜和有机物因组织损伤和眼内炎 风险原则上需取出。玻璃、塑料等惰性异物在取出并发症风险高时,有时可选择留置1) 。需要眼科专家进行个体化判断。
当铁性异物留在眼内时,铁会电离为二价和三价离子,扩散到眼内并积聚在各组织中2) 。
沉积部位 :沉积在角膜上皮 、虹膜 色素上皮、睫状体 上皮、晶状体 上皮和视网膜色素上皮 (RPE )。临床表现 :患侧虹膜 颜色变深(虹膜 异色症)、瞳孔 散大固定、晶状体 前囊下棕色沉着物。组织损伤 :视网膜色素上皮 毒性→感光细胞 变性→夜盲、视野缩小→失明继发并发症 :外伤性白内障 、继发性青光眼 、视网膜 变性病程 :数月到数年缓慢进展。
铜性异物的毒性取决于铜的纯度。铜与基底膜(如内界膜 )有亲和力。
纯铜(高纯度) :引起暴发性全眼球炎 ,迅速破坏眼球。合金(低纯度铜) :慢性产生Kayser-Fleischer(KF)环(角膜 周边铜沉积)、前囊下白内障 、内界膜 下绿色沉着物。视网膜 视网膜 病变。
植物碎片、木片、棉纤维等会引起严重的肉芽肿性组织反应和眼内炎 1) 。原则上需要立即取出。然而,玻璃体腔内注射 后迷入的棉纤维相对惰性,有时无需取出6) 。
当异物完全嵌入脉络膜 时,取出可能在技术上不可行5) 。如果长期炎症持续,可能需要摘除眼球。
术后可能进展为增殖性玻璃体视网膜病变 (PVR )。如果葡萄膜严重受损,可能发生交感性眼炎 。还必须高度警惕眼内炎 。
Zhao等人(2025)报道了一种使用稀土-金合金的新型磁性异物取出器(JIN magnetic foreign body extractor)2) 。它兼容20-27G端口,可通过脚踏开关控制254至86.3高斯秒(Gs)的磁力。还强调了早期取出以防止铁离子释放对视网膜色素上皮 毒性的重要性2) 。
Celo等人(2023)报道了一种使用供体巩膜 、羊膜和纤维蛋白胶组合的三层塞从内部闭合后部穿孔的技术4) 。这被认为是传统外缝合困难的后部穿孔的替代方法。
Mishra等人(2023)对两例由爆炸物引起的双眼开放性眼球外伤患者,由两名术者同时进行了双眼玻璃体 手术3) 。与一名术者依次手术相比,这缩短了全身麻醉时间,被认为是处理双眼外伤的有用选择。
McMaster等人(2025)发表了关于开放性眼球外伤一期修复时机的系统评价和荟萃分析7) 。24小时内修复是眼内炎 的独立保护因素,支持早期修复益处的近期证据。
Drnovsek等人(2022)报告了一例玻璃体腔内注射 后棉纤维误入玻璃体 腔的病例6) 。棉纤维相对惰性,可考虑继续观察或内镜下取出。作为医源性IOFB的认识正在逐渐普及。
据报道,15%的儿童患者在创伤后出现广泛性焦虑障碍、创伤后应激障碍或抑郁症,强调了在眼科治疗的同时提供心理支持的重要性1) 。
Ohlhausen M, Yonekawa Y, Mahmoud TH. Advances in the management of intraocular foreign bodies. Front Ophthalmol. 2024;4:1422466.
Zhao X, Jin Y, Wang Z, et al. Extraction of magnetic intraocular foreign bodies using a novel magnetic foreign body extractor. Case Rep Ophthalmol. 2025;16:720-727.
Mishra K, Brinton JP, Shah AS, et al. Simultaneous bilateral open-globe repair and vitreoretinal surgery for explosive-related injury. J VitreoRetinal Dis. 2023;7(6):540-544.
Celo E, Risi F, Muccioli C. Internal plugging of traumatic posterior perforation using donor sclera, amniotic membrane, and fibrin glue. J VitreoRetinal Dis. 2023;7(6):536-539.
Epstein A, Majeed S, Han S, et al. Traumatic intrachoroidal nail implantation. Proc (Bayl Univ Med Cent). 2022;35(1):106-107.
Drnovsek F, Lumi X. Intravitreal cotton fiber foreign body after intravitreal injection. Case Rep Ophthalmol. 2022;13:529-533.
McMaster C, Borschel GH, Kapoor M, et al. Early versus delayed timing of primary repair after open-globe injury. Ophthalmology. 2025;132:431-441.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。