التكرار حسب الموقع
الجزء الخلفي من العين (الجسم الزجاجي والشبكية): يمثل 58-88% من جميع الأجسام الغريبة داخل العين. الأكثر شيوعًا.
الجزء الأمامي من العين (الغرفة الأمامية والقزحية والعدسة): 10-15%.
العدسة والمحجر: 2-8%.

الجسم الغريب داخل العين (IOFB) هو جسم غريب يخترق جدار العين من الخارج ويبقى داخل العين. وهو شكل من أشكال إصابة فتحة العين (OGI)، وحالة طارئة في طب العيون تؤثر بشكل كبير على تشخيص الرؤية. تدخل شظايا معدنية أو زجاجية أو بلاستيكية أو خشبية إلى العين نتيجة استخدام المطارق أو المطاحن أو المثاقب أو جزازات العشب الآلية في المصانع وورش العمل، أو الانفجارات أو حوادث المرور. غالبًا ما تكون الأجسام الغريبة عبارة عن شظايا معدنية صغيرة تدخل عبر القرنية أو الصلبة، ويرتبط وقت الإزالة بشكل كبير بتشخيص الرؤية، لذلك يلزم التشخيص المبكر والإزالة في أسرع وقت ممكن.
معدل حدوث OGI في الولايات المتحدة هو 4.5 لكل 100,000 شخص سنويًا، ويمثل IOFB 18-41% من حالات OGI 1). على مستوى العالم، زاد عدد حالات IOFB لكل مليون شخص من 350 في عام 2008 إلى أكثر من 450 في عام 2019 1). الفئة العمرية الأكثر إصابة هي الذكور الذين تتراوح أعمارهم بين 21 و40 عامًا، وتحدث 54-72% من الإصابات في مكان العمل وحوالي 30% في المنزل 1). تنتشر بين العاملين في صناعة المعادن والتصنيع والبناء، وتكون الشظايا المعدنية (الحديد والنحاس والرصاص وغيرها) هي الأغلبية.
يُستخدم تصنيف منطقة الإصابة (Zone of Injury) كتصنيف لشدة الإصابة بناءً على موقع الإصابة1).
التكرار حسب الموقع
الجزء الخلفي من العين (الجسم الزجاجي والشبكية): يمثل 58-88% من جميع الأجسام الغريبة داخل العين. الأكثر شيوعًا.
الجزء الأمامي من العين (الغرفة الأمامية والقزحية والعدسة): 10-15%.
العدسة والمحجر: 2-8%.
أنواع المواد
المعادن: الحديد والنحاس والرصاص والزنك والألمنيوم والنيكل وغيرها. الأكثر شيوعًا.
غير معدنية: الزجاج والبلاستيك والحجر والخشب والمواد النباتية وغيرها.
عضوية: الخشب والألياف والمواد النباتية. تفاعل نسيجي قوي وخطر مرتفع لالتهاب داخل العين.
تُصنف الأجسام الغريبة داخل العين حسب موقع وجودها إلى الأنواع الخمسة التالية.
قد لا يشعر المصاب بدخول جزيئة حديدية صغيرة. لكن إذا تُركت دون علاج، فقد يؤدي الصدأ الحديدي إلى انخفاض تدريجي في الرؤية. إذا شعرت بذباب عائم أو تغير في الرؤية بعد العمل بالمعدن، يجب مراجعة طبيب العيون فورًا.
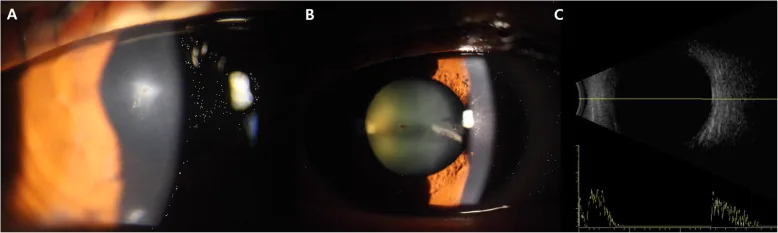
قد يكون الإحساس بالإصابة ضعيفًا مع الأجسام الغريبة الصغيرة مثل برادة الحديد. تحدث آلام العين، الدمع، وضعف البصر، ولكن إذا كان هناك جرح نافذ في القرنية مع تسرب، فقد يحدث انخفاض ضغط العين وتعمق الحجرة الأمامية.
تتنوع العلامات السريرية لإصابات العين النافذة. في حالة الاشتباه في تمزق العين، يجب تجنب استخدام مقياس توتر العين التطبيقي 1). قد لا يتم اكتشاف ما يصل إلى 55% من الأجسام الغريبة داخل العين (IOFB) بالفحص السريري فقط، لذا فإن الجمع مع التصوير التشخيصي ضروري 1).
حتى لو كانت الرؤية محفوظة، قد يبقى جسم غريب داخل العين. خاصة برادة الحديد أو شظايا النحاس، إذا تُركت دون علاج، يمكن أن تسبب داء الحديد أو داء النحاس، مما يؤدي إلى فقدان البصر بعد أشهر إلى سنوات. من المهم زيارة الطبيب فورًا بعد الإصابة وإجراء فحص CT لاستبعاد IOFB.
أكثر آليات الإصابة شيوعًا لـ IOFB هي العمل بالمطرقة على المعدن (59%) 5). الآليات الرئيسية الأخرى مذكورة أدناه.
معدل التهاب باطن العين الإجمالي للأجسام الغريبة داخل العين يتراوح بين 5-30% (متوسط 6.5%)1). المناطق الريفية، الأجسام الغريبة العضوية، وتأخير العلاج تزيد من الخطر.
تختلف تأثيرات الأنسجة بشكل كبير حسب مادة الجسم الغريب.
| المادة | السمية | المضاعفات الرئيسية |
|---|---|---|
| حديد / صلب | متوسط | تسمم الحديد (مزمن) |
| نحاس (نقي) | مرتفع | تسمم النحاس / التهاب العين الشامل |
| زجاج / بلاستيك | منخفض (خامل) | قد يبقى في مكانه في بعض الحالات |
عند استخدام المطحنة أو المطرقة، هناك خطر دخول شظايا معدنية إلى العين. يجب ارتداء نظارات واقية (يفضل نوع النظارات الواقية) مطابقة لمعايير ANSI أو JIS. تحدث 54-72% من حالات الأجسام الغريبة داخل العين في مكان العمل، ويمكن الوقاية من معظمها باستخدام واقي مناسب1).
التصوير التشخيصي ضروري لتحديد موقع الأجسام الغريبة داخل العين. من المهم معرفة ما إذا كان الجسم مغناطيسيًا (حديد) أم غير مغناطيسي (نحاس، ألومنيوم، رصاص، زنك، زجاج، خشب)، ويجب الاستماع بعناية لتفاصيل الإصابة. فيما يلي خصائص كل طريقة تصوير.
| الفحص | حساسية الكشف | ملاحظات |
|---|---|---|
| التصوير المقطعي المحوسب (CT) | تصل إلى 95% | الخيار الأول. فعال للمعادن والزجاج والحجر |
| الأشعة السينية (طريقة ووترز) | قطع معدنية ≥ 2 مم | حساسية منخفضة. للفحص فقط |
| التصوير بالرنين المغناطيسي (MRI) | — | ممنوع تمامًا في حالة الأجسام الغريبة المعدنية داخل العين |
بغض النظر عن موقع الجسم الغريب، يجب النظر في احتمالية العدوى وإجراء زراعة بكتيرية وفطرية لسائل العين.
OTS هي درجة إنذارية تتنبأ بحدة البصر النهائية بناءً على حدة البصر الأولية عند الإصابة، وجود تمزق كروي، التهاب باطن العين، ثقب، انفصال الشبكية، ووجود عيب حدقي وارد نسبي (RAPD) 1). تُستخدم لتحديد خطة العلاج وإبلاغ المريض.
إذا كان هناك اشتباه بوجود جسم غريب معدني داخل العين، فلا يجب إجراء التصوير بالرنين المغناطيسي. يمكن أن يتحرك الجسم المغناطيسي في مجال الرنين المغناطيسي، مما يسبب إصابة إضافية داخل العين 1). أولاً، يجب تقييم وجود الجسم وطبيعته باستخدام التصوير المقطعي المحوسب، ولا يُنظر في التصوير بالرنين المغناطيسي إلا بعد التأكد من أن الجسم غير معدني.
نظام المضادات الحيوية الجهازية الموصى به1):
يتم إغلاق الجروح المفتوحة للعين أولاً بإغلاق أولي. إرشادات مواد الخياطة كالتالي1):
الإصلاح الأولي خلال 24 ساعة من الإصابة هو عامل وقائي مستقل ضد التهاب باطن العين1)7).
بمجرد تأكيد وجود جسم غريب داخل العين، يجب إزالته في أسرع وقت ممكن لتحسين التشخيص البصري من خلال إعادة بناء الأنسجة التالفة ومكافحة العدوى.
الأجسام الغريبة في الجزء الأمامي
طريقة الاستخراج: بعد الحفاظ على الغرفة الأمامية بمادة لزجة مرنة، يتم الاستخراج بالملقط من خلال شق القرنية الصلبة.
الأجسام الغريبة المغناطيسية: يمكن استخدام مغناطيس خارجي لشظايا الحديد الصغيرة في الجزء الأمامي.
التطبيق: الأجسام الغريبة داخل العين في الحجرة الأمامية، القزحية، أو العدسة.
الأجسام الغريبة في الجزء الخلفي من العين
الجراحة القياسية: استئصال الزجاجية عبر شق صغير (PPV) باستخدام 23G/25G/27G هو الإجراء القياسي1).
الأجسام الغريبة الكبيرة (أكبر من 4 مم): يتم استخراجها من خلال شق نفق قرني صلبي1).
استخدام PFCL: حماية البقعة باستخدام السائل البيرفلوروكربوني (PFCL) أمر قابل للنقاش1).
الأجسام الغريبة في الحجرة الأمامية، الزاوية، أو القزحية: يتم عمل شق قرني صلبي بعرض كافٍ، وحقن مادة لزجة مرنة كافية في الحجرة الأمامية للحفاظ على المساحة. بعد التأكد من عدم تحرك الجسم الغريب، يتم استخراجه بالملقط مع تجنب إصابة بطانة القرنية أو العدسة.
الأجسام الغريبة داخل العدسة: يتم حقن مادة لزجة مرنة كافية في الحجرة الأمامية، ثم استخراج الجسم الغريب أولاً باستخدام المغناطيس أو الملقط. إذا لم تكن المحفظة الخلفية تالفة، يتم بعد ذلك استخراج العدسة وزرع عدسة داخل العين كما في جراحة الساد العادية. إذا كانت المحفظة الخلفية ممزقة، يتم إجراء استئصال الزجاجية.
الأجسام الغريبة في الزجاجية والشبكية: إذا كان الجسم الغريب كبيرًا ومغناطيسيًا وكان الجرح المخترق للقرنية كبيرًا، يمكن استخراجه بمغناطيس كبير. بشكل عام، يتم استخراجه عبر استئصال الزجاجية باستخدام مغناطيس داخل العين أو ملقط دقيق أو ملقط ماسي، مع عمل شق جراحي بحجم الجسم الغريب في منطقة الحوف أو الجزء المسطح من الجسم الهدبي.
الأجسام الغريبة في المشيمية والصلبة: يتم شق الصلبة نصف سمك فوق الجسم الغريب مع رؤية قاع العين، كما في جراحة انفصال الشبكية، ثم استخراجه بالمغناطيس أو الملقط، يليه التجميد.
يتم إعطاء الحقن داخل الجسم الزجاجي وفقًا لخطر التهاب باطن العين. فيما يلي الأدوية والجرعات الموصى بها 1). يتم إضافة المضادات الحيوية إلى سائل التروية أثناء استئصال الزجاجية وفقًا لالتهاب باطن العين الجرثومي.
| الدواء | الجرعة | التغطية |
|---|---|---|
| فانكومايسين | 1.0 مجم/0.1 مل | تغطية الجراثيم إيجابية الجرام |
| سيفتازيديم | 2.25 مجم/0.1 مل | تغطية الجراثيم سلبية الجرام |
| فوريكونازول | 50-100 ميكروجرام/0.1 مل | حالات التلوث بالتربة في المناطق الريفية (خطر الفطريات) 1)3) |
تختلف درجة الاستعجال حسب مادة الجسم الغريب 1).
بالنسبة للثقوب الكبيرة في الصلبة الخلفية، تم الإبلاغ عن فعالية سدادة ثلاثية الطبقات (تقنية الحشو من الداخل) باستخدام صلبة متبرع، الغشاء الأمنيوسي، وغراء الفيبرين4).
يوصى بإجراء الإصلاح الأولي لجرح العين المفتوح خلال 24 ساعة. تم الإبلاغ عن أن الإصلاح خلال 24 ساعة هو عامل وقائي مستقل للإصابة بالتهاب باطن العين1)7). الأجسام الغريبة من المعادن السامة (الحديد والنحاس) أو المواد العضوية يجب استخراجها فورًا، بينما يمكن الانتظار في بعض الحالات للأجسام الخاملة مثل الزجاج.
يختلف حسب المادة. المعادن السامة مثل الحديد والنحاس والمواد العضوية يجب إزالتها من حيث المبدأ بسبب خطر تلف الأنسجة والتهاب باطن العين. بالنسبة للأجسام الخاملة مثل الزجاج والبلاستيك، قد يتم اختيار الاحتفاظ بها إذا كان خطر المضاعفات من الاستخراج مرتفعًا1). يلزم التقييم الفردي من قبل طبيب عيون متخصص.
عندما يبقى جسم غريب حديدي داخل العين، يتأين الحديد إلى أيونات ثنائية وثلاثية التكافؤ وينتشر داخل العين ويتراكم في الأنسجة المختلفة2).
تعتمد سمية الأجسام الغريبة النحاسية على نقاء النحاس. للنحاس ألفة مع الأغشية القاعدية مثل الغشاء المحدد الداخلي.
تسبب القطع النباتية، قطع الخشب، ألياف القطن وغيرها تفاعلاً نسيجياً حبيبياً شديداً والتهاباً داخلياً في العين1). من حيث المبدأ، يجب إزالتها فوراً. من ناحية أخرى، الألياف القطنية التي تتسلل بعد الحقن داخل الزجاجي تكون خاملة نسبياً وقد لا تحتاج إلى إزالة في بعض الحالات6).
عندما ينغرس الجسم الغريب بالكامل في المشيمية، قد يكون الاستخراج مستحيلاً من الناحية الفنية 5). إذا استمر الالتهاب طويل الأمد، فقد يؤدي ذلك إلى استئصال العين.
بعد الجراحة، قد يتطور إلى اعتلال الشبكية الزجاجي التكاثري (PVR). إذا كانت العنبية متضررة بشدة، فقد يحدث التهاب العين السمبثاوي. يجب أيضًا إيلاء أقصى درجات الاهتمام لالتهاب باطن العين.
أبلغ Zhao وآخرون (2025) عن جهاز استخراج مغناطيسي جديد (JIN magnetic foreign body extractor) باستخدام سبيكة من الذهب والعناصر الأرضية النادرة 2). يتوافق مع منافذ 20-27G، ويمكن التحكم في قوة مغناطيسية تتراوح بين 254 و86.3 غاوس-ثانية (Gs) عبر دواسة القدم. كما تم التأكيد على أهمية الاستخراج المبكر لمنع سمية الظهارة الصباغية الشبكية الناتجة عن إطلاق أيونات الحديد 2).
أبلغ Celo وآخرون (2023) عن تقنية إغلاق داخلي للانثقاب الخلفي باستخدام سدادة ثلاثية الطبقات تجمع بين الصلبة المانحة والغشاء الأمنيوسي وغراء الفيبرين 4). تُعتبر بديلاً واعدًا للانثقاب الخلفي حيث يصعب الخياطة الخارجية التقليدية.
أبلغ Mishra وآخرون (2023) عن إجراء جراحة زجاجية متزامنة لكلتا العينين بواسطة جراحين لحالتي صدمة عينية مفتوحة متزامنة ناتجة عن المتفجرات 3). يمكن أن يقلل ذلك من وقت التخدير العام مقارنة بالجراحة المتتابعة بواسطة جراح واحد، ويُعتبر خيارًا مفيدًا في إدارة صدمة كلتا العينين.
نشر McMaster وآخرون (2025) مراجعة منهجية وتحليلًا تلويًا لتوقيت الإصلاح الأولي في صدمة العين المفتوحة 7). الإصلاح خلال 24 ساعة هو عامل وقائي مستقل لالتهاب باطن العين، مما يدعم فائدة الإصلاح المبكر بأحدث الأدلة.
أبلغ Drnovsek وآخرون (2022) عن حالة واحدة من ألياف القطن التي دخلت التجويف الزجاجي بعد الحقن داخل الزجاجي 6). ألياف القطن خاملة نسبيًا، ويجب النظر في المراقبة المستمرة أو الاستئصال بالمنظار. يتم التعرف عليها بشكل متزايد كجسم غريب داخل العين علاجي المنشأ.
هناك تقارير تفيد بأن 15% من المرضى الأطفال بعد الصدمة يعانون من اضطراب القلق العام أو اضطراب ما بعد الصدمة أو الاكتئاب، مما يشير إلى أهمية الدعم النفسي بالتوازي مع العلاج العيني 1).