局在別頻度
後眼部(硝子体・網膜):全IOFBの58〜88%を占める。最も多い。
前眼部(前房・虹彩・水晶体):10〜15%。
水晶体・眼窩:2〜8%。

眼内異物(Intraocular Foreign Body; IOFB)とは、外部から眼球壁を貫通して眼内に留まった異物をいう。眼球穿孔外傷(Open Globe Injury; OGI)の一形態であり、視力予後に大きく影響する眼科的緊急疾患である。工場や作業場での金槌・グラインダー・ドリル、自動草刈り機の使用、爆発や交通事故などで金属片・硝子片・プラスチック片・木片などが眼内に飛入する。多くは小さな金属異物の強角膜を介しての飛入であり、摘出までの時間が視力予後に大きく関わるため、早期診断と可及的速やかな摘出が求められる。
OGIの発生率は米国で4.5/10万人/年であり、IOFBはOGIの18〜41%を占める1)。世界的にみると100万人あたりのIOFB症例数は2008年の350件から2019年には450件以上に増加している1)。患者層は21〜40歳の男性が最多であり、受傷場所は職場が54〜72%、家庭が約30%を占める1)。金属製造・加工業・建築業従事者に多く、金属片(鉄・銅・鉛など)が大多数を占める。
受傷部位による重症度分類として Zone of Injury が用いられる1)。
局在別頻度
後眼部(硝子体・網膜):全IOFBの58〜88%を占める。最も多い。
前眼部(前房・虹彩・水晶体):10〜15%。
水晶体・眼窩:2〜8%。
材質の種類
眼内異物は存在部位により以下の5つに分類される。
小さな鉄粉では受傷を自覚しないことがある。しかし放置すると鉄錆症により視力が徐々に低下する。金属作業後に飛蚊症や視力変化を感じた場合は速やかに眼科を受診すべきである。
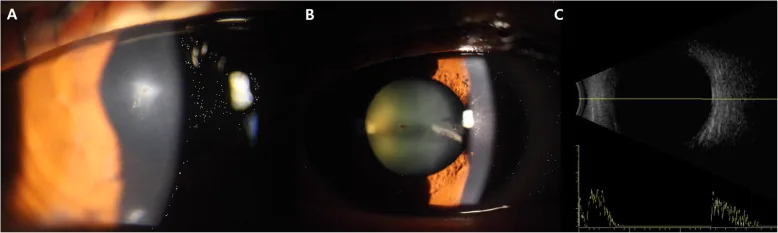
なお、鉄粉のように小さい異物では受傷の自覚が乏しいことがある。眼痛・流涙・視力障害などが生じるが、角膜に穿孔創がみられ漏出があると低眼圧・浅前房を生じることも多い。
眼球穿孔外傷の臨床所見は多岐にわたる。眼圧測定は眼球破裂が疑われる場合には圧平眼圧計の使用を避ける1)。臨床検査のみではIOFBの最大55%が検出不可能であり、画像診断との併用が必須である1)。
視力が保たれていても眼内に異物が留まっている場合がある。特に鉄粉や銅片は放置すると鉄錆症・銅錆症を起こし、数ヶ月〜数年後に視力を失う。受傷直後に受診し、CT検査でIOFBを除外することが重要である。
IOFBの最多受傷機転はハンマーで金属を打つ作業(59%)である5)。その他の主な機転を以下に示す。
IOFB全体の眼内炎合併率は5〜30%(平均6.5%)である1)。農村部・有機物異物・処置の遅延がリスクを高める。
異物の材質によって組織への影響は大きく異なる。
| 材質 | 毒性 | 主な合併症 |
|---|---|---|
| 鉄・鋼 | 中等度 | 鉄錆症(慢性) |
| 銅(純銅) | 高 | 銅錆症・全眼球炎 |
| ガラス・プラスチック | 低(不活性) | 留置可能な場合あり |
グラインダーやハンマー使用時は飛散金属片による眼内異物のリスクがある。ANSI規格またはJIS規格に適合した保護眼鏡(ゴーグル型が望ましい)を必ず着用すること。IOFBの54〜72%が職場で発生しており、適切な保護具で大部分は予防できる1)。
眼内異物の局在確認には画像診断が不可欠である。磁性体(鉄)か非磁性体異物(銅・アルミニウム・鉛・亜鉛・硝子・木)かの把握が重要であり、受傷状況を詳細に聴取する。各モダリティの特性を以下に示す。
| 検査 | 検出感度 | 備考 |
|---|---|---|
| CT | 最大95% | 第一選択。金属・ガラス・石に有効 |
| X線(Waters法) | 2mm以上の金属片 | 感度低い。スクリーニングのみ |
| MRI | — | 金属性IOFBに絶対禁忌 |
異物の位置にかかわらず、感染の可能性を考え眼内液の細菌真菌培養検査を施行する。
OTSは受傷時の初期視力・眼球破裂・眼内炎・穿孔・網膜剥離・RAPDの有無から最終視力を予測する予後スコアである1)。治療方針の決定や患者説明に活用される。
金属性IOFBが疑われる場合はMRI検査を受けてはならない。磁性体の異物がMRIの磁場で動き、追加の眼内損傷を引き起こす危険がある1)。まずCTで異物の有無と材質を評価し、非金属であることが確認された場合にのみMRIを検討する。
推奨される全身抗菌薬レジメン1):
眼球開放創は最初に一次閉鎖を行う。縫合材料の目安は以下の通りである1)。
一次修復は受傷後24時間以内に行うことが眼内炎発症の独立した保護因子である1)7)。
眼内異物の存在を確認したら、可及的速やかに異物摘出を施行することが、損傷組織の再建と感染対策の両面から良好な視力予後につながる。
前眼部異物
摘出法:粘弾性物質で前房維持後、強角膜切開口から鑷子で摘出する。
磁性異物:前眼部の小さな鉄片には外部磁石も使用できる。
適応:前房・虹彩・水晶体内のIOFB。
後眼部異物
標準術式:23G/25G/27Gによる小切開硝子体手術(PPV)が標準である1)。
巨大異物(4mm超):角強膜トンネル切開から摘出する1)。
PFCL使用:液体パーフルオロカーボン(PFCL)による黄斑保護は議論がある1)。
前房・隅角・虹彩異物:十分な幅の強角膜切開を作成し、前房に十分な粘弾性物質を注入して前房の空間を保持する。さらに異物が移動しないようにしたうえで、角膜内皮や水晶体などを損傷しないよう鑷子で摘出する。
水晶体内異物:前房内に十分な粘弾性物質を注入し、まず磁石や鑷子で異物を摘出する。後囊が損傷していないときには、その後に通常の白内障手術と同様に水晶体を摘出し眼内レンズを挿入する。後囊が破損しているときには、硝子体手術を行う。
硝子体網膜異物:大きな磁性の異物で角膜の穿孔創が大きい場合には巨大マグネットで摘出できる。一般的には硝子体手術で眼内マグネットやマイクロ鑷子、ダイヤモンド鑷子などを用いて、角膜輪部あるいは毛様体扁平部に異物の大きさに相当する術創を作成し摘出する。
脈絡膜強膜異物:強膜パックル手術に準じて眼底を透見しながら異物のある強膜を半層切開し、磁石や鑷子で摘出し、その後冷凍凝固を行う。
眼内炎リスクに応じて硝子体内投与を行う。推奨薬剤と用量を以下に示す1)。硝子体手術潅流液にも細菌性眼内炎に対する硝子体手術に準じて抗菌薬を添加する。
| 薬剤 | 用量 | 適応 |
|---|---|---|
| バンコマイシン | 1.0mg/0.1mL | グラム陽性菌カバー |
| セフタジジム | 2.25mg/0.1mL | グラム陰性菌カバー |
| ボリコナゾール | 50〜100μg/0.1mL | 農村部・土壌汚染例(真菌リスク)1)3) |
異物の材質によって緊急度が異なる1)。
後部強膜の大きな穿孔に対しては、ドナー強膜・羊膜・フィブリン糊による3層プラグ(内側から充填する術式)が有効との報告がある4)。
眼球開放創の一次修復は24時間以内が推奨される。24時間以内の修復が眼内炎発症の独立した保護因子であることが報告されている1)7)。有毒金属(鉄・銅)や有機物の異物は即時摘出が原則で、ガラスなど不活性な異物は待機も可能な場合がある。
材質によって異なる。鉄・銅などの有毒金属や有機物は組織障害・眼内炎リスクから原則除去する。ガラス・プラスチックなどの不活性異物は、摘出による合併症リスクが高い場合に留置が選択される場合もある1)。眼科専門医による個別判断が必要である。
鉄性異物が眼内に留まると、鉄が2価・3価イオン化し眼内に拡散して各組織に蓄積する2)。
銅性異物の毒性は銅の純度によって異なる。銅は内境界膜など基底膜と親和性を持つ。
植物片・木片・綿繊維などは激しい肉芽腫性組織反応と眼内炎を引き起こす1)。原則として即時摘出が必要である。一方、硝子体内注射後に迷入した綿繊維(コットン繊維)は比較的不活性であり、除去不要の場合もある6)。
異物が脈絡膜に完全に嵌入した場合、摘出が技術的に不可能なことがある5)。長期的な炎症が持続する場合は眼球摘出に至ることもある。
術後に増殖硝子体網膜症(PVR)に進展する可能性がある。ぶどう膜が高度に損傷されている場合には交感性眼炎を発症する可能性がある。眼内炎にも最大の注意を払う必要がある。
Zhaoら(2025)は希土類-金合金を用いた新型磁性摘出器(JIN magnetic foreign body extractor)を報告した2)。20〜27Gポートに対応し、254〜86.3ガウス秒(Gs)の磁力をフットペダルでオンオフ制御できる。鉄イオン放出による網膜色素上皮毒性を防ぐため早期摘出の意義も強調されている2)。
Celoら(2023)はドナー強膜・羊膜・フィブリン糊を組み合わせた3層プラグによる後方穿孔の内側からの閉鎖術式を報告した4)。従来の外縫合が困難な後方穿孔に対する代替手技として注目される。
Mishraら(2023)は爆発物による両眼同時開放眼球外傷2例に対し、2名の術者による両眼同時硝子体手術を施行した3)。1人の術者が順次手術するより全身麻酔時間を短縮でき、両眼外傷の管理において有用な選択肢とされる。
McMasterら(2025)は開放眼球外傷における一次修復タイミングの系統的レビューとメタアナリシスを発表した7)。24時間以内の修復が眼内炎の独立保護因子であり、早期修復の有益性を支持する最新のエビデンスである。
Drnovsekら(2022)は硝子体内注射後に硝子体腔に迷入した綿繊維(コットン)の1例を報告した6)。綿繊維は比較的不活性で、観察継続または内視鏡的摘出を検討する。医原性IOFBとして認識が広まりつつある。
外傷後の小児患者の15%にGAD・PTSDまたはうつ病が生じるとの報告があり、眼科治療と並行した精神的サポートの重要性が指摘されている1)。