①解剖学的・生理的

浅前房(Shallow Anterior Chamber)
1. 浅前房とは
Section titled “1. 浅前房とは”浅前房(shallow anterior chamber)は、角膜内皮と虹彩・水晶体前面の間に存在する前房の深度(ACD: anterior chamber depth)が正常より浅い状態をいう。一般に中心前房深度 < 2.5 mm が目安とされるが、眼軸の短い高齢遠視眼では正常範囲内でも相対的に浅い場合がある。
原発閉塞隅角疾患(PACD)の眼では浅前房・短眼軸長・前方に位置する比較的厚い水晶体という特徴的な解剖学的構造がみられる。浅前房は単独の疾患ではなく、閉塞隅角疾患をはじめとする多様な病態の臨床徴候として現れる。多くは PACS → PAC → PACG という連続体として診療される。
疫学とリスク因子
Section titled “疫学とリスク因子”全世界で40歳以上の約0.7%が閉塞隅角緑内障(PACG)に罹患しており、推定患者数は約2,020万人でそのうちアジア人が約1,550万人を占める2)。加齢とともに水晶体が肥厚・前方移動し、前房は自然に浅前房化する傾向がある。
| リスク因子 | 詳細 |
|---|---|
| 性別・年齢 | 高齢女性に多い |
| 屈折・眼球形状 | 遠視・短眼軸長・小角膜径・水晶体肥厚 |
| 家族歴 | 閉塞隅角緑内障の一親等家族歴 |
| 人種 | アジア人(中国・日本)・イヌイットで有病率が高い2) |
| 薬剤 | 抗コリン薬・散瞳薬・三環系抗うつ薬・SSRI・鼻充血除去薬 |
| 誘発状況 | 長時間下向き姿勢・夜間の自然散瞳 |
浅前房の段階(PACS)では多くは無症状であり、必ずしも即時治療が必要なわけではない。ただし予防的レーザー虹彩切開術(LI)は6年で47%・14年で70%のPAC発症リスクを低減するとの報告がある2)。PACS から PAC/急性発作への進展は6年で約4%・14年で約12%と比較的稀であるが、家族歴・散瞳薬の使用頻度・受診困難な環境などを考慮して眼科医と相談のうえ方針を決定することが重要である。
2. 主な症状と臨床所見
Section titled “2. 主な症状と臨床所見”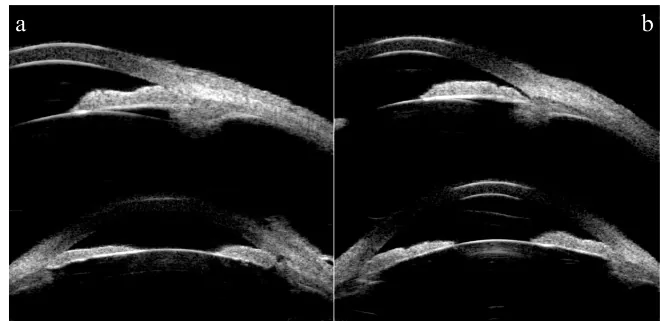
浅前房の症状は原因と経過によって急性型と慢性型に大別される。
急性浅前房(急性緑内障発作時)
Section titled “急性浅前房(急性緑内障発作時)”急性原発閉塞隅角(APACA)発作では40〜80 mmHg という急激かつ高度な眼圧上昇が生じ、眼科救急として対応する。
自覚症状:
- 急激な眼痛・眼窩周囲痛(消化器疾患・片頭痛と誤診されることがある)
- 頭痛・悪心・嘔吐(迷走神経反射)
- 霧視・急激な視力低下(角膜浮腫による)
- 虹視症(光源の周囲に虹色の輪が見える)
他覚所見:
- 高度な浅前房(発作時ACD 約1.4 mm で角膜と虹彩が接触する場合もある)
- 角膜浮腫・結膜および毛様体充血
- 中等度瞳孔散大・固定(虹彩虚血を反映)
- 対光反射の減弱・消失
- 前房内炎症(flare・cell・虹彩炎様色素飛散)
- Glaucomflecken(水晶体前嚢下の局所白色点状混濁:虹彩虚血の後遺症)2)
慢性浅前房(PACS・PAC・CACG)
Section titled “慢性浅前房(PACS・PAC・CACG)”慢性型の浅前房は多くの場合無症状であり、20〜30 mmHg 程度の中等度眼圧上昇や視野変化が見つかるまで見過ごされることがある。細隙灯顕微鏡で周辺前房が浅いことを確認し、van Herick 法・隅角鏡検査でスクリーニングする。
3. 原因とリスク要因
Section titled “3. 原因とリスク要因”浅前房の原因は5つのカテゴリに大別される。
②瞳孔ブロック
③毛様体・脈絡膜病変
④術後・外傷性
⑤炎症性
機序: 浮腫・炎症による後眼部組織前方変位
原田病(Vogt-小柳-原田病):脈絡膜浮腫・毛様体浮腫により隅角閉塞をきたす。両眼性・全身症状(頭痛・耳鳴・皮膚症状)を伴う。
ぶどう膜炎に伴う続発緑内障も浅前房を呈することがある。
閉塞隅角の4つの機序
Section titled “閉塞隅角の4つの機序”閉塞隅角緑内障の発症には複数の機序が複合的に関与する1)。
- 相対的瞳孔ブロック:最も一般的な機序。虹彩−水晶体接触面での後房圧上昇→虹彩前方膨隆→線維柱帯閉塞
- プラトー虹彩:毛様体突起の前方偏位により虹彩根部が前方屈曲。散瞳時に直接隅角を閉塞。LI後も眼圧上昇が持続する
- 水晶体因子:水晶体の前方偏位・加齢性肥厚による隅角狭小化
- 水晶体後方因子(毛様体因子):毛様体前方偏位・硝子体圧上昇による隅角閉塞
続発性閉塞隅角の原因には膨化水晶体・水晶体脱臼・トピラマートやスルホンアミド系薬物(毛様体浮腫誘発)・強膜バックル術後・汎網膜光凝固術後なども含まれる2)。
散瞳作用を持つ薬剤や毛様体浮腫を誘発する薬剤が危険である。抗コリン薬(ブチルスコポラミン・スコポラミン・抗ヒスタミン薬・抗精神病薬)・交感神経刺激薬(鼻充血除去薬)・三環系抗うつ薬・SSRI・トピラマート・スルホンアミド系薬剤が挙げられる2)3)。瞳孔中間散大位(4〜6 mm)で瞳孔ブロックが最大となるため、散瞳が引き金になる。浅前房・閉塞隅角が指摘されている場合はこれらの薬剤使用前に眼科医に相談することが重要である。
4. 診断と検査方法
Section titled “4. 診断と検査方法”浅前房・閉塞隅角の診断には複数の検査を組み合わせる。
van Herick 法(スクリーニング)
Section titled “van Herick 法(スクリーニング)”細隙灯顕微鏡のみを用いた非接触スクリーニング検査である。被検眼を正面視の状態に保ち、斜め60度の角度から細いスリット光を耳側角膜輪部に照射し、周辺前房深度(ACD)を周辺角膜厚(CT)との比で評価する。隅角鏡や特殊機器を必要とせず、閉塞隅角のスクリーニングに広く用いられる。
| Grade | ACD/CT 比 | 隅角閉塞の可能性 |
|---|---|---|
| 4 | ≥ 1 | ほぼなし |
| 3 | 1/4〜1未満 | 少ない |
| 2 | = 1/4 | あり得る(精査適応) |
| 1 | < 1/4 | 高い |
| 0 | 0(接触) | 閉塞している |
Grade 2以下(ACD/CT ≤ 1/4)では隅角閉塞の可能性があり、隅角鏡検査を行うべきである。ただしプラトー虹彩では中心前房が比較的深いためスクリーニングで見逃されることがあり注意を要する。
隅角鏡検査(確定診断のゴールドスタンダード)
Section titled “隅角鏡検査(確定診断のゴールドスタンダード)”隅角評価のクリニカルスタンダードである。暗室下で細いスリット光を用い、瞳孔を通過させないよう照明に注意しながら4象限を評価する。
- 静的隅角鏡検査:Shaffer-Kanski分類・Scheie分類・Spaeth分類で隅角開大度を評価
- 動的・圧迫隅角鏡検査:appositional(接触性)閉塞と synechial(虹彩前癒着=PAS)を鑑別する2)
- ITC が180度以上で2象限以上にわたる場合、閉塞隅角と診断する
前眼部 OCT(AS-OCT)
Section titled “前眼部 OCT(AS-OCT)”非接触で4象限を同時スキャンできる。技師による検査が可能で、暗室・明室両条件での動的な隅角変化評価に適している。
定量的評価指標(いずれも確立途上)2):
- Angle opening distance(AOD)
- Trabecular-iris space area(TISA)
- ITC index(虹彩線維柱帯接触面積)
- Anterior lens vault(ALV)
隅角鏡との不一致はあるが、経時変化の追跡に有用である2)。色情報・新生血管・隅角結節の評価は不可能であり、隅角鏡検査を代替するものではない。
超音波生体顕微鏡(UBM)
Section titled “超音波生体顕微鏡(UBM)”毛様体・虹彩裏面まで評価できる唯一の検査法。プラトー虹彩・悪性緑内障の診断に不可欠である。
プラトー虹彩の特徴的UBM所見:
- 前房中央は比較的深く、虹彩中央部は平坦
- 虹彩根部が厚く前方に屈曲し隅角底が狭い
- 毛様体の前方偏位および毛様溝の消失
- 「double hump sign」:周辺の毛様体突起由来の隆起(周辺hump)と水晶体由来の中心隆起2)
LI後も ITC が持続する症例の約1/3にプラトー虹彩が関与するとされる2)。AS-OCT よりプラトー虹彩の同定に優れる2)。
閉塞隅角疾患の病期分類
Section titled “閉塞隅角疾患の病期分類”| 病期 | ITC ≥ 180° | 眼圧上昇 または PAS | 緑内障性視神経症(GON) |
|---|---|---|---|
| PACS(原発閉塞隅角疑い) | あり | なし | なし |
| PAC(原発閉塞隅角症) | あり | あり | なし |
| PACG(原発閉塞隅角緑内障) | あり | あり | あり |
ITC: iridotrabecular contact。隅角鏡または AS-OCT で評価する2)。
鑑別診断のポイント:
- 悪性緑内障:LI後も浅前房・高眼圧が持続。UBMで硝子体腔への房水異常流入を確認
- 脈絡膜出血:術後急性発症。Bスキャン超音波で確認。眼圧が低〜正常のこともある
- 原田病:両眼性・全身症状(頭痛・耳鳴・皮膚白斑)・毛様体浮腫が特徴
- 水晶体亜脱臼:片眼のみ深い前房+開放隅角の組み合わせで疑う3)
5. 標準的な治療法
Section titled “5. 標準的な治療法”浅前房の治療は原因・病期・緊急度に応じて選択する。
急性緑内障発作(APACA)の緊急対応
Section titled “急性緑内障発作(APACA)の緊急対応”急性発作は眼科救急であり、可能な限り速やかに眼圧を下降させる。
薬物療法(発作直後)
Section titled “薬物療法(発作直後)”| 薬剤 | 用法・用量 | 注意点 |
|---|---|---|
| 20%マンニトール溶液 | 1.0〜2.0 g/kg を30〜60分で点滴静注 | 心不全・腎機能障害では禁忌または慎重投与 |
| グリセオール | 300〜500 mL を45〜90分で点滴 | 糖尿病患者では高血糖に注意 |
| 1〜2%ピロカルピン塩酸塩 | 20〜30分間隔で点眼(1時間に2〜3回) | 高眼圧で括約筋麻痺時は無効。毛様体筋前方移動によりかえって瞳孔ブロック増強の恐れあり1) |
| アセタゾラミド | 10 mg/kg 静注または経口 | 代謝性アシドーシス・電解質異常に注意 |
| 副腎皮質ステロイド点眼 | 通常濃度を適宜 | 炎症沈静化目的 |
高眼圧で虹彩括約筋が麻痺している場合、ピロカルピンの頻回投与は無効であり、毛様体筋の前方移動によって瞳孔ブロックを増強する可能性がある点に注意を要する1)。
代替的急速眼圧下降法
Section titled “代替的急速眼圧下降法”薬物療法が不十分な場合や角膜の透明化を急ぐ場合に選択する。
- 前房穿刺(ACP):30G針で前房穿刺。即時に眼圧を12〜15 mmHg まで正常化できる3)
- アルゴンレーザー周辺虹彩形成術(ALPI):周辺虹彩への収縮性レーザー照射で機械的に隅角を開放。RCTで15〜30分以内に安全な眼圧レベルへの下降が確認されている3)
- レーザー瞳孔形成術(LPP):瞳孔縁の虹彩を532 nm レーザーで収縮・外反させて瞳孔ブロックを解除3)
レーザー虹彩切開術(LI)
Section titled “レーザー虹彩切開術(LI)”瞳孔ブロック解除の根本治療であり、緑内障診療ガイドライン第5版では推奨グレード1Aとされる1)。
- 角膜が十分に透明化してから施行する
- 不透明な角膜では手術的周辺虹彩切除術を考慮する
- 使用レーザー:Nd:YAGレーザー(単独またはアルゴン+YAG併用)
- 術前後にアプラクロニジン塩酸塩点眼(一過性眼圧上昇予防)
- アルゴンレーザー単独は角膜内皮障害のリスクがあり通常は避ける
水晶体摘出術(急性期)
Section titled “水晶体摘出術(急性期)”水晶体を眼内レンズに置き換えることで前房深度が増加し、瞳孔ブロックを根本的に解消する(推奨グレード1A)1)。急性期は術中合併症リスクが高く、熟練した術者が推奨される(推奨グレード1B)1)。
PACS(閉塞隅角疑い)の管理
Section titled “PACS(閉塞隅角疑い)の管理”- PACS に対する予防的LI は6年で47%・14年で70%のPAC発症リスクを低減する2)
- ただし PACS から PAC/急性発作への進展は6年で約4%・14年で約12%と比較的稀2)
- 個々の状況(家族歴・散瞳薬使用頻度・受診困難な環境)を考慮して予防的LIの適応を判断する1)2)
慢性 PAC / PACG の管理
Section titled “慢性 PAC / PACG の管理”LIで瞳孔ブロックを解除した後も高眼圧が持続する場合は、残余の緑内障として薬物・手術治療を追加する1)。
EAGLE試験(Lancet 2016):PAC(眼圧 ≥ 30 mmHg)および PACG(眼圧 ≥ 21 mmHg)に対し、早期水晶体摘出(phaco-IOL)とLIを比較した多施設RCT。3年時点で早期水晶体摘出群がLI群よりも無薬物眼圧コントロール率で約10倍優れ、QOL指標も有意に良好であった4)。この成果に基づき、APAC患者に対し水晶体再建術が第一選択として推奨されている1)。
房水流出路再建術(隅角癒着解離術・線維柱帯切開術・MIGS)は、PASが広範な例に適応される1)。
プラトー虹彩の治療
Section titled “プラトー虹彩の治療”- レーザー隅角形成術(LGP):第一選択。アルゴンレーザー、スポットサイズ500 μm・時間0.2〜0.5秒・出力200 mW を基準に、虹彩の反応をみながら出力を調節し、周辺部虹彩の半周〜全周に1象限15発を目安に照射する
- 縮瞳薬(ピロカルピン等):周辺虹彩を牽引して隅角を開大させる1)
- 水晶体摘出術:毛様体突起の後退を通じた隅角開大効果を期待する1)
加齢した水晶体(厚さ約5 mm)を薄い眼内レンズ(約0.5〜1 mm)に置き換えることで、前房深度が平均1〜2 mm増加する。さらに閉塞隅角眼では、水晶体摘出後に毛様体突起が後方に移動することで隅角がさらに開大する。この二重の機序により瞳孔ブロックが解消され、前房深度の正常化・房水流出路の開放が得られる。EAGLE試験はこの効果がLI単独を大幅に上回ることを大規模RCTで実証している4)。
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”瞳孔ブロック機序
Section titled “瞳孔ブロック機序”相対的瞳孔ブロックは閉塞隅角疾患の最も一般的な病態である。
- 虹彩裏面と水晶体前面の接触面において後房から瞳孔を経由して前房へ流れる房水の流れがブロックされる
- 後房圧が上昇し虹彩が前方へ膨隆(iris bombe)する
- 周辺虹彩が線維柱帯をほぼ完全に覆い隅角閉塞をきたす
- 悪循環:水晶体前方移動→虹彩−水晶体接触面積拡大→瞳孔ブロック増強→さらなる虹彩膨隆
- 瞳孔中間散大位(径 4〜6 mm)で虹彩−水晶体接触面が最大となり瞳孔ブロックが最も生じやすい2)
これが散瞳薬・抗コリン薬・夜間の暗所が急性発作の引き金となる病態生理的根拠である。
プラトー虹彩の病態
Section titled “プラトー虹彩の病態”プラトー虹彩は、毛様体突起の前方偏位により虹彩根部が前方に屈曲した状態をいう。
- 瞳孔が開大すると虹彩根部の折りたたみが隅角底を直接閉塞する(散瞳時直接閉塞)
- 前房中央は比較的深く van Herick 法では見逃しやすい
- UBMで「double hump sign」:周辺の毛様体突起由来の隆起(周辺hump)と中心の水晶体由来の隆起2)
- LI後もITCが持続する例の約1/3にプラトー虹彩が関与する2)
- 完全なLI後も散瞳時に急性発作を起こしうる点が重要
悪性緑内障(aqueous misdirection)
Section titled “悪性緑内障(aqueous misdirection)”- 房水が毛様体後方(硝子体腔)に異常流入する
- 硝子体が前方偏位し水晶体−虹彩隔壁全体を前方へ押し出す
- 全周性の高度浅前房と高眼圧をきたす
- LI に反応しないことが特徴的(鑑別のポイント)
- 治療:アトロピン(1%)+フェニレフリン点眼が第一選択2)
- 無効な場合は前部硝子体切除術(硝子体腔→前房へのバイパス形成)
- 濾過手術後に好発し、閉塞隅角眼で発症リスクが高い
脈絡膜膨張と閉塞隅角
Section titled “脈絡膜膨張と閉塞隅角”脈絡膜の動的変化が閉塞隅角の急性発作に関与する可能性が示唆されている。画像研究では眼圧上昇時に脈絡膜が膨張して後方圧が上昇し、水晶体−虹彩隔壁を前方に押すことで隅角閉塞のトリガーとなる機序が報告されている3)。急性発作が夜間(暗所)・下向き姿勢(脈絡膜うっ血)で起こりやすい背景の一つと考えられる。
白内障手術による前房深度変化
Section titled “白内障手術による前房深度変化”白内障手術により肥厚した水晶体が薄い眼内レンズに置き換わることで前房深度が増加するだけでなく、閉塞隅角眼では水晶体摘出後に毛様体突起が後方に移動してさらに隅角が開大する。この二重の機序がEAGLE試験で示された早期水晶体摘出の高い有効性を支持している4)。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”- 早期水晶体摘出の適応拡大:EAGLE試験の成果を受け、軽症PAC/PACGに対する早期水晶体摘出の適応基準のさらなる拡大が検討されている4)。APACGコンセンサスではAPACA後にLI単独では最大58%がCACGに進展するとして、急性発作後1〜3ヶ月での早期水晶体摘出が推奨されている3)
- MIGS との併用手術:水晶体摘出+隅角癒着解離術(GSL)・goniotomy・trabecular microbypass stent・内視鏡的毛様体光凝固術(ECP)との組み合わせが研究されている。PACGに対するphaco+goniotomy は phaco+trabeculectomy と比較して合併症が少なくQOLが良好との報告がある2)
- AIを用いたPACD スクリーニング:AS-OCT画像の機械学習による閉塞隅角の自動検出・リスク層別化が研究段階にある
- 薬物誘発性閉塞隅角の疫学:SSRI・鼻充血除去薬による閉塞隅角発症リスクのデータ蓄積が進んでいる3)
8. 参考文献
Section titled “8. 参考文献”- 日本緑内障学会緑内障診療ガイドライン改訂委員会. 緑内障診療ガイドライン(第5版). 日眼会誌. 2022;126(2):85-177.
- Gedde SJ, Chopra V, Vinod K, et al. Primary Angle-Closure Disease Preferred Practice Pattern®. Ophthalmology. 2026;133(2):P154-P200.
- Chan PP, Zhang X, Aung T, et al. Controversies, consensuses, and guidelines for acute primary angle closure attack (APACA) by the Asia-Pacific Glaucoma Society (APGS) and the Academy of Asia-Pacific Professors of Ophthalmology (AAPPO). Prog Retin Eye Res. 2025;105:101327.
- Azuara-Blanco A, Burr J, Ramsay C, et al; EAGLE Study Group. Effectiveness of early lens extraction for the treatment of primary angle-closure glaucoma (EAGLE): a randomised controlled trial. Lancet. 2016;388(10052):1389-1397.
