Frequência por Localização
Segmento posterior (vítreo, retina): Representa 58-88% de todos os IOFB. Mais comum.
Segmento anterior (câmara anterior, íris, cristalino): 10-15%.
Cristalino e órbita: 2-8%.

Corpo estranho intraocular (CEIO) é um corpo estranho que penetra a parede do globo ocular vindo de fora e permanece dentro do olho. É uma forma de lesão ocular aberta (OGI) e uma emergência oftalmológica que afeta significativamente o prognóstico visual. Fragmentos metálicos, de vidro, plástico ou madeira entram no olho devido ao uso de martelos, esmeris, furadeiras, cortadores de grama automáticos em fábricas ou oficinas, explosões ou acidentes de trânsito. A maioria são pequenos fragmentos metálicos que entram através da córnea ou esclera, e o tempo até a remoção está fortemente relacionado ao prognóstico visual, exigindo diagnóstico precoce e remoção o mais rápido possível.
A incidência de OGI nos EUA é de 4,5 por 100.000 pessoas/ano, e o CEIO representa 18–41% das OGI 1). Globalmente, o número de casos de CEIO por milhão de pessoas aumentou de 350 em 2008 para mais de 450 em 2019 1). A faixa etária mais afetada são homens de 21–40 anos, com 54–72% das lesões ocorrendo no local de trabalho e cerca de 30% em casa 1). É mais comum em trabalhadores das indústrias metalúrgica, de manufatura e construção, sendo a maioria fragmentos metálicos (ferro, cobre, chumbo, etc.).
A Classificação de Zona de Lesão (Zone of Injury) é usada como classificação de gravidade com base no local da lesão1).
Frequência por Localização
Segmento posterior (vítreo, retina): Representa 58-88% de todos os IOFB. Mais comum.
Segmento anterior (câmara anterior, íris, cristalino): 10-15%.
Cristalino e órbita: 2-8%.
Tipos de Material
Metais: Ferro, cobre, chumbo, zinco, alumínio, níquel, etc. Mais comum.
Não metais: Vidro, plástico, pedra, madeira, fragmentos vegetais, etc.
Orgânicos: Madeira, fibras, fragmentos vegetais. Forte reação tecidual e alto risco de endoftalmite.
Os corpos estranhos intraoculares são classificados nos cinco tipos a seguir de acordo com o local de presença.
Uma pequena partícula de ferro pode não ser percebida no momento da lesão. No entanto, se não for tratada, a siderose pode causar diminuição gradual da visão. Se após trabalhar com metal você sentir moscas volantes ou alteração na visão, deve consultar um oftalmologista imediatamente.
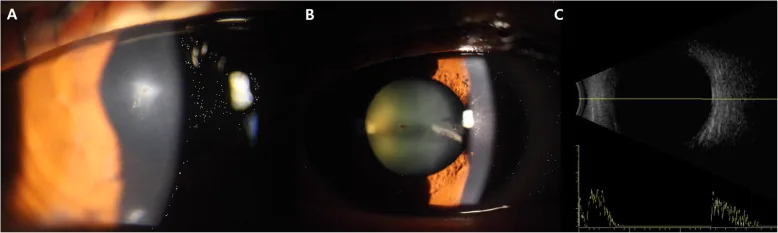
Corpos estranhos pequenos como limalha de ferro podem não causar sintomas claros. Ocorrem dor ocular, lacrimejamento e distúrbios visuais, mas se houver perfuração corneana com vazamento, frequentemente ocorre hipotonia e câmara anterior rasa.
Os achados clínicos do trauma ocular penetrante são variados. Se houver suspeita de ruptura do globo, evite o uso de tonômetro de aplanação 1). Até 55% dos IOFB não são detectados apenas pelo exame clínico, sendo essencial a combinação com exames de imagem 1).
Mesmo que a visão esteja preservada, um corpo estranho pode permanecer dentro do olho. Especialmente limalha de ferro ou fragmentos de cobre, se deixados, podem causar siderose ou calicose, levando à perda de visão após meses a anos. É importante consultar imediatamente após a lesão e realizar uma tomografia computadorizada para descartar IOFB.
O mecanismo mais comum de IOFB é o trabalho com martelo em metal (59%) 5). Outros mecanismos principais estão listados abaixo.
A taxa geral de endoftalmite em IOFB é de 5 a 30% (média de 6,5%)1). Áreas rurais, corpos estranhos orgânicos e atraso no tratamento aumentam o risco.
O efeito nos tecidos varia muito conforme o material do corpo estranho.
| Material | Toxicidade | Principais Complicações |
|---|---|---|
| Ferro / Aço | Moderado | Siderose (crônica) |
| Cobre (puro) | Alto | Calcosse / Pan-oftalmite |
| Vidro / Plástico | Baixo (inerte) | Pode ser deixado in situ em alguns casos |
Ao usar esmeril ou martelo, há risco de fragmentos metálicos entrarem no olho. Use óculos de proteção (de preferência tipo goggle) que atendam às normas ANSI ou JIS. 54-72% dos IOFB ocorrem no local de trabalho, e a maioria pode ser prevenida com proteção adequada1).
O diagnóstico por imagem é essencial para localizar corpos estranhos intraoculares. É importante saber se o corpo é magnético (ferro) ou não magnético (cobre, alumínio, chumbo, zinco, vidro, madeira), e a história da lesão deve ser detalhadamente coletada. As características de cada modalidade são mostradas abaixo.
| Exame | Sensibilidade de detecção | Observações |
|---|---|---|
| TC | Até 95% | Primeira escolha. Eficaz para metal, vidro, pedra |
| Raio-X (método de Waters) | Fragmentos metálicos ≥ 2 mm | Baixa sensibilidade. Apenas para triagem |
| RM | — | Contraindicação absoluta para IOFB metálico |
Independentemente da localização do corpo estranho, considere a possibilidade de infecção e realize cultura bacteriana e fúngica do líquido intraocular.
OTS é um escore prognóstico que prediz a acuidade visual final com base na acuidade visual inicial no momento da lesão, ruptura do globo, endoftalmite, perfuração, descolamento de retina e presença de defeito pupilar aferente relativo (RAPD) 1). É usado para determinar o plano de tratamento e informar o paciente.
Se houver suspeita de corpo estranho intraocular metálico, não realize ressonância magnética. O corpo magnético pode se mover no campo magnético da RM, causando lesão intraocular adicional 1). Primeiro, avalie a presença e a natureza do corpo estranho com TC; a RM só é considerada após confirmação de que não é metálico.
Regime antibiótico sistêmico recomendado1):
As feridas abertas do globo ocular são primeiro fechadas com sutura primária. As orientações para o material de sutura são as seguintes1):
A reparação primária dentro de 24 horas após a lesão é um fator protetor independente para o desenvolvimento de endoftalmite1)7).
Uma vez confirmada a presença de corpo estranho intraocular, a extração deve ser realizada o mais rápido possível para um bom prognóstico visual, tanto pela reconstrução do tecido danificado quanto pelo controle da infecção.
Corpo estranho do segmento anterior
Método de extração: Após manter a câmara anterior com substância viscoelástica, extrair com pinça através de incisão córneo-escleral.
Corpo estranho magnético: Ímã externo pode ser usado para pequenos fragmentos de ferro no segmento anterior.
Indicação: Corpos estranhos intraoculares na câmara anterior, íris ou cristalino.
Corpo Estranho do Segmento Posterior
Procedimento Padrão: Vitrectomia por pequena incisão (PPV) com 23G/25G/27G é o padrão1).
Corpo Estranho Grande (>4 mm): Extraído através de incisão em túnel córneo-escleral1).
Uso de PFCL: A proteção macular com perfluorocarbono líquido (PFCL) é controversa1).
Corpo estranho na câmara anterior, ângulo ou íris: Faça uma incisão córneo-escleral suficientemente larga, injete material viscoelástico suficiente na câmara anterior para manter o espaço. Após garantir que o corpo estranho não se mova, extraia com pinça evitando danos ao endotélio corneano ou cristalino.
Corpo estranho intralenticular: Injete material viscoelástico suficiente na câmara anterior, extraia primeiro o corpo estranho com ímã ou pinça. Se a cápsula posterior não estiver danificada, realize a extração do cristalino e implante de lente intraocular como na cirurgia de catarata comum. Se a cápsula posterior estiver rompida, realize vitrectomia.
Corpo estranho vítreo-retiniano: Se o corpo estranho for grande e magnético e a ferida perfurante da córnea for grande, pode ser extraído com um grande ímã. Geralmente, por vitrectomia usando ímã intraocular, micropinça ou pinça de diamante, faça uma incisão cirúrgica do tamanho do corpo estranho no limbo ou pars plana e extraia.
Corpo estranho coroidal e escleral: Incise a esclera em meia espessura sobre o corpo estranho enquanto visualiza o fundo, como na cirurgia de buckling escleral, extraia com ímã ou pinça, depois realize criocoagulação.
A administração intravítrea é realizada de acordo com o risco de endoftalmite. Os medicamentos e doses recomendados são mostrados abaixo 1). Antibióticos são adicionados ao líquido de perfusão da vitrectomia de acordo com a endoftalmite bacteriana.
| Medicamento | Dose | Cobertura |
|---|---|---|
| Vancomicina | 1,0 mg/0,1 mL | Cobertura para Gram-positivos |
| Ceftazidima | 2,25 mg/0,1 mL | Cobertura para Gram-negativos |
| Voriconazol | 50–100 μg/0,1 mL | Casos de contaminação por solo em áreas rurais (risco fúngico) 1)3) |
A urgência varia de acordo com o material do corpo estranho 1).
Para perfurações grandes na esclera posterior, foi relatada eficácia de um tampão de três camadas (técnica de preenchimento interno) usando esclera de doador, membrana amniótica e cola de fibrina4).
Recomenda-se o reparo primário da ferida aberta do globo ocular dentro de 24 horas. O reparo em 24 horas foi relatado como fator protetor independente para o desenvolvimento de endoftalmite1)7). Corpos estranhos de metais tóxicos (ferro, cobre) ou materiais orgânicos devem ser extraídos imediatamente, enquanto corpos inertes como vidro podem aguardar em alguns casos.
Depende do material. Metais tóxicos como ferro e cobre e materiais orgânicos devem ser removidos em princípio devido ao risco de dano tecidual e endoftalmite. Para corpos inertes como vidro e plástico, pode-se optar por mantê-los se o risco de complicações da extração for alto1). É necessária avaliação individual por um oftalmologista especialista.
Quando um corpo estranho de ferro permanece no olho, o ferro ioniza-se em íons divalentes e trivalentes, difunde-se pelo olho e acumula-se em vários tecidos2).
A toxicidade de corpos estranhos de cobre varia com a pureza do cobre. O cobre tem afinidade por membranas basais, como a membrana limitante interna.
Fragmentos de plantas, lascas de madeira, fibras de algodão, etc., causam reação tecidual granulomatosa intensa e endoftalmite1). Em princípio, devem ser removidos imediatamente. Por outro lado, fibras de algodão que entram após injeção intravítrea são relativamente inertes e podem não necessitar de remoção em alguns casos6).
Quando um corpo estranho está completamente encravado na coroide, a remoção pode ser tecnicamente impossível 5). Se a inflamação de longo prazo persistir, pode levar à enucleação.
No pós-operatório, pode evoluir para vitreorretinopatia proliferativa (PVR). Se a úvea estiver gravemente danificada, pode ocorrer oftalmia simpática. A endoftalmite também deve receber atenção máxima.
Zhao et al. (2025) relataram um novo extrator magnético (JIN magnetic foreign body extractor) usando uma liga de terras raras-ouro 2). É compatível com portas de 20-27G, e a força magnética de 254-86,3 Gauss-segundo (Gs) pode ser controlada liga/desliga por pedal. A importância da extração precoce também é enfatizada para prevenir a toxicidade do epitélio pigmentar da retina devido à liberação de íons de ferro 2).
Celo et al. (2023) relataram uma técnica de fechamento interno de perfuração posterior com tampão de três camadas combinando esclera doadora, membrana amniótica e cola de fibrina 4). É considerada uma alternativa promissora para perfuração posterior onde a sutura externa convencional é difícil.
Mishra et al. (2023) realizaram vitrectomia bilateral simultânea por dois cirurgiões em dois casos de trauma ocular aberto bilateral por explosivos 3). Isso pode reduzir o tempo de anestesia geral em comparação com a cirurgia sequencial por um único cirurgião, sendo considerado uma opção útil no manejo de trauma bilateral.
McMaster et al. (2025) publicaram uma revisão sistemática e meta-análise do momento do reparo primário no trauma ocular aberto 7). O reparo dentro de 24 horas é um fator protetor independente para endoftalmite, apoiando o benefício do reparo precoce com evidências atualizadas.
Drnovsek et al. (2022) relataram um caso de fibra de algodão que entrou na cavidade vítrea após injeção intravítrea 6). A fibra de algodão é relativamente inerte, e deve-se considerar observação contínua ou remoção endoscópica. Está sendo cada vez mais reconhecida como IOFB iatrogênico.
Há relatos de que 15% dos pacientes pediátricos pós-trauma desenvolvem TAG, TEPT ou depressão, destacando a importância do suporte psicológico em paralelo ao tratamento oftalmológico 1).