ความถี่ตามตำแหน่ง
ส่วนหลังของตา (วุ้นตา, จอประสาทตา): คิดเป็น 58-88% ของ IOFB ทั้งหมด พบบ่อยที่สุด
ส่วนหน้าของตา (ช่องหน้าตา, ม่านตา, เลนส์ตา): 10-15%
เลนส์ตาและเบ้าตา: 2-8%

สิ่งแปลกปลอมในลูกตา (IOFB) คือสิ่งแปลกปลอมที่ทะลุผนังลูกตาจากภายนอกและค้างอยู่ภายในลูกตา เป็นรูปแบบหนึ่งของการบาดเจ็บลูกตาทะลุ (OGI) และเป็นภาวะฉุกเฉินทางจักษุวิทยาที่ส่งผลอย่างมากต่อพยากรณ์การมองเห็น เศษโลหะ แก้ว พลาสติก หรือไม้ เข้าสู่ลูกตาเนื่องจากการใช้ค้อน เครื่องเจียร สว่าน เครื่องตัดหญ้าอัตโนมัติในโรงงานหรือโรงซ่อม การระเบิด หรืออุบัติเหตุจราจร ส่วนใหญ่เป็นเศษโลหะขนาดเล็กที่เข้าทางกระจกตาหรือตาขาว และระยะเวลาจนถึงการนำออกมีความสัมพันธ์อย่างมากกับพยากรณ์การมองเห็น จึงจำเป็นต้องวินิจฉัยแต่เนิ่นๆ และนำออกโดยเร็วที่สุด
อุบัติการณ์ของ OGI ในสหรัฐอเมริกาคือ 4.5 ต่อ 100,000 คนต่อปี และ IOFB คิดเป็น 18–41% ของ OGI 1) ทั่วโลก จำนวนผู้ป่วย IOFB ต่อล้านคนเพิ่มขึ้นจาก 350 รายในปี 2008 เป็นมากกว่า 450 รายในปี 2019 1) กลุ่มผู้ป่วยที่พบบ่อยที่สุดคือเพศชายอายุ 21–40 ปี โดยสถานที่บาดเจ็บคือที่ทำงาน 54–72% และที่บ้านประมาณ 30% 1) พบมากในคนงานในอุตสาหกรรมการผลิตโลหะ การแปรรูป และการก่อสร้าง โดยส่วนใหญ่เป็นเศษโลหะ (เหล็ก ทองแดง ตะกั่ว ฯลฯ)
การจำแนกโซนการบาดเจ็บ (Zone of Injury) ใช้เป็นเกณฑ์การจำแนกความรุนแรงตามตำแหน่งที่ได้รับบาดเจ็บ1)
ความถี่ตามตำแหน่ง
ส่วนหลังของตา (วุ้นตา, จอประสาทตา): คิดเป็น 58-88% ของ IOFB ทั้งหมด พบบ่อยที่สุด
ส่วนหน้าของตา (ช่องหน้าตา, ม่านตา, เลนส์ตา): 10-15%
เลนส์ตาและเบ้าตา: 2-8%
ประเภทของวัสดุ
โลหะ: เหล็ก, ทองแดง, ตะกั่ว, สังกะสี, อะลูมิเนียม, นิกเกิล ฯลฯ พบบ่อยที่สุด
อโลหะ: แก้ว, พลาสติก, หิน, ไม้, เศษพืช ฯลฯ
อินทรีย์: ไม้, เส้นใย, เศษพืช ปฏิกิริยาของเนื้อเยื่อรุนแรง ความเสี่ยงต่อการอักเสบในลูกตาสูง
สิ่งแปลกปลอมในลูกตาแบ่งออกเป็น 5 ประเภทตามตำแหน่งที่อยู่ดังนี้
เศษเหล็กเล็กๆ อาจไม่รู้สึกตัวขณะได้รับบาดเจ็บ แต่หากปล่อยทิ้งไว้ อาจเกิดสนิมเหล็กทำให้การมองเห็นค่อยๆ ลดลง หากหลังจากทำงานกับโลหะแล้วรู้สึกมีจุดลอยหรือการมองเห็นเปลี่ยนไป ควรรีบไปพบจักษุแพทย์ทันที
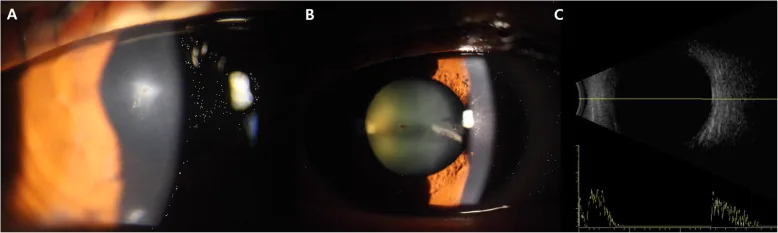
สิ่งแปลกปลอมขนาดเล็ก เช่น ผงเหล็ก อาจไม่ทำให้รู้สึกถึงการบาดเจ็บชัดเจน อาจมีอาการปวดตา น้ำตาไหล และการมองเห็นผิดปกติ แต่ถ้ามีแผลทะลุกระจกตาที่มีการรั่ว มักทำให้ความดันลูกตาต่ำและช่องหน้าม่านตาตื้น
อาการแสดงทางคลินิกของการบาดเจ็บทะลุลูกตามีความหลากหลาย หากสงสัยว่าลูกตาฉีกขาด ควรหลีกเลี่ยงการใช้เครื่องวัดความดันลูกตาแบบกดทับ 1) มากถึง 55% ของ IOFB ไม่สามารถตรวจพบได้จากการตรวจทางคลินิกเพียงอย่างเดียว ดังนั้นจึงจำเป็นต้องใช้ร่วมกับการตรวจวินิจฉัยทางภาพ 1)
แม้ว่าการมองเห็นจะยังดีอยู่ สิ่งแปลกปลอมอาจยังคงอยู่ในลูกตา โดยเฉพาะผงเหล็กหรือเศษทองแดง หากปล่อยทิ้งไว้อาจทำให้เกิดภาวะเหล็กเป็นพิษหรือทองแดงเป็นพิษ ซึ่งนำไปสู่การสูญเสียการมองเห็นในอีกหลายเดือนถึงหลายปี สิ่งสำคัญคือต้องไปพบแพทย์ทันทีหลังจากได้รับบาดเจ็บและทำ CT scan เพื่อแยก IOFB
กลไกการบาดเจ็บที่พบบ่อยที่สุดของ IOFB คือการทำงานกับค้อนบนโลหะ (59%) 5) กลไกหลักอื่นๆ แสดงไว้ด้านล่าง
อัตราการเกิด endophthalmitis โดยรวมของ IOFB อยู่ที่ 5–30% (เฉลี่ย 6.5%)1) พื้นที่ชนบท สิ่งแปลกปลอมอินทรีย์ และการรักษาที่ล่าช้าเพิ่มความเสี่ยง
ผลกระทบต่อเนื้อเยื่อแตกต่างกันอย่างมากตามวัสดุของสิ่งแปลกปลอม
| วัสดุ | ความเป็นพิษ | ภาวะแทรกซ้อนหลัก |
|---|---|---|
| เหล็ก / เหล็กกล้า | ปานกลาง | ภาวะเหล็กเป็นพิษ (เรื้อรัง) |
| ทองแดง (บริสุทธิ์) | สูง | ภาวะทองแดงเป็นพิษ / ตาอักเสบทั้งลูกตา |
| แก้ว / พลาสติก | ต่ำ (เฉื่อย) | อาจทิ้งไว้ในบางกรณี |
เมื่อใช้เครื่องเจียรหรือค้อน มีความเสี่ยงที่เศษโลหะจะกระเด็นเข้าตา ต้องสวมแว่นตาป้องกัน (แบบครอบตาจะดีที่สุด) ที่ได้มาตรฐาน ANSI หรือ JIS IOFB 54-72% เกิดขึ้นในที่ทำงาน และส่วนใหญ่สามารถป้องกันได้ด้วยอุปกรณ์ป้องกันที่เหมาะสม1).
การตรวจวินิจฉัยด้วยภาพเป็นสิ่งจำเป็นในการระบุตำแหน่งของสิ่งแปลกปลอมในลูกตา การทราบว่าสิ่งแปลกปลอมเป็นแม่เหล็ก (เหล็ก) หรือไม่เป็นแม่เหล็ก (ทองแดง อะลูมิเนียม ตะกั่ว สังกะสี แก้ว ไม้) เป็นสิ่งสำคัญ และควรสอบถามประวัติการบาดเจ็บอย่างละเอียด ลักษณะเฉพาะของแต่ละวิธีแสดงไว้ด้านล่าง
| การตรวจ | ความไวในการตรวจพบ | หมายเหตุ |
|---|---|---|
| CT | สูงสุด 95% | ตัวเลือกแรก มีประสิทธิภาพสำหรับโลหะ แก้ว หิน |
| X-ray (วิธี Waters) | ชิ้นโลหะ ≥ 2 มม. | ความไวต่ำ ใช้เพื่อคัดกรองเท่านั้น |
| MRI | — | ห้ามใช้โดยเด็ดขาด สำหรับ IOFB ที่เป็นโลหะ |
ไม่ว่าสิ่งแปลกปลอมจะอยู่ตำแหน่งใด ให้พิจารณาความเป็นไปได้ของการติดเชื้อและทำการเพาะเชื้อแบคทีเรียและเชื้อราจากของเหลวในลูกตา
OTS เป็นคะแนนพยากรณ์โรคที่ทำนายการมองเห็นสุดท้ายโดยพิจารณาจากการมองเห็นครั้งแรกเมื่อได้รับบาดเจ็บ, ลูกตาแตก, เยื่อบุตาอักเสบ, การทะลุ, จอประสาทตาหลุด และการมี RAPD 1) ใช้ในการกำหนดแผนการรักษาและอธิบายให้ผู้ป่วยเข้าใจ
หากสงสัยว่ามีสิ่งแปลกปลอมในลูกตาเป็นโลหะ ห้ามทำ MRI วัตถุแม่เหล็กอาจเคลื่อนที่ในสนามแม่เหล็กของ MRI ทำให้เกิดการบาดเจ็บในลูกตาเพิ่มเติม 1) ขั้นแรกให้ประเมินว่ามีสิ่งแปลกปลอมและลักษณะของมันด้วย CT; จะพิจารณา MRI ต่อเมื่อยืนยันว่าไม่ใช่โลหะ
สูตรยาปฏิชีวนะทั่วร่างกายที่แนะนำ1):
แผลเปิดของลูกตาจะถูกปิดด้วยการเย็บปิดแผลขั้นต้นก่อน แนวทางเกี่ยวกับวัสดุเย็บมีดังนี้1):
การซ่อมแซมขั้นต้นภายใน 24 ชั่วโมงหลังการบาดเจ็บเป็นปัจจัยป้องกันอิสระต่อการเกิดเยื่อบุตาอักเสบ1)7).
เมื่อยืนยันว่ามีสิ่งแปลกปลอมในลูกตา ควรนำสิ่งแปลกปลอมออกโดยเร็วที่สุด เพื่อให้พยากรณ์การมองเห็นที่ดี ทั้งในด้านการสร้างเนื้อเยื่อที่เสียหายขึ้นใหม่และการควบคุมการติดเชื้อ
สิ่งแปลกปลอมในส่วนหน้าของลูกตา
วิธีการนำออก: หลังจากรักษาช่องหน้าลูกตาด้วยสารหนืดยืดหยุ่นแล้ว นำออกด้วยคีมผ่านแผลเปิดที่กระจกตาและตาขาว
สิ่งแปลกปลอมที่เป็นแม่เหล็ก: สามารถใช้แม่เหล็กภายนอกสำหรับเศษเหล็กขนาดเล็กในส่วนหน้าของลูกตาได้
ข้อบ่งชี้: สิ่งแปลกปลอมในลูกตาในช่องหน้าตา, ม่านตา หรือเลนส์แก้วตา
สิ่งแปลกปลอมส่วนหลังของลูกตา
วิธีการมาตรฐาน: การตัดแก้วตาแผลเล็ก (PPV) ด้วย 23G/25G/27G เป็นมาตรฐาน1).
สิ่งแปลกปลอมขนาดใหญ่ (>4 มม.): นำออกผ่านแผลอุโมงค์กระจกตา-ตาขาว1).
การใช้ PFCL: การป้องกันจอประสาทตาด้วยเพอร์ฟลูออโรคาร์บอนเหลว (PFCL) ยังเป็นที่ถกเถียง1).
สิ่งแปลกปลอมในช่องหน้าตา, มุมตา หรือม่านตา: ทำแผลกระจกตา-ตาขาวให้กว้างพอ ฉีดสารหนืดหยุ่นเพียงพอในช่องหน้าตาเพื่อรักษาช่องว่าง หลังจากมั่นใจว่าสิ่งแปลกปลอมไม่เคลื่อนที่ ให้นำออกด้วยคีมหลีกเลี่ยงการบาดเจ็บต่อเอ็นโดทีเลียมกระจกตาหรือเลนส์แก้วตา
สิ่งแปลกปลอมในเลนส์แก้วตา: ฉีดสารหนืดหยุ่นเพียงพอในช่องหน้าตา นำสิ่งแปลกปลอมออกก่อนด้วยแม่เหล็กหรือคีม ถ้าแคปซูลหลังไม่เสียหาย จากนั้นนำเลนส์แก้วตาออกและใส่เลนส์แก้วตาเทียมเช่นเดียวกับการผ่าตัดต้อกระจกทั่วไป ถ้าแคปซูลหลังฉีกขาด ให้ทำการตัดแก้วตา
สิ่งแปลกปลอมในแก้วตา-จอตา: ถ้าสิ่งแปลกปลอมมีขนาดใหญ่และเป็นแม่เหล็ก และแผลทะลุกระจกตากว้าง สามารถนำออกด้วยแม่เหล็กขนาดใหญ่ โดยทั่วไป ผ่านการตัดแก้วตาโดยใช้แม่เหล็กในลูกตา คีมจุลศัลยกรรม หรือคีมเพชร ทำแผลผ่าตัดขนาดเท่าสิ่งแปลกปลอมที่ลิมบัสหรือพาร์สพลานาแล้วนำออก
สิ่งแปลกปลอมในคอรอยด์และตาขาว: ผ่าตาขาวครึ่งความหนาเหนือสิ่งแปลกปลอมขณะมองเห็นจอตา เช่นเดียวกับการผ่าตัดเสริมตาขาว นำออกด้วยแม่เหล็กหรือคีม จากนั้นทำการจี้เย็น
การให้ยาเข้าช่องวุ้นตาทำตามความเสี่ยงของเยื่อบุตาอักเสบ ยาและขนาดที่แนะนำแสดงไว้ด้านล่าง 1) มีการเติมยาปฏิชีวนะลงในน้ำล้างระหว่างการผ่าตัดวุ้นตาตามแนวทางการรักษาเยื่อบุตาอักเสบจากแบคทีเรีย
| ยา | ขนาด | ครอบคลุม |
|---|---|---|
| แวนโคมัยซิน | 1.0 มก./0.1 มล. | ครอบคลุมแบคทีเรียแกรมบวก |
| เซฟตาซิดิม | 2.25 มก./0.1 มล. | ครอบคลุมแบคทีเรียแกรมลบ |
| โวริโคนาโซล | 50–100 ไมโครกรัม/0.1 มล. | กรณีปนเปื้อนดินในพื้นที่ชนบท (ความเสี่ยงเชื้อรา) 1)3) |
ระดับความเร่งด่วนแตกต่างกันไปตามวัสดุของสิ่งแปลกปลอม 1).
สำหรับการทะลุขนาดใหญ่ที่ผนังลูกตาส่วนหลัง มีรายงานประสิทธิภาพของปลั๊กสามชั้น (เทคนิคการอุดจากด้านใน) โดยใช้ผนังลูกตาจากผู้บริจาค เยื่อหุ้มน้ำคร่ำ และกาวไฟบริน4).
แนะนำให้ซ่อมแซมเบื้องต้นของแผลเปิดลูกตาภายใน 24 ชั่วโมง มีรายงานว่าการซ่อมแซมภายใน 24 ชั่วโมงเป็นปัจจัยป้องกันอิสระต่อการเกิดการติดเชื้อในลูกตา1)7) สิ่งแปลกปลอมที่เป็นโลหะมีพิษ (เหล็ก ทองแดง) หรือสารอินทรีย์ต้องนำออกทันที ส่วนสิ่งแปลกปลอมเฉื่อยเช่นแก้วอาจรอได้ในบางกรณี
ขึ้นอยู่กับวัสดุ โลหะมีพิษเช่นเหล็ก ทองแดง และสารอินทรีย์โดยหลักการต้องเอาออกเนื่องจากเสี่ยงต่อการทำลายเนื้อเยื่อและการติดเชื้อในลูกตา สำหรับสิ่งแปลกปลอมเฉื่อยเช่นแก้วและพลาสติก อาจเลือกเก็บไว้หากความเสี่ยงของภาวะแทรกซ้อนจากการนำออกสูง1) จำเป็นต้องประเมินเป็นรายบุคคลโดยจักษุแพทย์ผู้เชี่ยวชาญ
เมื่อสิ่งแปลกปลอมที่เป็นเหล็กค้างอยู่ในตา เหล็กจะแตกตัวเป็นไอออนบวกสองและสามวาเลนซ์ แพร่กระจายในตา และสะสมในเนื้อเยื่อต่างๆ2).
ความเป็นพิษของสิ่งแปลกปลอมทองแดงขึ้นอยู่กับความบริสุทธิ์ของทองแดง ทองแดงมีความสัมพันธ์กับเยื่อฐาน เช่น เยื่อลิมิตันส์ชั้นใน
เศษพืช, เศษไม้, เส้นใยฝ้าย ฯลฯ ทำให้เกิดปฏิกิริยาเนื้อเยื่อแบบแกรนูโลมาอย่างรุนแรงและเยื่อบุตาอักเสบ1) โดยหลักการแล้ว ต้องนำออกทันที ในทางกลับกัน เส้นใยฝ้ายที่หลงเหลือหลังการฉีดเข้าแก้วตา (intravitreal) ค่อนข้างเฉื่อยและอาจไม่จำเป็นต้องนำออกในบางกรณี6)
เมื่อสิ่งแปลกปลอมฝังอยู่ในคอรอยด์อย่างสมบูรณ์ การนำออกอาจเป็นไปไม่ได้ในทางเทคนิค 5) หากมีการอักเสบเรื้อรังต่อเนื่อง อาจนำไปสู่การเอาลูกตาออก
หลังผ่าตัด อาจพัฒนาเป็นจอตาเสื่อมชนิดโปรลิเฟอเรทีฟ วิเทรโอเรติโนพาธี (PVR) หากยูเวียได้รับความเสียหายรุนแรง อาจเกิดเยื่อบุตาอักเสบจากภูมิคุ้มกันร่วม (sympathetic ophthalmia) ต้องให้ความสำคัญสูงสุดต่อการติดเชื้อในลูกตา (endophthalmitis) ด้วย
Zhao และคณะ (2025) รายงานเครื่องมือนำสิ่งแปลกปลอมออกด้วยแม่เหล็กชนิดใหม่ (JIN magnetic foreign body extractor) ที่ใช้โลหะผสมทองคำ-แร่หายาก 2) รองรับพอร์ตขนาด 20-27G สามารถควบคุมแรงแม่เหล็ก 254-86.3 เกาส์-วินาที (Gs) ด้วยแป้นเหยียบเปิด/ปิด นอกจากนี้ยังเน้นย้ำความสำคัญของการนำออกเร็วเพื่อป้องกันพิษต่อเยื่อบุผิวรงควัตถุจอตาจากการปล่อยไอออนเหล็ก 2)
Celo และคณะ (2023) รายงานเทคนิคการปิดด้านในของการทะลุด้านหลังด้วยจุกสามชั้นที่รวมตาขาวผู้บริจาค เยื่อหุ้มน้ำคร่ำ และกาวไฟบริน 4) เทคนิคนี้ได้รับความสนใจในฐานะทางเลือกสำหรับการทะลุด้านหลังซึ่งการเย็บภายนอกแบบเดิมทำได้ยาก
Mishra และคณะ (2023) ทำการผ่าตัดวุ้นตา (vitrectomy) พร้อมกันทั้งสองข้างโดยศัลยแพทย์สองคนในผู้ป่วยบาดเจ็บลูกตาทะลุเปิดสองข้างจากวัตถุระเบิด 2 ราย 3) วิธีนี้สามารถลดระยะเวลาการดมยาสลบเมื่อเทียบกับการผ่าตัดทีละข้างโดยศัลยแพทย์คนเดียว และถือเป็นทางเลือกที่มีประโยชน์ในการจัดการบาดเจ็บสองข้าง
McMaster และคณะ (2025) ตีพิมพ์ทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมานของระยะเวลาซ่อมแซมครั้งแรกในการบาดเจ็บลูกตาทะลุเปิด 7) การซ่อมแซมภายใน 24 ชั่วโมงเป็นปัจจัยป้องกันอิสระต่อการติดเชื้อในลูกตา (endophthalmitis) สนับสนุนประโยชน์ของการซ่อมแซมเร็วด้วยหลักฐานล่าสุด
Drnovsek และคณะ (2022) รายงานกรณีเส้นใยฝ้ายที่เข้าไปในช่องว่างแก้วตาหลังการฉีดยาเข้าจอตา 6) เส้นใยฝ้ายค่อนข้างเฉื่อย ควรพิจารณาสังเกตต่อเนื่องหรือนำออกด้วยการส่องกล้อง กำลังเป็นที่รู้จักมากขึ้นในฐานะสิ่งแปลกปลอมในลูกตาที่เกิดจากหัตถการ
มีรายงานว่า 15% ของผู้ป่วยเด็กหลังบาดเจ็บเกิดโรควิตกกังวลทั่วไป โรคเครียดหลังเหตุสะเทือนขวัญ หรือโรคซึมเศร้า ซึ่งชี้ให้เห็นถึงความสำคัญของการสนับสนุนทางจิตใจควบคู่ไปกับการรักษาทางจักษุวิทยา 1)