การตัดน้ำวุ้นตา ผ่านพาร์สพลานา (PPV ) เป็นวิธีการผ่าตัดพื้นฐานสำหรับส่วนหลังของตา โดยใส่อุปกรณ์ผ่านพาร์สพลานาเพื่อจัดการกับน้ำวุ้นตา และรอยโรค
นับตั้งแต่การนำเครื่องตัดน้ำวุ้นตา ไฟฟ้ามาใช้โดย Machemer ในทศวรรษ 1970 ปัจจุบันการผ่าตัดน้ำวุ้นตา แบบแผลเล็ก (MIVS) ด้วยอุปกรณ์ขนาดเล็กพิเศษ 25-27 เกจ ได้กลายเป็นมาตรฐานหลัก
จอประสาทตาลอก , รูจุดรับภาพ, เยื่อเหนือจอประสาทตา , จอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative, ภาวะติดเชื้อในลูกตา และโรคส่วนหลังอื่นๆ อีกมากมายเป็นข้อบ่งชี้ในรูจุดรับภาพชนิดทะลุตลอดความหนา (FTMH) การปิดรูเกิดขึ้นประมาณ 95% หลังการผ่าตัด 4)
การบินหลังการอัดแก๊สมีความเสี่ยงต่อการเพิ่มความดันลูกตา (สูงถึง 42 มม.ปรอท) และเป็นข้อห้ามจนกว่าแก๊สจะหายไป 1)
การใช้ไนตรัสออกไซด์ (แก๊สหัวเราะ) เป็นข้อห้ามเด็ดขาดเมื่อยังมีแก๊สในลูกตา (SF₆, C₃F₈ ฯลฯ) เนื่องจากการขยายตัวของฟองแก๊สอาจทำให้ความดันลูกตา เพิ่มขึ้นเฉียบพลันและหลอดเลือดแดงจอประสาทตา ส่วนกลางอุดตัน (ตาบอด) 4)
กรณีส่วนใหญ่สามารถทำได้ภายใต้การระงับความรู้สึกแบบมีผู้ดูแล (MAC) ร่วมกับการระงับความรู้สึกเฉพาะที่ (การฉีดยาชาใต้ Tenon หรือ retrobulbar, lidocaine 2% 3-4 มล.) 4, 7)
การตัดน้ำวุ้นตา ผ่านพาร์สพลานา (PPV ) คือการผ่าตัดที่ทำภายในตาเพื่อรักษารอยโรคที่จอประสาทตา และน้ำวุ้นตา หรือเรียกอีกอย่างว่าการผ่าตัดน้ำวุ้นตา โดยทั่วไปจะใส่เครื่องตัดน้ำวุ้นตา ผ่านพาร์สพลานาเพื่อตัดน้ำวุ้นตา ออก และทำการลอกเยื่อ, การจี้ด้วยแสง , การอัดแก๊ส ฯลฯ ตามโรคเพื่อรักษาโรคจอประสาทตา
การผ่าตัดน้ำวุ้นตา ประกอบด้วยระบบสามพอร์ต (Three Port System) โดยใช้เครื่องมืออิสระสามชิ้น
สายให้สารน้ำ (Infusion Cannula) : เพื่อให้สารน้ำภายในดวงตาพร้อมรักษาความดันลูกตา เครื่องตัดน้ำวุ้นตา (Vitreous Cutter) : เพื่อดูดและตัดน้ำวุ้นตา แสงส่องภายในตา (Endoillumination) : เพื่อส่องสว่างบริเวณผ่าตัดโดยใช้หัววัดนำแสงหรือแสงแบบโคมระย้า
การผ่าตัดน้ำวุ้นตา สมัยใหม่เริ่มขึ้นในทศวรรษ 1970 ด้วยการผ่าตัดน้ำวุ้นตา ผ่านพาร์สพลานาโดยใช้เครื่องตัดน้ำวุ้นตา ไฟฟ้าที่พัฒนาโดย Machemer ในญี่ปุ่น ลูกศิษย์ของ Machemer คือ Tano และ Hida ได้ทำงานอย่างแข็งขันในการเผยแพร่การผ่าตัดน้ำวุ้นตา
มีต้นกำเนิดจากรายงานของ Kasner ในปี 1969 เกี่ยวกับ “การผ่าตัดน้ำวุ้นตา แบบเปิด” และในปี 1974 O’Malley ได้กำหนดแนวทางการผ่าตัดผ่านเยื่อบุตา ด้วยเข็มขนาด 20 เกจ (G) ต่อมาเครื่องมือมีขนาดเล็กลงเป็น 25G, 23G และ 27G และการผ่าตัดน้ำวุ้นตา แบบแผลเล็ก (MIVS) ได้กลายเป็นกระแสหลักในปัจจุบัน 6)
วัตถุประสงค์ของการผ่าตัดแบ่งออกเป็น 8 ข้อดังนี้
การกำจัดความขุ่นของน้ำวุ้นตา : ในกรณีความขุ่นจากการอักเสบหรือเลือดออกที่ทำให้การมองเห็น ลดลงหรือขัดขวางการวินิจฉัยและการรักษาการกำจัดการดึงรั้งของน้ำวุ้นตา : ใน VMT , จอประสาทตาลอก , จอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative, ROP เป็นต้นการกำจัดไซโตไคน์ : ในจอประสาทตาเสื่อมจากเบาหวาน ชนิด proliferative, ต้อหิน ชนิด neovascular, RVO , ม่านตาอักเสบ ที่มี VEGF และไซโตไคน์อักเสบในระดับสูงการกำจัดรอยโรคใต้จอประสาทตา : เช่น เลือดออกจากจอประสาทตา เสื่อมตามอายุ, เลือดออกจากหลอดเลือดโป่งพองแตก, เส้นใยใต้จอประสาทตา ใน PVR เป็นต้นการควบคุมความดันลูกตา : ในต้อหินชนิดร้าย แรง, ความดันน้ำวุ้นตา สูงในภาวะต้อหิน เฉียบพลันการกำจัดสิ่งแปลกปลอมในลูกตา : เช่น สิ่งแปลกปลอมจากการบาดเจ็บ, เลนส์แก้วตาเทียม หลุดการล้างจุดติดเชื้อ : การกำจัดแบคทีเรียและเอนโดทอกซินในเยื่อบุตาอักเสบ การตัดชิ้นเนื้อ : การตัดชิ้นเนื้อวุ้นตา การตรวจเซลล์ และการวัดไซโตไคน์เมื่อสงสัยมะเร็งต่อมน้ำเหลืองชนิดร้าย
จอประสาทตาลอก ชนิดมีรอยฉีกขาด (RRD)วุ้นตา ส่วนหลัง (PVD ) เกิดขึ้นแล้ว รอยฉีกขาดลึก หรือรอยฉีกขาดหลายแห่ง ในผู้ป่วยอายุน้อยที่ยังไม่มี PVD การผ่าตัดแบบบัคกลิงอาจเป็นข้อบ่งชี้จอประสาทตาเสื่อมจากเบาหวาน ชนิดเพิ่มจำนวน (PDR)วุ้นตา และจอประสาทตาลอก แบบดึงรั้งเป็นข้อบ่งชี้ในการผ่าตัดรูจุดรับภาพชนิดทะลุตลอดความหนา (FTMH) : ระยะที่ 2–4 ในระยะที่ 1 หากไม่มีการมองเห็น ลดลง ให้สังเกตอาการเยื่อเหนือจอประสาทตา (ERM ) / การดึงรั้งวุ้นตา จุดรับภาพ (VMT )ภาพบิดเบี้ยว หรือการมองเห็น ลดลง ถือเป็นข้อบ่งชี้ในการผ่าตัดเลือดออกในวุ้นตา : การกำจัดความขุ่นจากสาเหตุต่างๆเยื่อบุตาอักเสบ สิ่งแปลกปลอมในลูกตา จอประสาทตา ในทารกคลอดก่อนกำหนด (ROP )จอประสาทตาลอก แบบดึงรั้งจากเนื้อเยื่อ增生หลังการจี้แสง หลักการคือผ่าตัดเร็ว ก่อนจอประสาทตาลอก ทั้งหมดจอประสาทตาลอก ร่วมกับรอยฉีกขาดขนาดใหญ่PPV 2) มะเร็งต่อมน้ำเหลืองชนิดร้ายในลูกตา : เพื่อการตัดชิ้นเนื้อ (การตรวจเซลล์และการวัดความเข้มข้นของไซโตไคน์)
Q
การตัดวุ้นตาผ่านพาร์สพลานาใช้ยาสลบชนิดใด?
A
ปัจจุบัน การผ่าตัดตัดวุ้นตา ส่วนใหญ่สามารถทำได้ภายใต้การระงับความรู้สึกแบบมีผู้ดูแล (MAC) ร่วมกับการฉีดยาชาเฉพาะที่ (ใต้เทนอนหรือหลังลูกตา) 4, 7) ใช้ลิโดเคน 2% ปริมาณ 3–4 มล. เพื่อบรรเทาปวดและหยุดการเคลื่อนไหวของลูกตา การดมยาสลบเลือกใช้ในเด็ก ผู้ป่วยโรคจิต การผ่าตัดนาน การผ่าตัดแบบบัคกลิงตาขาว และกรณีลูกตาทะลุ ในกรณีลูกตาทะลุ มักเลือกดมยาสลบเนื่องจากความเสี่ยงที่ยาชาเฉพาะที่จะไหลเข้าสู่ลูกตา
ต่อไปนี้คืออาการที่ผู้ป่วยรับรู้ได้ซึ่งพบร่วมในโรคที่มีข้อบ่งชี้ในการผ่าตัดตัดวุ้นตา แบบพาร์สพลานา
การมองเห็น ลดลงวุ้นตา โรคจุดรับภาพ หรือจอประสาทตาลอก ดำเนินไป ในกรณีรูพรุนที่จุดรับภาพชนิดทะลุทุกชั้น การมองเห็น ส่วนกลางจะลดลงอย่างมาก 4) เห็นจุดลอย : ความรู้สึกมีสิ่งกีดขวางทางการมองเห็น จากความขุ่นของวุ้นตา เลือดออก หรือวุ้นตา หลุดจากจอประสาทตา ส่วนหลัง (PVD )ภาพบิดเบี้ยว เยื่อเหนือจอประสาทตา หรือการดึงรั้งของวุ้นตา ต่อจุดรับภาพ สามารถยืนยันได้ด้วยแผนภูมิอัมสเลอร์ข้อบกพร่องของลานสายตา / เห็นแสงวาบ : ในจอประสาทตาลอก จะเกิดข้อบกพร่องของลานสายตาตรงกับตำแหน่งที่ได้รับผลกระทบ การเห็นแสงวาบ ขณะเกิดรอยฉีกขาดอาจเป็นอาการนำ
ยืนยันอาการแสดงต่อไปนี้ด้วยกล้องจุลทรรศน์ชนิดกรีดแสง การตรวจจอประสาทตา และ OCT
โรคจุดรับภาพ
รูพรุนที่จุดรับภาพชนิดทะลุทุกชั้น (FTMH) : OCT แสดงขอบรูพรุนยกตัวและการดึงรั้งของวุ้นตา ประเมินตามการจำแนกของ Gass ระยะที่ 1-4 ในระยะที่ 2-4 การมองเห็น อาจลดลงเหลือ 20/200-20/400 4)
เยื่อเหนือจอประสาทตา จอประสาทตา OCT แสดงโครงสร้างเส้นตรงสะท้อนแสงสูงบนผิวจอประสาทตา ร่วมกับการดึงรั้งชั้นใน
การดึงรั้งของวุ้นตา ต่อจุดรับภาพ (VMT ) : OCT แสดงการยึดเกาะและการดึงรั้งของคอร์เทกซ์วุ้นตา ส่วนหลังกับรอยบุ๋มจอประสาทตา
โรคจอประสาทตาและวุ้นตา
จอประสาทตาลอก ชนิดมีรอยฉีกขาดจอประสาทตาลอก เป็นคลื่นกึ่งโปร่งใสที่จอประสาทตา ยืนยันตำแหน่งรอยฉีกขาดและจอประสาทตา เสื่อมแบบแลตทิซ
เลือดออกในน้ำวุ้นตา : การสูญเสียรีเฟล็กซ์แดงของจอตาและการมองเห็น จอตาไม่ดี ใช้อัลตราซาวนด์โหมด B เพื่อประเมินว่ามีจอตาลอกหรือไม่
เยื่อบุตาอักเสบ ภายในลูกตาหนองในช่องหน้าลูกตา และน้ำวุ้นตา จำเป็นต้องเพาะเชื้อจากของเหลวภายในลูกตาเพื่อการวินิจฉัยที่แน่นอน
ในรอยทะลุของจอประสาทตา ชนิดเต็มความหนา การแทรกแซงตั้งแต่เนิ่นๆ ก่อนที่รอยโรคจะลามไปยังจอประสาทตา จะเป็นตัวกำหนดพยากรณ์โรคทางสายตา 4)
จอตาลอกชนิดมีร่องนำ : สาเหตุหลักคือการหลุดของวุ้นตา ส่วนหลัง (PVD ), สายตาสั้น มาก, การบาดเจ็บที่ตา, จอตาเสื่อมแบบ lattice, และหลังการผ่าตัดต้อกระจก การมี PVD มาก่อน, รอยฉีกขาดลึก, หรือรอยฉีกขาดหลายแห่งเป็นข้อบ่งชี้ในการผ่าตัดน้ำวุ้นตา จอตาเสื่อมจากเบาหวานชนิดมีเส้นเลือดงอกใหม่ : เลือดออกและการสร้างเยื่อพังผืดจากเส้นเลือดจอตาใหม่เนื่องจากการควบคุมน้ำตาลในเลือดไม่ดีเป็นเวลานานรอยทะลุของจอประสาทตา ชนิดเต็มความหนา : สาเหตุหลักคือการดึงรั้งในแนวสัมผัสของชั้นคอร์เทกซ์วุ้นตา ส่วนหลังโดยไม่ทราบสาเหตุ อุบัติการณ์ของรอยทะลุของจอประสาทตา ชนิดเต็มความหนาในตาข้างตรงข้ามคือ 10-15% 4) เยื่อเหนือจอตา : แบ่งเป็นชนิดไม่ทราบสาเหตุ (เกี่ยวข้องกับการหลุดของวุ้นตา ส่วนหลังตามอายุ) และชนิดทุติยภูมิ (หลังการผ่าตัดจอตาลอก, ม่านตาอักเสบ ฯลฯ)
ในตาที่ได้รับการผ่าตัดน้ำวุ้นตา ทาง pars plana ร่วมกับการอัดแก๊ส ความดันบรรยากาศที่ลดลงระหว่างการเดินทางทางอากาศทำให้แก๊สขยายตัวและความดันลูกตา เพิ่มขึ้นอย่างรวดเร็ว
Foulsham และคณะ (2021) รายงานว่าในตาที่มีแก๊ส C₃F₈ (perfluoropropane) 50% เมื่อขึ้นเครื่องบิน ความดันลูกตา เพิ่มขึ้น 10.8 มิลลิเมตรปรอทต่อความสูง 1,000 ฟุต สูงสุดถึง 42 มิลลิเมตรปรอท ตามกฎของบอยล์ 1)
ความดันลูกตา ที่เพิ่มขึ้นนี้อาจทำให้เกิดภาวะขาดเลือดของประสาทตาและหลอดเลือดจอตา ห้ามเดินทางทางอากาศจนกว่าแก๊สจะหายไปหมด 1)
Q
ทำไมต้องนอนคว่ำหลังการผ่าตัด?
A
หลังการอัดแก๊สเพื่ออุดรูจอประสาทตา ชั้นกลาง จำเป็นต้องนอนคว่ำ (คว่ำหน้า) เพราะแก๊สจะลอยกดทับจอประสาทตา ชั้นกลางจากด้านบน ช่วยให้รูปิด ระยะเวลาในการรักษาท่าขึ้นอยู่กับชนิดของการผ่าตัด ชนิดของแก๊ส และขนาดของรู ต้องปฏิบัติตามคำแนะนำของแพทย์ที่รักษา
เพื่อพิจารณาข้อบ่งชี้ในการผ่าตัดตัดวุ้นตา แบบผ่านทางพาร์สพลานา จำเป็นต้องใช้การตรวจต่อไปนี้ร่วมกัน
เป็นการตรวจหลักในการวินิจฉัยโรคจอประสาทตา ชั้นกลางและประเมินก่อนผ่าตัด
รูจอประสาทตา ชั้นกลางแบบทะลุทุกชั้น : ประเมินขนาดเส้นผ่านศูนย์กลางของรู การมีแรงดึง และการยึดเกาะระหว่างวุ้นตา กับจอประสาทตา ชั้นกลาง กำหนดระยะตามการจำแนกของ Gassเยื่อเหนือจอประสาทตา /แรงดึงของวุ้นตา ต่อจอประสาทตา ชั้นกลางจอประสาทตา ความหนาที่เพิ่มขึ้น และการเปลี่ยนแปลงแบบถุงน้ำ ตรวจสอบสภาพของเยื่อขอบเขตชั้นใน (ILM )การประเมินหลังผ่าตัด : ติดตามการปิดรู การกลับเป็นซ้ำของเยื่อเหนือจอประสาทตา และอาการบวมน้ำที่จอประสาทตา ชั้นกลาง
FA /OCTA จอประสาทตา เบาหวานชนิดงอกใหม่ ระบุบริเวณจอประสาทตา ขาดเลือด ประเมินรอยโรคหลอดเลือดและบริเวณที่ไม่มีการไหลเวียน และยืนยันภาวะแทรกซ้อนหลังผ่าตัดอัลตราซาวนด์โหมด B : ประเมินการมีจอประสาทตาลอก ในกรณีที่มีเลือดออกในวุ้นตา หรือขุ่นมัวรุนแรงจนไม่สามารถมองเห็นอวัยวะภายในลูกตาได้ERG จอประสาทตา ในกรณีที่ไม่สามารถมองเห็นอวัยวะภายในลูกตาได้ การหายไปของคลื่นบ่งชี้ถึงความผิดปกติของจอประสาทตา อย่างรุนแรง
โรค ลักษณะเฉพาะ ประเด็นสำคัญ รอยหลุมเทียมที่จอตา ไม่พบข้อบกพร่องตลอดความหนาจอตาใน OCT การดึงรั้งจากเยื่อเหนือจอตา การดึงรั้งของวุ้นตา -จอตา การยึดติดของชั้นคอร์เทกซ์วุ้นตา ส่วนหลังใน OCT บางรายอาจหายได้เอง จอตาอักเสบชนิดเซรุ่มส่วนกลาง ของเหลวใต้จอตาใน OCT ส่วนใหญ่ไม่ต้องผ่าตัด
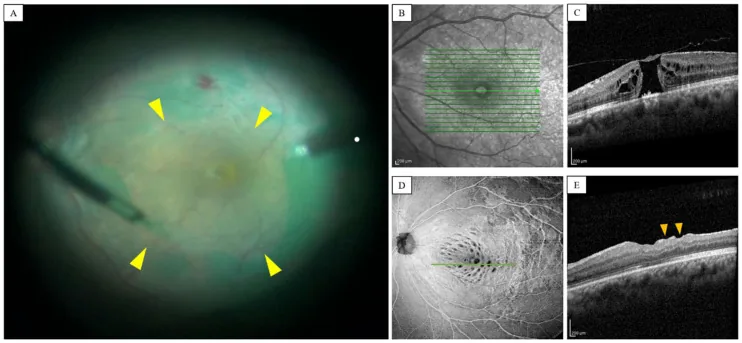
ภาพระหว่างผ่าตัดลอกเยื่อลิมิตติ้งชั้นในในการตัดวุ้นตา และภาพ OCT ของรอยหลุมที่จอตา (ก่อนและหลังผ่าตัด) He S, Ye X, Qiu W, et al. Analysis of Retinal Microstructure in Eyes with Dissociated Optic Nerve Fiber Layer (DO
NF L) Appearance following Idiopathic Macular Hole Surgery. J Pers Med. 2023;13(2):255. Figure 1. PM
CI D: PMC9963747. License: CC BY 4.0.
ภาพระหว่างผ่าตัด (A) แสดงการจับและลอกเยื่อหุ้มชั้นใน (ILM ) หลังจากย้อมด้วย ICG โดยใช้คีม และหัวลูกศรสีเหลืองชี้ไปที่ขอบของการลอก; ใน OCT ก่อนผ่าตัด (C) จะเห็นขอบนูนของรูจอประสาทตา ชนิดทะลุตลอดความหนา และใน OCT หลังผ่าตัด (E) จะเห็นรอยบุ๋มเล็กๆ ในชั้นในของจอประสาทตา (dimple) ที่เกิดขึ้นหลังการลอก ILM ซึ่งสอดคล้องกับการลอกเยื่อหุ้มชั้นในที่กล่าวถึงในหัวข้อ “5. การรักษามาตรฐาน”
ในการผ่าตัดวุ้นตา แบบแผลเล็ก (MIVS) เครื่องมือจะถูกสอดผ่าน cannula โดยไม่ต้องกรีดเยื่อบุตา ปัจจุบันเกือบทุกกรณีทำด้วย MIVS และในหลายกรณีสามารถผ่าตัดเสร็จโดยไม่ต้องเย็บ 6) MIVS แตกต่างอย่างมากจากการผ่าตัดแบบ 20G ดั้งเดิมตรงที่สามารถสอดเครื่องมือ เช่น ไฟส่องสว่างภายในและเครื่องตัดวุ้นตา ผ่าน cannula ที่วางในช่องวุ้นตา จากเหนือเยื่อบุตา โดยไม่ต้องกรีด
เกจ ขนาดเส้นผ่านศูนย์กลางแผล ลักษณะเฉพาะ 20G ประมาณ 0.9 มม. มาตรฐานเก่า ต้องเย็บตาขาว ปัจจุบันแทบไม่ใช้ 23G ประมาณ 0.6 มม. ชนิด MIVS ที่แพร่หลาย มักไม่ต้องเย็บ 25G ประมาณ 0.5 มม. เปิดตัวปี 2002 ปัจจุบันเป็นกระแสหลัก รุกรานน้อย 27G ประมาณ 0.4 มม. เส้นผ่านศูนย์กลางเล็กที่สุด เป็นที่นิยมในไม่กี่ปีที่ผ่านมา
การผ่าตัดน้ำวุ้นตา ดำเนินการตามลำดับดังนี้:
การใส่ท่อโทรคาร์ (3 พอร์ต) : ใส่ห่างจากลิมบัส กระจกตา 3.5-4 มม. (4 มม. ในตาที่ยังมีเลนส์, 3.5 มม. ในตาที่ไม่มีเลนส์/ตา IOL ) การใส่ในมุม 30 องศาจากตาขาว ช่วยให้แผลตาขาว ปิดเองได้ง่ายขึ้นการตัดน้ำวุ้นตา : สร้างภาวะน้ำวุ้นตา หลุดจากจอประสาทตา ส่วนหลัง (PVD ) และตัดออกจนถึงฐาน การใช้ triamcinolone acetonide ช่วยเพิ่มการมองเห็น น้ำวุ้นตา การลอกเยื่อ : ย้อมเยื่อลิมิตติ้งชั้นในด้วยอินโดไซยานีนกรีน (ICG) หรือบริลเลียนท์บลู G (BBG) แล้วลอกออกการห้ามเลือด : เพิ่มความดันเลือดไปเลี้ยงเป็น 40 มม.ปรอทหรือมากกว่าพร้อมดูด จี้จุดเลือดออกด้วยไดอะเทอร์มีการจัดจอประสาทตา ให้เข้าที่ (ในกรณีจอประสาทตาลอก ) : จัดจอประสาทตา ที่ลอกให้เข้าที่โดยการเปลี่ยนของเหลวเป็นอากาศการจี้ด้วยแสง จอประสาทตา (น้อยกว่า 200 มิลลิวัตต์, สูงสุดประมาณ 1,000 นัด)การอุด : เลือกจากแก๊ส SF₆ (เจือจาง 20% หรือน้อยกว่า), แก๊ส C₃F₈ (เจือจาง 12% หรือน้อยกว่า), น้ำมันซิลิโคน (สำหรับจอประสาทตาลอก รูขนาดใหญ่/PVR )การถอดท่อและตรวจสอบการปิดแผล : ตรวจสอบการปิดเอง เย็บด้วยไหมละลาย 8-0 หากจำเป็น
สารช่วย การใช้ ไตรแอมซิโนโลน อะซีโทไนด์การมองเห็น วุ้นตา อินโดไซยานีน กรีน (ICG) การย้อมเยื่อขอบเขตชั้นใน (ILM ) บริลเลียนท์บลู จี (BBG) การย้อมเยื่อขอบเขตชั้นใน (ปลอดภัยกว่า ICG) เพอร์ฟลูออโรคาร์บอนเหลว (PFCL) การจัดจอประสาทตา ที่หลุดลอกกลับที่ (รอยฉีกขาดขนาดใหญ่, PVR )
ใช้ระบบสังเกตมุมกว้าง (เลนส์ไม่สัมผัส) และเลนส์สัมผัสตามความเหมาะสม การสังเกตมุมกว้างมีข้อดีในการจัดการจอประสาทตา ส่วนปลาย แต่อาจมีจุดบอดทางแสง 3)
หลังการจี้ด้วยแสง หรือจี้เย็นที่รอยฉีกขาด จะทำการอุดตันเพื่อจัดจอประสาทตา กลับที่ ในการผ่าตัดเยื่อเหนือจอประสาทตา การนำ ILM (เยื่อขอบเขตชั้นใน) ออกพร้อมกันจะช่วยลดอัตราการกลับเป็นซ้ำของเยื่อเหนือจอประสาทตา ประมาณ 80% ของเยื่อเหนือจอประสาทตา มีองค์ประกอบของเซลล์เกลียที่เหลืออยู่ และการนำ ILM ออกจะกำจัดสิ่งเหล่านี้ 5)
เมื่อสิ้นสุดการผ่าตัด จะเติมช่องภายในลูกตาด้วยแก๊สหรือของเหลวเพื่อกดและรองรับจอประสาทตา และจุดรับภาพ
การอุดตัน ระยะเวลา ข้อบ่งชี้หลัก SF₆ (ซัลเฟอร์เฮกซะฟลูออไรด์) ประมาณ 2 สัปดาห์ รอยฉีกขาดเล็ก, การดึงรั้งของวุ้นตา -จอประสาทตา C₃F₈ (เพอร์ฟลูออโรโพรเพน) ประมาณ 8 สัปดาห์ รอยฉีกขาดใหญ่, รูจอประสาทตา ทะลุตลอดความหนา ซิลิโคนออยล์ ไม่จำกัด (ต้องเอาออก) กรณีดื้อต่อการรักษา, รอยฉีกขาดขนาดใหญ่ 2)
แก๊สเมื่อถูกเจือจางในลูกตาจะขยายตัว ในที่สูง แก๊สจะขยายตัวตามกฎของบอยล์ ทำให้ความดันลูกตา เพิ่มขึ้น ดังนั้นการเดินทางทางอากาศก่อนที่แก๊สจะสลายไปเป็นข้อห้าม 1)
Q
ทำไมต้องเอาซิลิโคนออยล์ออกภายหลัง?
A
ซิลิโคนออยล์ หากปล่อยไว้นานอาจทำให้เกิดภาวะแทรกซ้อน เช่น ต้อกระจก ต้อหินทุติยภูมิ และกระจกตา ขุ่น ดังนั้นหลักการคือต้องผ่าตัดเอาออกหลังจากจอประสาทตา อยู่ตัวแล้ว ในกรณีจอประสาทตาลอก ที่ดื้อต่อการรักษาหรือมีความเสี่ยงสูงต่อลูกตาฝ่อ อาจคงไว้ต่อไป
Q
หากมีแก๊สในลูกตา ควรระวังอะไรในการผ่าตัดครั้งต่อไป?
A
หากแก๊สในลูกตา (เช่น SF₆, C₃F₈) ยังคงอยู่และใช้ไนตรัสออกไซด์ (แก๊สหัวเราะ) ฟองแก๊สจะขยายตัวและความดันลูกตา จะเพิ่มขึ้นอย่างรวดเร็ว ในกรณีร้ายแรงอาจทำให้ตาบอดได้ 4) เมื่อเข้ารับการผ่าตัดในแผนกอื่น ต้องแจ้งจักษุแพทย์และวิสัญญีแพทย์เกี่ยวกับแก๊สในลูกตาที่เหลืออยู่ และหลีกเลี่ยงการใช้ไนตรัสออกไซด์ แนะนำให้สวมสายรัดข้อมือเตือน 4, 8)
การผ่าตัดน้ำวุ้นตา ส่วนใหญ่สามารถทำได้ภายใต้การดมยาสลบแบบ monitored anesthesia care (MAC) ร่วมกับการฉีดยาชาเฉพาะที่ 4, 7) โดยปกติจะเลือกการฉีดยาชาหลังลูกตาหรือใต้เยื่อหุ้มเทนอน โดยใช้ลิโดเคน 2% ปริมาณ 3-4 มล. เพื่อระงับปวดและหยุดการเคลื่อนไหวของลูกตา
การฉีดยาชาใต้เยื่อหุ้มเทนอน
เทคนิค : กรีดเยื่อบุตา บริเวณหัวตาด้านล่าง ฉีดยาชาเข้าไปใต้เยื่อหุ้มเทนอนด้วยเข็มทู่ 27G
ขนาดยา : 3-4 มล. สำหรับการผ่าตัดน้ำวุ้นตา
ลักษณะเด่น : มีฤทธิ์ระงับปวดเทียบเท่าการฉีดยาชาหลังลูกตา แต่มีภาวะแทรกซ้อนรุนแรง เช่น การทะลุลูกตา น้อยกว่า และเทคนิคทำได้ง่ายกว่า 8)
ยา : ส่วนผสมเท่ากันของลิโดเคน 2% + บูพิวาเคน 0.5% (มาร์เคน) หรือโรพิวาเคน 0.75% (อนาเพน) โรพิวาเคนมีความเป็นพิษต่ำ ไม่มีสารกันเสีย และก่อภูมิแพ้น้อย 8)
การฉีดยาชาหลังลูกตา
เทคนิค : ฉีดยาชา 4-6 มล. เข้าไปในกรวยกล้ามเนื้อ ทำให้ชาเส้นประสาทกล้ามเนื้อตา เส้นประสาทโทรเคลียร์ เส้นประสาทแอบดูเซนส์ เส้นประสาทตา เส้นประสาทไทรเจมินัล และปมประสาทซิลิอารี
ลักษณะเด่น : ควบคุมการเคลื่อนไหวของลูกตาได้ดีกว่าการฉีดยาชาใต้เยื่อหุ้มเทนอน
ภาวะแทรกซ้อน : เลือดออกหลังลูกตา (0.1-3%), การทะลุลูกตา (0.9/10,000), การบาดเจ็บเส้นประสาทตา ความเสี่ยงเพิ่มขึ้นในตาที่มีสายตาสั้น มาก แกนตา ยาว หรือมีประวัติการผ่าตัดเสริมตาขาว 7)
การฉีดยาชารอบลูกตา
เทคนิค : ฉีดยาชา 5-10 มล. นอกกรวยกล้ามเนื้อ ช้ากว่าการบล็อกหลังลูกตา แต่ให้ผลคล้ายกัน
ประสิทธิผล : ไม่มีความแตกต่างอย่างมีนัยสำคัญในคะแนนความปวดและการไม่เคลื่อนไหวเมื่อเทียบกับการฉีดยาชาหลังลูกตา 7)
ภาวะแทรกซ้อน : ความถี่ของการทะลุ 1/16,000 (ต่ำกว่าหลังลูกตา) อาการบวมน้ำที่เยื่อบุตา พบมากกว่าในการฉีดยาชารอบลูกตา ส่วนก้อนเลือดที่เปลือกตาพบมากกว่าในการฉีดยาชาหลังลูกตา 7)
วิธีการฉีดยาชาเฉพาะที่อื่นๆ :
การหยอดยาชา : หยอด lidocaine 4% เริ่มออกฤทธิ์ประมาณ 16 วินาที อยู่นานประมาณ 14 นาที ระงับปวดเฉพาะที่กระจกตา เยื่อบุตา และตาขาว เท่านั้น ไม่มีผลต่อม่านตา ซิลิอารีบอดี หรือการเคลื่อนไหวของลูกตาการฉีดยาชาในช่องหน้าลูกตา : ฉีด lidocaine 1% ปราศจากสารกันเสีย 0.5 มล. เข้าช่องหน้าลูกตา ออกฤทธิ์ประมาณ 10 นาที การใช้ร่วมกับการหยอดยาชาช่วยควบคุมความปวดได้ดีขึ้น 7) การฉีดยาชาใต้เยื่อบุตา : ยาชาแบบซึมซาบที่ออกฤทธิ์ต่อเยื่อบุตา และตาขาว อาจมีประสิทธิภาพในการผ่าตัดแผลเล็กอย่างง่าย
ภาวะแทรกซ้อนของการบล็อกด้วยเข็ม : 7)
ในกรณีที่มีสตาฟิโลมาส่วนหลัง ประวัติการผ่าตัดสายรัดตาขาว หรือแกนลูกตายาว (>26 มม.) ความเสี่ยงต่อการทะลุจะเพิ่มขึ้น ภาวะแทรกซ้อนรุนแรงอื่นๆ ได้แก่ ตาเหล่ การฉีดเข้าเส้นเลือด การฉีดเข้าใต้เยื่อหุ้มสมองชั้นกลาง และกล้ามเนื้อจอประสาทตา ตาย พิษจากยาชาเฉพาะที่ดำเนินจากอาการระคายเคืองระยะแรกและความดันโลหิตสูง ไปจนถึงชักทั้งตัวในระยะลุกลาม และความดันโลหิตต่ำ หัวใจหยุดเต้นในระยะสุดท้าย การรับรู้เร็วและการจัดการมีความสำคัญ
ข้อบ่งชี้ในการดมยาสลบ : เลือกการดมยาสลบสำหรับทารก เด็ก โรคจิต ภาวะสมองเสื่อม การเคลื่อนไหวโดยไม่ตั้งใจ โรคกลัวที่แคบ การผ่าตัดนาน การผ่าตัดสายรัดตาขาว และกรณีลูกตาแตก การใช้การดมยาสลบร่วมกับการบล็อกยาชาเฉพาะที่สามารถป้องกันรีเฟล็กซ์หัวใจ-ตา (OCR ) และทำให้การไหลเวียนโลหิตคงที่
การให้ยาระงับความรู้สึก (MAC) : ทางเลือกได้แก่ propofol, opioid และ benzodiazepine การวิเคราะห์อภิมานแสดงว่าการให้ยาระงับความรู้สึกทางหลอดเลือดดำช่วยลดความปวดได้อย่างมีนัยสำคัญ 7) ในผู้ป่วยที่มีความวิตกกังวลรุนแรง พิจารณาฉีดเข้ากล้ามเนื้อก่อนผ่าตัดด้วย hydroxyzine + pentazocine การให้ยาระงับความรู้สึกมากเกินไปอาจทำให้เกิดการยับยั้งลดลงและให้ผลตรงกันข้าม (หลักการ “Local is Vocal”)
ประสบการณ์การมองเห็น ระหว่างผ่าตัด : การรับรู้แสง สี และการเคลื่อนไหวมาพร้อมกับความรู้สึกไม่สบายใน 3-18% ของกรณี แนะนำให้อธิบายก่อนผ่าตัดเพื่อลดความวิตกกังวลของผู้ป่วย 7)
การเปรียบเทียบการควบคุมการเคลื่อนไหวของวิธีการระงับความรู้สึก :
วิธีการระงับความรู้สึก การควบคุมการเคลื่อนไหว ความง่ายของหัตถการ การฉีดยาชาหลังลูกตา ดีที่สุด ยาก การระงับความรู้สึกใต้เยื่อหุ้ม Tenon ปานกลาง ง่าย การหยอดยาชา ไม่มี ง่ายที่สุด
ไม่มีความแตกต่างอย่างมีนัยสำคัญในด้านการมองเห็น การทำงานของสายตา ภาวะแทรกซ้อน และความพึงพอใจของผู้ป่วยระหว่างวิธีการระงับความรู้สึก การเลือกขึ้นอยู่กับประสบการณ์ของศัลยแพทย์และสภาพของผู้ป่วย 7)
การใช้ไนตรัสออกไซด์ (แก๊สหัวเราะ) ในขณะที่มีแก๊สในลูกตา (เช่น SF₆, C₃F₈ ฯลฯ) เป็นข้อห้ามใช้โดยเด็ดขาด
แก๊สหัวเราะจะเข้าไปในฟองแก๊สและขยายตัว ทำให้ความดันลูกตา เพิ่มขึ้นอย่างรวดเร็ว ซึ่งนำไปสู่การอุดตันของหลอดเลือดแดงจอประสาทตา ส่วนกลาง (ตาบอด) 4)
หลีกเลี่ยงการใช้ไนตรัสออกไซด์อย่างน้อย 10 นาทีสุดท้ายหลังการเปลี่ยนของเหลว-อากาศ 4)
ผู้ป่วยที่มีแก๊สในลูกตาควรสวม สายรัดข้อมือเตือน เพื่อแจ้งให้แผนกอื่นทราบว่าไม่ควรใช้แก๊สหัวเราะระหว่างการดมยาสลบ 4, 8)
Q
วิธีใดดีกว่า: การระงับความรู้สึกใต้เยื่อหุ้ม Tenon หรือ retrobulbar?
A
ไม่มีความแตกต่างอย่างมีนัยสำคัญในด้านฤทธิ์ระงับปวด การมองเห็น ภาวะแทรกซ้อน และความพึงพอใจของผู้ป่วยระหว่างวิธีการระงับความรู้สึก ไม่มีความเหนือกว่าโดยเด็ดขาด 7) โดยทั่วไป การระงับความรู้สึกใต้เยื่อหุ้ม Tenon ทำได้ง่ายกว่าและมีความเสี่ยงต่อการทะลุต่ำกว่า การระงับความรู้สึกแบบ retrobulbar ควบคุมการเคลื่อนไหวของลูกตาได้ดีกว่า และอาจเป็นประโยชน์สำหรับการผ่าตัดที่ซับซ้อนและใช้เวลานาน ควรระวังความเสี่ยงต่อการทะลุในการระงับความรู้สึกแบบ retrobulbar ในกรณีลูกตายาว ภาวะสตาฟิโลมา หลัง หรือประวัติการผ่าตัด buckle
Q
สามารถรู้สึกเจ็บระหว่างการผ่าตัดภายใต้การระงับความรู้สึกเฉพาะที่ได้หรือไม่?
A
การระงับความรู้สึกเฉพาะที่เพียงอย่างเดียวอาจไม่สามารถระงับความเจ็บปวดแบบโซมาติกของกระจกตา เยื่อบุตา และตาขาว ได้อย่างสมบูรณ์ แต่อาจไม่สามารถระงับความเจ็บปวดแบบอวัยวะภายในที่มาจากม่านตา และซิลิอารีบอดี ้ได้อย่างสมบูรณ์ 7) หากรู้สึกเจ็บปวด ให้แจ้งศัลยแพทย์เพื่อให้ยาชาเพิ่มเติมหรือยาระงับประสาท นอกจากนี้ ผู้ป่วย 3–18% มีประสบการณ์ทางสายตาที่ไม่พึงประสงค์ เช่น แสง สี และการเคลื่อนไหว แต่ความวิตกกังวลสามารถลดลงได้ด้วยการอธิบายก่อนการผ่าตัด
การกำจัดความขุ่นของวุ้นตา : การกำจัดวุ้นตา ที่ขุ่นซึ่งมีสารคัดหลั่งจากการอักเสบ เลือดออก และจุลินทรีย์ที่ติดเชื้อออกทางกายภาพ เพื่อฟื้นฟูทางเดินแสง
การปลดปล่อยแรงดึงทางกล : การกำจัดแรงดึงในแนวสัมผัสจากเยื่อเหนือจอประสาทตา หรือเยื่อเจริญช่วยปรับปรุงการผิดรูปของโครงสร้างจุดรับภาพ การลอก ILM ป้องกันการกลับเป็นซ้ำของเยื่อเหนือจอประสาทตา และให้ผลของการลอกเยื่อจำกัดชั้นใน สำหรับอาการบวมน้ำที่จุดรับภาพ 5)
การกำจัดไซโตไคน์และปัจจัยการเจริญเติบโต : ในเยื่อบุตาอักเสบ และจอประสาทตาเสื่อมจากเบาหวาน VEGF และไซโตไคน์อักเสบจะสะสมในช่องวุ้นตา การตัดวุ้นตาผ่านพาร์สพลานา จะกำจัดปัจจัยของเหลวเหล่านี้ ยับยั้งการเจริญของหลอดเลือดใหม่และอาการบวมน้ำ
การรองรับทางกายภาพของสารอุด : แก๊สและซิลิโคนออยล์ รองรับจอประสาทตา และจุดรับภาพด้วยแรงลอยตัว ช่วยในการ reposition จอประสาทตาลอก และการปิดรู
ไม่จำเป็นต้องกรีดเยื่อบุตา : ลดการบาดเจ็บจากการผ่าตัด
แผลปิดเอง: ไม่ต้องเย็บ (ในกรณีส่วนใหญ่)
ลดการอักเสบหลังผ่าตัดและระยะเวลาพักฟื้น
การปรับปรุงขอบเขตการมองเห็น ในการผ่าตัดอย่างมากด้วยระบบสังเกตการณ์มุมกว้างและไฟส่องสว่างแบบโคมระย้า
ความสัมพันธ์ระหว่างปริมาตรและความดันของแก๊สในลูกตาเป็นไปตามกฎของบอยล์ (P × V = คงที่) เมื่อความดันบรรยากาศลดลง ปริมาตรจะเพิ่มขึ้น ซึ่งในลูกตาที่ปิดสนิทจะปรากฏเป็นความดันลูกตา ที่เพิ่มขึ้น 1)
ตามการประมาณของ Foulsham และคณะ (2021) ในตาที่เติม C₃F₈ 50% ความดันลูกตา จะเพิ่มขึ้น 10.8 มิลลิเมตรปรอทต่อความสูง 1,000 ฟุต และสูงสุดถึง 42 มิลลิเมตรปรอทที่ระดับความสูงบินปกติของเครื่องบินพาณิชย์ 1) ความดันลูกตา นี้อาจเกินเกณฑ์การขาดเลือดของเส้นประสาทตา และหลอดเลือดจอประสาทตา
การเคลื่อนที่ไปยังที่สูง (รวมถึงเครื่องบิน) ทำให้ความดันบรรยากาศลดลง แก๊สขยายตัว เพิ่มความเสี่ยงต่อความดันลูกตา สูง หลอดเลือดแดงอุดตัน และแผลแยก 1) ในทางกลับกัน การเคลื่อนที่ไปยังที่ต่ำก็อาจทำให้ความดันลูกตา ผันผวน ส่งผลให้เกิดความเสี่ยงต่อความดันลูกตาต่ำ และจอประสาทตาลอก 1) ต้องระวังการเปลี่ยนแปลงความดันทั้งสองทิศทางจนกว่าแก๊สจะหายไป
รีเฟล็กซ์ตา-หัวใจเป็นรีเฟล็กซ์ที่ทำให้อัตราการเต้นของหัวใจลดลง (>20%) ผ่านเส้นประสาทไทรเจมินัล (ทางนำเข้า) และเส้นประสาทเวกัส (ทางออก) เกิดจากการจัดการหรือดึงกล้ามเนื้อนอกลูกตา พบบ่อยในการผ่าตัดตาเหล่ และการผ่าตัดสายรัดตาขาว การระงับความรู้สึกใต้เยื่อหุ้มเทนนอนสามารถป้องกัน OCR โดยการปิดกั้นทางนำเข้า การให้อะโทรพินซัลเฟตก็สามารถยับยั้งการเกิดได้ แต่ไม่สามารถป้องกันได้ทั้งหมด
แก๊สหัวเราะ (ไนตรัสออกไซด์) สามารถไหลเข้าไปในฟองแก๊สในลูกตาและขยายตัว ทำให้ความดันลูกตา เพิ่มขึ้นอย่างรวดเร็ว ซึ่งอาจทำให้เกิดการอุดตันของหลอดเลือดแดงจอประสาทตา ส่วนกลางและตาบอดได้ จำเป็นต้องหยุดไนตรัสออกไซด์อย่างน้อย 20 นาทีก่อนการแลกเปลี่ยนของเหลว-อากาศ 4) แก๊สในลูกตาเป็นปัจจัยสำคัญที่จำกัดยาระงับความรู้สึกที่ใช้ได้ และต้องห้ามใช้ไนตรัสออกไซด์อย่างเคร่งครัดเมื่อไปตรวจที่แผนกอื่น
การไอหรือสะอึกขณะดมยาสลบระดับตื้นอาจทำให้ความดันลูกตา เพิ่มขึ้นอย่างกะทันหัน ทำให้เกิดเลือดออกใต้คอรอยด์ (เลือดออกแบบขับออก) เพื่อป้องกัน ควรรักษาระดับการดมยาสลบให้ลึก ใช้ยาชาเฉพาะที่เสริม และเย็บแผลที่ตาขาว
ความเจ็บปวดแบบโซมาติก : มาจากกระจกตา เยื่อบุตา และตาขาว สามารถจัดการได้ด้วยยาชาหยอดตา หรือการฉีดยาชาเฉพาะที่ความเจ็บปวดแบบอวัยวะภายใน : มาจากม่านตา และซิลิอารีบอดี ้ ไม่สามารถระงับได้ด้วยยาชาหยอดตาเพียงอย่างเดียว จำเป็นต้องใช้การบล็อกยาชาหรือการดมยาสลบ
Q
รีเฟล็กซ์ตา-หัวใจคืออะไร?
A
เป็นรีเฟล็กซ์ที่เกิดจากการจัดการหรือดึงกล้ามเนื้อนอกลูกตา ทำให้อัตราการเต้นของหัวใจลดลง >20% ผ่านเส้นประสาทไทรเจมินัล (ทางนำเข้า) และเส้นประสาทเวกัส (ทางออก) พบบ่อยในการผ่าตัดตาเหล่ และการผ่าตัดสายรัดตาขาว สามารถป้องกันได้โดยการระงับความรู้สึกใต้เยื่อหุ้มเทนนอนเพื่อปิดกั้นทางนำเข้าหรือให้อะโทรพินซัลเฟต แต่ไม่สามารถป้องกันได้ทั้งหมด ดังนั้นการติดตามคลื่นไฟฟ้าหัวใจระหว่างผ่าตัดจึงจำเป็น 7)
แนวทางปฏิบัติของราชวิทยาลัยจักษุแพทย์แห่งสหราชอาณาจักร (RCOphth) ปี 2023 ถือว่าการเปลี่ยนจากการผ่าตัด 20G ไปเป็น MIVS 27G เป็นจุดเปลี่ยนทางประวัติศาสตร์ 6)
ตามแนวทาง RCOphth FTMH (2023) อุบัติการณ์ของเยื่อบุตาอักเสบ ภายในลูกตาหลังผ่าตัดคือ 0.021% สำหรับการผ่าตัด 20G และ 0.005% สำหรับ MIVS (23G/25G/27G) ซึ่งต่ำกว่าอย่างมีนัยสำคัญ 6) อัตราการแทรกแซงซ้ำในวันแรกหลังผ่าตัดรายงานอยู่ที่ 4.7%
การลดความเสี่ยงของการติดเชื้อนี้ผลักดันให้ MIVS แพร่หลายมากขึ้น ทำให้สามารถผ่าตัดแบบวันเดียวกลับบ้านและใช้ยาชาเฉพาะที่ได้ 6)
Foulsham และคณะ (2021) ประเมินเชิงปริมาณถึงความเสี่ยงของการเดินทางทางอากาศเมื่อมีแก๊สในลูกตา ซึ่งก่อนหน้านี้รู้จักเพียงเชิงคุณภาพ และรายงานครั้งแรกถึงการเพิ่มขึ้นของความดันลูกตา (10.8 มิลลิเมตรปรอทต่อ 1,000 ฟุต) เมื่อเติม C₃F₈ 50% 1) ความรู้นี้เป็นพื้นฐานสำคัญสำหรับการยินยอมรับทราบข้อมูลก่อนผ่าตัด
Barth และคณะ (2023) รายงานการมองเห็น ลดลงโดยไม่ทราบสาเหตุ 3 แถวขึ้นไปใน 11 จาก 22 รายหลัง PPV ร่วมกับการเติมน้ำมันซิลิโคนสำหรับจอประสาทตาลอก ชนิดมีรอยฉีกขาดที่ยังคงรอยบุ๋มจอตา ไว้ 2) น้ำมันซิลิโคนมีประโยชน์ในกรณีที่ยาก แต่ต้องประเมินความจำเป็นอย่างรอบคอบและพิจารณานำออกโดยเร็วที่สุดเท่าที่เป็นไปได้
Itoh และคณะ (2023) รายงานกรณีขนตาหลุดเข้าไปในลูกตาผ่านทางโทรคาร์หลังการผ่าตัด MIVS 25G 3) สาเหตุเกิดจากการมองไม่เห็นขนตาในบริเวณจุดบอดของระบบสังเกตการณ์มุมกว้าง ซึ่งชี้ให้เห็นถึงความสำคัญของการสังเกตที่เหมาะสมระหว่างการผ่าตัดและการจัดการขนตาก่อนการผ่าตัด
Foulsham W, Bhatt U, Pasquale LR, et al. Intraocular pressure changes with gas-filled eyes during air travel: a prospective study. Retin Cases Brief Rep. 2021;15(5):564-567.
Barth T, Helbig H, Maerker D, Gamulescu MA, Radeck V. Unexplained visual loss after primary pars-plana-vitrectomy with silicone oil tamponade in fovea-sparing retinal detachment. BMC Ophthalmol. 2023;23:82. doi:10.1186/s12886-023-02823-6. PMID:36829157; PMCI D:PMC9951486.
Itoh K. Intraocular eyelash after 25-gauge microincision vitrectomy surgery through a trocar: a case report. Case Rep Ophthalmol. 2023;14:1-6.
American Academy of Ophthalmology. Idiopathic Macular Hole Preferred Practice Pattern 2019. San Francisco: AAO ; 2019.
American Academy of Ophthalmology. Epiretinal Membrane and Vitreomacular Traction Preferred Practice Pattern 2019. San Francisco: AAO ; 2019.
Royal College of Ophthalmologists. Full-thickness Macular Hole Surgery Guideline. London: RCOphth; 2023.
American Academy of Ophthalmology. Cataract in the adult eye Preferred Practice Pattern. Ophthalmology. 2022;129(4):P1-P126.
European Society of Cataract and Refractive Surgeons (ESCRS ). ESCRS clinical guideline for cataract surgery. 2024.