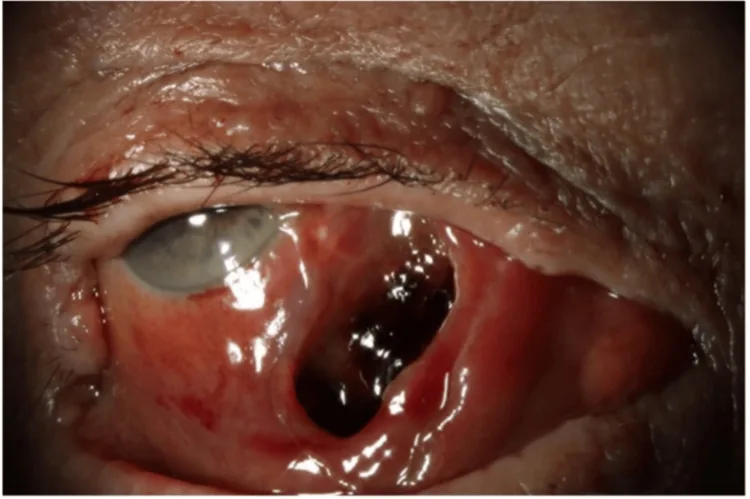
เลือดออกหลังลูกตา (retrobulbar hemorrhage) เป็นภาวะฉุกเฉินที่คุกคามการมองเห็น เกิดจากเลือดสะสมในเบ้าตา
สาเหตุมีหลากหลาย เช่น การบาดเจ็บ การผ่าตัด และความผิดปกติของการแข็งตัวของเลือด
ตาโปน ความดันลูกตา สูง และ APD เป็นบวก เป็นสิ่งสำคัญที่บ่งชี้ถึงอันตรายต่อเส้นประสาทตา ที่ใกล้จะเกิดขึ้น
การวินิจฉัยอาศัยอาการทางคลินิก ไม่ควรให้การตรวจภาพชะลอการรักษา
การผ่าเปิดหัวตาด้านข้างร่วมกับการตัดเอ็นหัวตาด้านข้าง (LC/IC) เป็นการรักษาทางเลือกแรกสำหรับกลุ่มอาการ compartment ในเบ้าตา
แนะนำให้รักษาภายใน 2 ชั่วโมงหลังจากเริ่มมีอาการ แต่ควรพยายามผ่าตัดแม้จะเกินเวลานั้น
หากไม่รักษา ผู้ป่วยประมาณ 48% จะตาบอด แต่การรักษาที่รวดเร็วจะลดอัตราการตาบอดเหลือ 0.14%
เลือดออกหลังลูกตา (RBH) เป็นภาวะฉุกเฉินที่ดำเนินไปอย่างรวดเร็ว โดยมีเลือดสะสมในช่องว่างหลังลูกตา ความดันในเบ้าตา ที่เพิ่มขึ้นทำให้เกิดการกดทับและขาดเลือดของเส้นประสาทตา และหลอดเลือดจอประสาทตา หากปล่อยไว้จะทำให้สูญเสียการมองเห็น อย่างถาวร
เดิมทีอธิบายว่าเป็นเลือดออกในเบ้าตา ที่เกิดจากเข็มฉีดยาหลังลูกตาทำให้หลอดเลือดเสียหายในการระงับความรู้สึกหลังลูกตา แต่ในความหมายกว้างรวมถึงการสะสมของเลือดในเบ้าตา (ก้อนเลือดในเบ้าตา ) จากการบาดเจ็บ การบาดเจ็บจากหัตถการ โรคหลอดเลือด หรือเลือดออกจากเนื้องอก
ระบาดวิทยา : เป็นโรคที่พบได้ยาก มีรายงานผู้ป่วย RBH 50 รายจากผู้ป่วยบาดเจ็บเบ้าตา 1,386 ราย อุบัติการณ์ขึ้นอยู่กับสาเหตุของการบาดเจ็บ อัตราการตาบอดหากไม่รักษาประมาณ 48% (44-52%) ลดลงเหลือ 0.14% เมื่อได้รับการรักษาที่เหมาะสมและรวดเร็ว3) ในฐานะภาวะแทรกซ้อนของการระงับความรู้สึกหลังลูกตา อุบัติการณ์อยู่ที่ 0.1-3% แต่เนื่องจากการผ่าตัดต้อกระจก ในปัจจุบันใช้ยาชาเฉพาะที่และใต้เยื่อหุ้ม Tenon เป็นหลัก RBH ที่เกิดจากการระงับความรู้สึกหลังลูกตา จึงแทบไม่พบอีกแล้ว
Q
โอกาสตาบอดจากเลือดออกหลังลูกตาเป็นเท่าใด?
A
หากไม่รักษา ผู้ป่วยประมาณ 48% จะตาบอด แต่ด้วยการรักษาที่รวดเร็วและเหมาะสม อัตราการตาบอดลดลงเหลือ 0.14% การวินิจฉัยตั้งแต่เนิ่นๆ และการลดความดันเป็นสิ่งจำเป็นเพื่อป้องกันการตาบอด
เลือดออกใต้เยื่อบุตาและความผิดปกติของตำแหน่งลูกตาที่เกิดร่วมกับเลือดออกหลังลูกตา Sharif S, et al. Spontaneous Medial Rectus Haematoma: A Sight-Threatening Complication of Warfarin Toxicity. Cureus. 2025. Figure 2. PM
CI D: PMC11851350. License: CC BY.
ภาพถ่ายส่วนหน้าของตาขวา 15 วันหลังจากเริ่มมีก้อนเลือด แสดงให้เห็น
เลือดออกใต้เยื่อบุตา อย่างกว้างขวาง ก้อนเลือดขนาดใหญ่ในกล้ามเนื้อเรกตัสมีเดียลิส และการเบี่ยงเบนของลูกตาอย่างชัดเจน สอดคล้องกับ
เลือดออกใต้เยื่อบุตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
ปวดรุนแรง : มีลักษณะปวดลึกในเบ้าตา อย่างรุนแรงการมองเห็น ลดลงหรือสูญเสียการมองเห็น เบ้าตา เพิ่มขึ้นภาพซ้อน (เห็นภาพซ้อน )ความผิดปกติของการเคลื่อนไหวลูกตา เปิดตาได้ยาก : เนื่องจากเปลือกตาบวมหรือก้อนเลือดคลื่นไส้และอาเจียน : อาจเกิดร่วมกับความดันลูกตา ที่เพิ่มขึ้นเฉียบพลัน
อาการแสดงที่แพทย์ตรวจพบจากการตรวจร่างกายมีดังนี้:
ตาโปน (proptosis) : การเคลื่อนไปข้างหน้าเนื่องจากความดันในเบ้าตา เพิ่มขึ้นความดันลูกตา สูงความดันลูกตา ≥30 มิลลิเมตรปรอทเป็นข้อบ่งชี้ในการแทรกแซงเพื่อลดความดัน3) ในกรณีรุนแรงอาจสูงถึง ≥50 มิลลิเมตรปรอท3) รอยช้ำใต้ผิวหนังเปลือกตา (ecchymosis) และก้อนเลือดที่เปลือกตา : เกิดขึ้นทั้งในกรณีบาดเจ็บและจากการรักษาเลือดออกใต้เยื่อบุตา ความผิดปกติของการเคลื่อนไหวลูกตา (ophthalmoplegia)เบ้าตา เพิ่มขึ้นหรือก้อนเลือดกดทับกล้ามเนื้อและเส้นประสาท การโปนน้อยที่สุดและความดันลูกตา ปกติอาจบ่งชี้ถึงโรคเส้นประสาทตา ที่กำลังดำเนินอยู่ความบกพร่องของรีเฟล็กซ์รูม่านตา ชนิดรับเข้า (APD) : สำคัญในฐานะตัวบ่งชี้ของโรคเส้นประสาทตา การหลับตาได้ยาก : หนึ่งในสัญญาณของความดันในเบ้าตา ที่สูงขึ้น การตรวจยืนยันความดันในเบ้าตา ที่สูงขึ้นโดยการคลำก็มีความสำคัญเช่นกัน
จากการบาดเจ็บ / จาการรักษา
จากการบาดเจ็บ : การบาดเจ็บที่เบ้าตา (การหกล้ม/การกระแทกทื่อ) เป็นสาเหตุที่พบบ่อยที่สุด
การฉีดยาชาเรโทรบัลบาร์ : การบาดเจ็บของหลอดเลือดในเบ้าตา จากเข็มเรโทรบัลบาร์ แนวโน้มลดลงในช่วงไม่กี่ปีที่ผ่านมา
การผ่าตัดหนังตาและเบ้าตา : อาจเกิดขึ้นเป็นภาวะแทรกซ้อนหลังการผ่าตัด
การผ่าตัดตาเหล่ : ภาวะแทรกซ้อนที่พบได้ยากซึ่งอาจเกิดขึ้นได้แม้ในระยะเริ่มต้น เช่น การกรีดเยื่อบุตา และแคปซูลเทนนอน การผ่าตัดกล้ามเนื้อเฉียงล่างมีความเสี่ยงสูงต่อการบาดเจ็บของหลอดเลือดดำวอร์ติโคส 1)
จากหลอดเลือด / ความผิดปกติของการแข็งตัวของเลือด
รอยโรคหลอดเลือด : เลือดออกจากความผิดปกติของหลอดเลือดแดง-ดำ, เส้นเลือดขอดในเบ้าตา , ลิมแฟงจิโอมา, ฮีแมงจิโอมา
เลือดออกจากเนื้องอก : การเกิดก้อนเลือดจากการตกเลือดภายในเนื้องอกในเบ้าตา
ความผิดปกติของการแข็งตัวของเลือด : โรคจ้ำเลือดเกล็ดเลือดต่ำไม่ทราบสาเหตุ (ITP) 2) , โรคฮีโมฟีเลียเอที่ได้มา 4) เป็นต้น
เลือดออกในกะโหลกศีรษะ : อาจเกิดก้อนเลือดในเบ้าตา ทุติยภูมิผ่านทางรอยแยกเบ้าตา ด้านบน
การใช้ยาต้านการแข็งตัวของเลือดและยาต้านเกล็ดเลือด : รายงานหลายฉบับพบความสัมพันธ์กับเลือดออกหลังลูกตา 3) .ความดันโลหิตสูง : อาจส่งเสริมให้เกิดเลือดออกในเบ้าตา หลังผ่าตัด.การทำ Valsalva maneuver หลังผ่าตัด : การอาเจียนและไออาจกระตุ้นให้เลือดออก.การฉีดยาชาหลังลูกตา : สามารถลดความเสี่ยงได้ด้วยเทคนิคที่เหมาะสม.
ขณะฉีดยาชาหลังลูกตา ใช้เข็มที่คม หากรู้สึกไม่สบายขณะแทง ให้ดูดเพื่อตรวจเลือดออก ในการผ่าตัดตาเหล่ ให้ห้ามเลือดอย่างระมัดระวังในแต่ละขั้นตอน 1) การควบคุมความดันโลหิตหลังผ่าตัดก็สำคัญ.
หากคุณมีแผนผ่าตัดบริเวณรอบเบ้าตา และกำลังรับประทานยาต้านการแข็งตัวของเลือดหรือยาต้านเกล็ดเลือด (เช่น แอสไพริน) ต้องแจ้งแพทย์ที่ดูแลล่วงหน้า หากหลังผ่าตัดมีอาการปวดตา อย่างรุนแรงหรือตาโปน ให้ไปพบแพทย์ทันที.
Q
การรับประทานยาต้านการแข็งตัวของเลือดเพิ่มความเสี่ยงต่อเลือดออกหลังลูกตาหรือไม่?
A
การศึกษาหลายชิ้นพบความสัมพันธ์ระหว่างการใช้ยาต้านการแข็งตัวของเลือดและยาต้านเกล็ดเลือดกับเลือดออกหลังลูกตา 3) สิ่งสำคัญคือต้องแจ้งแพทย์เกี่ยวกับยาที่รับประทานก่อนผ่าตัด และพิจารณาหยุดยาชั่วคราวหรือใช้ทางเลือกอื่นหากจำเป็น.
การวินิจฉัยเลือดออกหลังลูกตาส่วนใหญ่ทำทางคลินิก เนื่องจากความเร่งด่วนในการรักษา ไม่ควรชะลอการวินิจฉัยและการรักษาเพื่อรอการตรวจภาพ ควรตรวจตาอย่างสมบูรณ์ (การมองเห็น ความดันลูกตา การเคลื่อนไหวของตา ปฏิกิริยารูม่านตา การประเมิน APD) อย่างรวดเร็ว.
ข้อบ่งชี้ในการแทรกแซงเพื่อลดความดัน (หากเข้าเกณฑ์ข้อใดข้อหนึ่งต่อไปนี้) 3) :
ความดันลูกตา 30 มิลลิเมตรปรอทขึ้นไปการมองเห็น ลดลงอย่างเฉียบพลันความผิดปกติของรูม่านตา (สูญเสียรีเฟล็กซ์ต่อแสง, รูม่านตา ขยายผิดปกติ)ข้อจำกัดในการเคลื่อนไหวของลูกตา
ตาโปนผิดปกติ
การตรวจซีที (CT) มีประโยชน์ในการมองเห็น เบ้าตา ทำเพื่อแยกการบาดเจ็บร่วมหรือเมื่อไม่ทราบแหล่งที่มาของเลือดออก ก้อนเลือดจะปรากฏเป็นบริเวณความหนาแน่นสูง (ค่า CT 40-80 HU) ในการตรวจซีที และในก้อนเลือดใต้เยื่อหุ้มกระดูกจะเห็นบริเวณความหนาแน่นสูงชัดเจนระหว่างกระดูกเบ้าตา และเยื่อหุ้มกระดูก
การตรวจเอ็มอาร์ไอ (MRI) สามารถประเมินการเปลี่ยนแปลงสัญญาณของก้อนเลือดตามเวลา สัญญาณเอ็มอาร์ไอของก้อนเลือดเปลี่ยนแปลงดังนี้:
ระยะเวลา ฮีโมโกลบินหลัก สัญญาณ T1 สัญญาณ T2 ระยะเฉียบพลันมาก (ถึง 1 วัน) Oxy Hb สัญญาณต่ำเล็กน้อย สัญญาณสูงเล็กน้อย ระยะเฉียบพลัน (1-3 วัน) ดีออกซีฮีโมโกลบิน สัญญาณต่ำเล็กน้อย สัญญาณต่ำ ระยะกึ่งเฉียบพลัน (3 วัน - 1 เดือน) เมทฮีโมโกลบิน สัญญาณสูง สัญญาณสูง ระยะเรื้อรัง (1 เดือนขึ้นไป) เฮโมซิเดอริน สัญญาณต่ำ สัญญาณต่ำ
การตรวจหลอดเลือดด้วยคลื่นแม่เหล็กไฟฟ้า มีประโยชน์ในการแยกความผิดปกติของหลอดเลือดแดงและดำ2) .
โรคหลักที่ต้องแยกออก ได้แก่ โรคต้อหินมุมปิด เฉียบพลัน เซลลูไลติสในเบ้าตา และเนื้องอกในเบ้าตา
เลือดออกเล็กน้อย : หากไม่มีอาการกดทับเส้นประสาทตา อาจสังเกตอาการได้ บางครั้งเลือดออกเล็กน้อยไม่จำเป็นต้องรักษาเป็นพิเศษกดห้ามเลือด : ใช้ฝ่ามือกดบนเปลือกตาสักครู่เพื่อห้ามเลือดและลดความดันในเบ้าตา หากก้อนเลือดมีขนาดเล็กและไม่มีอาการกดทับเส้นประสาทตา : พิจารณาให้ยาห้ามเลือดชนิดรับประทานและสังเกตอาการ
Acetazolamide 500 มก. ฉีดเข้าหลอดเลือดดำ : เพื่อลดความดันลูกตา Hydrocortisone 100 มก. ฉีดเข้ากล้ามเนื้อ/หลอดเลือดดำ : เพื่อลดการอักเสบและบวมน้ำMannitol (15%) 100 มล. ฉีดเข้าหลอดเลือดดำ : ใช้สำหรับความดันลูกตา สูงระหว่างการผ่าตัด1) Dexamethasone 1 มก. ฉีดเข้าหลอดเลือดดำ : เพื่อลดอาการบวมน้ำของเนื้อเยื่อหลังผ่าตัด1)
การจัดการโดยการผ่าตัดมีความสำคัญเหนือกว่าการรักษาทางยาและให้ผลลัพธ์ที่ดีกว่า
หากไม่ดีขึ้นด้วยการกดหรือเข้าเกณฑ์บ่งชี้การลดความดัน ให้ทำการผ่าตัดทันที ตัดเอ็นหัวตาด้านนอก (cantholysis หรือ canthotomy) ซึ่งเป็นส่วนประกอบของช่องเบ้าตา เพื่อปลดปล่อยความดันในเบ้าตา
ทางเลือกแรก
การผ่าเปิดหัวตาด้านนอก + การตัดเอ็นหัวตา (LC/IC) : การรักษาทางเลือกแรกสำหรับกลุ่มอาการช่องเบ้าตา สามารถทำได้ภายใต้ยาชาเฉพาะที่และช่วยลดความดันได้อย่างรวดเร็ว3)
การใช้การผ่าเยื่อกั้นเบ้าตา : หลังจากลดความดันชั่วคราวด้วย LC/IC จะผ่าเยื่อกั้นเบ้าตา เพื่อนำก้อนเลือดออกและระบุแหล่งที่มาของเลือดออก 3)
หัตถการเพิ่มเติม
การตัดเยื่อกั้นเบ้าตา ส่วนล่าง (inferior septectomy) : เพิ่มเติมเมื่อไม่ดีขึ้นด้วย LC/IC
การผ่าเบ้าตา ส่วนล่างด้านข้าง (inferolateral orbitotomy) : เมื่อต้องการลดความดันที่กว้างขึ้น
การผ่าตามแนวตั้งของเปลือกตา (vertical split incision) : หัตถการทางเลือกที่สามารถทำได้แม้ในสถานที่ที่ไม่คุ้นเคยกับกายวิภาคของเปลือกตา
ระยะเวลาในการแทรกแซงที่แนะนำ : แนะนำให้แทรกแซงภายใน 2 ชั่วโมงตั้งแต่เริ่มมีอาการ อย่างไรก็ตาม แม้จะเกิน 2 ชั่วโมง ก็ควรพยายามผ่าตัดอย่างจริงจัง และมีรายงานการฟื้นตัวของการมองเห็นที่แก้ไขแล้ว เป็น 20/20 หลัง LC/IC + การผ่าเยื่อกั้นเบ้าตา ที่ 7 ชั่วโมงและ 4 ชั่วโมงหลังการบาดเจ็บ 3)
หากกังวลเกี่ยวกับโรคเส้นประสาทตา ให้วางแผนนำก้อนเลือดออก ขั้นตอน: ผ่าผิวหนังตามตำแหน่งของก้อนเลือด → เปิดและผ่าเยื่อกั้นเบ้าตา และเยื่อหุ้มกระดูก → ดูดก้อนเลือดด้วยท่อดูด → ล้างด้วยน้ำเกลือ หากเลือดออกจากเนื้องอก ให้วางแผนตัดเนื้องอกรวมถึงก้อนเลือดออกทั้งหมด
หากสาเหตุมาจากความผิดปกติของการแข็งตัวของเลือด จำเป็นต้องรักษาโรคที่เป็นสาเหตุร่วมด้วย
โรคจ้ำเลือด thrombocytopenic ไม่ทราบสาเหตุ : มีรายงานการให้เกล็ดเลือด + IVI G 1 กรัม/กก. x 2 วัน + dexamethasone 40 มก. x 4 วัน + cryoprecipitate 2) โรคฮีโมฟีเลีย A ที่ได้มา : หลังจากห้ามเลือดชั่วคราวด้วย FEIBA ให้ทำการรักษาด้วยการกดภูมิคุ้มกัน ด้วย prednisolone 60 มก. + cyclophosphamide 4)
Q
การผ่าตัดเปิดหัวตาด้านข้างสำหรับเลือดออกหลังลูกตาคืออะไร?
A
เป็นหัตถการฉุกเฉินที่ผ่าหัวตาด้านข้าง (มุมตาด้านนอก) และตัดเอ็นหัวตาด้านข้างขึ้นและลงเพื่อสร้างช่องเปิดที่ส่วนหน้าของเบ้าตา สามารถทำได้ภายใต้การฉีดยาชาเฉพาะที่ โดยมีวัตถุประสงค์เพื่อลดความดันในเบ้าตา อย่างรวดเร็วและฟื้นฟูการไหลเวียนเลือดไปยังเส้นประสาทตา 3)
Q
ควรทำการรักษาภาวะเลือดออกหลังลูกตาภายในกี่ชั่วโมงหลังจากเริ่มมีอาการ?
A
แนะนำให้ทำการรักษาภายใน 2 ชั่วโมงหลังจากเริ่มมีอาการ อย่างไรก็ตาม การผ่าตัดลดความดันยังคงมีประสิทธิภาพแม้หลังจาก 2 ชั่วโมง และมีรายงานการฟื้นตัวของสายตาที่แก้ไขแล้วเป็น 20/20 แม้หลังจากได้รับบาดเจ็บ 7 ชั่วโมง 3) โดยไม่คำนึงถึงเวลาที่ผ่านไป สิ่งสำคัญคือต้องทำการลดความดันโดยเร็วที่สุด
ส่วนหน้าของช่องเบ้าตา ถูกกั้นด้วยผนังกั้นเบ้าตา (orbital septum) ซึ่งยึดติดกับเอ็นแคนทัสด้านข้างและขอบเบ้าตา ด้านข้าง ด้านใน ด้านนอก และด้านหลังล้อมรอบด้วยกระดูกเบ้าตา ทำให้ปริมาตรคงที่
เมื่อเกิดเลือดออก ความดันในเบ้าตา จะเพิ่มขึ้นและลูกตาจะเคลื่อนไปข้างหน้า แหล่งที่มาของเลือดออกมักจะเป็นหลอดเลือดแดงใต้เบ้าตา หรือกิ่งก้านของมัน และเลือดออกอาจเกิดขึ้นจากหลอดเลือดระหว่างพังผืดได้เช่นกัน 1) การเคลื่อนของลูกตาไปข้างหน้าเล็กน้อยสามารถทนได้ แต่เมื่อเส้นประสาทตา ถึงขีดจำกัดการยืด จะเกิดความบกพร่องของเส้นประสาทตา
กลไกการตาบอด มีดังนี้:
การกดทับและขาดเลือดของเส้นประสาทตา : การกดทับโดยตรงจากความดันในเบ้าตา ที่เพิ่มขึ้นการอุดตันของการไหลเวียนเลือดดำของเส้นประสาทตา : ภาวะขาดเลือดทุติยภูมิจากเลือดดำคั่งการอุดตันของหลอดเลือดแดงจอประสาทตา ส่วนกลาง : การหยุดไหลเวียนเลือดจอประสาทตา จากความดันลูกตา สูง
ในกรณีที่หลอดเลือดแดงได้รับบาดเจ็บ ความดันในเบ้าตา ที่เพิ่มขึ้นอย่างรวดเร็วจะกดทับลูกตา ทำให้เกิดความเสียหายต่อเส้นประสาทตา และการอุดตันของหลอดเลือดแดงจอประสาทตา จากความดันลูกตา สูง ในเลือดออกจากหลอดเลือดดำ ดำเนินไปค่อนข้างช้า ดังนั้นหากมีปริมาณน้อย อาจถูกดูดซึมได้เองโดยการสังเกตเท่านั้น แม้ในกรณีที่มีกระดูกเบ้าตา หัก ความดันลูกตา อาจเพิ่มขึ้นจากเลือดออกอย่างต่อเนื่อง 3)
สัญญาณ MRI ของก้อนเลือดจะเปลี่ยนแปลงไปตามเวลาตามกระบวนการออกซิเดชันของฮีโมโกลบินและการแตกของเม็ดเลือดแดง ดังนั้นโปรดดูตารางการเปลี่ยนแปลงสัญญาณ MRI ในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
Ochi และคณะ (2025) รายงานผู้ป่วยเลือดออกใน retrobulbar จากอุบัติเหตุ 2 รายที่ได้รับการผ่าตัดสองขั้นตอนโดยการกรีดผนังกั้นเบ้าตา หลัง LC/IC 3) รายที่ 1 (ชายอายุ 92 ปี รับประทานยาต้านเกล็ดเลือด ผ่าตัด 7 ชั่วโมงหลังบาดเจ็บ) มีความดันลูกตา 55 mmHg รู้สึกถึงแสงเท่านั้น ฟื้นตัวเป็น 14 mmHg ในวันถัดไป สายตาที่แก้ไขแล้ว 20/20 รายที่ 2 (หญิงอายุ 72 ปี ผ่าตัด 4 ชั่วโมงหลังบาดเจ็บ) มีความดันลูกตา 52 mmHg นับนิ้วได้ ฟื้นตัวเป็น 14 mmHg ในวันถัดไป สายตาที่แก้ไขแล้ว 20/20 รายงานนี้ชี้ให้เห็นถึงความเป็นไปได้ของผลลัพธ์ที่ดีแม้จะเกินคำแนะนำทั่วไปในการลดความดันภายใน 2 ชั่วโมงหลังจากเริ่มมีอาการ
Omar และคณะ (2024) รายงานผู้ป่วยหญิงอายุ 80 ปีที่มีเลือดออกใน retrobulbar เองเนื่องจาก idiopathic thrombocytopenic purpura (เกล็ดเลือด 35,000/mm³) 2) MRI ยืนยันก้อนเลือดขนาด 2.7×1.6×2.1 ซม. การรักษาทางการแพทย์ด้วย IVI G + cryoprecipitate + dexamethasone ทำให้เกล็ดเลือดกลับมาเป็น 126,000/mm³ และสายตาดีขึ้น มีรายงานเลือดออกในเบ้าตา ที่เกี่ยวข้องกับ ITP เพียง 3 รายก่อนหน้านี้ ทุกรายมีภาวะโลหิตจางรุนแรง แต่รายนี้แสดงให้เห็นว่าสามารถเกิดขึ้นได้แม้มีภาวะโลหิตจางเล็กน้อย (Hb 10.2 g/dL)
Gawęcki และคณะ (2024) รายงานกรณีที่พบได้ยากของเลือดออกใน retrobulbar ที่เกิดขึ้นระหว่างการผ่าตัดตาเหล่ ในเด็กชายอายุ 5 ปีในระยะเริ่มต้นของการกรีดเยื่อบุตา และแคปซูลของ Tenon 1) ได้รับการรักษาด้วย mannitol 100 mL ทางหลอดเลือดดำโดยไม่ต้องลดความดันในเบ้าตา ก้อนเลือดยุบภายใน 24 ชั่วโมงหลังผ่าตัด ไม่พบความผิดปกติของการแข็งตัวของเลือด และ OCT หลังผ่าตัดไม่พบความไม่สมมาตรของ RNFL หรือความเสียหายของเส้นประสาทตา เน้นย้ำถึงความสำคัญของการห้ามเลือดอย่างระมัดระวังในแต่ละขั้นตอนของหัตถการ
Jayasundara และคณะ (2021) รายงานเลือดออกใน retrobulbar เองเนื่องจาก acquired hemophilia A (aPTT 127 วินาที) ในชายอายุ 64 ปี 4) การให้ FEIBA หยุดเลือดได้ชั่วคราว แต่ต้องใช้เวลาประมาณ 6 สัปดาห์ของการกดภูมิคุ้มกันด้วย prednisolone 60 มก. + cyclophosphamide เพื่อทำให้ aPTT ปกติ ในที่สุดลูกตากลายเป็นเนื้อตายและนำไปสู่การเคลื่อนหลุดเอง ซึ่งเป็นผลลัพธ์ที่พบได้ยาก บ่งชี้ถึงความจำเป็นในการพิจารณาความเป็นไปได้ของ autoantibodies ต่อปัจจัย VIII ในเลือดออกใน retrobulbar ที่ไม่ใช่จากอุบัติเหตุ
Gawęcki M, Kiciński K. Retrobulbar hemorrhage during strabismus surgery. Am J Ophthalmol Case Rep. 2024;33:101991.
Omar KO, Sebastian W, Anees A. Rare Case of Idiopathic Thrombocytopenia Causing Retrobulbar Hemorrhage. J Community Hosp Intern Med Perspect. 2024;14(5):124-127.
Ochi Y, Ono S, Ogawa R. Emergency Lateral Canthotomy Followed by Orbital Septum Release for Traumatic Retrobulbar Hemorrhage: 2 Case Reports. Plast Reconstr Surg Glob Open. 2025;13:e6582.
Jayasundara HD, Herath LY, Kularatne KS. Retrobulbar Hemorrhage Secondary to Acquired Hemophilia A. Cureus. 2021;13(9):e17760.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต