วิธีปมผีเสื้อ (Bow-tie method)
ผู้คิดค้น: วิธีการเย็บแบบปรับได้วิธีแรกคิดค้นโดย Jampolsky (1975)
เทคนิค: ยึดกล้ามเนื้อกับตาขาวที่จุดเกาะ ทำปมเพื่อกำหนดปริมาณการแขวนกลับ จากนั้นวางปมผีเสื้อทับด้านบน
การปรับ: แก้ปมผีเสื้อเพื่อเปลี่ยนปริมาณการแก้ไข

เมื่อยังมีตาเขเหลืออยู่บ้างหลังการรักษาแบบไม่ผ่าตัด (แก้ไขค่าสายตา ฝึกตามัว บำบัดด้วยปริซึม ฝึกการมองเห็น) จะทำการแก้ไขตำแหน่งตาโดยการผ่าตัด แผนการผ่าตัด (ตาที่จะผ่าตัด เทคนิค และปริมาณการผ่าตัด) ขึ้นอยู่กับชนิดของตาเขหรือความผิดปกติของการเคลื่อนไหวตา และจะทำการผ่าตัดทำให้กล้ามเนื้อตาอ่อนแรง/แข็งแรงขึ้น หรือย้ายตำแหน่งกล้ามเนื้อ
เทคนิคการผ่าตัดแบ่งออกเป็น 3 ประเภทหลัก
| เทคนิคการผ่าตัด | วัตถุประสงค์ | การใช้ทั่วไป |
|---|---|---|
| การเลื่อนกล้ามเนื้อถอยหลัง (recession) | ทำให้กล้ามเนื้ออ่อนแรง | เลื่อนกล้ามเนื้อเรกตัสมีเดียลถอยหลังในตาเขเข้า เลื่อนกล้ามเนื้อเรกตัสแลทเทอราลิสถอยหลังในตาเขออก |
| การตัดกล้ามเนื้อสั้นลง (resection) | ทำให้กล้ามเนื้อแข็งแรงขึ้น | ตัดกล้ามเนื้อเรกตัสมีเดียลสั้นลงในตาเขออก ตัดกล้ามเนื้อเรกตัสแลทเทอราลิสสั้นลงในตาเขเข้า |
| การย้ายกล้ามเนื้อ (transposition) | เปลี่ยนทิศทางการออกแรงของกล้ามเนื้อ | ตาเขจากอัมพาต ตาเขชนิดพิเศษ หลังกล้ามเนื้อสูญหาย |
อัตราความสำเร็จโดยรวมของการผ่าตัดตาเหล่ในผู้ใหญ่อยู่ที่ประมาณ 80% (หลังการผ่าตัดครั้งเดียว) และสูงถึงมากกว่า 95% เมื่อรวมการผ่าตัดครั้งที่สอง 1) ภาวะภาพซ้อนแบบต่อเนื่อง (ดื้อต่อการรักษาในท่ามองตรง) เกิดขึ้นน้อยกว่า 1% 1) เป้าหมายของการผ่าตัดคือการปรับปรุงตำแหน่งตา ฟื้นฟูการมองเห็นแบบสองตา ลดภาพซ้อน แก้ไขท่าศีรษะชดเชย และปรับปรุงด้านจิตสังคม 1)
ตาเหล่เข้าในทารก ตาเหล่เข้าแบบปรับได้บางส่วน ตาเหล่ออกเป็นระยะ อัมพาตของกล้ามเนื้อเฉียงบนแต่กำเนิด และตาเหล่ชนิด A-V เป็นโรคตาเหล่ที่เป็นตัวแทนซึ่งมีข้อบ่งชี้ในการผ่าตัดในวัยเด็ก
การผ่าตัดทำสำหรับตาเหล่ที่เหลืออยู่ซึ่งไม่ดีขึ้นเพียงพอด้วยการรักษาแบบไม่รุกราน เช่น แว่นตา ปริซึม และการรักษาภาพเบลอ วัตถุประสงค์ของการผ่าตัดคือการแก้ไขตำแหน่งตา ฟื้นฟู/รักษาการมองเห็นแบบสองตา และปรับปรุงความสวยงาม ในผู้ใหญ่ ตำแหน่งตาที่ดีจะได้ประมาณ 80% หลังการผ่าตัดครั้งแรก และมากกว่า 95% เมื่อรวมการผ่าตัดครั้งที่สอง 1)
| ชนิดของตาเหล่ | เกณฑ์บ่งชี้การผ่าตัด | ระยะเวลาผ่าตัดที่แนะนำ |
|---|---|---|
| ตาเหล่เข้าในทารก | ตาเหล่เข้าคงที่มุมกว้าง | ภายใน 2 ปีแรก (เร็วมาก: ภายใน 6 เดือนหลังคลอด) |
| ตาเหล่เข้าแบบปรับสายตาบางส่วน | ตาเหล่เข้าที่เหลือหลังแก้ไขด้วยแว่นตา | หลังจากองค์ประกอบที่ไม่ใช่การปรับสายตาคงที่ |
| ตาเหล่ออกเป็นระยะ | มุมเหล่ ≥20Δ, แนวโน้มที่จะกลายเป็นคงที่ | ก่อนวัยเรียน |
| อัมพาตกล้ามเนื้อเฉียงบนแต่กำเนิด | ท่าศีรษะผิดปกติ / การชดเชยไม่เพียงพอ | ก่อนวัยเรียน |
| ตาเหล่ชนิด A-V | ความแตกต่างของการเบี่ยงเบนเมื่อมองขึ้นและลง | ประเมินเป็นรายกรณี |
| เพื่อความสวยงาม | มุมตาเหล่ ≥20Δ, ความต้องการของผู้ป่วย/ครอบครัว | ประมาณอายุ 6 ปี |
ความชุกของตาเหล่ในผู้ใหญ่คือ 2.7% ในคลินิกจักษุตามข้อมูล IRIS Registry โดยอุบัติการณ์ประมาณ 4%1) ความถี่ของตาเหล่คือ 2–4% ของประชากร (แตกต่างตามเชื้อชาติ) ตาเหล่เข้า (esotropia) พบมากในชาวคอเคเซียน ส่วนตาเหล่ออก (exotropia) พบมากในชาวเอเชียและผิวดำ ตาเหล่ชนิดไม่ร่วมมือ (non-comitant) คิดเป็นประมาณ 5% ของตาเหล่ทั้งหมด ตาเหล่เข้าในทารกเกิดขึ้น 1–2% อัตราการผ่าตัดซ้ำโดยทั่วไปคือ 20–30%
การทดสอบ forced duction test: จำเป็นก่อนผ่าตัดในตาเหล่ชนิดไม่ร่วมมือ ในเด็ก ทำภายใต้การดมยาสลบก่อนผ่าตัดทันที
การทดสอบ prism adaptation test: ทำในเด็กโต ช่วยประเมินด้านการรับรู้และเพิ่มความแม่นยำของเทคนิคการผ่าตัดและปริมาณการแก้ไข
การตรวจภาพ: ในตาเหล่แนวตั้งหรือชนิดพิเศษ ใช้ MRI/CT วงโคจรเพื่อตรวจหาความผิดปกติแต่กำเนิดของกล้ามเนื้อนอกลูกตา
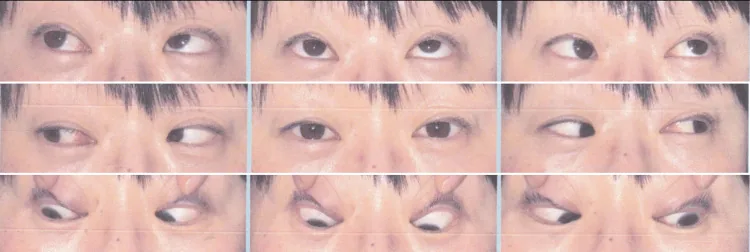
การตรวจตำแหน่งตา: วัดมุมเหล่ใน 9 ทิศทางการมองสำหรับระยะไกล (5 ม.) และระยะใกล้ (30 ซม.) ในผู้ป่วยที่มีการรวมภาพ ให้ทำการทดสอบปิดตาเป็นเวลา 30-45 นาทีเพื่อเปิดเผยค่าเบี่ยงเบนทั้งหมดก่อนวัด 1)
การทดสอบ Lancaster แดง-เขียว และการทดสอบจอ Hess มีประสิทธิภาพ 1) สำหรับการวัดปริมาณภาพซ้อน ให้ใช้การพล็อตเส้นรอบวง Goldmann การวัดช่วงการเคลื่อนไหวของคอ และแบบสอบถามภาพซ้อน 1)
ในโรคตาจากต่อมไทรอยด์ การบาดเจ็บ และสายตาสั้นมาก ให้ใช้ CT/MRI เพื่อตรวจสอบสภาพของวงโคจรและกล้ามเนื้อนอกลูกตา 1)
ตรวจตำแหน่งตา 9 ทิศทาง (ไกลและใกล้) เพื่อวัดปริมาณมุมเหล่ และตรวจการทำงานของสายตาสองตาเพื่อประเมินการกด การมองเห็นสามมิติ และการตอบสนองของจอประสาทตา ในตาเหล่ชนิดไม่ร่วมแกน การทดสอบดึงเป็นสิ่งจำเป็น และทำทันทีก่อนการผ่าตัดภายใต้การดมยาสลบในเด็ก ในเด็กโต ให้ทำการทดสอบการปรับตัวด้วยปริซึมเพื่อเพิ่มความแม่นยำในการผ่าตัด ในตาเหล่แนวตั้งหรือชนิดพิเศษ ให้ใช้ MRI/CT วงโคจรเพื่อตรวจหาความผิดปกติของกล้ามเนื้อนอกลูกตา
ตาเหล่เข้าข้างในในทารกที่เกิดขึ้นก่อนอายุ 6 เดือนมีการพยากรณ์โรคที่ไม่ดีสำหรับการทำงานของสายตาสองตา แต่การผ่าตัดตั้งแต่เนิ่นๆ มีประสิทธิภาพ
ในตาเหล่แบบออกสลับ เนื่องจากการมองเห็นสองตายังคงอยู่ จึงไม่จำเป็นต้องผ่าตัดเร็ว ติดตามผลด้วยการแก้ไขค่าสายตาและการฝึกตาเข และผ่าตัดเมื่อเปลี่ยนเป็นตาเหล่ออกคงที่ หากมุมเหล่น้อยกว่า 20Δ ไม่ควรผ่าตัด ให้ลองรักษาด้วยแสงหรือการฝึกการมองเห็น หากมุมเหล่มีขนาดใหญ่และบ่อยครั้ง หรือมีปัญหาด้านความสวยงาม ให้วางแผนผ่าตัดก่อนวัยเรียน
ในตาเหล่ที่รักษาการมองเห็นสองตาโดยใช้ท่าศีรษะผิดปกติ หากมุมเหล่เล็ก ไม่จำเป็นต้องผ่าตัดเร็ว ติดตามผลด้วยการแก้ไขค่าสายตาและการรักษาด้วยปริซึม และวางแผนผ่าตัดอย่างช้าที่สุดก่อนวัยเรียน
หากมีความบกพร่องทางการมองเห็นจากโรคทางกาย การแก้ไขตำแหน่งตาเพื่อให้มองเห็นสองตาทำได้ยาก แต่หากมีปัญหาด้านความสวยงาม ให้วางแผนผ่าตัดเมื่ออายุประมาณ 6 ปี โดยทั่วไป มุมเหล่ที่มากกว่า 15Δ ส่งผลต่อความสวยงาม แต่หากมุมเหล่ตั้งแต่ 20Δ ขึ้นไป และผู้ป่วย/ครอบครัวต้องการ ให้พิจารณาผ่าตัด เนื่องจากตาเหล่เข้าในเด็กมีแนวโน้มเปลี่ยนเป็นตาเหล่ออกหลังผ่าตัด จึงควรผ่าตัดแบบแก้ไขน้อยกว่า
ย้ายจุดเกาะของกล้ามเนื้อนอกลูกตาไปด้านหลังเพื่อเพิ่มความยาวประสิทธิผลและทำให้กล้ามเนื้ออ่อนแรงลง ข้อบ่งชี้ทั่วไป: เลื่อนกล้ามเนื้อเรกตัสมีเดียลไปด้านหลังสำหรับตาเหล่เข้า เลื่อนกล้ามเนื้อเรกตัสแลเทอราลิสไปด้านหลังสำหรับตาเหล่ออก ผลการแก้ไขสูงสุดจะได้ในทิศทางการทำงานของกล้ามเนื้อที่ถูกเลื่อน
ตัดส่วนหนึ่งของกล้ามเนื้อนอกลูกตาออกเพื่อให้สั้นลงและแข็งแรงขึ้น ข้อบ่งชี้ทั่วไป: ตัดกล้ามเนื้อเรกตัสมีเดียลให้สั้นลงสำหรับตาเหล่ออก ตัดกล้ามเนื้อเรกตัสแลเทอราลิสให้สั้นลงสำหรับตาเหล่เข้า
ย้ายจุดเกาะของกล้ามเนื้อนอกลูกตาไปยังตำแหน่งอื่นเพื่อเปลี่ยนทิศทางการออกฤทธิ์ ใช้ในตาเหล่ชนิดอัมพาตและตาเหล่ชนิดพิเศษ นอกจากนี้ยังเลือกใช้เมื่อกล้ามเนื้อสูญหายและไม่สามารถนำกลับคืนมาได้
เทคนิคที่ช่วยให้สามารถปรับตำแหน่งของกล้ามเนื้อนอกลูกตาหลังการผ่าตัดเพื่อเปลี่ยนปริมาณการแก้ไข โดยอาศัยเทคนิคการแขวนกลับ (hang-back recession) โดยแยกเอ็นกล้ามเนื้อออกจากจุดเกาะแล้วเย็บผ่านตาขาวที่จุดเกาะ ทำปมเลื่อนด้วยไหมเย็บอีกเส้น (6/0 Vicryl) และหลังการผ่าตัด ภายใต้ยาชาหยอดตา ทำการทดสอบสลับปิดตาในขณะที่เปลี่ยนตำแหน่งปมเพื่อปรับตำแหน่งตาอย่างละเอียด เมื่อได้ผลการแก้ไขตามต้องการแล้ว จึงผูกปมไหมแขวนและตัดส่วนเกินทิ้ง
เทคนิคนี้มีประโยชน์อย่างยิ่งในกรณีผ่าตัดซ้ำหรือตาเหล่ชนิดจำกัด/อัมพาต ซึ่งยากต่อการทำนายตำแหน่งตาหลังผ่าตัด1)
วิธีปมผีเสื้อ (Bow-tie method)
ผู้คิดค้น: วิธีการเย็บแบบปรับได้วิธีแรกคิดค้นโดย Jampolsky (1975)
เทคนิค: ยึดกล้ามเนื้อกับตาขาวที่จุดเกาะ ทำปมเพื่อกำหนดปริมาณการแขวนกลับ จากนั้นวางปมผีเสื้อทับด้านบน
การปรับ: แก้ปมผีเสื้อเพื่อเปลี่ยนปริมาณการแก้ไข
วิธีบ่วงเลื่อน (Sliding noose method)
หลักการ: วิธีการยึดกล้ามเนื้อด้วยปมที่แยกจากไหมเย็บกล้ามเนื้อ
การปรับ: เลื่อนบ่วงเข้าหากล้ามเนื้อจะลดปริมาณการเลื่อนกลับ เลื่อนออกไปจะเพิ่มขึ้น
ลักษณะเด่น: การเลื่อนช่วยให้ปรับปริมาณการแก้ไขได้อย่างละเอียด
วิธีบ่วงหางสั้น (Short-tag noose method)
ข้อดี: เนื่องจากเยื่อบุตาครอบคลุมบริเวณผ่าตัดทั้งหมด จึงไม่จำเป็นต้องทำเพิ่มเติมหากไม่ต้องการปรับ
การประยุกต์ใช้ในเด็ก: สามารถเลื่อนการปรับได้ ช่วยหลีกเลี่ยงการดมยาสลบครั้งที่สองได้ง่าย
ลักษณะ: มีรายงานว่าเด็ก 89% สามารถปรับได้โดยใช้ยาชาหยอดตาเท่านั้น
วิธีห่วงคล้องที่ถอดได้
ผู้คิดค้น: Guyton เป็นผู้คิดค้น รวมปมกานพลูกับปมเลื่อนสามอัน
ข้อดี: สามารถเอาวัสดุเย็บห่วงออกได้หมดหลังการปรับ ไม่มีสิ่งแปลกปลอมเหลือใต้เยื่อบุตา
นอกจากเลื่อนกล้ามเนื้อเรคตัสแล้ว ยังใช้ในขั้นตอนพิเศษ เช่น การย้ายตำแหน่งกล้ามเนื้อเรคตัส วิธีฮาราดะ-อิโตะ และการผ่าตัดเอ็นกล้ามเนื้อเฉียงบน 1) ในการเลื่อนกล้ามเนื้อเรคตัสล่าง การเย็บแบบกึ่งปรับได้อาจลดการเลื่อนของกล้ามเนื้อ เนื่องจากการแก้ไขเกินเมื่อมองลงมาทนได้ไม่ดี จึงแนะนำให้ใช้การเย็บแบบปรับได้โดยมีเป้าหมายให้แก้ไขน้อยไปเล็กน้อย 1)
ช่วงเวลาการปรับคือทันทีหลังผ่าตัดถึงไม่กี่ชั่วโมงต่อมา วันรุ่งขึ้นเอ็นจะยึดติดกับตาขาวและการปรับจะทำได้ยาก ในโรคตาจากต่อมไทรอยด์ ศัลยแพทย์บางคนอ้างผลลัพธ์ที่ดีกว่า แต่มีความกังวลเกี่ยวกับการแก้ไขเกินช่วงปลายและการเลื่อนของกล้ามเนื้อ 1)
การฉีดโบทูลินัมทอกซินเข้ากล้ามเนื้อนอกลูกตาใช้เพียงอย่างเดียวหรือร่วมกับการผ่าตัด 1) ใช้เพื่อเพิ่มประสิทธิภาพการผ่าตัดในตาเหล่ใหม่หรือเหล่มาก ตาเหล่ที่เหลือหลังผ่าตัด และตาเหล่มุมน้อย 1) ยังมีประโยชน์ในการป้องกันการหดตัวของกล้ามเนื้อคู่ตรงข้ามระหว่างรอการฟื้นตัวตามธรรมชาติในตาเหล่จากอัมพาต 1)
แม้ตาเหล่น้อย ≤8Δ แนวนอนและ <3Δ แนวตั้งก็อาจทำให้เห็นภาพซ้อนและปวดตาได้ 1) สามารถรักษาได้ด้วยการตัดเอ็น (กรีดตรงกลางบางส่วน) หรือเลื่อนกล้ามเนื้อเรคตัสเดี่ยว 1)
อัตราการเกิดภาวะแทรกซ้อนรุนแรง (การทะลุของตาขาว การติดเชื้อรุนแรง การเลื่อน/สูญหายของกล้ามเนื้อ ตาอักเสบ) โดยประมาณคือ 1/400 โดยในจำนวนนี้พยากรณ์โรคไม่ดีรายงานที่ 1/2400 2) ภาวะแทรกซ้อนส่วนใหญ่ไม่รุนแรงและหายได้เองหรือดีขึ้นด้วยยาทาเฉพาะที่ 9).
ภาวะแทรกซ้อนระหว่างผ่าตัด
การทะลุของตาขาว: อุบัติการณ์ 0.08-5.1% ส่วนใหญ่ไม่มีผลตามมา 2)5)
รีเฟล็กซ์ตา-หัวใจ: อุบัติการณ์ 67.9% หัวใจเต้นช้าแบบไซนัสพบบ่อยที่สุด หัวใจหยุดเต้น 0.11% 6)7)
การสูญหายของกล้ามเนื้อ (PITS): อุบัติการณ์ 1/4500 (ผู้ใหญ่) เด็ก 1/5000 ภาวะฉุกเฉินทางศัลยกรรม 2)
การเลื่อนของกล้ามเนื้อ: อุบัติการณ์ 1/1500 พบใน 10.6% ของกรณีผ่าตัดแก้ไข 2)
การผ่าตัดผิดตำแหน่ง: 1/2506 ผ่าตัดผิดตาหรือกล้ามเนื้อ 8)
ภาวะแทรกซ้อนหลังผ่าตัดระยะแรก
การติดเชื้อหลังผ่าตัด: เซลลูไลติสในเบ้าตา 1/1100-1/1900 เอ็นโดฟธาลไมติส 1/30000-1/185000 2)5)
เดลเลนของกระจกตา: อุบัติการณ์ 2.2-18.9% ความเสี่ยงเพิ่มขึ้นในการผ่าตัดซ้ำหรือผ่าตัดย้ายตำแหน่ง 3)4)
ภาวะขาดเลือดของปล้องหน้า: อุบัติการณ์ 1/6000 ความเสี่ยงเพิ่มขึ้นเมื่อผ่าตัดกล้ามเนื้อ 3 มัดขึ้นไปพร้อมกัน 2)
ภาพซ้อนถาวร: 0.8% (พบบ่อยในผู้ใหญ่) 2)
ภาวะแทรกซ้อนหลังผ่าตัดระยะปลาย
การแก้ไขมากเกินไป/น้อยเกินไป: จัดการด้วยการผ่าตัดเพิ่มเติม 2)
แกรนูโลมาชนิดมีหนอง (Pyogenic granuloma): อุบัติการณ์ 2.1%2)
ถุงน้ำเยื่อบุตาชนิด inclusion cyst: อุบัติการณ์ 0.25%2)
เยื่อบุตาอักเสบชนิดเนื้อตาย (SINS): อุบัติการณ์ 1/4,000 พบมากในผู้ใหญ่2)
จอประสาทตาลอก: อุบัติการณ์ 1/10,000 ถึง 1/40,0002)5)
| ภาวะแทรกซ้อน | อุบัติการณ์ | การจัดการ |
|---|---|---|
| การติดเชื้อหลังผ่าตัด (เซลลูไลติส) | 1/1,100 ถึง 1/1,9002)5) | ยาปฏิชีวนะทั่วร่างกาย เชื้อก่อโรค: Staphylococcus aureus (MRSA/MSSA), Streptococcus กลุ่ม A |
| เยื่อบุตาอักเสบภายในลูกตา | 1/30,000 ถึง 1/185,0002)5) | การให้ยาปฏิชีวนะเข้าแก้วตา |
| กระจกตาเดลเลน | 2.2% ถึง 18.9%3)4) | ปกป้องผิวกระจกตาด้วยยาขี้ผึ้งทาตา ความเสี่ยงเพิ่มขึ้นในการผ่าตัดซ้ำหรือผ่าตัดเปลี่ยนผ่าน |
| ภาวะขาดเลือดของส่วนหน้าของลูกตา | 1/6,0002) | ยาหยอดตาอะโทรพีน + สเตียรอยด์ หลีกเลี่ยงการผ่าตัดกล้ามเนื้อมากกว่า 3 มัดพร้อมกัน |
| แกรนูโลมาหนอง | 2.1%2) | สเตียรอยด์เฉพาะที่ → ถ้าไม่ได้ผล ให้ตัดออกด้วยการผ่าตัด |
| ถุงน้ำเยื่อบุตาชนิดรวม | 0.25%2) | การตัดออกด้วยการผ่าตัด (การเจาะระบายเพียงอย่างเดียวทำให้เกิดการกลับเป็นซ้ำ) |
| ระดับการหาย | เกณฑ์ |
|---|---|
| IV: หาย (ดีเยี่ยม) | เบี่ยงเบนภายใน 10 องศาใน 9 ทิศทางการมอง (ระยะไกลและใกล้) ไม่มีอาการทางความรู้สึก |
| III: เกือบหาย (ดี) | อย่างน้อยเบี่ยงเบนในท่ามองตรง และเบี่ยงเบนที่ไม่มีอาการทางความรู้สึก |
| II: หายบางส่วน (พอใช้) | เบี่ยงเบนถึงตาเหล่เล็กน้อยในท่ามองตรง |
| I: การหายเพื่อความสวยงาม (cosmetically satisfactory) | ในท่ามองตรง: ตาเหล่ภายใน ±15Δ แนวนอน ภายใน 10Δ แนวตั้ง ลดท่าศีรษะผิดปกติ |
| 0: ไม่ได้ผล (not improved) | ไม่ดีขึ้น |
ระยะเวลาประเมิน: 4 ปีหลังการรักษา ตาเหล่เข้าในประเมินเมื่ออายุ 10 ปี
แม้ว่าตาเหล่ในเด็กจะหายดี แต่ก็อาจเปลี่ยนแปลงได้เนื่องจากการเจริญเติบโต อายุ และปัจจัยแวดล้อม ดังนั้นจึงสำคัญที่จะจัดการตำแหน่งตาและการมองเห็นสองตาระยะยาว ต้องใช้เวลา 3-4 เดือนเพื่อให้รอยเย็บกล้ามเนื้อคงที่ การเลือกเทคนิคการผ่าตัดครั้งแรกให้สามารถวางแผนผ่าตัดซ้ำได้ง่ายก็เป็นจุดสำคัญเช่นกัน
อัตราการผ่าตัดซ้ำแตกต่างกันไปตามโรค แต่โดยทั่วไปอยู่ที่ 20-30% ตาเหล่เข้าในเด็กมีแนวโน้มเปลี่ยนเป็นตาเหล่ออกหลังผ่าตัด ดังนั้นจึงทำการผ่าตัดแก้ไขน้อย และเลือกเทคนิคที่เอื้อต่อการผ่าตัดซ้ำตั้งแต่แรก ในผู้ใหญ่ ได้ตำแหน่งตาที่ดีประมาณ 80% หลังครั้งแรก และมากกว่า 95% รวมครั้งที่สอง 1)
มีประโยชน์โดยเฉพาะในกรณีผ่าตัดซ้ำ ตาเหล่แบบจำกัดการเคลื่อนไหว และตาเหล่แบบอัมพาต ซึ่งยากต่อการทำนายตำแหน่งตาหลังผ่าตัด 1) ในตาเหล่ร่วมชนิดธรรมดา มักได้ผลดีแม้ไม่ใช้ไหมเย็บปรับได้
เมื่อตาเหล่เกิดขึ้นในวัยทารก จะนำไปสู่การกดการมองเห็นของตาเหล่ ตามัว และความผิดปกติของการเทียบเคียง ทำให้การมองเห็นสองตาปกติไม่พัฒนา
นี่คือพื้นฐานสำหรับการผ่าตัดเร็วในตาเหล่เข้าในทารก
ต้องใช้เวลา 3-4 เดือนกว่ารอยเย็บกล้ามเนื้อจะคงที่ ในช่วงนี้ การยึดติดระหว่างกล้ามเนื้อและตาขาวจะดำเนินไป และตำแหน่งตาสุดท้ายจะถูกกำหนด การจัดแนวทันทีหลังผ่าตัดไม่จำเป็นต้องตรงกับตำแหน่งตาในระยะยาว และความยากในการทำนายนี้เป็นพื้นฐานสำหรับข้อบ่งชี้ของการเย็บแบบปรับได้ Tenon capsule ในเด็กหนาและต้องการการจัดการที่เพียงพอ และเนื่องจากการผ่าตัดทำภายใต้การดมยาสลบ การได้รับยาสลบครั้งที่สองระหว่างการปรับอาจเป็นปัญหา วิธี short-tag noose หลีกเลี่ยงการดมยาสลบครั้งที่สองเมื่อไม่จำเป็นต้องปรับ
หลักฐานปัจจุบันเกี่ยวกับประสิทธิผลของการเย็บแบบปรับได้ยังไม่ชัดเจน ในการทดลองแบบสุ่มมีกลุ่มควบคุมในผู้ใหญ่ 40 คนที่มีตาเหล่แบบออกเป็นระยะ อัตราความสำเร็จในกลุ่มปรับได้คือ 90% เทียบกับ 85% ในกลุ่มไม่ปรับ ไม่มีความแตกต่างอย่างมีนัยสำคัญทางสถิติ (p=0.3) ในการทบทวน 11 การศึกษา มีเพียง 3 ใน 7 การศึกษาที่แสดงความแตกต่างอย่างมีนัยสำคัญ และทั้ง 3 การศึกษาที่แสดงความแตกต่างเป็นการศึกษาขนาดใหญ่ (n≥100) เมื่อใช้อัตราการผ่าตัดซ้ำเป็นตัวชี้วัด 4 ใน 5 การศึกษาแสดงความแตกต่างอย่างมีนัยสำคัญ ในการทดลองแบบสุ่มมีกลุ่มควบคุมในเด็ก 60 คนที่มีตาเหล่แนวนอน ไม่มีความแตกต่างอย่างมีนัยสำคัญในอัตราความสำเร็จที่ 6 เดือนหลังผ่าตัด (คำจำกัดความของความสำเร็จ: ความเบี่ยงเบนที่เหลือ ≤8Δ)
ศัลยแพทย์บางคนอ้างว่าผลลัพธ์ดีกว่า แต่บางคนไม่ใช้เนื่องจากความกังวลเกี่ยวกับการแก้ไขมากเกินไปในช่วงปลายและการเลื่อนของกล้ามเนื้อ 1) กำลังมีการศึกษาวิธีการทางเลือก เช่น ไหมเย็บโพลีเอสเตอร์ถาวรและเทคนิคการวางกล้ามเนื้อแบบผ่อนคลาย
การศึกษาย้อนหลังในปี 2025 รายงานว่าการสั่งจ่ายยาหยอดตาปฏิชีวนะหลังผ่าตัดไม่ได้ลดอัตราการติดเชื้อ ความจำเป็นของการใช้ยาหยอดตาปฏิชีวนะในการป้องกันการติดเชื้อหลังผ่าตัดยังคงต้องมีการศึกษาเพิ่มเติม
มีการรายงานว่าการทำลายเส้นประสาทด้วยสารเคมีโดยการฉีดโบทูลินัมทอกซินมีประสิทธิภาพในการแก้ไขตาเหล่ในบางกรณี กำลังมีการวิจัยเพื่อเป็นทางเลือกแทนการผ่าตัด ในการทบทวนอย่างเป็นระบบของ Cochrane การทดลองแบบสุ่มมีจำนวนจำกัด ทำให้การประเมินผลทำได้ยาก 1)
มีการรายงานว่าการใช้คีตามีนเป็นยาสลบหลักช่วยลดรีเฟล็กซ์หัวใจ-ตา อาการคลื่นไส้อาเจียนหลังผ่าตัด และอาการกระสับกระส่ายหลังผ่าตัด การปรับปรุงการจัดการยาสลบคาดว่าจะช่วยลดความเสี่ยงของภาวะแทรกซ้อน