ตาเหล่เข้าคือภาวะที่ตาข้างหนึ่งเบี่ยงเบนเข้าด้านใน (ไปทางจมูก) ขณะที่ตาอีกข้างจ้องเป้าหมาย และจำแนกตามช่วงเวลาที่เริ่มมีอาการ การมีหรือไม่มีของ accommodation ความแปรปรวนของมุม และระดับของมุมตาเหล่
ตาเหล่เข้าที่เกิดขึ้นภายใน 6 เดือนแรกของชีวิตจัดเป็นตาเหล่เข้าในทารก (เรียกอีกอย่างว่าตาเหล่เข้าที่มีมาแต่กำเนิด) ส่วนตาเหล่เข้าที่เกิดขึ้นภายหลัง 6 เดือน ชนิดที่พบบ่อยที่สุดคือตาเหล่เข้าแบบ accommodative ที่เกี่ยวข้องกับ accommodation รองลงมาคือ acute acquired comitant esotropia (AACE), latent myopic comitant esotropia (IMCE), periodic esotropia, และ secondary esotropia คิดเป็นประมาณหนึ่งในสามของผู้ป่วยตาเหล่ ทั้งหมด โดยมีความชุกประมาณ 1-2% ของประชากร
ตาเหล่เข้าในทารก : เกิดขึ้นภายใน 6 เดือนแรกของชีวิต มุมตาเหล่เข้าขนาดใหญ่ ≥30Δ รายงานต่างประเทศ: ประมาณ 25 รายต่อ 10,000 การเกิด ไม่แตกต่างทางเพศตาเหล่เข้าแบบ accommodative ชนิด refractive : กลับมาเหลื่อมตรงเมื่อแก้ไขสายตายาว เต็มค่า อัตราส่วน AC/A ปกติ คิดเป็นส่วนใหญ่ของตาเหล่เข้าที่เกิดขึ้นภายหลังตาเหล่เข้าแบบ accommodative ชนิด non-refractive : อัตราส่วน AC/A สูง (≥6PD/D) ความแตกต่างของมุมตาเหล่เข้าเมื่อมองใกล้ > มองไกล ≥10PDตาเหล่เข้าแบบปรับได้บางส่วน : ยังคงเหลือ ≥10PD หลังจากแก้ไขเต็มที่ ชนิดผสมระหว่างแบบปรับได้และไม่ปรับได้ การมองเห็น สองตาไม่ดีตาเหล่เข้าร่วมเฉียบพลันที่เกิดขึ้นภายหลัง (AACE) : เด็กโตและผู้ใหญ่ แบ่งเป็น 7 ชนิดตามการจำแนกของ Burian2) ตาเหล่เข้าร่วมจากสายตาสั้น แฝง (IMCE) : เกิดขึ้นทีละน้อยร่วมกับสายตาสั้น มีลักษณะเด่นคือระยะห่างระหว่างจุดเกาะของกล้ามเนื้อเรกตัสมีเดียลและลิมบัส กระจกตา สั้นลง6) ตาเหล่เข้าแบบเป็นรอบ (ตาเหล่เข้าสลับวัน) : เริ่มเมื่ออายุประมาณ 3-4 ปี วันที่ดีและวันที่ไม่ดีสลับกันเป็นรอบประมาณ 48 ชั่วโมงตาเหล่เข้าทุติยภูมิ : ตาเหล่เข้าหลังผ่าตัดตาเหล่ ออก (ตาเหล่เข้าหลังผ่าตัด), ตาเหล่เข้าจากประสาทสัมผัส (สายตา ≤0.2 และไม่สามารถรวมภาพได้)
ตาเหล่เข้าในทารก
การเริ่มต้น : ภายใน 6 เดือนแรกของชีวิต มุมใหญ่ ≥30Δ.
ภาวะแทรกซ้อน : DVD 46-90%, IOOA 33-78%, LN 30-50%.
การรักษา : การผ่าตัด (เลื่อนกล้ามเนื้อเรกตัสมีเดียลทั้งสองข้าง) เป็นหลัก การรักษาเร็วมาก (≤8 เดือน) มีประโยชน์มากที่สุดในการได้รับมุมมองสามมิติ
ตาเหล่เข้าแบบปรับได้
การเริ่มต้น : ชนิดย่อยที่พบบ่อยที่สุดของตาเหล่เข้าที่เกิดขึ้นภายหลัง พบมากที่อายุ 2-3 ปี สายตายาว ≥+2D เป็นสาเหตุหลัก
3 ชนิด : สายตาผิดปกติ (ตาเข้าที่ด้วยแว่น), ไม่ใช่สายตาผิดปกติ (อัตราส่วน AC/A สูง), ปรับได้บางส่วน (ยังเหลือเมื่อใส่แว่น)
การรักษา : แว่นตาแก้ไขเต็มที่เป็นทางเลือกแรก เฉพาะชนิดปรับได้บางส่วนเท่านั้นที่มีข้อบ่งชี้ในการผ่าตัด
Q
จะแยกความแตกต่างระหว่างตาเหล่เข้าในทารกและตาเหล่เข้าแบบปรับได้อย่างไร?
A
ตาเหล่เข้าในทารกมีลักษณะเด่นคือเริ่มภายใน 6 เดือนแรกของชีวิตและมุมใหญ่ ≥30Δ ตาเหล่เข้าแบบปรับได้ประเมินโดยการใส่แว่นแก้ไขสายตายาว เต็มที่เป็นเวลาอย่างน้อย 3 เดือน ในชนิดสายตาผิดปกติ มุมตาเหล่ ลดลง ≥10PD และเหลือ <10PD แม้ในทารกอายุต่ำกว่า 1 ปี หากมีสายตายาว >+2D การลองใส่แว่นเป็นแนวทางในการวินิจฉัยแยกโรค ควรทราบว่าตาเหล่เข้าแบบปรับได้อาจเกิดขึ้นก่อนอายุ 1 ปีเช่นกัน ดังนั้นการตรวจวัดสายตา ภายใต้ยาหยอดขยายม่านตา และการลองใส่แว่นจึงจำเป็นเพื่อแยกจากตาเหล่เข้าในทารก
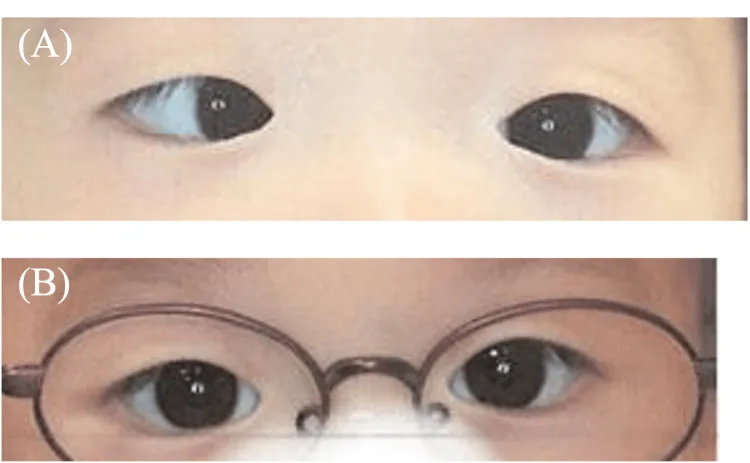
ภาพถ่ายตำแหน่งตาของเด็กที่มีตาเหล่เข้า ในแถวบนจะเห็นตาข้างหนึ่งเบี่ยงเข้าด้านใน Fuseya K, et al. Esotropia Missed During Pre-health Checkup Screening With the Spot Vision Screener: A Case Series. Cureus. 2026. Figure 3. PM
CI D: PMC13045761. License: CC BY.
ภาพถ่ายตาทั้งสองข้างของเด็ก ในแถวบนตาข้างหนึ่งเบี่ยงไปทางจมูก ยืนยันภาวะตาเหล่เข้า ภาพนี้แสดงความผิดปกติของตำแหน่งตาโดยตรง เหมาะสำหรับอธิบายผลการตรวจทางคลินิกหลัก
ภาพซ้อน ภาพซ้อน เพราะเรียนรู้ที่จะกดการกดและความเสี่ยงต่อภาวะตาขี้เกียจ : การกดตาข้างเดียวอย่างต่อเนื่อง → นำไปสู่ภาวะตาขี้เกียจ จากตาเหล่ ปวดตา และปวดศีรษะสายตายาว )การรับรู้ความลึกลดลง : ลำบากในการขึ้นลงบันไดหรือรับลูกบอล เป็นต้น
ผลการตรวจหลักคือตาเหล่เข้ามุมกว้าง และมีผลการตรวจร่วมอื่นๆ หลายอย่างเกิดขึ้นร่วมด้วยในอัตราสูง
ผลการตรวจหลักของตาเหล่เข้าทารก
การเบี่ยงเบนมุมกว้าง : ตาเหล่เข้า ≥30 ไดออปเตอร์ปริซึม มุมตาเหล่ ไม่ค่อยเปลี่ยนแปลงแต่อาจเพิ่มขึ้นได้
การจ้องไขว้ : ตาขวาจ้องลานสายตาซ้าย ตาซ้ายจ้องลานสายตาขวา บางครั้งดูเหมือนข้อจำกัดในการกางตา
ภาวะตาขี้เกียจ ร่วม : เกิดขึ้นประมาณ 40-50% วินิจฉัยจากความลำเอียงในการจ้อง หากไม่มีการสลับจ้องและมีความลำเอียง ความเสี่ยงต่อภาวะตาขี้เกียจ สูง
ผลการตรวจร่วมของตาเหล่เข้าทารก
ภาวะตาเบนขึ้น เมื่อปิดตา (DVD )
ภาวะกล้ามเนื้อเฉียงล่างทำงานเกิน (IOOA) : พบใน 33-78% ของผู้ป่วย สังเกตได้จากการเบนขึ้นของตาเมื่อกลอกตาเข้า
อาตา แฝง (LN)อาตา แนวนอนแบบกระตุก โดยระยะเร็วไปทางตาที่ไม่ได้ปิด
ความไม่สมมาตรของ OKN : แสดงความไม่สมมาตรโดยการเคลื่อนที่ตามจากหูไปจมูกจะต่อเนื่องและเด่นกว่า
ชนิดหักเหแสง : มุมตาเหล่ ลดลง ≥10 ไดออปเตอร์ปริซึม (PD) เมื่อใส่แว่นแก้ไขเต็มที่ คงเหลือ <10 PD มุมตาเหล่ 20-40 PD อัตราส่วน AC/A ปกติชนิดไม่หักเหแสง (อัตราส่วน AC/A สูง) : ความแตกต่างของมุมตาเหล่เข้าเมื่อมองใกล้ > ไกล ≥10 PD ตาเหล่เข้าเมื่อมองใกล้ดีขึ้นเมื่อใส่เลนส์ +3D อัตราส่วน AC/A วิธี gradient เกินค่าปกติ 4±2 PD/D (≥6 PD/D)ชนิดปรับตามบางส่วน : ยังคงมีมุมตาเหล่ ≥10 PD แม้ใส่แว่นแก้ไขเต็มที่ การมองเห็น สองตามักไม่ดี
ในผู้ป่วย AACE การเริ่มต้นเฉียบพลันของภาพซ้อน และตาเหล่เข้าเป็นลักษณะเฉพาะ และมากถึง 10% มีโรคในกะโหลกศีรษะแฝงอยู่ 2) ในผู้ป่วย IMCE พบว่าระยะห่างระหว่างจุดเกาะของกล้ามเนื้อเรกตัสมีเดียลกับลิมบัส กระจกตา สั้นลง (5.2-5.3 มม.) 6)
ปัจจัยเสี่ยงของตาเหล่เข้าในทารก : การคลอดก่อนกำหนด, ภาวะน้ำคั่งในโพรงสมอง, สมองพิการ, โรคลมชัก, พัฒนาการล่าช้า, ประวัติครอบครัวตาเหล่ , น้ำหนักแรกเกิดน้อย สาเหตุยังไม่ทราบแน่ชัดสายตายาว (สาเหตุหลักของตาเหล่เข้าแบบปรับตาม )สายตายาว ≥+2D เกี่ยวข้องกับการเกิดโรค ค่าเฉลี่ยสายตายาว ในตาเหล่เข้าแบบปรับตาม ชนิดหักเหแสงคือ +5.43D ± 2.25D สายตายาว สูง (≥+8D) กลับพบว่าทำให้เกิดตาเหล่เข้าได้น้อยอัตราส่วน AC/A สูง (สาเหตุของชนิดไม่หักเหแสง) : การตอบสนองการหุบเข้าต่อหน่วยการปรับตามมากเกินไป ทำให้เกิดการเบนเข้าอย่างชัดเจนเมื่อมองใกล้ปัจจัยกระตุ้น AACE : การปิดตาข้างเดียว, การบาดเจ็บ, ไข้, ความเครียดทางจิตใจ มีรายงานการกระตุ้น AACE จากการทำงานระยะใกล้มากเกินไปในช่วงการระบาดของ COVID-19 เช่นกัน 2) การใช้เครื่องมือดิจิทัลมากเกินไป : การใช้สมาร์ทโฟน ≥6 ชั่วโมง/วันสัมพันธ์กับ IMCE 6) สาเหตุของตาเหล่เข้าแบบรับความรู้สึก : เมื่อการมองเห็น ≤0.2 การรวมภาพทำได้ยากและเกิดการเบี่ยงเบนเข้าด้านใน
Q
การใช้สมาร์ทโฟนทำให้เกิดตาเหล่เข้าได้หรือไม่?
A
มีรายงานว่าการใช้สมาร์ทโฟนมากเกินไปมากกว่า 6 ชั่วโมงต่อวันสัมพันธ์กับ IMCE (ตาเหล่เข้าร่วมชนิดสายตาสั้น แฝง) และ AACE (ตาเหล่เข้าร่วมชนิดเฉียบพลันที่เกิดขึ้นภายหลัง) 2, 6) มีการตั้งสมมติฐานว่าการจ้องใกล้มากเกินไปทำให้กล้ามเนื้อเรกตัสมีเดียลสั้นลงและจุดเกาะเคลื่อนไปข้างหน้า
ทำการตรวจตาอย่างสมบูรณ์ (การมองเห็น , การมองเห็น สองตา, การมองเห็นสามมิติ , การเคลื่อนไหวของลูกตา, มุมตาเหล่ , การหาค่าสายตาภายใต้การหยอดยาหยุดปรับตา)
ในตาเหล่เข้า ทางเลือกแรกคือการหยอดยาหยุดปรับตาด้วย atropine sulfate (0.5% วันละ 2-3 ครั้ง นาน 5-7 วัน) วิธีนี้ดีเยี่ยมในการตรวจหาระดับสายตายาว สูงสุด อาจใช้สารผสม cyclopentolate 1% + phenylephrine 2.5% เป็นทางเลือกอื่น หลังจากแก้ไขสายตาอย่างสมบูรณ์ภายใต้ยาหยุดปรับตาแล้ว ให้วัดตำแหน่งตาเพื่อกำหนดปริมาณการผ่าตัด
การตรวจ วิธีการและการประเมิน วิธี Hirschberg ประมาณด้วยการสะท้อนจากกระจกตา : ขอบรูม่านตา = 15°, บนม่านตา = 30°, ขอบกระจกตา = 45° การทดสอบปิดตา (Cover test )ทำที่ระยะไกล 5 เมตร และใกล้ 33 ซม. การสลับการจ้อง → ประเมินความเสี่ยงต่อภาวะตาขี้เกียจ การทดสอบปิดตา ร่วมกับปริซึมสลับ (APCT)วัดปริมาณการเบี่ยงเบนเป็นหน่วยปริซึม (PD) สำหรับทั้งระยะใกล้และไกล วิธี Bruckner (รีเฟล็กซ์แดง) วิธีการประเมินที่เหมาะสมสำหรับทารกและเด็กเล็ก ยังมีประโยชน์ในการตรวจหาสายตาสองข้างไม่เท่ากันและต้อกระจก
ความแตกต่างของมุมตาเหล่ ระหว่างระยะไกลและใกล้ ≥10 PD สงสัยอัตราส่วน AC/A สูง
วิธีการวัด วิธี ค่าปกติ วิธี Gradient การเปลี่ยนแปลงของมุมตาเหล่ หลังใส่ +3D หารด้วย 3 4±2 PD/D วิธี Heterophoria ความแตกต่างของมุมตาเหล่ ระหว่างไกลและใกล้ + ระยะห่างระหว่างรูม่านตา 4±2 PD/D
ในการวินิจฉัยตาเหล่เข้าแบบปรับตาม (accommodative esotropia) จำเป็นต้องสวมแว่นตาแก้ไขเต็มที่อย่างน้อย 3 เดือนก่อนการประเมิน
แบบสายตา : ลดลง ≥10PD + คงเหลือ <10PDไม่ใช่แบบสายตา : ใกล้ > ไกล ≥10PD ดีขึ้นเมื่อเพิ่ม +3Dแบบปรับตามบางส่วน : ลดลง ≥10PD + คงเหลือ ≥10PD
โรค จุดแยก ตาเหล่เทียม หนังตาชั้นใน / สันจมูกแบน ไม่มีการเบี่ยงเบนในการทดสอบปิดตา การบีบสันจมูกแสดงว่าไม่ใช่ตาเหล่ จริง อัมพาตเส้นประสาท abducens จำกัดการกางตา (ไม่สามารถกางตาได้ในปรากฏการณ์ตุ๊กตา) กลุ่มอาการ Duane (ชนิด I)รอยแยกเปลือกตาแคบลงและลูกตาหดเมื่อหุบตา Möbius syndrome อัมพาตของเส้นประสาทสมองคู่ที่ 6 และ 7 ร่วมกัน Congenital fibrosis of extraocular muscles ตรวจสอบการจำกัดการกางตาโดยใช้ doll’s eye phenomenon Ciancia syndrome มุมกว้างมาก >60°, จำกัดการกางตา, จ้องตาในท่าเหล่เข้า, หันศีรษะไปทางเดียวกัน Nystagmus blockage syndrome อาตา แบบกระตุกปรากฏเมื่อกางตา คลื่นไฟฟ้าอาตา แสดงคลื่นเฟสช้าที่ความเร็วลดลง
ในตาเหล่เข้าในทารก ให้ตรวจสอบการจำกัดการกางตาโดยใช้ doll’s eye phenomenon ซึ่งประยุกต์จาก oculocephalic reflex เพื่อแยกจากอัมพาตเส้นประสาท abducens และ Duane syndrome
เมื่อสงสัย AACE : จำเป็นต้องทำ MRI เนื่องจากอาจมีโรคในกะโหลกศีรษะซ่อนอยู่ (รอยโรคใน posterior fossa พบบ่อยที่สุด) สูงถึง 10%2)
การรักษาภาวะตามัว : ประมาณ 40-50% มีภาวะตามัวร่วมด้วย การรักษาพื้นฐานคือการปิดตาข้างดี หากสงสัยตามัวจากการจ้องนอกศูนย์หรือความสัมพันธ์จอประสาทตา ผิดปกติ ควรรักษาภาวะตามัวก่อนการผ่าตัด
การแก้ไขด้วยแว่นตา : หากมีสายตายาว +2D ขึ้นไป ให้ประเมินองค์ประกอบที่เกิดจากการปรับตาโดยใช้แว่นตาแก้ไขเต็มที่ หากสายตายาว +3D ขึ้นไป ให้วัดตำแหน่งตาหลังจากแก้ไขเต็มที่ภายใต้การหยอดยาหยุดปรับตาเพื่อกำหนดปริมาณการผ่าตัด หลังผ่าตัดประมาณ 60% จะมีตาเหล่เข้าแบบปรับตาได้ร่วมด้วย จึงจำเป็นต้องจัดการค่าสายตาอย่างต่อเนื่อง
การรักษาด้วยการผ่าตัด :
วิธีการผ่าตัดพื้นฐานคือการเลื่อนกล้ามเนื้อเรกตัสมีเดียลทั้งสองข้างกลับ สำหรับตาเหล่เข้ามุมกว้าง ให้เพิ่มการตัดกล้ามเนื้อเรกตัส Lateral ให้สั้นลง (ผ่าตัด 3 กล้ามเนื้อ) 1) ตาเหล่เข้าที่ ≥40 ไดออปเตอร์ปริซึมไม่หายไปเอง ดังนั้นควรตัดสินใจผ่าตัดอย่างรวดเร็ว ในการศึกษา PED IG ในทารกที่ได้รับการยืนยันว่ามีตาเหล่เข้า ≥40 ไดออปเตอร์ปริซึมเมื่ออายุ 2-4 เดือน ไม่มีกรณีใดหายไปเอง (0/45 และ 0/21) 1) .
แนวทางปริมาณการผ่าตัด (มุมตาเหล่เข้าและปริมาณการเลื่อนกลับ):
มุมตาเหล่เข้า (Δ) ปริมาณการเลื่อนกลับจากจุดเกาะกล้ามเนื้อ (มม.) ปริมาณการเลื่อนกลับจากลิมบัส กระจกตา (มม.) 15 3.0 — 25 4.0 8.5 35 5.0 9.5 45 6.0 10.5 55+ 7.0 11.5
ขีดจำกัดสูงสุดของการเลื่อนกล้ามเนื้อตามอายุ (เริ่มจากขอบกระจกตา ): <6 เดือน → 10.0 มม., <1 ปี → 10.5 มม., <24 เดือน → 11.0 มม.
ระยะเวลาการผ่าตัดและผลลัพธ์การมองเห็น สองตา:
ระยะเวลาการผ่าตัด การรวมภาพใกล้ การรวมภาพไกล การมองเห็นสามมิติ (+)เร็วมาก (≤8 เดือน) 93.8% 93.8% 75.0% เร็ว (9-24 เดือน) 81.0% 57.0% 19.1% ระยะปลาย (>24 เดือน) 38.9% 27.8% 11.1%
p<0.001 (ระยะเร็วมาก vs ระยะปลาย) Birch & Stager (2000) รายงานการมองเห็นสามมิติ 100% เมื่อผ่าตัดก่อน 6 เดือน และ 8% เมื่อผ่าตัดหลังอายุ 1.5 ปี
เป้าหมายตำแหน่งตาหลังผ่าตัด: เงื่อนไขขั้นต่ำสำหรับการเกิด ARC คือทำให้เป็นตาเหล่ ขนาดเล็กภายใน 8Δ หรือกลุ่มอาการตาข้างเดียวภายใน 10Δ ตาเหล่ ตกค้าง ≥8Δ หลังผ่าตัด → ใช้ปริซึมแผ่นฟิล์ม การแสดงออกของ DVD หรือความผิดปกติของกล้ามเนื้อเฉียง → ผ่าตัดซ้ำตามความเหมาะสม อัตราการผ่าตัดซ้ำ 15-30%1)
กลุ่มอาการเซียนเซีย : มีลักษณะเฉพาะคือมุมใหญ่ >60°, จำกัดการกางตา, จ้องในท่าเหล่เข้า, และหันศีรษะ กำหนดปริมาณการเลื่อนกล้ามเนื้อหลังมากกว่าปกติ
Q
ควรผ่าตัดตาเหล่เข้าในทารกเมื่อใดดีที่สุด?
A
การผ่าตัดระยะเร็วมากก่อนอายุ 8 เดือนถือว่ามีประโยชน์มากที่สุดในการได้รับความสามารถในการรวมภาพ (รวมภาพใกล้ 93.8%) และการมองเห็นสามมิติ (75.0%) แม้การผ่าตัดระยะเร็วถึงอายุ 2 ปีก็สามารถให้ผลลัพธ์ที่ดีได้ ตาเหล่เข้ามุมใหญ่ ≥40Δ ไม่หายไปเอง ดังนั้นจึงสำคัญที่จะปรึกษาจักษุแพทย์เด็กตั้งแต่เนิ่นๆ เพื่อพิจารณาข้อบ่งชี้ในการผ่าตัด1)
Q
หลังผ่าตัดอาจต้องผ่าตัดซ้ำหรือไม่?
A
ในตาเหล่เข้าในทารก อัตราการผ่าตัดซ้ำอยู่ที่ 15-30%1) หาก DVD หรือความผิดปกติของกล้ามเนื้อเฉียงปรากฏหลังผ่าตัด ให้พิจารณาผ่าตัดเพิ่มตามความเหมาะสม ตาเหล่เข้าตกค้าง (≥8Δ) จัดการด้วยปริซึมแผ่นฟิล์ม จำเป็นต้องจัดการระยะยาวจนถึงวัยผู้ใหญ่ โดยอัตราความสำเร็จของการผ่าตัดครั้งแรกประมาณ 80% และมากกว่า 95% เมื่อรวมการผ่าตัดซ้ำ8)
ตาเหล่เข้าแบบปรับตาม ระยะชนิดหักเหแสงสายตายาว เต็มที่คือทางเลือกแรก และไม่จำเป็นต้องผ่าตัด ตำแหน่งตาจะคงที่ภายใน 3 เดือนหลังจากใส่แว่น มีเพียงประมาณ 15% เท่านั้นที่ไม่ต้องใส่แว่นในที่สุด ค่าสายตายาว จะสูงสุดประมาณอายุ 6-7 ปี ดังนั้นจึงจำเป็นต้องตรวจวัดค่าสายตาภายใต้ยาหยอดตาขยายม่านตา เป็นระยะ ต้องใส่แว่นตลอดทั้งวัน ระวังไม่ให้กรอบแว่นเลื่อนหลุด
ตาเหล่เข้าแบบปรับตาม ระยะชนิดไม่หักเหแสง
ตาเหล่เข้าแบบปรับตาม ระยะชนิดบางส่วนตาเหล่ ขณะใส่แว่นเท่านั้น ประมาณ 30% จำเป็นต้องผ่าตัด ในเด็กอายุต่ำกว่า 7 ปี ควรตรวจวัดค่าสายตาภายใต้ยาหยอดตาขยายม่านตา ก่อนผ่าตัดเพื่อให้แน่ใจว่าไม่มีการแก้ไขน้อยเกินไปเนื่องจากสายตายาว เพิ่มขึ้น เทคนิคการผ่าตัดรวมถึง: การเลื่อนกล้ามเนื้อเรกตัสมีเดียลทั้งสองข้างกลับ, การเลื่อนกลับและตัดสั้นข้างเดียว, และการตรึงด้านหลัง (วิธี Faden: มีประสิทธิภาพสำหรับอัตราส่วน AC/A สูง)
Q
ตาเหล่เข้าแบบปรับตาม (accommodative esotropia) รักษาให้หายได้ด้วยแว่นตาเพียงอย่างเดียวหรือไม่?
A
ตาเหล่เข้าแบบปรับตาม ชนิด refractive สามารถบรรลุตำแหน่งตาตรงได้ด้วยแว่นสายตาแก้ไขสายตายาว เต็มที่เท่านั้น อย่างไรก็ตาม มีเพียงประมาณ 15% เท่านั้นที่ไม่ต้องใช้แว่นตาในที่สุด ส่วนใหญ่จำเป็นต้องใส่แว่นต่อเนื่อง ในตาเหล่เข้าแบบปรับตาม บางส่วน แว่นตาเพียงอย่างเดียวไม่เพียงพอ จำเป็นต้องผ่าตัดสำหรับแนวตาเบี่ยงที่เหลืออยู่
ตาเหล่เข้าเฉียบพลัน : หากไม่ทราบสาเหตุ สังเกตอาการหลายเดือน → ใช้ปริซึมชนิดเมมเบรนเพื่อลดภาพซ้อน → ผ่าตัดหลังจากอาการคงที่ 6 เดือนขึ้นไป2) . การรักษาแบบอนุรักษ์ (แว่นตา, ปริซึม, ปิดตา, โบทูลินัม) → ผ่าตัด (เลื่อนหรือตัดกล้ามเนื้อตาข้างเดียว หรือเลื่อนกล้ามเนื้อเรกตัสมีเดียลทั้งสองข้าง)ตาเหล่เข้าแบบเป็นรอบ : เลื่อนกล้ามเนื้อเรกตัสมีเดียลตามมุมตาเหล่เข้าขณะที่มีอาการ → รักษาตำแหน่งตาที่ดีหลังผ่าตัดตาเหล่เข้าทุติยภูมิ : ตาเหล่เข้าหลังผ่าตัด (พบบ่อยหลังผ่าตัดตาเหล่ ออก), ตาเหล่เข้าจากประสาทสัมผัส (สายตา ≤ 0.2) จัดการตามแต่ละกรณีIMCE : เลื่อนกล้ามเนื้อเรกตัสมีเดียลทั้งสองข้าง 5.5 มม. (วิธี Parks + เพิ่ม 0.5 มม.) ให้ตำแหน่งตาตรงหลังผ่าตัดและฟื้นฟูการมองเห็นสามมิติ 40 พิลิปดา6)
ในญี่ปุ่น ยาโบทูลินัมทอกซินชนิดเอ (Botox®) ได้รับอนุมัติให้ใช้รักษาตาเหล่ ในปี 2015 (ครอบคลุมประกันสำหรับอายุ 12 ปีขึ้นไป)9) . ใน 4 ปีหลังอนุมัติ มีการทำหัตถการประมาณ 1,500 ราย9) . เกณฑ์แพทย์ผู้ทำ: จักษุแพทย์ที่ได้รับการรับรอง + เข้ารับการอบรม + มีประสบการณ์ผ่าตัดกล้ามเนื้อมากกว่า 50 มัด9) .
ในเด็กที่มีอัมพาตเส้นประสาทสมองคู่ที่ 6 เฉียบพลัน การฉีดกล้ามเนื้อเรกตัสมีเดียล (ขนาดแนะนำ 2.5-5 หน่วย/มัด) แสดงการปรับปรุงจาก 50PD เป็น 20PD ใน 1 สัปดาห์ และตำแหน่งตาตรงใน 8 สัปดาห์7) . ในตาเหล่เข้าทารก จะมีประสิทธิภาพมากขึ้นเมื่อมุมเบี่ยงเบนน้อยกว่า 30-35Δ1) . ยังไม่มีการพิสูจน์ความปลอดภัยในตาเหล่ >50PD, ตาเหล่ แบบจำกัดการเคลื่อนไหว และชนิดกล้ามเนื้อเรกตัส lateral อ่อนแรงในกลุ่มอาการ Duane
ในกรณีที่สงสัย AACE ต้องแยกโรคในกะโหลกศีรษะด้วย MRI ก่อนผ่าตัด
ในตาเล็ก (nanophthalmos) ผลของการเลื่อนกล้ามเนื้อด้วยขนาดปกติจะลดลง (การแก้ไขที่คาดหวัง 25PD เทียบกับที่วัดได้ 12PD)5)
ไม่แนะนำให้ผ่าตัดเร็วในตาเหล่เข้าแบบปรับตาม ชนิด refractive เพราะจะประเมินผลของการแก้ไขด้วยแว่นตาต่ำเกินไป
เนื่องจากมีความเสี่ยงที่จะเปลี่ยนเป็นตาเหล่ออก หลังผ่าตัด จึงมีแนวโน้มที่จะแก้ไขน้อยเกินไป จำเป็นต้องจัดการในระยะยาว
ยืนยันว่าแว่นสายตาแก้ไขเต็มที่ไม่ได้แก้ไขน้อยเกินไป โดยการตรวจค่าสายตาภายใต้ฤทธิ์หยอดยาหยุดปรับตาเป็นระยะ เนื่องจากระดับสายตายาว ในตาเหล่เข้าแบบปรับตาม เพิ่มขึ้นจนถึงจุดสูงสุดเมื่ออายุ 6-7 ปี แม้ว่าดูเหมือนจะแย่ลงเป็นตาเหล่เข้าแบบปรับตาม บางส่วน สิ่งสำคัญคือต้องตรวจค่าสายตาภายใต้ฤทธิ์หยอดยาอะโทรพีนซ้ำเพื่อยืนยันการแก้ไขน้อยเกินไป
สายตายาว (+2D ขึ้นไป) ต้องใช้การปรับตาเพื่อให้เกิดภาพชัดบนรอยบุ๋มจอตา และเมื่อการปรับตาเพิ่มขึ้น การหุบเข้าตามการปรับตาก็เพิ่มขึ้น โดยปกติการเบนออกแบบรวมภาพจะชดเชยการหุบเข้านี้ แต่เมื่อเกินความสามารถในการชดเชย ตาเหล่เข้าจะปรากฏชัด ในชนิดที่เกิดจากค่าสายตา อัตราส่วน AC/A ปกติ (4±2 PD/D) แต่ปริมาณการปรับตามมากเกินไป ในชนิดที่ไม่เกิดจากค่าสายตา (อัตราส่วน AC/A สูง) อัตราส่วน AC/A ถึง ≥6 PD/D และการหุบเข้าที่มาพร้อมกับการปรับตาเมื่อมองใกล้จะมากเกินไป ทำให้เกิดตาเหล่เข้าชัดเจนเมื่อมองใกล้
การเปลี่ยนแปลงตามอายุของสายตายาว ก็สำคัญเช่นกัน ทารกแรกเกิดมีสายตายาว ประมาณ +2D และสายตายาว มีแนวโน้มเพิ่มขึ้นจนถึงอายุ 7-8 ปี การเพิ่มขึ้นและลดลงนี้ส่งผลต่อการเริ่มต้นและดำเนินโรคของตาเหล่เข้าแบบปรับตาม
สาเหตุของตาเหล่เข้าในทารกยังไม่ทราบแน่ชัดและมีหลายสมมติฐาน
สมมติฐาน Worth (ความบกพร่องแต่กำเนิดของระบบการมองเห็น → การมองเห็น สองตาไม่เกิดขึ้น)
สมมติฐาน Chavasse (ความผิดปกติของการเคลื่อนไหวตาปฐมภูมิเกิดขึ้นก่อน → เหตุผลทางทฤษฎีสำหรับการผ่าตัดเร็วมาก)
สมมติฐาน Guyton (การกดการหุบเข้าของอาตา จากการรวมภาพล้มเหลว → การหดสั้นของกล้ามเนื้อเรกตัสมีเดียลิส)
สมมติฐาน Brodsky (การเสียสมดุลของวิถีประสาทสั่งการใต้คอร์เทกซ์)
รายงานของ Richards (2007) แสดงให้เห็นว่าเมื่อตาเหล่เข้าคงอยู่นานกว่า 6 เดือน การเชื่อมต่อของตาเดียวเพิ่มขึ้นสามเท่าเมื่อเทียบกับการเชื่อมต่อของสองตา 1) ในแบบจำลองลิง การแก้ไขตำแหน่งตาตั้งแต่เนิ่นๆ ช่วยฟื้นฟูการเคลื่อนไหวตาปกติและการมองเห็น สองตา ในขณะที่การแก้ไขที่ล่าช้าทำให้เกิดตาเหล่เข้าคงค้าง อาตา แฝง DVD และความไม่สมมาตรของ OKN 1)
ชนิด กลไกหลัก ตาเหล่เข้าแบบปรับตาม สายตาที่เกิดจากค่าสายตาสายตายาว → การเพ่งเพิ่มขึ้น → รีเฟล็กซ์การลู่เข้า → การเสียสมดุลของการเบนออกแบบรวมภาพ → ตาเหล่เข้าตาเหล่เข้าแบบปรับตาม สายตาที่ไม่เกิดจากค่าสายตาอัตราส่วน AC/A สูง (≥6PD/D) → การลู่เข้ามากเกินไปเมื่อมองใกล้ ตาเหล่เข้าในทารก การรวมภาพล้มเหลว, ความไม่สมมาตรของการเคลื่อนไหวตามภาพ (ไม่ทราบสาเหตุ) การพัฒนาการมองเห็น สองตาบกพร่องในช่วงระยะไว กลุ่มอาการกดการสั่นของตา การกดการสั่นของตาในทารกโดยการลู่เข้า → การลู่เข้ามากเกินไป → ตาเหล่เข้า ใน ENG: คลื่นเฟสช้าที่ความเร็วลดลง IMCE (ตาเหล่เข้าจากการจ้องใกล้เป็นเวลานาน) การจ้องใกล้เป็นเวลานาน → การหดสั้นของกล้ามเนื้อเรกตัสมีเดียล, การเคลื่อนจุดเกาะไปข้างหน้า รายงานทางพยาธิวิทยาของการฝ่อของกล้ามเนื้อเรกตัสแลเทอราลิส 6) AACE type V รอยโรคในแอ่งกะโหลกหลัง → การกดทับเส้นประสาทสมองคู่ที่ 6 2)
กลไกการเกิดตามัว: ในตาเหล่เข้าคงที่ ภาพจากตาเหล่ จะถูกกดที่คอร์เทกซ์สมอง หากตาที่ใช้จ้องเอียงไปข้างใดข้างหนึ่ง จะเกิดการกดอย่างต่อเนื่องต่อตาที่ไม่ถนัด นำไปสู่ตามัวจากตาเหล่ หากมีการจ้องสลับกัน การมองเห็น จะพัฒนาเท่ากันในทั้งสองตา
หลักฐานจากการศึกษาหลายศูนย์เกี่ยวกับการผ่าตัดเร็วมากได้สะสมเพิ่มขึ้น
การศึกษา ข้อค้นพบหลัก Birch & Stager 20001) ผ่าตัดก่อน 6 เดือน: การมองเห็นสามมิติ 100% เทียบกับมากกว่า 1 ปี: 8% ELISS 20051) กลุ่มแรก 13.5% เทียบกับกลุ่มหลัง 3.9% (p<0.01) Yagasaki 20201) เร็วมาก 77% เทียบกับเร็ว 20% เทียบกับช้า 13% Yagasaki 20111) เร็วมาก: DVD แฝงทั้งหมด เทียบกับช้า: 38.9% แสดงชัด Shin 20141) ผ่าตัดช้า → DVD เกิดขึ้นเอง OR=8.23 (P<0.001) Gerth 20081) ผ่าตัดก่อน 11 เดือน → mVEP ปกติ เทียบกับ 11-18 เดือน → mVEP ผิดปกติคงค้าง Drover 20081) ยืนยันการส่งเสริมพัฒนาการด้านประสาทสัมผัสและการเคลื่อนไหวมัดใหญ่หลังผ่าตัด
Ghobrial & Kuwera (2023) รายงานการปรับปรุงหลังทำผ่าตัดเลื่อนและย่อกล้ามเนื้อแบบไม่สมมาตรในกรณีตาเหล่เข้าชนิดอัมพาตการมองในแนวราบทั้งสองข้างหลังโรคพยาธิตัวตืดในสมอง3) แนะนำให้ทำผ่าตัดเลื่อน-ตัดกล้ามเนื้อเมื่อยากต่อการแยกแยะก่อนผ่าตัดระหว่างอัมพาตการมองและอัมพาตเส้นประสาทแอบดูเซนส์
Negishi และคณะ (2024) รายงานการผ่าตัดตาเหล่ เข้าในตาลูกตาขนาดเล็ก (ความยาวแกน 15.5 มม.)5) การเลื่อนกล้ามเนื้อเรกตัสมีเดียลิส 6 มม. ให้การแก้ไขจริง 12 ไดออปเตอร์ปริซึม เทียบกับที่คาดไว้ 25 ไดออปเตอร์ปริซึม บ่งชี้ถึงลักษณะทางชีวกลศาสตร์พิเศษของลูกตาเล็กและผลของรอก
การเพิ่มขึ้นของ AACE และ IMCE จากการใช้อุปกรณ์ดิจิทัลมากเกินไปได้รับความสนใจในช่วงไม่กี่ปีที่ผ่านมา และความสำคัญด้านสาธารณสุขของการจำกัดการทำงานระยะใกล้กำลังถูกถกเถียง2, 6) ได้มีการพัฒนาแนวทางใหม่ในการปรับปรุงการมองเห็น สองตา (การรักษาแบบสองตา: วิธีการกระตุ้นแยกตาทั้งสองข้างที่กระตุ้นให้สนใจตาขี้เกียจ ) สำหรับตาเหล่ ที่มาพร้อมตาขี้เกียจ 4) มีความพยายามแก้ไขสายตายาว ด้วย LASIK /PRK ในผู้ใหญ่ที่มีตาเหล่เข้าชนิดปรับเปลี่ยนเพื่อเลิกใช้แว่นตา แต่การประยุกต์ใช้ในเด็กยังไม่เป็นที่ยอมรับ อัตราความสำเร็จของการผ่าตัดครั้งแรกในผู้ใหญ่ประมาณ 80% และมากกว่า 95% หากรวมการผ่าตัดซ้ำ8)
Bhate M, Flaherty M, Martin FJ. Timing of surgery in essential infantile esotropia — What more do we know since the turn of the century? Indian J Ophthalmol. 2022;70:386-95.
Dragomir MS , Merticariu M, Merticariu CI . Management of acute acquired comitant esotropia in children. Rom J Ophthalmol. 2023;67(1):87-91.
Ghobrial M, Kuwera E. A case of bilateral horizontal gaze palsy and concurrent esotropia. Am J Ophthalmol Case Rep. 2023;32:101947.
Meier K, Tarczy-Hornoch K. Amblyopia and strabismus. Annu Rev Vis Sci. 2024;10:325-348.
Negishi T, Nakao S. Surgery for esotropia in a case of nanophthalmos. Cureus. 2024;16(7):e63728.
Tangtammaruk P, Hieda O. Insidious myopic comitant esotropia in a teenager. Int Med Case Rep J. 2024;17:945-948.
Merticariu CI , Merticariu M, Dragomir MS . Botulinum toxin injection in acute sixth nerve palsy in a 1-year-old child: case report, management strategy, and review of literature. Rom J Ophthalmol. 2025;69(1):22-27.
AAO Pediatric Ophthalmology/Adult Strabismus PPP Panel. Adult Strabismus Preferred Practice Pattern®. Ophthalmology. 2024;131(1):P1-P49.
佐藤美保, 石川均. 斜視に対するボツリヌス療法に関するガイドライン. 日眼会誌. 2020;124(2):136-137.