婴儿内斜视
发病:出生后6个月内。大角度≥30PD。
并发症:DVD 46-90%,IOOA 33-78%,LN 30-50%。
治疗:手术(双眼内直肌后徙术)是基本方法。超早期手术(≤8个月)最有利于立体视的获得。

内斜视是指一眼注视目标时,另一眼向内(鼻侧)偏斜的状态,根据发病时间、有无调节性、斜视角的变动及程度等进行分类。
出生后6个月内发病的内斜视归类为婴儿内斜视(也称先天性内斜视)。出生6个月后的后天性内斜视中,涉及调节的调节性内斜视最常见,其次是急性后天共同性内斜视(AACE)、间歇性近视性共同性内斜视(IMCE)、周期性内斜视、继发性内斜视等。约占所有斜视患者的1/3,患病率估计为人口的1~2%。
婴儿内斜视
发病:出生后6个月内。大角度≥30PD。
并发症:DVD 46-90%,IOOA 33-78%,LN 30-50%。
治疗:手术(双眼内直肌后徙术)是基本方法。超早期手术(≤8个月)最有利于立体视的获得。
调节性内斜视
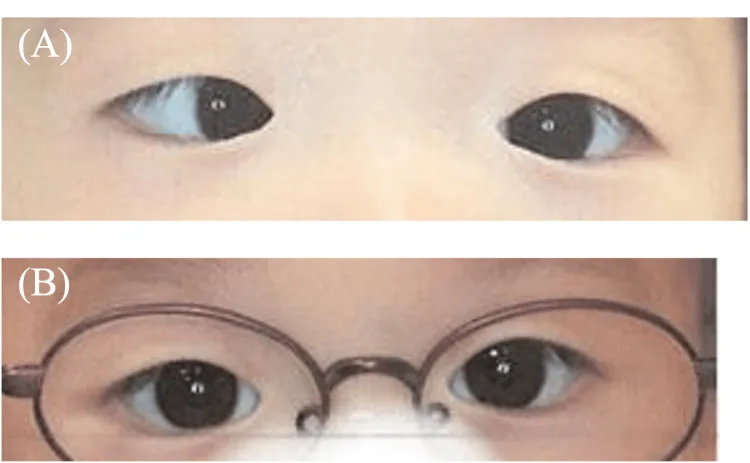
大角度内斜视是主要所见,常合并多种伴随所见。
婴儿内斜视的主要所见
婴儿内斜视的伴随所见
AACE病例以急性发作的复视和内斜视为特征,最多10%存在颅内疾病2)。IMCE病例中确认了内直肌附着点-角膜缘距离缩短(5.2~5.3mm)6)。
有报告称,每天使用智能手机6小时以上的过度近距离工作与IMCE(间歇性近视性共同性内斜视)和AACE(急性后天性共同性内斜视)有关2, 6)。有假说认为,过度近距离注视会导致内直肌缩短和附着点前移。
进行全面的眼科检查(视力、双眼视觉、立体视觉、眼球运动、斜视角、睫状肌麻痹下屈光检查)。
对于内斜视,首选使用硫酸阿托品滴眼液进行睫状肌麻痹(0.5%每日2-3次,持续5-7天)。该方法能很好地检测最大远视度数。也可使用1%环戊通和2.5%去氧肾上腺素的混合液作为替代。在睫状肌麻痹下完全矫正后,测量眼位以确定手术量。
| 检查 | 方法和评估 |
|---|---|
| Hirschberg法 | 角膜反射估计:瞳孔缘=15°,虹膜=30°,角膜缘=45° |
| 遮盖试验(覆盖试验) | 在远距5米和近距33厘米进行。有无注视交替→弱视风险评估 |
| 交替棱镜遮盖试验(APCT) | 在近距和远距分别以棱镜度定量偏斜量 |
| Bruckner法(红光反射) | 适用于婴幼儿。也用于检测屈光参差和白内障 |
远距与近距斜视角差≥10PD提示高AC/A比值。
| 测量方法 | 方法 | 正常值 |
|---|---|---|
| 梯度法 | +3D加入后斜视角变化量÷3 | 4±2 PD/D |
| 隐斜法 | 远近斜视角差加瞳孔间距 | 4±2 PD/D |
诊断调节性内斜视时,必须佩戴完全矫正眼镜至少3个月后再进行评估。
| 疾病 | 鉴别要点 |
|---|---|
| 假性内斜视 | 内眦赘皮、鼻梁扁平。遮盖试验无眼位偏移。捏鼻根部可发现并非真正斜视。 |
| 外展神经麻痹 | 外展受限(娃娃眼现象无法外展) |
| Duane综合征(I型) | 内转时睑裂缩小、眼球后退 |
| Möbius综合征 | 合并第VI、VII脑神经麻痹 |
| 先天性眼外肌纤维化 | 通过玩偶眼现象确认外展受限情况 |
| Ciancia综合征 | 超大角度>60°、外展受限、内转位注视、同侧头位代偿 |
| 眼球震颤阻滞综合征 | 外展时出现冲动性眼球震颤。ENG显示速度减弱的慢相波形 |
在婴儿内斜视中,利用眼头反射的“玩偶眼现象”确认无外展受限,以与外展神经麻痹和Duane综合征鉴别。
怀疑AACE时:必须进行MRI检查。高达10%的患者存在颅内疾病(最常见为后颅窝病变)2)。
弱视治疗:约40-50%合并弱视。健眼遮盖是治疗基础。若怀疑偏心注视弱视或视网膜对应异常,弱视治疗应优先于手术。
眼镜矫正:存在+2D以上远视时,使用完全矫正眼镜评估调节性成分。+3D以上远视需在睫状肌麻痹下完全矫正后测量眼位以确定手术量。术后约60%出现调节性内斜视,因此需要持续的屈光管理。
手术治疗:
基本术式为双眼内直肌后徙术。对于大角度内斜视,可加做外直肌缩短术(三肌肉手术)1)。40PD以上的内斜视不会自然消退,因此应迅速判断手术适应证。PEDIG研究显示,在2~4个月大时确认有40PD以上内斜视的婴儿中,自然消退病例为0/45例和0/21例1)。
手术量参考(内斜视角与后徙量):
| 内斜视角(Δ) | 后徙量 肌附着点起点(mm) | 后徙量 角膜缘起点(mm) |
|---|---|---|
| 15 | 3.0 | — |
| 25 | 4.0 | 8.5 |
| 35 | 5.0 | 9.5 |
| 45 | 6.0 | 10.5 |
| 55+ | 7.0 | 11.5 |
按年龄最大后徙量(从角膜缘起点):<6个月→10.0mm,<1岁→10.5mm,<24个月→11.0mm。
手术时机与双眼视结果:
| 手术时机 | 近距融合 | 远距融合 | 立体视(+) |
|---|---|---|---|
| 超早期(≤8个月) | 93.8% | 93.8% | 75.0% |
| 早期(9~24个月) | 81.0% | 57.0% | 19.1% |
| 晚期(>24个月) | 38.9% | 27.8% | 11.1% |
p<0.001(超早期 vs 晚期)。Birch & Stager(2000)报告,6个月前手术立体视100%,1岁半后手术仅为8%。
术后眼位目标:ARC形成的条件是达到8Δ以内的微小斜视或10Δ以内的单眼固视综合征。术后残余斜视≥8Δ→使用膜棱镜。DVD或斜肌异常显现→适时再次手术。再手术率为15~30%1)。
Ciancia综合征:特征为大角度(>60°)内斜、外展受限、内转位注视、代偿头位。后徙量需大于常规量。
出生后8个月以前的超早期手术最有利于获得融合功能(近融合93.8%)和立体视(75.0%)。2岁前的早期手术也可期待良好效果。40Δ以上的大角度内斜视不会自然消退,因此应尽早咨询小儿眼科专家以判断手术适应证1)。
屈光性调节性内斜视:首选远视完全矫正眼镜,无需手术。戴镜3个月内眼位稳定。仅约15%最终可摘镜。远视度数在6~7岁左右达到峰值,因此需要定期进行睫状肌麻痹下屈光检查。必须全天佩戴,注意眼镜框不要滑落。
非屈光性调节性内斜视:处方+2.5~+3.0D附加的双焦点镜片或渐进多焦点镜片。812岁左右,3762.5%可转换为单焦点镜片。胆碱酯酶抑制剂溴化地斯的明滴眼液(Ubretid 1%)可能对降低AC/A比有效。
部分调节性内斜视:完全矫正眼镜下残余10PD以上时,有手术适应证。仅对戴镜下的斜视角进行手术。约30%需要手术。7岁以下儿童术前应再次进行睫状肌麻痹下屈光检查,以确认是否存在因远视增加导致的欠矫。术式包括双眼内直肌后徙术、单眼后徙-缩短术、后固定缝线术(Faden法:对高AC/A比有效)。
在日本,A型肉毒杆菌毒素制剂(保妥适®)于2015年被批准用于斜视治疗(保险适用12岁以上)9)。批准后4年内实施了约1500例9)。施术医生标准:日本眼科学会专科医生+完成培训课程+50条以上肌肉手术经验9)。
儿童急性第六神经麻痹的内直肌注射(推荐剂量每肌2.55单位)有报告显示50PD在1周内改善至20PD,8周内达到正位7)。婴儿内斜视中,偏斜角小于3035Δ时效果更佳1)。对于超过50PD的斜视、限制性斜视或Duane综合征外直肌减弱型,安全性尚未确立。
远视(+2D以上)需要调节才能在中央凹形成清晰图像,调节增加导致调节性集合增加。正常情况下,融合性分开代偿这种集合,但超过代偿能力时,内斜视显现。屈光性者AC/A比正常(4±2PD/D),但调节量过多。非屈光性(高AC/A比)者AC/A比≥6PD/D,近距调节伴随的集合过大,导致近距明显内斜视。
远视的年龄变化也很重要。新生儿约有+2D的远视,远视在7~8岁前有增加趋势。这种增减影响调节性内斜视的发生和病程。
婴儿内斜视的原因尚未明确,存在多种假说。
Richards(2007)报告,内斜视持续6个月以上时,单眼连接比双眼连接增加三倍1)。在灵长类模型中,早期眼位矫正恢复了正常眼球运动和双眼视觉,延迟矫正则残留内斜视、LN、DVD和OKN不对称1)。
| 类型 | 主要机制 |
|---|---|
| 屈光性调节性内斜视 | 远视→调节增加→辐辏反射→融合性散开代偿不全→内斜视 |
| 非屈光性调节性内斜视 | 高AC/A比(≥6PD/D)→近距离过度辐辏 |
| 婴儿内斜视 | 融合不全、视动不对称(原因不明)。敏感期双眼视觉发育障碍 |
| 眼球震颤阻滞综合征 | 婴儿眼球震颤通过辐辏抑制→过度辐辏→内斜视。ENG显示减速型慢相波形 |
| IMCE | 持续近距离注视→内直肌缩短、附着点前移。有外直肌萎缩的病理报告6) |
| AACE V型 | 后颅窝病变→第VI脑神经受压2) |
弱视的发生机制:在恒定性内斜视中,偏斜眼传来的图像在大脑皮层被抑制。当注视眼固定于一侧时,非优势眼持续受到抑制,导致斜视性弱视。如果存在交替注视,则双眼视力可同等发育。
关于超早期手术的多中心研究证据已经积累起来。
| 研究 | 主要发现 |
|---|---|
| Birch & Stager 20001) | 6个月前手术:立体视100% vs 1年后:8% |
| ELISS 20051) | 早期组13.5% vs 晚期组3.9%(p<0.01) |
| Yagasaki 20201) | 超早期77% vs 早期20% vs 晚期13% |
| Yagasaki 20111) | 超早期:所有DVD病例均为潜伏性 vs 晚期:38.9%为显性 |
| Shin 20141) | 晚期手术→自发性DVD OR=8.23(P<0.001) |
| Gerth 20081) | 11个月前手术→正常mVEP vs 11-18个月→异常mVEP持续存在 |
| Drover 20081) | 术后确认感觉运动和大运动发育促进 |
Ghobrial & Kuwera(2023)报道了一例神经囊虫病后双侧水平注视麻痹和内斜视患者,行不对称后徙-缩短术后改善3)。当术前难以鉴别注视麻痹和外展神经麻痹时,推荐行后徙-截除术。
Negishi等人(2024)报道了一例纳米眼(眼轴15.5mm)的内斜视手术5)。内直肌后徙6mm,预期矫正量25PD,实际仅12PD,提示小眼球中的生物力学特殊性和滑车效应的影响。
近年来,数字设备过度使用导致的AACE和IMCE增加受到关注,限制近距离工作的公共卫生意义正在讨论中2, 6)。改善双眼视觉的新方法(双眼治疗:通过双眼分视刺激法促使弱视眼注意)也正在针对斜视性弱视开发4)。成人调节性内斜视可通过LASIK/PRK矫正远视以摆脱眼镜,但儿童适应症尚未确立。成人首次手术成功率约80%,包括再次手术在内超过95%8)。