嬰兒內斜視

內斜視
1. 什麼是內斜視?
Section titled “1. 什麼是內斜視?”內斜視是指單眼注視目標時,另一眼向內側(鼻側)偏位的狀態,依發病時間、有無調節性、斜視角的變動及程度等分類。
出生後6個月內發病的內斜視歸類為嬰兒內斜視(也稱先天性內斜視)。出生6個月後的後天性內斜視中,涉及調節的調節性內斜視最常見,其次是急性後天共同性內斜視(AACE)、間歇性近視性共同性內斜視(IMCE)、週期性內斜視、續發性內斜視等。約佔所有斜視患者的1/3,盛行率估計為人口的1~2%。
分類與主要類型
Section titled “分類與主要類型”- 嬰兒內斜視:出生後6個月內發病。大角度內斜視≥30Δ。國外報告每10,000出生約25例,無性別差異。
- 屈光性調節性內斜視:完全矯正遠視後正位。AC/A比值正常。佔後天性內斜視的大部分。
- 非屈光性調節性內斜視:AC/A比值高(≥6PD/D)。近斜視角大於遠斜視角≥10PD。
- 部分調節性內斜視:完全矯正後仍殘留10PD以上。調節性與非調節性混合型。雙眼視功能不良。
- 急性後天共同性內斜視(AACE):年長兒童及成人。Burian分類細分為7型2)。
- 潛行性近視性共同性內斜視(IMCE):伴有近視,逐漸發病。特徵為內直肌附著點至角膜緣距離縮短6)。
- 週期性內斜視(隔日內斜視):約3-4歲發病。眼位好與壞的日子以約48小時週期交替。
- 續發性內斜視:外斜視術後內斜視(術後內斜視)、感覺性內斜視(視力≤0.2,無法融合)。
調節性內斜視
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”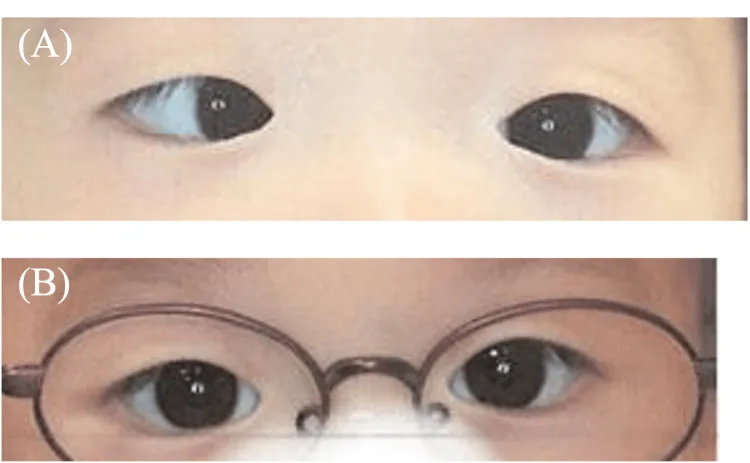
- 複視:成人及年長兒童急性發作時自覺。幼兒常因學會抑制而不主訴複視。
- 抑制與弱視風險:單眼持續抑制可能導致斜視性弱視。
- 眼疲勞與頭痛:尤其在調節性內斜視(遠視過度調節努力)中常見。
- 深度知覺下降:上下樓梯或接球困難等。
嬰兒內斜視的所見
Section titled “嬰兒內斜視的所見”大角度內斜視是主要所見,常合併多種伴隨所見。
嬰兒內斜視的主要所見
嬰兒內斜視的伴隨所見
調節性內斜視的所見
Section titled “調節性內斜視的所見”- 屈光性:完全矯正眼鏡使斜視角減少≥10PD,殘餘<10PD。斜視角20~40PD。AC/A比正常。
- 非屈光性(高AC/A比):近見>遠見的內斜視角差≥10PD。+3D透鏡負荷改善近見內斜視。梯度法AC/A比超過正常4±2PD/D(≥6PD/D)。
- 部分調節性:完全矯正眼鏡下仍殘留≥10PD。雙眼視功能通常不良。
其他類型的所見
Section titled “其他類型的所見”AACE病例以急性發作的複視和內斜視為特徵,最多10%存在顱內疾病2)。IMCE病例中確認了內直肌附著點-角膜緣距離縮短(5.2~5.3mm)6)。
3. 原因與風險因素
Section titled “3. 原因與風險因素”- 嬰兒內斜視的風險因素:早產、水腦症、腦性麻痺、癲癇、發展遲緩、斜視家族史、低出生體重。原因未明。
- 遠視(調節性內斜視的主因):+2D以上的遠視參與發病。屈光性調節性內斜視的平均遠視度為+5.43D±2.25D。+8D以上的高度遠視反而罕見發病。
- 高AC/A比(非屈光性的原因):每單位調節量的輻輳反應過大。近見時出現明顯內偏。
- AACE誘因:單眼遮蔽、外傷、發燒、心理壓力。COVID-19大流行期間過度近距離工作誘發AACE也有報導2)。
- 數位裝置過度使用:每天使用智慧型手機6小時以上與IMCE相關6)
- 感覺性內斜視的原因:視力0.2以下時,融像困難,導致內偏
有報告指出,每天使用智慧型手機6小時以上的過度近距離工作與IMCE(間歇性近視性共同性內斜視)和AACE(急性後天性共同性內斜視)有關2, 6)。有假說認為,過度近距離注視會導致內直肌縮短和附著點前移。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”進行全面的眼科檢查(視力、雙眼視覺、立體視覺、眼球運動、斜視角、睫狀肌麻痺下屈光檢查)。
睫狀肌麻痺下屈光檢查
Section titled “睫狀肌麻痺下屈光檢查”對於內斜視,首選使用硫酸阿托品眼藥水進行睫狀肌麻痺(0.5%每日2-3次,持續5-7天)。該方法能很好地檢測最大遠視度數。也可使用1%環戊通和2.5%去氧腎上腺素的混合液作為替代。在睫狀肌麻痺下完全矯正後,測量眼位以決定手術量。
| 檢查 | 方法與評估 |
|---|---|
| Hirschberg法 | 角膜反射估計:瞳孔緣=15°,虹膜=30°,角膜緣=45° |
| 遮蓋試驗(覆蓋試驗) | 在遠距5米和近距33公分進行。有無固視交替→弱視風險評估 |
| 交替稜鏡遮蓋試驗(APCT) | 在近距和遠距分別以稜鏡度定量偏位量 |
| Bruckner法(紅光反射) | 適用於嬰幼兒。亦用於檢測屈光參差和白內障 |
AC/A比值測量
Section titled “AC/A比值測量”遠距與近距斜視角差≥10PD提示高AC/A比值。
| 測量方法 | 方法 | 正常值 |
|---|---|---|
| 梯度法 | +3D加入後斜視角變化量÷3 | 4±2 PD/D |
| 隱斜法 | 遠近斜視角差加瞳孔間距 | 4±2 PD/D |
診斷調節性內斜視時,必須佩戴完全矯正眼鏡至少3個月後再進行評估。
- 屈光性:減少≥10PD + 殘餘<10PD
- 非屈光性:近斜視>遠斜視≥10PD,+3D加入改善
- 部分調節性:減少≥10PD + 殘餘≥10PD
| 疾病 | 鑑別要點 |
|---|---|
| 假性內斜視 | 內眥贅皮、鼻樑扁平。遮蓋試驗無眼位偏移。捏鼻根部可發現並非真正斜視。 |
| 外展神經麻痺 | 外展受限(娃娃眼現象無法外展) |
| Duane症候群(I型) | 內轉時眼瞼裂狹小、眼球後退 |
| Möbius症候群 | 合併第VI、VII腦神經麻痺 |
| 先天性眼外肌纖維化 | 透過玩偶眼現象確認外展限制情況 |
| Ciancia症候群 | 超大角度>60°、外展限制、內轉位固視、同側頭部代償 |
| 眼振阻斷症候群 | 外展時出現衝動性眼振。ENG顯示速度減弱之慢相波形 |
在嬰兒內斜視中,利用眼頭反射的「玩偶眼現象」確認無外展限制,以與外展神經麻痺和Duane症候群鑑別。
懷疑AACE時:必須進行MRI檢查。高達10%的患者存在顱內疾病(最常見為後顱窩病變)2)。
5. 標準治療方法
Section titled “5. 標準治療方法”5-1. 嬰兒內斜視的治療
Section titled “5-1. 嬰兒內斜視的治療”弱視治療:約40-50%合併弱視。健眼遮蓋是治療基礎。若懷疑偏心注視弱視或視網膜對應異常,弱視治療應優先於手術。
眼鏡矯正:存在+2D以上遠視時,使用完全矯正眼鏡評估調節性成分。+3D以上遠視需在睫狀肌麻痺下完全矯正後測量眼位以決定手術量。術後約60%出現調節性內斜視,因此需要持續的屈光管理。
手術治療:
基本術式為雙側內直肌後徙術。對於大角度內斜視,可加做外直肌縮短術(三肌肉手術)1)。40PD以上的內斜視不會自然消退,因此應迅速判斷手術適應症。PEDIG研究顯示,在2~4個月大時確認有40PD以上內斜視的嬰兒中,自然消退病例為0/45例和0/21例1)。
手術量參考(內斜視角與後徙量):
| 內斜視角(Δ) | 後徙量 肌肉附著點起點(mm) | 後徙量 角膜緣起點(mm) |
|---|---|---|
| 15 | 3.0 | — |
| 25 | 4.0 | 8.5 |
| 35 | 5.0 | 9.5 |
| 45 | 6.0 | 10.5 |
| 55+ | 7.0 | 11.5 |
依年齡最大後徙量(從角膜緣起點):<6個月→10.0mm,<1歲→10.5mm,<24個月→11.0mm。
手術時機與雙眼視結果:
| 手術時機 | 近距融合 | 遠距融合 | 立體視(+) |
|---|---|---|---|
| 超早期(≤8個月) | 93.8% | 93.8% | 75.0% |
| 早期(9~24個月) | 81.0% | 57.0% | 19.1% |
| 晚期(>24個月) | 38.9% | 27.8% | 11.1% |
p<0.001(超早期 vs 晚期)。Birch & Stager(2000)報告,6個月前手術立體視100%,1歲半後手術僅8%。
術後眼位目標:ARC形成的條件是達到8Δ以內的微小斜視或10Δ以內的單眼固視症候群。術後殘餘斜視≥8Δ→使用膜稜鏡。DVD或斜肌異常顯現→適時再次手術。再手術率為15~30%1)。
Ciancia症候群:特徵為大角度(>60°)內斜、外展受限、內轉位注視、代償性頭位。後徙量需大於常規量。
出生後8個月以前的超早期手術最有利於獲得融合功能(近融合93.8%)和立體視(75.0%)。2歲前的早期手術也可期待良好效果。40Δ以上的大角度內斜視不會自然消退,因此應儘早諮詢小兒眼科專家以判斷手術適應症1)。
5-2. 調節性內斜視的治療
Section titled “5-2. 調節性內斜視的治療”屈光性調節性內斜視:首選遠視完全矯正眼鏡,無需手術。戴鏡3個月內眼位穩定。僅約15%最終可摘鏡。遠視度數在6~7歲左右達到峰值,因此需要定期進行睫狀肌麻痺下屈光檢查。必須全天佩戴,注意眼鏡框不要滑落。
非屈光性調節性內斜視:處方+2.5~+3.0D附加的雙焦點鏡片或漸進多焦點鏡片。812歲左右,3762.5%可轉換為單焦點鏡片。膽鹼酯酶抑制劑溴化地斯的明滴眼液(Ubretid 1%)可能對降低AC/A比有效。
部分調節性內斜視:完全矯正眼鏡下殘餘10PD以上時,有手術適應症。僅對戴鏡下的斜視角進行手術。約30%需要手術。7歲以下兒童術前應再次進行睫狀肌麻痺下屈光檢查,以確認是否存在因遠視增加導致的欠矯。術式包括雙眼內直肌後徙術、單眼後徙-縮短術、後固定縫線術(Faden法:對高AC/A比有效)。
5-3. 其他內斜視的治療
Section titled “5-3. 其他內斜視的治療”- 急性內斜視:原因不明時觀察數月→用膜稜鏡減輕複視→穩定6個月以上後手術2)。保守治療(眼鏡、稜鏡、遮蓋、肉毒桿菌)→手術(單眼後徙縮短術或雙眼內直肌後徙術)
- 週期性內斜視:針對內斜視時的斜視角行內直肌後徙→術後保持良好眼位
- 續發性內斜視:術後內斜視(外斜視術後多見)、感覺性內斜視(視力0.2以下)分別處理
- IMCE:雙眼內直肌後徙5.5mm(Parks法+0.5mm增量)術後正位,立體視恢復至40秒6)
5-4. 肉毒桿菌毒素注射
Section titled “5-4. 肉毒桿菌毒素注射”在日本,A型肉毒桿菌毒素製劑(保妥適®)於2015年被核准用於斜視治療(保險適用12歲以上)9)。核准後4年內實施了約1500例9)。施術醫師標準:日本眼科學會專科醫師+完成培訓課程+50條以上肌肉手術經驗9)。
兒童急性第六神經麻痺的內直肌注射(建議劑量每肌2.55單位)有報告顯示50PD在1週內改善至20PD,8週內達到正位7)。嬰兒內斜視中,偏斜角小於3035Δ時效果更佳1)。對於超過50PD的斜視、限制性斜視或Duane症候群外直肌減弱型,安全性尚未確立。
6. 病理生理學與詳細發病機轉
Section titled “6. 病理生理學與詳細發病機轉”調節性內斜視的發病機轉
Section titled “調節性內斜視的發病機轉”遠視(+2D以上)需要調節才能在中央凹形成清晰影像,調節增加導致調節性輻輳增加。正常情況下,融像性開散代償這種輻輳,但超過代償能力時,內斜視顯現。屈光性者AC/A比正常(4±2PD/D),但調節量過多。非屈光性(高AC/A比)者AC/A比≥6PD/D,近距調節伴隨的輻輳過大,導致近距明顯內斜視。
遠視的年齡變化也很重要。新生兒約有+2D的遠視,遠視在7~8歲前有增加趨勢。這種增減影響調節性內斜視的發生和病程。
嬰兒內斜視的發病機轉(假說)
Section titled “嬰兒內斜視的發病機轉(假說)”嬰兒內斜視的原因尚未明確,存在多種假說。
- Worth假說(先天性視覺系統缺陷→雙眼視覺不成立)
- Chavasse假說(原發性眼球運動異常先行→超早期手術的理論依據)
- Guyton假說(融像不全眼震的輻輳抑制→內直肌縮短)
- Brodsky假說(皮質下運動路徑的代償不全)
Richards(2007)報告,內斜視持續6個月以上時,單眼連接比雙眼連接增加三倍1)。在靈長類模型中,早期眼位矯正恢復了正常眼球運動和雙眼視覺,延遲矯正則殘留內斜視、LN、DVD和OKN不對稱1)。
其他類型的機轉
Section titled “其他類型的機轉”| 類型 | 主要機轉 |
|---|---|
| 屈光性調節性內斜視 | 遠視→調節增加→輻輳反射→融像性開散代償不全→內斜視 |
| 非屈光性調節性內斜視 | 高AC/A比(≥6PD/D)→近距離過度輻輳 |
| 嬰兒內斜視 | 融像不全、視動不對稱(原因不明)。敏感期雙眼視覺發育障礙 |
| 眼震阻斷症候群 | 嬰兒眼震透過輻輳抑制→過度輻輳→內斜視。ENG顯示減速型慢相波形 |
| IMCE | 持續近距離凝視→內直肌縮短、附著點前移。有外直肌萎縮的病理報告6) |
| AACE V型 | 後顱窩病變→第VI對腦神經受壓2) |
弱視的發生機轉:在恆定性內斜視中,偏斜眼傳來的影像在大腦皮質被抑制。當注視眼固定於一側時,非優勢眼持續受到抑制,導致斜視性弱視。若存在交替注視,則雙眼視力可同等發育。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”關於超早期手術的多中心研究證據已經累積起來。
| 研究 | 主要發現 |
|---|---|
| Birch & Stager 20001) | 6個月前手術:立體視100% vs 1年後:8% |
| ELISS 20051) | 早期組13.5% vs 晚期組3.9%(p<0.01) |
| Yagasaki 20201) | 超早期77% vs 早期20% vs 晚期13% |
| Yagasaki 20111) | 超早期:所有DVD病例均為潛伏性 vs 晚期:38.9%為顯性 |
| Shin 20141) | 晚期手術→自發性DVD OR=8.23(P<0.001) |
| Gerth 20081) | 11個月前手術→正常mVEP vs 11-18個月→異常mVEP持續存在 |
| Drover 20081) | 術後確認感覺運動及粗大運動發展促進 |
Ghobrial & Kuwera(2023)報告一例神經囊蟲病後雙側水平注視麻痺及內斜視患者,行不對稱後徙-縮短術後改善3)。當術前難以鑑別注視麻痺與外展神經麻痺時,建議行後徙-切除術。
Negishi等人(2024)報告一例奈米眼(眼軸15.5mm)的內斜視手術5)。內直肌後徙6mm,預期矯正量25PD,實際僅12PD,提示小眼球中的生物力學特殊性及滑車效應的影響。
近年來,數位裝置過度使用導致的AACE及IMCE增加受到關注,限制近距離工作的公共衛生意義正在討論中2, 6)。改善雙眼視覺的新方法(雙眼治療:透過雙眼分離刺激法促使弱視眼注意)也正針對斜視性弱視開發4)。成人調節性內斜視可透過LASIK/PRK矯正遠視以擺脫眼鏡,但兒童適應症尚未確立。成人首次手術成功率約80%,包含再次手術在內超過95%8)。
8. 參考文獻
Section titled “8. 參考文獻”- Bhate M, Flaherty M, Martin FJ. Timing of surgery in essential infantile esotropia — What more do we know since the turn of the century? Indian J Ophthalmol. 2022;70:386-95.
- Dragomir MS, Merticariu M, Merticariu CI. Management of acute acquired comitant esotropia in children. Rom J Ophthalmol. 2023;67(1):87-91.
- Ghobrial M, Kuwera E. A case of bilateral horizontal gaze palsy and concurrent esotropia. Am J Ophthalmol Case Rep. 2023;32:101947.
- Meier K, Tarczy-Hornoch K. Amblyopia and strabismus. Annu Rev Vis Sci. 2024;10:325-348.
- Negishi T, Nakao S. Surgery for esotropia in a case of nanophthalmos. Cureus. 2024;16(7):e63728.
- Tangtammaruk P, Hieda O. Insidious myopic comitant esotropia in a teenager. Int Med Case Rep J. 2024;17:945-948.
- Merticariu CI, Merticariu M, Dragomir MS. Botulinum toxin injection in acute sixth nerve palsy in a 1-year-old child: case report, management strategy, and review of literature. Rom J Ophthalmol. 2025;69(1):22-27.
- AAO Pediatric Ophthalmology/Adult Strabismus PPP Panel. Adult Strabismus Preferred Practice Pattern®. Ophthalmology. 2024;131(1):P1-P49.
- 佐藤美保, 石川均. 斜視に対するボツリヌス療法に関するガイドライン. 日眼会誌. 2020;124(2):136-137.
