Lác trong trẻ nhũ nhi
Khởi phát: Trong 6 tháng đầu đời. Góc lớn ≥30Δ.
Biến chứng: DVD 46-90%, IOOA 33-78%, LN 30-50%.
Điều trị: Phẫu thuật (lùi cơ trực trong hai bên) là cơ bản. Can thiệp rất sớm (≤8 tháng) có lợi nhất để đạt được thị giác lập thể.

Lác trong là tình trạng một mắt lệch vào trong (về phía mũi) trong khi mắt kia nhìn vào mục tiêu cố định, và được phân loại theo thời điểm khởi phát, có hay không có điều tiết, sự thay đổi góc lác, và mức độ góc lác.
Lác trong xuất hiện trong 6 tháng đầu đời được phân loại là lác trong trẻ sơ sinh (còn gọi là lác trong bẩm sinh). Đối với lác trong mắc phải sau 6 tháng, loại phổ biến nhất là lác trong điều tiết liên quan đến điều tiết, tiếp theo là lác trong cùng hướng mắc phải cấp tính (AACE), lác trong cùng hướng cận thị tiềm ẩn (IMCE), lác trong chu kỳ, và lác trong thứ phát. Chiếm khoảng 1/3 tổng số bệnh nhân lác, với tỷ lệ hiện mắc ước tính 1-2% dân số.
Lác trong trẻ nhũ nhi
Khởi phát: Trong 6 tháng đầu đời. Góc lớn ≥30Δ.
Biến chứng: DVD 46-90%, IOOA 33-78%, LN 30-50%.
Điều trị: Phẫu thuật (lùi cơ trực trong hai bên) là cơ bản. Can thiệp rất sớm (≤8 tháng) có lợi nhất để đạt được thị giác lập thể.
Lác trong điều tiết
Khởi phát: Thể phụ phổ biến nhất của lác trong mắc phải. Thường gặp ở 2-3 tuổi. Viễn thị ≥+2D là nguyên nhân chính.
3 thể: Khúc xạ (mắt thẳng với kính), phi khúc xạ (tỷ lệ AC/A cao), điều tiết một phần (còn lác khi đeo kính).
Điều trị: Kính chỉnh toàn bộ là lựa chọn đầu tiên. Chỉ thể điều tiết một phần có chỉ định phẫu thuật.
Lác trong trẻ nhũ nhi đặc trưng bởi khởi phát trong 6 tháng đầu đời và góc lớn ≥30Δ. Lác trong điều tiết được đánh giá bằng cách đeo kính chỉnh viễn thị toàn bộ trong ít nhất 3 tháng. Ở thể khúc xạ, góc lác giảm ≥10PD và còn lại <10PD. Ngay cả ở trẻ dưới 1 tuổi, nếu có viễn thị >+2D, thử kính là manh mối chẩn đoán phân biệt. Lưu ý rằng lác trong điều tiết cũng có thể khởi phát trước 1 tuổi, do đó khám khúc xạ dưới liệt điều tiết và thử kính là cần thiết để phân biệt với lác trong trẻ nhũ nhi.
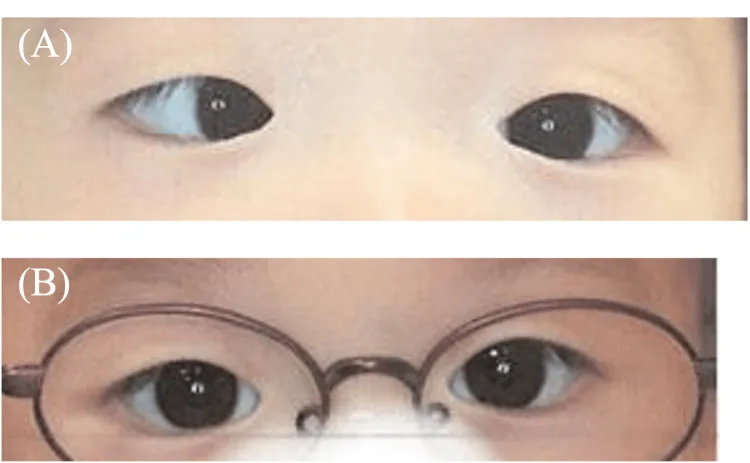
Dấu hiệu chính là lác trong góc lớn, và nhiều dấu hiệu kèm theo xuất hiện với tỷ lệ cao.
Dấu hiệu chính của lác trong trẻ em
Lệch góc lớn: Lác trong ≥30 diop lăng kính. Góc lác hiếm khi thay đổi nhưng có thể tăng.
Cố định chéo: Mắt phải cố định thị trường trái, mắt trái cố định thị trường phải. Đôi khi trông giống như hạn chế dạng.
Nhược thị kèm theo: Xảy ra ở khoảng 40-50%. Được chẩn đoán dựa trên thiên hướng cố định. Nếu không có luân phiên cố định và có thiên hướng, nguy cơ nhược thị cao.
Dấu hiệu kèm theo của lác trong trẻ em
Lệch dọc tách rời (DVD): Xảy ra ở 46-90% trường hợp. Mắt không cố định bị nâng lên khi bị che. Thường xuất hiện sau 1-2 tuổi.
Hoạt động quá mức cơ chéo dưới (IOOA): Xảy ra ở 33-78% trường hợp. Được quan sát như sự nâng lên khi khép mắt.
Rung giật nhãn cầu tiềm ẩn (LN): Xảy ra ở 30-50% trường hợp. Được kích thích khi che một mắt, là rung giật nhãn cầu ngang với pha nhanh hướng về mắt không bị che.
Bất đối xứng OKN: Thể hiện sự bất đối xứng trong đó chuyển động bám theo từ tai đến mũi liên tục và chiếm ưu thế.
Trong các trường hợp AACE, khởi phát cấp tính song thị và lác trong là đặc trưng, và có tới 10% có bệnh nội sọ tiềm ẩn 2). Trong các trường hợp IMCE, đã xác nhận khoảng cách ngắn giữa điểm bám cơ trực trong và rìa giác mạc (5,2-5,3 mm) 6).
Có báo cáo rằng sử dụng điện thoại thông minh quá mức trên 6 giờ mỗi ngày có liên quan đến IMCE (lác trong đồng thời cận thị tiềm ẩn) và AACE (lác trong đồng thời mắc phải cấp tính) 2, 6). Giả thuyết được đưa ra là nhìn gần quá mức gây co ngắn cơ trực trong và di chuyển điểm bám về phía trước.
Thực hiện khám mắt toàn diện (thị lực, thị giác hai mắt, thị giác lập thể, vận động mắt, góc lác, khúc xạ dưới liệt điều tiết).
Trong lác trong, lựa chọn đầu tiên là liệt điều tiết bằng thuốc nhỏ mắt atropin sulfat (0,5% 2-3 lần/ngày trong 5-7 ngày). Phương pháp này ưu việt trong việc phát hiện mức độ viễn thị tối đa. Hỗn hợp cyclopentolat 1% + phenylephrin 2,5% đôi khi được sử dụng thay thế. Sau khi chỉnh kính hoàn toàn dưới liệt điều tiết, đo vị trí mắt để xác định lượng phẫu thuật.
| Kiểm tra | Phương pháp và Đánh giá |
|---|---|
| Phương pháp Hirschberg | Ước lượng bằng phản xạ giác mạc: bờ đồng tử = 15°, trên mống mắt = 30°, bờ giác mạc = 45° |
| Nghiệm pháp che (Cover test) | Thực hiện ở xa 5m và gần 33cm. Có sự luân phiên cố định → đánh giá nguy cơ nhược thị |
| Nghiệm pháp che lăng kính luân phiên (APCT) | Định lượng độ lệch bằng đơn vị lăng kính (PD) cho cả nhìn xa và nhìn gần |
| Phương pháp Bruckner (phản xạ đỏ) | Phương pháp đánh giá phù hợp cho trẻ sơ sinh và trẻ nhỏ. Cũng hữu ích để phát hiện chênh lệch khúc xạ và đục thủy tinh thể |
Chênh lệch góc lác giữa nhìn xa và nhìn gần ≥10 PD nghi ngờ tỷ lệ AC/A cao.
| Phương pháp đo | Cách thực hiện | Giá trị bình thường |
|---|---|---|
| Phương pháp Gradient | Thay đổi góc lác sau khi thêm +3D chia cho 3 | 4±2 PD/D |
| Phương pháp Heterophoria | Chênh lệch góc lác xa-gần + khoảng cách đồng tử | 4±2 PD/D |
Để chẩn đoán lác trong điều tiết, cần đeo kính điều chỉnh hoàn toàn ít nhất 3 tháng trước khi đánh giá.
| Bệnh | Điểm phân biệt |
|---|---|
| Lác giả | Nếp quạt nội / sống mũi tẹt. Không có lệch trong test che. Bóp sống mũi cho thấy không phải lác thật. |
| Liệt dây thần kinh giạng | Hạn chế giạng (không thể giạng trong hiện tượng mắt búp bê) |
| Hội chứng Duane (type I) | Hẹp khe mi và tụt nhãn cầu khi khép |
| Hội chứng Möbius | Liệt dây thần kinh VI và VII kết hợp |
| Xơ hóa bẩm sinh cơ ngoài nhãn cầu | Kiểm tra hạn chế dạng nhãn cầu bằng hiện tượng mắt búp bê |
| Hội chứng Ciancia | Góc rất lớn >60°, hạn chế dạng, cố định trong khép, xoay đầu cùng bên |
| Hội chứng ức chế rung giật nhãn cầu | Rung giật nhãn cầu kiểu giật xuất hiện khi dạng. Điện rung giật nhãn cầu cho thấy sóng pha chậm giảm tốc độ |
Trong lác trong bẩm sinh, hạn chế dạng được kiểm tra bằng hiện tượng mắt búp bê dựa trên phản xạ đầu-mắt (oculocephalic reflex) để phân biệt với liệt dây thần kinh VI và hội chứng Duane.
Khi nghi ngờ AACE: Chụp MRI là bắt buộc. Có tới 10% trường hợp có bệnh lý nội sọ tiềm ẩn (tổn thương hố sau là phổ biến nhất)2).
Điều trị nhược thị: Khoảng 40-50% trường hợp có nhược thị kèm theo. Điều trị cơ bản là che mắt lành. Nếu nghi ngờ nhược thị do lệch điểm cố định hoặc bất thường tương ứng võng mạc, cần điều trị nhược thị trước phẫu thuật.
Chỉnh kính: Nếu có viễn thị +2D trở lên, đánh giá thành phần điều tiết bằng kính chỉnh toàn bộ. Viễn thị +3D trở lên, đo vị trí mắt sau khi chỉnh kính toàn bộ dưới liệt điều tiết để xác định lượng phẫu thuật. Khoảng 60% bệnh nhân có lác trong do điều tiết sau phẫu thuật, cần quản lý khúc xạ liên tục.
Điều trị phẫu thuật:
Phẫu thuật cơ bản là lùi cơ trực trong hai bên. Đối với góc lác lớn, thêm cắt ngắn cơ trực ngoài (phẫu thuật 3 cơ) 1). Lác trong ≥40 PD không tự hết, do đó cần quyết định phẫu thuật nhanh chóng. Trong nghiên cứu PEDIG, ở trẻ sơ sinh được xác nhận lác trong ≥40 PD lúc 2-4 tháng tuổi, không có trường hợp nào tự hết (0/45 và 0/21) 1).
Hướng dẫn lượng phẫu thuật (góc lác trong và lượng lùi):
| Góc lác trong (Δ) | Lượng lùi từ điểm bám cơ (mm) | Lượng lùi từ rìa giác mạc (mm) |
|---|---|---|
| 15 | 3.0 | — |
| 25 | 4.0 | 8.5 |
| 35 | 5.0 | 9.5 |
| 45 | 6.0 | 10.5 |
| 55+ | 7.0 | 11.5 |
Giới hạn trên của lùi cơ theo tháng tuổi (từ rìa giác mạc): <6 tháng → 10,0 mm, <1 năm → 10,5 mm, <24 tháng → 11,0 mm.
Thời điểm phẫu thuật và kết quả thị giác hai mắt:
| Thời điểm phẫu thuật | Hợp thị gần | Hợp thị xa | Thị giác lập thể (+) |
|---|---|---|---|
| Rất sớm (≤8 tháng) | 93,8% | 93,8% | 75,0% |
| Sớm (9-24 tháng) | 81,0% | 57,0% | 19,1% |
| Muộn (>24 tháng) | 38,9% | 27,8% | 11,1% |
p<0,001 (rất sớm so với muộn). Birch & Stager (2000) báo cáo thị giác lập thể 100% khi phẫu thuật trước 6 tháng và 8% khi phẫu thuật sau 1,5 tuổi.
Mục tiêu vị trí mắt sau phẫu thuật: Điều kiện tối thiểu để hình thành ARC là đưa về lác vi lượng trong 8Δ hoặc hội chứng cố định một mắt trong 10Δ. Lác tồn dư ≥8Δ sau phẫu thuật → sử dụng lăng kính màng. Biểu hiện DVD hoặc bất thường cơ chéo → phẫu thuật bổ sung khi cần. Tỷ lệ tái phẫu thuật 15-30%1).
Hội chứng Ciancia: Đặc trưng bởi góc lớn >60°, hạn chế dạng, cố định trong khép, và xoay đầu. Điều chỉnh lượng lùi nhiều hơn bình thường.
Phẫu thuật rất sớm trước 8 tháng tuổi được coi là có lợi nhất để đạt được khả năng dung hợp (dung hợp gần 93,8%) và thị giác lập thể (75,0%). Ngay cả phẫu thuật sớm đến 2 tuổi cũng có thể mang lại kết quả tốt. Lác trong góc lớn ≥40Δ không tự thoái lui, vì vậy cần tham vấn sớm với bác sĩ nhãn khoa nhi để xác định chỉ định phẫu thuật1).
Trong lác trong ở trẻ nhũ nhi, tỷ lệ tái phẫu thuật là 15-30%1). Nếu DVD hoặc bất thường cơ chéo biểu hiện sau phẫu thuật, cân nhắc phẫu thuật bổ sung khi cần. Lác trong tồn dư (≥8Δ) được xử lý bằng lăng kính màng. Cần quản lý lâu dài đến tuổi trưởng thành, với tỷ lệ thành công của phẫu thuật đầu tiên khoảng 80% và trên 95% nếu bao gồm tái phẫu thuật8).
Lác trong điều tiết do khúc xạ: Kính điều chỉnh hoàn toàn cho viễn thị là lựa chọn đầu tiên và không cần phẫu thuật. Vị trí mắt ổn định trong vòng 3 tháng đeo kính. Chỉ khoảng 15% cuối cùng không cần kính. Độ viễn thị đạt đỉnh vào khoảng 6-7 tuổi, do đó cần kiểm tra khúc xạ dưới liệt điều tiết định kỳ. Phải đeo kính cả ngày, chú ý không để gọng kính trượt xuống.
Lác trong điều tiết không do khúc xạ: Kê đơn kính hai tròng với cộng thêm +2,5 đến +3,0 D hoặc kính lũy tiến. Khoảng 37-62,5% có thể chuyển từ hai tròng sang một tròng vào khoảng 8-12 tuổi. Thuốc nhỏ mắt distigmin bromid (Ubretic 1%), một chất ức chế cholinesterase, có thể có hiệu quả trong việc giảm tỷ lệ AC/A.
Lác trong điều tiết một phần: Nếu còn ≥10PD khi đeo kính điều chỉnh hoàn toàn, phẫu thuật được chỉ định. Phẫu thuật chỉ thực hiện trên góc lác khi đeo kính. Khoảng 30% cần phẫu thuật. Ở trẻ dưới 7 tuổi, thực hiện kiểm tra khúc xạ dưới liệt điều tiết trước phẫu thuật để đảm bảo không có điều chỉnh thiếu do tăng viễn thị. Các kỹ thuật phẫu thuật bao gồm: lùi cơ thẳng trong hai mắt, lùi và cắt ngắn một mắt, và cố định sau (phương pháp Faden: hiệu quả cho tỷ lệ AC/A cao).
Lác trong điều tiết do khúc xạ có thể đạt được vị trí thẳng chỉ với kính điều chỉnh viễn thị hoàn toàn. Tuy nhiên, chỉ khoảng 15% cuối cùng không cần kính, phần lớn cần đeo kính liên tục. Trong lác trong điều tiết một phần, chỉ kính là không đủ, cần phẫu thuật cho độ lệch còn lại.
Tại Nhật Bản, chế phẩm độc tố botulinum type A (Botox®) đã được phê duyệt để điều trị lác vào năm 2015 (bảo hiểm chi trả cho tuổi từ 12 trở lên)9). Trong 4 năm sau phê duyệt, đã thực hiện khoảng 1.500 ca9). Tiêu chuẩn bác sĩ thực hiện: Chuyên gia nhãn khoa được chứng nhận + tham gia khóa học + kinh nghiệm phẫu thuật trên 50 cơ9).
Trong liệt dây thần kinh VI cấp tính ở trẻ em, tiêm cơ trực trong (liều khuyến cáo 2,5-5 đơn vị/cơ) cho thấy cải thiện từ 50PD xuống 20PD trong 1 tuần, và vị trí thẳng trong 8 tuần7). Trong lác trong ở trẻ nhũ nhi, hiệu quả hơn khi góc lệch dưới 30-35Δ1). Chưa được chứng minh an toàn cho lác >50PD, lác hạn chế và loại yếu cơ trực ngoài trong hội chứng Duane.
Viễn thị (+2D trở lên) đòi hỏi điều tiết để tạo hình ảnh rõ nét trên hoàng điểm, và khi điều tiết tăng, hội tụ điều tiết cũng tăng. Bình thường, phân kỳ dung hợp bù trừ cho sự hội tụ này, nhưng khi vượt quá khả năng bù trừ, lác trong trở nên rõ ràng. Ở thể khúc xạ, tỷ lệ AC/A bình thường (4±2 PD/D) nhưng lượng điều tiết quá mức. Ở thể phi khúc xạ (tỷ lệ AC/A cao), tỷ lệ AC/A đạt ≥6 PD/D, và hội tụ kèm theo điều tiết khi nhìn gần trở nên quá mức, gây lác trong rõ rệt khi nhìn gần.
Sự thay đổi theo tuổi của viễn thị cũng quan trọng. Trẻ sơ sinh có viễn thị khoảng +2D, và viễn thị có xu hướng tăng cho đến 7-8 tuổi. Sự tăng giảm này ảnh hưởng đến khởi phát và diễn tiến của lác trong điều tiết.
Nguyên nhân của lác trong trẻ nhũ nhi chưa được biết rõ và có nhiều giả thuyết.
Báo cáo của Richards (2007) cho thấy khi lác trong kéo dài hơn 6 tháng, các kết nối đơn thị tăng gấp ba lần so với kết nối hai thị 1). Trên mô hình linh trưởng, điều chỉnh vị trí mắt sớm phục hồi vận nhãn bình thường và thị giác hai mắt, trong khi điều chỉnh muộn dẫn đến lác trong tồn dư, rung giật nhãn cầu tiềm ẩn, DVD và bất đối xứng OKN 1).
| Thể | Cơ chế chính |
|---|---|
| Lác trong điều tiết do khúc xạ | Viễn thị → tăng điều tiết → phản xạ hội tụ → mất bù phân kỳ dung hợp → lác trong |
| Lác trong điều tiết không do khúc xạ | Tỷ lệ AC/A cao (≥6PD/D) → hội tụ quá mức khi nhìn gần |
| Lác trong trẻ sơ sinh | Thất bại dung hợp, bất đối xứng vận động thị giác (không rõ nguyên nhân). Rối loạn phát triển thị giác hai mắt trong giai đoạn nhạy cảm |
| Hội chứng ức chế rung giật nhãn cầu | Ức chế rung giật nhãn cầu trẻ sơ sinh bằng hội tụ → hội tụ quá mức → lác trong. Trên ENG: sóng pha chậm giảm tốc độ |
| Lác trong do nhìn gần kéo dài (IMCE) | Nhìn gần kéo dài → co ngắn cơ trực trong, di lệch bám dính ra trước. Báo cáo bệnh lý teo cơ trực ngoài 6) |
| AACE type V | Tổn thương hố sọ sau → chèn ép dây thần kinh sọ VI 2) |
Cơ chế nhược thị: Trong lác trong hằng định, hình ảnh từ mắt lác bị ức chế ở vỏ não. Nếu mắt cố định lệch về một bên, sự ức chế liên tục lên mắt không trội dẫn đến nhược thị do lác. Nếu có cố định luân phiên, thị lực phát triển đều ở cả hai mắt.
Bằng chứng từ các nghiên cứu đa trung tâm về phẫu thuật siêu sớm đã được tích lũy.
| Nghiên cứu | Phát hiện chính |
|---|---|
| Birch & Stager 20001) | Phẫu thuật <6 tháng: thị giác lập thể 100% vs >1 năm: 8% |
| ELISS 20051) | Nhóm sớm 13,5% vs nhóm muộn 3,9% (p<0,01) |
| Yagasaki 20201) | Siêu sớm 77% vs sớm 20% vs muộn 13% |
| Yagasaki 20111) | Siêu sớm: tất cả DVD tiềm ẩn vs muộn: 38,9% biểu hiện |
| Shin 20141) | Phẫu thuật muộn → DVD tự phát OR=8,23 (P<0,001) |
| Gerth 20081) | Phẫu thuật <11 tháng → mVEP bình thường vs 11-18 tháng → mVEP bất thường tồn dư |
| Drover 20081) | Xác nhận thúc đẩy phát triển cảm giác vận động và vận động thô sau phẫu thuật |
Ghobrial & Kuwera (2023) báo cáo cải thiện sau khi thực hiện phẫu thuật lùi và rút ngắn không đối xứng ở một trường hợp liệt nhìn ngang hai bên và lác trong sau nhiễm sán dây thần kinh3). Phẫu thuật lùi-cắt được khuyến cáo khi khó phân biệt trước phẫu thuật giữa liệt nhìn và liệt dây thần kinh giạng.
Negishi và cộng sự (2024) báo cáo phẫu thuật lác trong ở mắt nhỏ (trục dài 15,5 mm)5). Lùi cơ trực trong 6 mm cho kết quả điều chỉnh thực tế 12 PD so với dự kiến 25 PD, cho thấy đặc điểm cơ sinh học đặc biệt của mắt nhỏ và hiệu ứng ròng rọc.
Sự gia tăng AACE và IMCE do sử dụng quá mức thiết bị kỹ thuật số đã được chú ý trong những năm gần đây, và tầm quan trọng y tế công cộng của việc hạn chế làm việc gần đang được tranh luận2, 6). Một phương pháp mới để cải thiện thị giác hai mắt (liệu pháp hai mắt: phương pháp kích thích riêng biệt hai mắt khuyến khích sự chú ý đến mắt nhược thị) đã được phát triển cho lác nhược thị4). Có những nỗ lực điều chỉnh viễn thị bằng LASIK/PRK ở người lớn bị lác trong điều tiết để loại bỏ kính, nhưng áp dụng cho trẻ em chưa được thiết lập. Tỷ lệ thành công của phẫu thuật lần đầu ở người lớn khoảng 80%, và trên 95% nếu bao gồm phẫu thuật lại8).