استرابیسم همگرای شیرخوارگی
شروع: در 6 ماه اول زندگی. زاویه بزرگ بیش از 30Δ.
عوارض: DVD 46-90%، IOOA 33-78%، LN 30-50%.
درمان: جراحی (عقبگرد کردن هر دو عضله راست داخلی) اساس درمان است. فوقزودهنگام (≤8 ماه) برای کسب دید استریوسکوپیک بسیار مفید است.

استرابیسموس همگرا حالتی است که در آن وقتی یک چشم به هدف ثابت نگاه میکند، چشم دیگر به سمت داخل (به سمت بینی) منحرف میشود. این وضعیت بر اساس زمان شروع، وجود یا عدم وجود تطابق، تغییرپذیری زاویه انحراف و درجه زاویه انحراف طبقهبندی میشود.
استرابیسموس همگرای شروع در ۶ ماه اول زندگی به عنوان استرابیسموس همگرای شیرخوارگی (که استرابیسموس همگرای مادرزادی نیز نامیده میشود) طبقهبندی میشود. در استرابیسموس همگرای اکتسابی پس از ۶ ماهگی، شایعترین نوع، استرابیسموس همگرای تطابقی است که در آن تطابق نقش دارد. پس از آن به ترتیب استرابیسموس همگرای تطابقی حاد اکتسابی (AACE)، استرابیسموس همگرای تطابقی نزدیکبینی نهفته (IMCE)، استرابیسموس همگرای دورهای و استرابیسموس همگرای ثانویه قرار دارند. این بیماری حدود یک سوم کل بیماران استرابیسم را تشکیل میدهد و شیوع آن ۱-۲٪ از جمعیت تخمین زده میشود.
استرابیسم همگرای شیرخوارگی
شروع: در 6 ماه اول زندگی. زاویه بزرگ بیش از 30Δ.
عوارض: DVD 46-90%، IOOA 33-78%، LN 30-50%.
درمان: جراحی (عقبگرد کردن هر دو عضله راست داخلی) اساس درمان است. فوقزودهنگام (≤8 ماه) برای کسب دید استریوسکوپیک بسیار مفید است.
استرابیسم تطابقی
شروع: شایعترین زیرگروه استرابیسم همگرای اکتسابی. بیشتر در 2-3 سالگی. علت اصلی دوربینی +2D یا بیشتر.
3 نوع: انکساری (با عینک صاف میشود)، غیرانکساری (نسبت AC/A بالا)، جزئی تطابقی (باقیمانده با عینک).
درمان: عینک با اصلاح کامل اولین انتخاب است. فقط نوع جزئی تطابقی نیاز به جراحی دارد.
استرابیسم همگرای شیرخوارگی با شروع در 6 ماه اول زندگی و زاویه بزرگ بیش از 30Δ مشخص میشود. استرابیسم تطابقی با استفاده از عینک با اصلاح کامل دوربینی به مدت حداقل 3 ماه ارزیابی میشود. در استرابیسم تطابقی انکساری، زاویه استرابیسم بیش از 10PD کاهش یافته و باقیمانده کمتر از 10PD میشود. حتی در کودکان زیر 1 سال با دوربینی بیش از 2D+، تلاش برای استفاده از عینک میتواند سرنخی برای تشخیص افتراقی باشد. توجه داشته باشید که استرابیسم تطابقی ممکن است در زیر 1 سال نیز شروع شود و برای تشخیص افتراقی از استرابیسم شیرخوارگی، معاینه انکساری تحت فلج تطابقی و تلاش برای استفاده از عینک ضروری است.
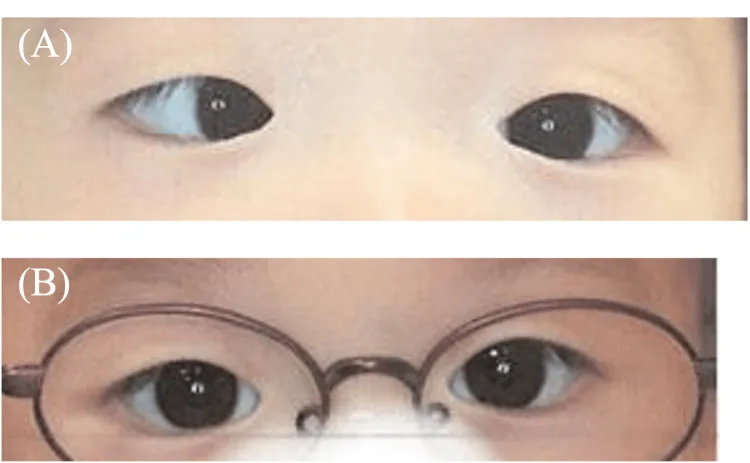
یافته اصلی استرابیسموس همگرای با زاویه بزرگ است و چندین یافته همراه با فراوانی بالا رخ میدهد.
یافتههای اصلی استرابیسموس همگرای شیرخوارگی
انحراف با زاویه بزرگ: استرابیسموس همگرای ۳۰ پریزم دیوپتر یا بیشتر. زاویه استرابیسموس تقریباً ثابت است اما ممکن است افزایش یابد.
تثبیت متقاطع: چشم راست میدان دید چپ و چشم چپ میدان دید راست را تثبیت میکند. ممکن است شبیه محدودیت ابداکشن به نظر برسد.
تنبلی چشم همراه: در حدود ۴۰-۵۰٪ موارد همراه است. با تمایل تثبیت تشخیص داده میشود. اگر تثبیت متناوب نباشد و تمایل وجود داشته باشد، خطر تنبلی چشم بالاست.
یافتههای همراه استرابیسموس همگرای شیرخوارگی
انحراف عمودی جدا شده (DVD): در 46 تا 90٪ موارد همراه است. هنگام بستن چشم، چشم غیرثابت به سمت بالا میچرخد. معمولاً بعد از 1 تا 2 سالگی ظاهر میشود.
بیشفعالی عضله مایل تحتانی (IOOA): در 33 تا 78٪ موارد همراه است. به صورت بالا رفتن چشم هنگام نگاه به داخل مشاهده میشود.
نیستاگموس نهفته (LN): در 30 تا 50٪ موارد همراه است. با بستن یک چشم، نیستاگموس افقی ضربهای ایجاد میشود. فاز سریع به سمت چشم باز است.
عدم تقارن OKN: عدم تقارن نشان میدهد که دنبالکردن از گوش به سمت بینی غالب و پایدار است.
در موارد AACE، دوبینی حاد و ایزوتروپی مشخصه است و تا 10٪ ممکن است بیماری داخل جمجمهای زمینهای داشته باشند2). در موارد IMCE، کوتاهشدن فاصله محل اتصال عضله راست داخلی تا لبه قرنیه (5.2 تا 5.3 میلیمتر) تأیید شده است6).
گزارشهایی وجود دارد که کار نزدیک بیش از حد (استفاده از تلفن هوشمند به مدت ۶ ساعت یا بیشتر در روز) با IMCE (ایزوتروپی همگرای نهفته نزدیکبینی) و AACE (ایزوتروپی همگرای اکتسابی حاد) مرتبط است2, 6). فرضیهای مطرح شده است که نگاه نزدیک بیش از حد باعث کوتاه شدن عضله راست داخلی و جابجایی محل اتصال آن به سمت جلو میشود.
معاینه کامل چشم (حدت بینایی، دید دوچشمی، دید استریو، حرکات چشم، زاویه انحراف، معاینه انکساری تحت سیکلوپلژی) انجام میشود.
در ایزوتروپی، سیکلوپلژی با قطره آتروپین سولفات انتخاب اول است (۰.۵٪ دو تا سه بار در روز به مدت ۵ تا ۷ روز). این روش در تشخیص حداکثر دوربینی برتری دارد. در برخی موارد، مخلوط سیکلوپنتولات ۱٪ + فنیلافرین ۲.۵٪ به عنوان جایگزین استفاده میشود. پس از اصلاح کامل تحت سیکلوپلژی، وضعیت چشم اندازهگیری شده و میزان جراحی تعیین میشود.
| معاینه | روش و ارزیابی |
|---|---|
| روش هیرشبرگ | تخمین با انعکاس قرنیه: لبه مردمک = 15 درجه، روی عنبیه = 30 درجه، لبه قرنیه = 45 درجه |
| آزمون پوشش (Cover test) | انجام در فاصله دور 5 متر و نزدیک 33 سانتیمتر. وجود یا عدم وجود تناوب تثبیت → ارزیابی خطر آمبلیوپی |
| آزمون پوشش منشوری متناوب (APCT) | تعیین کمّی میزان انحراف بر حسب PD در دید نزدیک و دور |
| روش بروکنر (رفلکس قرمز) | روش ارزیابی مناسب برای نوزادان و کودکان خردسال. همچنین برای تشخیص آنیزومتروپی و آب مروارید مفید است |
اختلاف زاویه استرابیسم بین دید دور و نزدیک ≥10 PD نشاندهنده نسبت بالای AC/A است.
| روش اندازهگیری | روش | مقدار طبیعی |
|---|---|---|
| روش گرادیان | تغییر زاویه استرابیسم پس از افزودن +3 دیوپتر تقسیم بر 3 | 4±2 PD/D |
| روش هتروفوریا | تفاوت زاویه استرابیسم دور و نزدیک به اضافه فاصله بین مردمکی | 4±2 PD/D |
برای تشخیص استرابیسم تطابقی داخلی، ارزیابی پس از استفاده از عینک اصلاحی کامل به مدت حداقل 3 ماه ضروری است.
| بیماری | نکات افتراقی |
|---|---|
| شبه استرابیسم داخلی | اپیکانتوس و پل بینی پهن. در تست پوشش، انحراف وجود ندارد. با نیشگون گرفتن پل بینی مشخص میشود که استرابیسم واقعی نیست. |
| فلج عصب ابدوسنس | محدودیت ابداکشن (در پدیده چشم عروسکی ابداکشن ممکن نیست) |
| سندرم دوان (نوع I) | تنگی شقاق پلک و عقبرفتگی کره چشم در هنگام اداکشن |
| سندرم موبیوس | فلج اعصاب VI و VII |
| فیبروز مادرزادی عضلات خارج چشمی | بررسی محدودیت ابداکشن با پدیده چشم عروسکی |
| سندرم سیانسیا | زاویه بزرگ بیش از 60 درجه، محدودیت ابداکشن، تثبیت در اداکشن، چرخش سر به سمت همان طرف |
| سندرم مسدودکننده نیستاگموس | نیستاگموس جهشی در ابداکشن. در الکترونیستاگموگرافی شکل موج فاز آهسته با سرعت کاهشی |
در استرابیسم مادرزادی، با استفاده از رفلکس چشمی-سفالیک (oculocephalic reflex) و پدیده چشم عروسکی، عدم محدودیت ابداکشن تأیید شده و با فلج عصب ابدوسنس و سندرم دوان افتراق داده میشود.
در صورت مشکوک به AACE: MRI ضروری است. تا 10٪ موارد بیماری داخل جمجمهای (بیشتر ضایعات حفره خلفی) پنهان است2).
درمان آمبلیوپی: حدود 40-50٪ موارد با آمبلیوپی همراه است. درمان پایه، بستن چشم سالم است. در صورت مشکوک بودن به آمبلیوپی با تثبیت خارج مرکزی یا تطابق غیرطبیعی شبکیه، درمان آمبلیوپی قبل از جراحی انجام میشود.
اصلاح با عینک: در صورت وجود هایپروپی +2 دیوپتر یا بیشتر، با عینک کامل تصحیح شده و مؤلفه تطابقی ارزیابی میشود. در هایپروپی +3 دیوپتر یا بیشتر، پس از سیکلوپلژی کامل و تصحیح کامل، وضعیت چشم اندازهگیری شده و مقدار جراحی تعیین میشود. حدود 60٪ موارد پس از جراحی دچار استرابیسم تطابقی میشوند، بنابراین مدیریت مداوم عیوب انکساری ضروری است.
درمان جراحی:
روش جراحی پایه، عقببردن هر دو عضله راست داخلی است. برای زاویههای بزرگ، کوتاهکردن عضله راست خارجی اضافه میشود (جراحی سه عضله) 1). انحراف چشم به داخل بیش از 40 پریزم دیوپتر خودبهخود برطرف نمیشود، بنابراین باید سریعاً در مورد اندیکاسیون جراحی تصمیمگیری کرد. در مطالعه PEDIG، از میان نوزادانی که در سن 2 تا 4 ماهگی انحراف بیش از 40 پریزم دیوپتر تأیید شده بود، موارد بهبود خودبهخود 0 از 45 و 0 از 21 مورد بود 1).
راهنمای مقدار جراحی (زاویه انحراف به داخل و میزان عقببردن):
| زاویه انحراف به داخل (Δ) | میزان عقببردن از محل اتصال عضله (میلیمتر) | میزان عقببردن از لیمبوس قرنیه (میلیمتر) |
|---|---|---|
| 15 | 3.0 | — |
| 25 | 4.0 | 8.5 |
| 35 | 5.0 | 9.5 |
| 45 | 6.0 | 10.5 |
| 55+ | 7.0 | 11.5 |
حداکثر عقبنشینی بر اساس سن (از لیمبوس): کمتر از 6 ماه → 10.0 میلیمتر، کمتر از 1 سال → 10.5 میلیمتر، کمتر از 24 ماه → 11.0 میلیمتر.
زمان جراحی و نتایج دید دوچشمی:
| زمان جراحی | همجوشی نزدیک | همجوشی دور | دید سهبعدی (+) |
|---|---|---|---|
| فوقزودهنگام (≤8 ماه) | 93.8% | 93.8% | 75.0% |
| زودهنگام (9 تا 24 ماه) | 81.0% | 57.0% | 19.1% |
| دیررس (>24 ماه) | 38.9% | 27.8% | 11.1% |
p<0.001 (فوقزودرس در مقابل دیررس). Birch & Stager (2000) گزارش کردند که جراحی قبل از 6 ماهگی در 100% موارد منجر به دید سهبعدی میشود، در حالی که جراحی بعد از 1.5 سالگی تنها در 8% موارد چنین نتیجهای دارد.
هدف وضعیت پس از جراحی: حداقل شرط برای ایجاد ARC، رساندن به استرابیسم کوچک در 8Δ یا سندرم تکچشمی در 10Δ است. باقیماندن استرابیسم بیش از 8Δ پس از جراحی → استفاده از منشور فیلم. آشکار شدن DVD یا ناهنجاری عضلات مایل → جراحی مجدد در صورت لزوم. میزان جراحی مجدد 15 تا 30% است1).
سندرم سیانچیا: با زاویه بزرگ بیش از 60 درجه، محدودیت ابداکشن، تثبیت در اداکشن و چرخش صورت مشخص میشود. میزان عقبگذاری بیشتر از مقدار معمول تنظیم میشود.
جراحی فوقزودرس قبل از 8 ماهگی برای کسب توانایی همجوشی (93.8% برای همجوشی نزدیک) و دید سهبعدی (75.0%) مطلوبترین است. جراحی زودرس تا 2 سالگی نیز نتایج خوبی را به همراه دارد. استرابیسم با زاویه بزرگ بیش از 40Δ خودبهخود برطرف نمیشود، بنابراین مشورت زودهنگام با متخصص استرابیسم کودکان برای تصمیمگیری در مورد جراحی مهم است1).
در استرابیسم مادرزادی، میزان جراحی مجدد 15 تا 30% گزارش شده است1). اگر پس از جراحی DVD یا ناهنجاری عضلات مایل آشکار شود، جراحی اضافی در نظر گرفته میشود. استرابیسم باقیمانده (بیش از 8Δ) با منشور فیلم مدیریت میشود. مدیریت طولانیمدت تا بزرگسالی ضروری است و میزان موفقیت جراحی اول حدود 80% و با احتساب جراحی مجدد بیش از 95% است8).
استرابیسم تطابقی انکساری: عینک کامل اصلاح دوربینی خط اول درمان است و جراحی لازم نیست. وضعیت چشم در عرض 3 ماه از استفاده از عینک پایدار میشود. تنها حدود 15% در نهایت بدون عینک میمانند. در حدود 6-7 سالگی، میزان دوربینی به اوج میرسد، بنابراین معاینات دورهای انکسار تحت سیکلوپلژی ضروری است. استفاده تماموقت از عینک الزامی است و باید مراقب بود که قاب عینک پایین نیفتد.
استرابیسم تطابقی غیرانکساری: لنزهای دوکانونی با افزودن +2.5 تا +3.0 دیوپتر یا لنزهای پیشرونده تجویز میشود. در حدود 8-12 سالگی، 37 تا 62.5% از بیماران میتوانند از دوکانونی به تککانونی تغییر دهند. قطره چشمی دیستیگمین بروماید (Ubreticle 1%)، یک مهارکننده کولیناستراز، ممکن است در کاهش نسبت AC/A مؤثر باشد.
استرابیسم تطابقی نسبی: اگر با عینک کامل اصلاح، بیش از 10PD باقی بماند، جراحی اندیکاسیون دارد. جراحی فقط بر اساس زاویه استرابیسم زیر عینک انجام میشود. حدود 30% نیاز به جراحی دارند. در کودکان زیر 7 سال، قبل از جراحی باید معاینه انکسار تحت سیکلوپلژی مجدد انجام شود تا از عدم اصلاح کم به دلیل افزایش دوربینی اطمینان حاصل شود. روش جراحی شامل عقبگذاری دوطرفه عضله رکتوس داخلی، عقبگذاری و رزکسیون یکطرفه، و بخیه ثابت کننده خلفی (روش Faden: مؤثر برای نسبت AC/A بالا) است.
در استرابیسم تطابقی انکساری، تنها با عینک کامل دوربینی میتوان به وضعیت طبیعی چشمها دست یافت. با این حال، تنها حدود ۱۵٪ در نهایت نیازی به عینک ندارند و اکثر بیماران نیاز به استفاده مداوم از عینک دارند. در استرابیسم تطابقی نسبی، عینک به تنهایی کافی نیست و برای انحراف باقیمانده نیاز به جراحی است.
در ژاپن، فرآورده سم بوتولینوم نوع A (بوتاکس®) در سال ۲۰۱۵ برای درمان استرابیسم تأیید شد (پوشش بیمه برای سن ۱۲ سال و بالاتر)9). در چهار سال پس از تأیید، حدود ۱۵۰۰ مورد انجام شده است9). معیارهای پزشک مجری: متخصص انجمن چشمپزشکی ژاپن + گذراندن دوره آموزشی + تجربه جراحی بیش از ۵۰ عضله9).
در فلج حاد عصب ششم در کودکان، تزریق به عضله مستقیم داخلی (دوز توصیهشده ۲.۵ تا ۵ واحد در هر عضله) گزارش شده که ۵۰ پریسم دیوپتر در یک هفته به ۲۰ پریسم دیوپتر و در ۸ هفته به وضعیت طبیعی بهبود یافته است7). در استرابیسم همگرای نوزادی، در زوایای انحراف کمتر از ۳۰-۳۵ Δ مؤثرتر است1). در استرابیسم با انحراف بیش از ۵۰ PD، استرابیسم محدودکننده، و نوع ضعیف عضله مستقیم خارجی در سندرم دوئن، ایمنی آن تأیید نشده است.
دوربینی (بیش از ۲+ دیوپتر) برای ایجاد تصویر واضح روی فووآ نیاز به تطابق دارد و با افزایش تطابق، همگرایی تطابقی نیز افزایش مییابد. به طور طبیعی، واگرایی فیوژنی این همگرایی را جبران میکند، اما زمانی که از توانایی جبران فراتر رود، ایزوتروپی آشکار میشود. در نوع انکساری، نسبت AC/A در محدوده طبیعی (۴±۲ PD/D) است اما میزان تطابق بیش از حد است. در نوع غیرانکساری (نسبت AC/A بالا)، نسبت AC/A به ≥۶ PD/D میرسد و همگرایی ناشی از تطابق در نزدیک بیش از حد شده و ایزوتروپی قابل توجهی در نزدیک ایجاد میکند.
تغییرات مرتبط با سن در دوربینی نیز مهم است. نوزادان حدود +۲ دیوپتر دوربینی دارند و این میزان تا حدود ۷-۸ سالگی تمایل به افزایش دارد. این افزایش و کاهش بر بروز و سیر ایزوتروپی تطابقی تأثیر میگذارد.
علت ایزوتروپی شیرخوارگی ناشناخته است و فرضیههای متعددی وجود دارد.
گزارش ریچاردز (۲۰۰۷) نشان داد که اگر ایزوتروپی بیش از ۶ ماه ادامه یابد، اتصالات تکچشمی سه برابر اتصالات دوچشمی افزایش مییابد 1). در مدلهای نخستی، اصلاح زودهنگام موقعیت چشم منجر به بازیابی حرکات طبیعی چشم و دید دوچشمی شد، در حالی که اصلاح دیرهنگام منجر به باقی ماندن ایزوتروپی، نیستاگموس نهفته (LN)، انحراف عمودی واگرا (DVD) و عدم تقارن OKN گردید 1).
| نوع | مکانیسم اصلی |
|---|---|
| استرابیسم تطابقی انکساری | دوربینی → افزایش تطابق → رفلکس همگرایی → جبران ناقص واگرایی فیوژنی → ایزوتروپی |
| استرابیسم تطابقی غیرانکساری | نسبت بالای AC/A (≥6PD/D) → همگرایی بیش از حد در نزدیک |
| ایزوتروپی شیرخوارگی | نارسایی فیوژن و عدم تقارن حرکات بینایی (علت ناشناخته). اختلال در رشد دید دوچشمی در دوره حساس |
| سندرم مهار نیستاگموس | سرکوب نیستاگموس شیرخوارگی با همگرایی → همگرایی بیش از حد → ایزوتروپی. در الکترونیستاگموگرافی شکل موج فاز آهسته کاهشی سرعت |
| IMCE | تداوم نگاه نزدیک → کوتاه شدن عضله راست داخلی و جابجایی قدامی محل اتصال. گزارشات پاتولوژیک آتروفی عضله راست خارجی وجود دارد6) |
| AACE نوع V | ضایعه حفره خلفی → فشار بر عصب ششم2) |
پاتوفیزیولوژی آمبلیوپی: در ایزوتروپی ثابت، تصویر چشم منحرف در قشر مغز سرکوب میشود. اگر چشم تثبیتکننده به یک طرف منحرف شود، سرکوب مداوم چشم غیرغالب رخ داده و به آمبلیوپی استرابیسمی منجر میشود. در صورت تثبیت متناوب، هر دو چشم بینایی برابر پیدا میکنند.
شواهد حاصل از مطالعات چندمرکزی در مورد جراحی فوقزودهنگام انباشته شده است.
| مطالعه | یافتههای اصلی |
|---|---|
| Birch & Stager 20001) | جراحی زیر ۶ ماه: دید سهبعدی ۱۰۰٪ در مقابل بالای ۱ سال: ۸٪ |
| ELISS 20051) | گروه زودهنگام ۱۳.۵٪ در مقابل گروه دیرهنگام ۳.۹٪ (p<0.01) |
| Yagasaki 20201) | فوقزودهنگام ۷۷٪ در مقابل زودهنگام ۲۰٪ در مقابل دیرهنگام ۱۳٪ |
| Yagasaki 20111) | در گروه فوقزودهنگام همه موارد DVD نهفته در مقابل دیرهنگام ۳۸.۹٪ آشکار |
| Shin 20141) | جراحی دیرهنگام → DVD خودبهخودی OR=8.23 (P<0.001) |
| Gerth 20081) | جراحی زیر ۱۱ ماه → mVEP نرمال در مقابل ۱۱ تا ۱۸ ماه → mVEP غیرطبیعی باقیمانده |
| Drover 20081) | تأیید بهبود رشد حسی-حرکتی و حرکات درشت پس از جراحی |
Ghobrial و Kuwera (2023) بهبودی را پس از انجام جراحی عقبکشیدن و کوتاهکردن نامتقارن در موردی با فلج نگاه افقی دوطرفه و استرابیسم داخلی پس از نوروسیستیسرکوز گزارش کردند3). در مواردی که تشخیص افتراقی قبل از جراحی بین فلج نگاه و فلج عصب ابدوسنس دشوار است، جراحی عقبکشیدن-رزکت توصیه میشود.
Negishi و همکاران (2024) جراحی استرابیسم داخلی را در نانوفتالموس (طول محوری 15.5 میلیمتر) گزارش کردند5). عقبکشیدن 6 میلیمتری عضله راست داخلی منجر به اصلاح 12 PD در مقابل 25 PD مورد انتظار شد که نشاندهنده ویژگیهای بیومکانیکی خاص در چشمهای کوچک و تأثیر پولی است.
افزایش AACE و IMCE ناشی از استفاده بیش از حد از دستگاههای دیجیتال اخیراً مورد توجه قرار گرفته است و اهمیت بهداشت عمومی محدودیت کار نزدیک مورد بحث است2, 6). رویکردهای جدید برای بهبود دید دوچشمی (درمان دوچشمی: روش تحریک جداگانه دوچشمی برای جلب توجه به چشم تنبل) برای استرابیسم آمبلیوپیک نیز در حال توسعه است4). تلاشهایی برای اصلاح دوربینی با LASIK/PRK در بزرگسالان مبتلا به استرابیسم داخلی تطابقی برای قطع عینک وجود دارد، اما کاربرد در کودکان هنوز تثبیت نشده است. میزان موفقیت جراحی در بزرگسالان در بار اول حدود 80٪ و با احتساب جراحی مجدد بیش از 95٪ گزارش شده است8).